Климактерическая кардиомиопатия лечение
Содержание:
Особенности болезни
Проявляется дисгормональная кардиомиопатия, в основном, жгучими, колющими или тянущими болями в области сердца (т. н. кардиалгия). У больных при этом наблюдается иррадирование боли в левую руку, лопатку и даже в нижнюю челюсть, а длиться такой приступ может как несколько часов, так и несколько дней.
Следует отметить, что ухудшение состояния больного при этом, как правило, не связано с физическими или эмоциональными нагрузками, а прием нитроглицерина не приносит облегчения.
Кроме перечисленных выше, существует еще одна особенность проявления дисгормональной формы описываемой патологии – это чувство невыносимого жара в районе верхней части грудной клетки, шеи и лица, сопровождаемое сильным потоотделением.
Такое сердечное поражение, как дисгормональная кардиомиопатия сопровождается рядом симптомов, позволяющих обнаружить заболевание на наиболее ранней стадии развития. Появление болезненности и левой части груди, которая может усиливаться с наступлением ночи и уменьшаться в утреннее время, ощущение нехватки воздуха и появление чувства страха и беспокойства — самые явные проявления такого вида кардиомиопатии.
Также к проявлениям патологии относятся следующие симптомы:
- аритмия вне зависимости от наличия или отсутствия физических и нервных нагрузок;
- тахикардия, которая в большей степени отмечается даже при незначительных физических движениях;
- кардиалгии (сердечные боли);
- сильное сердцебиение;
- нервное перевозбуждение;
- быстрая утомляемость;
- резкие изменения артериального давления.
Паркосизмальная тахикардия, синусовая аритмия также могут отмечаться при развитии рассматриваемой патологии. Больные становятся нервно возбудимыми, испытывают подавленность и чувство страха; такое состояние может усугубляться при получении значительных физических или эмоциональных нагрузок.
Дисгормональная кардиомиопатия — патология, сопровождающаяся нарушениями сердечного ритма и обмена веществ в сердце. Главная особенность заболевания в том, что оно развивается на фоне гормональных нарушений.
Примечательно, что если кардиомиопатия у женщин имеет положительный прогноз, то у мужчин — неблагоприятный, поскольку состояние, обычно, является признаком опухоли предстательной железы.
Гормональная кардиомиопатия проявляется на фоне гормонального дисбаланса организма, возникающего при изменении функционирования желез внутренней секреции, генерирующих биологически активные вещества. При недостаточной выработке гормонов обмен веществ в мышце сердца нарушается, что приводит к структурным и функциональным изменениям в тканях сердечной мышцы. Основными причинами данного заболевания являются:
- сбои в деятельности эндокринной системы;
- нарушение у девушек-подростков нормальной работы яичников, а у женщин то же происходит в климактерическом периоде;
- в случае появления новообразований в предстательной железе также может развиться КМП и у мужчин;
- может быть следствием заболевания щитовидной железы, например, при тиреотоксикозе;
- иногда может определяться как самостоятельный недуг.
Проявления дисгормональной кардиомиопатии у женского населения встречаются в несколько раз чаще, чем у мужского. В группу риска входят возраста до 20 лет и в диапазоне 45-50 лет.
Если кардиомиопатия вызвана угасанием яичников, то она называется климактерической.
Диагностика и лечение дисгормональной кардиомиопатии
Дисгормональная кардиомиопатия относится к механическим и электрофизиологическим нарушениям работы сердца не воспалительной этиологии. Развитие данного недуга связано с дисбалансом гормонального фона в организме в результате изменений работы желез внутренней секреции, ответственных за синтез биологически-активных клеток. Недостаточная выработка гормонов нарушает обмен веществ в миокарде, вызывает функциональные и структурные изменения мышечных тканей органа.
Клиническая картина кардиомиопатии на фоне гормонального дефицита
Кардиомиопатия гормонального характера может быть симптомом расстройства эндокринной системы, но чаще – это самостоятельное заболевание, связанное с возрастными изменениями в работе половых желез. У женщин проявления дисгормональной кардиомиопатии диагностируются в разы чаще, чем у представителей сильного пола. В раннем возрасте женская кардиомиопатия возникает в период полового созревания, в преклонном – с наступлением менопаузы. Соответственно, в группу риска попадают девушки до 20 лет и дамы в возрасте 45 – 50 лет.
Дисгормональная кардиомиопатия, связанная с угасанием функции яичников, называется климактерической. Ее проявления — частый повод для серьезных опасений, поскольку симптомы очень напоминают инфаркт миокарда. К ним относятся:
сильно выраженная кардиалгия;
Боли носят переменчивый характер: тянущие ощущения в загрудинной области сменяют внезапные прострелы в левую лопатку и челюсть. Интенсивная боль может беспокоить длительное время, затихая на период действия сильных анальгезирующих препаратов, и возвращаясь вновь.
- обильное потоотделение и ощущение сильного жара в области лица, шеи и груди;
- признаки вегето-сосудистых кризов: аритмия, головокружения, шум в ушах, потемнения в глазах, скачки артериального давления, озноб;
- психоневрологические проявления: повышенная возбудимость, раздражительность, изменчивое настроение, плохой сон, низкая работоспособность.
Женская кардиомиопатия при условии своевременной диагностики и терапии имеет благоприятный прогноз – неприятные симптомы исчезают с окончанием гормональных перестроек. Обнаружение признаков дисгормональных сбоев в работе сердца у мужчин несет больше угроз – как правило, это признак новообразований в предстательной железе.
Диагностика климактерического нарушения работы сердца
Климактерическая миопатия сердца по своей симптоматике схожа не только с инфарктными состояниями, но и с другими кардиологическими расстройствами. Это обусловливает необходимость немедленного обращения в медицинское учреждение при возникновении первых признаков заболевания.
Самодиагностика, равно как и самолечение, по меньшей мере, не принесут желаемого результата, в наихудшем случае – могут вызвать серьезные осложнения, угрожающие жизни.
Диагностические процедуры включают:
- сбор анамнеза;
- измерение пульса, артериального давления и прослушивание сердечного ритма;
- анализ крови на гормоны;
- ультразвуковое исследование миокарда;
- электрокардиограмма;
- магниторезонансная томография или рентгенография по мере надобности.
Комплекс исследований позволяет точно определить не только причину недомоганий, но и выбрать оптимальную тактику лечения, определив степень тяжести течения климакса у женщины.
Тактика лечения
Климактерическая миопатия сердечной мышцы поддается консервативной терапии и не требует стационарного наблюдения. Суть лечения заключается в симптоматической помощи пациенту на период естественных гормональных перестроек в организме.
Такая помощь предполагает:
- прием обезболивающих препаратов для блокировки кардиалгии;
- гормонозаместительная тактика при острых проявлениях климакса;
- использование фитопрепаратов седативного действия;
- прием иммуностимулирующих средств, витаминов, антикоагулянтов;
- при необходимости – применение сосудорасширяющих лекарств, сердечных гликозидов, мочегонных средств.
Не медикаментозная часть лечения заключается в устранении факторов, способных осложнять течение дисгормональной кардиомиопатии и включает:
- правильный образ жизни;
- отказ от вредных привычек;
- диета и поддержание тела в здоровой стройной форме;
- включение в рацион продуктов с высоким содержанием калия и магния.
Большое значение имеет психологический аспект заболевания. Скорейшее выздоровление наступит, если женщина будет вести привычный, полноценный образ жизни, что возможно только в том случае, если она не зациклена на своем «болезненном состоянии». Следует понимать, что наступление климакса и сопутствующей кардиомиопатии – не угроза для жизни, а лишь адекватная реакция организма на изменения гормонального фона.
1Причины развития болезни?

Подростковый период Когда может произойти гормональный сбой и возникнуть дисгормональная кардиомиопатия?
- Подростковый период. Климактерический период. Эти возрастные периоды называют критическими в организме. С одной стороны они отражают естественные процессы развития и старения организма: половое созревание и половое угасание. Но с другой стороны, именно в эти периоды, организм претерпевает значительные колебания и изменения гормонального фона, что зачастую приводит к стойкому дисбалансу в регуляции и выработке половых гормонов. Это может стать причиной заболевания.
Учитывая тот факт, что 85% случаев возникновения дисгормональной кардиомиопатии приходится на период климакса у женщин, синонимом данного заболевания по праву стала климактерическая кардиомиопатия. Но следует помнить: это наиболее частая, но не единственная причина дисгормональной кардиопатии.
- Терапия гормональными препаратами. Многие заболевания (системные болезни соединительной ткани, гормонзависимые болезни почек и других органов) требуют гормональной терапии. Приём гормонов, как правило, требуется длительно, годами или пожизненно, и зачастую в немалых дозировках. Поступление гормонов извне, в виде таблеток и инъекций, меняет выработку гормонов собственных, что не может не отразиться на состоянии пациента и в том числе на работе сердца.
- Нарушение выработки гормонов щитовидной железы, надпочечников. Избыточная функция щитовидной железы с повышенной выработкой гормонов, дисфункция надпочечников — наиболее частые причины возникновения дисгормональной кардиомиопатии после нарушений выработки гормонов половых.
- Опухоль простаты и нарушение выработки тестостерона у мужчин. Данные состояния также могут приводить к возникновению кардиомиопатии дисгормонального характера.
Боль в сердце

Проблема давления при климаксе
- Боль в сердце. Сердечная боль очень часто встречается при данной патологии, она может быть колющей, ноющей, может возникать ощущение сдавливания в районе груди, боли в сердце могут появляться при вдохе и мешать вздохнуть глубоко, полной грудью. При дисгормональной кардиомиопатии боль редко бывает сильной и длительной как, например, при инфаркте миокарда. Чаще это кратковременные эпизоды болевых ощущений, кардиалгии, тяжести, покалывания в районе сердца. Проходит боль в области сердца либо сама, либо после приёма валокордина, валерианы, седативных препаратов.
- Скачки давления. Характерны также перепады кровяного давления, особенно у лиц, ранее страдающих от гипертонии или имеющих «плохую» наследственность по этому заболеванию. Артериальное давление может превышать обычный уровень на 10-15-20 мм.рт.ст. При этом повышение цифр сопровождается головной болью, слабостью, учащённым сердцебиением, ощущением жара в теле и лице.
- Учащение биения сердца. Эпизоды тахикардии, не связанные с физической нагрузкой, также характерны для дисгормональной кардиомиопатии. Зачастую стрессы, волнения могут провоцировать приступы тахикардии. Беспокоить частое биение сердца может посреди ночи, без видимых на то причин.
- Одышка. Пожалуй, самая распространённая жалоба среди женщин, страдающих данной патологией. Чувство нехватки воздуха, удушья возникает у пациенток при физической активности, волнении. Одышка при дисгормональной кардиомиопатии, как правило, не связана с сердечной недостаточностью, а носит психогенный, функциональный характер.

Ощущение сильного жара в области лица и шеи при климаксе
Симптомы, не связанные напрямую с сердцем, носят разнообразный характер.
Наиболее частые из них:
- Ощущение жара, приливы. Ощущение сильного жара в области лица и шеи, покраснение кожи, повышенная потливость — это жалобы, которые часто встречаются у пациентов, особенно среди женщин в климактерическом периоде.
- Повышенная тревожность, плаксивость, раздражительность, изменчивое настроение и его перепады, депрессии — это всё проявления астено-невротического синдрома, который также является косвенным признаком нарушений в сфере выработке и активности половых гормонов.
- Нарушение сна, бессонница, излишняя сонливость.
- Похолодание конечностей, чувство «ползания» мурашек, познабливание даже в жару.
Кабинет проктолога
Дисгормональную кардиомиопатию врачу помогает выявить тщательный сбор анамнеза, осмотр гинеколога для женщин, проктолога для мужчин, эндокринолога. Из лабораторно-инструментальных методов показаны:
- общеклинические анализы крови и мочи;
- биохимия крови с определением холестерина, общего белка и фракций, аминотрансфераз, КФК;
- рентгенография ОГК;
- электрокардиография;
- эхоКГ, доплер-ЭхоКГ;
- генетическое обследование.
Диагностика и лечение дисгормональной кардиомиопатии
Учитывая то, что кардиомиопатия по симптомах очень схожа с коронарной сердечной недостаточностью, стенокардией и даже инфарктом, то постановку диагноза следует доверить только квалифицированному врачу.
- электрокардиограмму;
- УЗИ сердца и коронарных сосудов;
- компьютерную томографию;
- рентгенография сердца;
- МРТ;
- общий и биохимический анализ крови;
- анализ крови, для определения маркеров некроза сердечной мышцы, определение уровня глюкозы, липидного спектра и электролитного состава.
Во время осмотра больного врач анализирует его жалобы и уточняет данные о сопутствующих заболеваниях и семейном анамнезе. Кроме этого, проводится аускультация сердца, измерение артериального давления и пульса.
https://youtube.com/watch?v=JSmYrHSaNzE
Для постановки диагноза выполняются следующие исследования:
- общий и биохимический анализ крови – проводится для оценки общего состояния больного;
- анализы крови на гормоны – выполняется для выявления отклонений в гормональном фоне;
- рентгенография грудной клетки – позволяет определять расширение границ сердца;
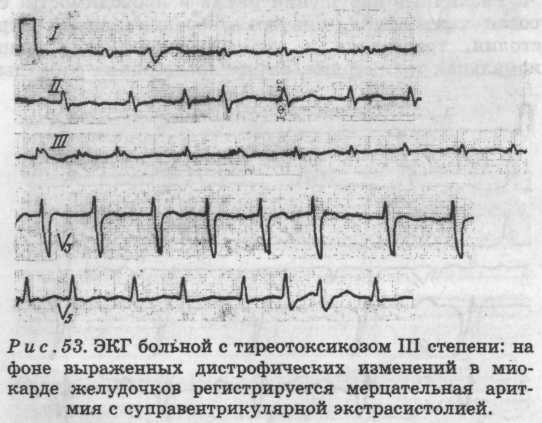
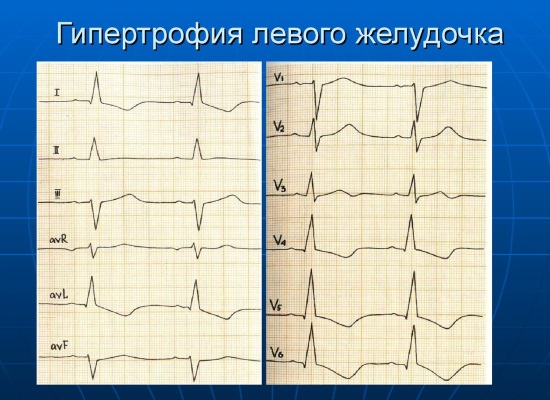
- ЭКГ (без фармакологической нагрузки и с индераловыми, эрготаминовыми и калиевыми тестами) – до выполнения фармакологического теста на электрокардиограмме обнаруживается снижение ST, инверсия зубца Т (он может быть на протяжении долгого времени отрицательным, затем сменяться на положительный, а потом вновь становиться отрицательным без изменений в состоянии больного), экстрасистолия, аритмии, пароксизмальная тахикардия, после проведения фармакологического теста показатели стабилизируются;
- Эхо-КГ – позволяют определять нарушения в работе сердца и оценивать структуру миокарда.
При необходимости обследование больного может дополняться выполнением МРТ сердца.

Первичное диагностирование заключается в сборе анамнеза симптомов и семьи. У пациента уточняют симптомы, болели ли родственники схожими заболеваниями. Также врач проводит физикальный осмотр и аускультацию. После постановки первичного диагноза пациенту назначают:
- Общие анализы крови и мочи для определения общего состояния организма больного и наличия каких-либо нарушений.
- Биохимический ан-з крови, показывающий уровень сахара, белка, холестерина и других соединений, увеличение которых доказывает наличие нарушений.
- Анализы на гормоны для определения гормонального фона.
- Ан-з крови для оценки уровня глюкозы, липидного спектра, а также возможного обнаружения маркеров некроза сердца.
- УЗИ сердца, обнаруживающее расширение определённых отделов сердца.
- Рентген груди, определяющий размер сердца и наличие патологий.
- МРТ, которое назначается редко из-за дороговизны и отсутствия оборудования. Исследование помогает визуализировать сердечную мышцу и поставить 100% диагноз.
Поскольку МРТ проводится нечасто, решающим исследованием является ЭКГ. На результатах его обнаруживается снижение ST, а также инверсия зубца Т. Чаще всего данные показатели отмечаются в правом и среднем отведениях.
Примечательно, что зубец Т долго может быть отрицательным, затем сменить показатель на положительный, а потом снова стать отрицательным, при этом не влияя на состояние пациента. Также исследование может показать аритмию, экстрасистолию, тахикардию пароксизмального характера.
В связи с тем, что по своим симптомам дисгормональная кардиомиопатия сильно напоминает стенокардию, коронарную сердечную недостаточность, а порой и инфаркт миокарда, то поставить правильный диагноз может лишь опытный врач-кардиолог.
Вначале он проводит осмотр и собирает данные для анамнеза, после чего ставит лишь предварительный диагноз. Чтобы этот диагноз подтвердить и уточнить, пациенту требуется пройти ещё несколько диагностических исследований:
- ЭКГ;
- УЗИ коронарных сосудов и сердца;
- рентгенографию сердца;
- компьютерную томографию;
- МРТ.

В результате такого комплексного исследования можно точно установить точную причину заболевания, а это позволит определить у женщины степень тяжести протекания климакса и выбрать для пациентки оптимальную тактику лечения.
Клиника
Похожесть клинических признаков дисгормональной кардиомиопатии с другими заболеваниями сердца и сосудов сильно выражена. В частности, при ДГКМ нередко наблюдается боль в сердце по типу ложной стенокардии, что приводит к затруднению постановки правильного диагноза.
Боль в сердце при дисгормональной кардиомиопатии локализуется на его вершине, характеризуется изменяющейся площадью распространения – от маленькой (в левом плече) до обширной (охватывает всю левую половину грудной клетки). Обладает различной интенсивностью (от ноющей до сильной и невыносимой).
Характеристика эмоционального окрашивания боли:
- “удар”;
- “пронизывающий гвоздь”,
- “пронизывающие длинные иглы”;
- “сердце наполняется кипящей водой”.
В каждом третьем случае (32,6%) наблюдается сочетание дисгормональной кардиомиопатии с начальными проявлениями ишемической болезни сердца (комбинированные формы заболевания). Болевой синдром сердца в таких случаях протекает сложно из-за сочетания ложной стенокардии с истинной. ИБС, которая встречается у пациентов в более позднем возрасте (примерно после 50 лет) по сравнению с дисгормональной кардиомиопатией (47 лет) и в большинстве случаев у женщин в период постменопаузы.
“Приливы” у больных с климактерической кардиопатией в отличие от пациентов с типичными формами симптомы менопаузы менее выражены, хотя их частота возникновения обычно меньше 10 в день.
Кроме кардиалгий и “приливов” у больных ДГКМ могут определяться другие признаки:
- аритмия;
- сердцебиение;
- головокружение;
- ощущение недостатка воздуха;
- выраженное вегетативное расстройство;
- колебание артериального давления;
- общая нейротизация пациента.
“Предвестниками” ДГКМ у женщин можно считать:
- Поздное начало менархе (в среднем 14,5 лет)
- Ингибирование генеративной функции (приблизительно 3 беременности и соотношение рождений к абортам 1:2)
- Большое количество заболеваний по части гинекологии (миомы матки, хронические воспалительные процессы внутренних гениталий, дисфункциональное маточное кровотечение)
- Раннее наступление менопаузы (средний возраст 46,5 лет).
Мужчины переносят развитие ДГКМ не столь ярко. Как правило, патологический процесс затрагивает предстательную железу, поэтому пациенты нередко отмечают учащенное мочеиспускание, чередующееся с позывами. В некоторых случаях наоборот отмечается олигурия (уменьшение количества суточной мочи), которая может сопровождаться сниженным либидо. Подобные нарушения нередко стают причиной эректильной дисфункции – еще одного признака ДГКМ у мужчин.
Диагностика
В связи с тем, что по своим симптомам дисгормональная кардиомиопатия сильно напоминает стенокардию, коронарную сердечную недостаточность, а порой и инфаркт миокарда, то поставить правильный диагноз может лишь опытный врач-кардиолог. Вначале он проводит осмотр и собирает данные для анамнеза, после чего ставит лишь предварительный диагноз. Чтобы этот диагноз подтвердить и уточнить, пациенту требуется пройти ещё несколько диагностических исследований:
- ЭКГ;
- УЗИ коронарных сосудов и сердца;
- рентгенографию сердца;
- компьютерную томографию;
- МРТ.
Кроме того, нужно сделать различные анализы крови: общий, биохимический, для определения липидного спектра, уровня глюкозы, электролитного состава, обнаружения маркеров некроза миокарда.
В результате такого комплексного исследования можно точно установить точную причину заболевания, а это позволит определить у женщины степень тяжести протекания климакса и выбрать для пациентки оптимальную тактику лечения.
Медикаменты

Допускается консервативное лечение климактерической кардиомиопатии, не требующее наблюдения в стационаре. Его суть сводится к симптоматической терапии пациентки, пока в её организме происходят естественные гормональные перестройки. В эти мероприятия входит:
- приём обезболивающих средств, купирующих кардиалгию;
- при острых проявлениях климакса применяется гормонозаместительная тактика;
- приём препаратов седативного действия;
- приём витаминов, антикоагулянтов и иммуностимулирующих средств;
- в случае нужды даются сердечные гликозиды, сосудорасширяющие и мочегонные средства.
Помня о том, что главной причиной дисгормональной кардиомиопатии является сбой в деятельности эндокринной системы, лечение следует направить на нормализацию её работы.
Хорошо известно, что применение гормонов называют «терапией отчаяния», ведь от единственной дозы гормона может нарушиться работа всех эндокринных желёз организма.
Поэтому, когда поставлен диагноз кардиомиопатия дисгормональная, лечение её должно учитывать ряд факторов:
- терапия должна проводиться под неусыпным контролем врачей, долговременными циклами;
- подбор дозы гормона в каждом случае бывает индивидуальным и делается эмпирически;
- об эффективности лечения судят по улучшению состояния больного, а не основываются на результаты обследований, которые всегда несколько запаздывают.
В качестве обезболивающих препаратов здесь могут выступать:
- корвалол;
- валериана;
- мелисса или мята;
- верапамил или анаприлин.
Большинству больных обязательно назначаются корректоры метаболизма:
Немедикаментозное лечение

Что касается немедикаментозной составляющей терапии, то она направлена на устранение факторов, которые могут утяжелить течение дисгормональной кардиомиопатии. Сюда входит:
- переход к правильному образу жизни;
- отказ от всех вредных привычек;
- поддержание тела в здоровой подтянутой форме;
- соблюдение диеты, содержащей продукты, обогащённые магнием и калием.
Психологический аспект недуга имеет большое значение
Выздоровление у женщины наступит скорее, если она продолжит вести полноценный, привычный образ жизни, а это возможно только тогда, когда всё её внимание не сфокусировано на болезненном состоянии
Она должна чётко понимать, что как сам климакс, так и сопутствующая ему дисгормональная кардиомиопатия не являются угрозой жизни, а всего лишь естественной реакцией организма, приспосабливающегося к изменению гормонального фона.
Поэтому в этот период женщинам важна психологическая поддержка. Врачи должны убедить пациента, что его жизни ничто не угрожает, наоборот, такая реакция организма на изменение гормонального фона является максимально нормальной.
После прекращения гормональных перестроек в организме сама собой исчезнет и дисгормональная кардиомиопатия.
Причины возникновения
Данная сердечная патология может возникать при ряде кардиологических поражений, а также вследствие их: при усугубленной тахикардии и синусовой аритмии вероятность развития дисгормональной кардиомиопатии при даже незначительных сбоях в функционировании гормональной системы увеличивается. Также к ее появлению могут привести следующие объективные причины:
- перестройка гормональной системы, которая сопровождает период переходного возраста (риск развития заболевания выражен в меньшей степени) и при климактерическом периода (риск выражен в большей степени);
- нарушения в работе эндокринных желез внутренней секреции;
- расстройства и нарушения работы яичников у женщин.
После излечения тиреотоксикоза также увеличивается риск развития дисгормональной кардиомиопатии.
Существует также вероятность самостоятельного развития данной патологии. Она возникает даже при незначительных сбоях в работе гормональной системы. Потому контроль функционирования организма и работы эндокринных желез позволит своевременно заметить негативные изменения в деятельности сердца.
Что такое дисгормональная кардиомиопатия и кто ей больше всего подвержен? Это заболевание (код МКБ – 142) чаще всего диагностируемое у женщин, но нередко встречающееся у мужчин и подростков
При продолжительном отсутствии лечения могут возникать различные осложнения, в некоторых случаях требующие даже хирургического вмешательства, поэтому очень важно своевременно проходить диагностические процедуры и следовать рекомендациям врача
Особо сильно проявляется патология у зрелых женщин в период менопаузы, из-за чего она имеет второе название – климактерическая кардиопатия. У мужчин болезнь чаще всего развивается ближе к 50 годам из-за снижения выработки тестостерона. Эндокринные нарушения у человека могут начаться по следующим причинам:
- диабет;
- подагра;
- болезни щитовидной железы и надпочечников;
- переизбыток или недостаток конкретного гормона;
- климакс;
- ожирение;
- новообразования в полости предстательной железы;
- дисфункция яичников.
При дисгормональной миокардиопатии нарушается обмен веществ в сердечной мышце, а также угнетаются механические и электрофизиологические функции органа. При этом состоянии наблюдается следующая клиническая картина:
- ярко выраженная кардиалгия;
- скачки артериального давления;
- одышка, ощущение нехватки воздуха;
- мигрень и головокружения;
- аритмия;
- ускорение ЧСС и сбой сердечного ритма;
- повышенная потливость;
- шум в ушах, появление мушек в глазах;
- ощущение горячих приливов в области лица, груди и шеи;
- бессонница;
- боли в сердцестенокардического характера (острые, тянущие, царапающие, давящие);
- сухость во рту;
- ухудшение памяти;
- упадок сил;
- ощущение кома в желудке или горле;
- простреливающие боли, отдающие в руку или шею;
- онемение и покалывание конечностей.
У женщин дисгормональная миокардиопатия особенно сильно выражается в эмоциональной нестабильности, которая в свою очередь сопровождается депрессией, перепадами настроения и повышенной раздражительностью.
У мужчин заболевание развивается на фоне патологических изменений предстательной железы, из-за чего могут возникать постоянные позывы к мочеиспусканию. Олигурия и недостаток тестостерона приводят к снижению либидо и последующей эректильной дисфункции.
Болезнь возникает, как правило, при функциональных нарушениях в эндокринной системе человека. Нарушение в сердечной мышце метаболизма ведёт к нежелательным изменениям и нарушениям в электрофизиологической, механической функциях сердца. Если не заниматься необходимым лечением, не исключено появление метаболических нарушений, начало дисгормональной миокардиодистрофии.
Дисгормональная кардиомиопатия
Гормональные сбои бесследно проходить для организма не могут. Одно из проявлений проблемы – дисгормональная кардиомиопатия. Это заболевание связано с нарушениями сердечной деятельности. Чаще всего диагностируется оно у женщин. Симптомы проблемы схожи с проявлениями многих других болезней сердечно-сосудистой системы, а вот принципы лечения от традиционных методов несколько отличаются.
Причины и симптомы дисгормональной кардиомиопатии
У женщин дисгормональная кардиомиопатия развивается чаще всего на фоне менопаузы или предклимактерического состояния. Отсюда и ее альтернативное название – климактерическая кардиомиопатия. Кроме того, появлению симптомов заболевания может поспособствовать прием гормональных препаратов.
Характеризуется заболевание функциональными и структурными изменениями сердечной мышцы. Проще говоря, из-за дефицита половых гормонов сердечная мышца перестает нормально работать.
Основные симптомы кардиомиопатии, развивающейся при климаксе, выглядят следующим образом:
- боли в области сердца;
- аритмия;
- нервозность;
- повышенное потоотделение;
- шум в ушах ;
- раздражительность;
- ощущение нехватки воздуха;
- частые скачки артериального давления;
- жар в области лица и верхней части туловища;
- головокружения.
Симптомы тиреотоксической кардиомиопатии – болезни, развивающейся на фоне переизбытка гормонов щитовидной железы, – немного отличаются и выглядят так:
- постоянная напряженность;
- рассеянность;
- бессонница;
- тахикардия;
- частые головные боли;
- сухость во рту;
- утрата работоспособности;
- стенокардия.
Лечение дисгормональной кардиомиопатии
При дисгормональной кардиомиопатии пациентам в первую очередь назначается медикаментозное лечение. В качестве обезболивающих средств при этом прописываются:
- Валериана;
- Корвалол;
- мята или мелисса;
- Анаприлин;
- Верапамил.
Большинству пациентов в обязательном порядке назначаются метаболические корректоры:
- Рибоксин;
- Эссенциале ;
- АТФ;
- Милдронат;
- Актовегин.
Очень важна при климактерической кардиомиопатии психологическая поддержка. Специалисты должны объяснить больному, что диагноз угрозы для его жизни не представляет. Более того, эта форма кардиомиопатии считается нормальной реакцией на гормональные изменения, происходящие в организме. А как только эндокринные перестройки в организме прекращаются, дисгормональная кардиомиопатия исчезает сама собой.
Признаки и симптомы
Клинические симптомы мастопатии различны. Рассмотрим проявления диффузной мастопатии:
- Боли в молочных железах, наступающие за несколько дней до менструации. Они могут усиливаться, а по окончании этого периода либо уменьшаются, либо проходят.
- Боли могут усиливаться и отдавать под лопатку или в подмышку.
- Лёгкое прикосновение к груди вызывают болевые ощущения.
- При прощупывании можно обнаружить уплотнения зернистого характера. Оно не имеет чётких границ.
- При надавливании на соски возможны различные выделения.
- Отёк молочной железы.
- Увеличение пограничных лимфатических узлов.
Картина узловой формы мастопатии:
- Уплотнения в груди с чёткими границами.
- Отсутствие болезненности. Она может наступать лишь в предменструальный период. Тогда грудь отекает, изменять симметрию по отношению к другой. Уплотнение также становится болезненным. Боль может отдавать в лопатку и в подмышку.
- Выделения из сосков.
Данная форма болезни, способна никак себя не проявлять и быть обнаруженной либо самой женщиной при самообследовании, либо на приёме у врача или при маммографии.
Методики диагностирования
При проявлении данной сердечной патологии больным отмечается снижение работоспособности, быстрая утомляемость даже при незначительных физических нагрузках. Выявление дисгормональной кардиомиопатии производится из анализа субъективных ощущений больного. Так может быть поставлен предварительный диагноз, который затем требует уточнения с помощью проведения таких процедур, как электрокардиограмма, эхокардиограмма, которые дают возможность получить наиболее полную картину заболевания, стадии патологического процесса.
Общий анализ крови также поможет уточнить картину заболевания, выявить параллельно текущие поражения, которые следует учитывать при составлении методики лечебного воздействия.
Методики лечения дисгормональной кардиомиопатии могут различаться; многое в их выборе зависит от стадии запущенности болезни, наличия параллельно текущих органических поражений. Однако основное направление в лечении — это стабилизация нормального психического и эмоционального состояния больного, устранения причин для стресса и нормализация гормонального фона с помощью питания и применения прописанных врачом медикаментозных препаратов.
Питание при тахикардии является примером того, как должно составляться меню и при дисгормональной кардиомиопатии.
Схема лечебного воздействия
Первым шагом в лечебном процессе при диагностировании данной кардиологической патологии является устранение болевого синдрома, который сопровождает весь период течения заболевания. Болеутоляющие препараты помогут стабилизировать состояние больного, снимут болезненность, которая наиболее часто беспокоит в ночное время, препятствуя качественному отдыху.
Также при обнаружении любой стадии запущенности дисгормональной кардиомиопатии рекомендуется придерживаться следующих рекомендаций, позволяющих в более короткие сроки устранить наиболее неприятные ощущения больного:
нормировать периодичность работы и отдыха;
уделять больше внимания качеству и продолжительности ночного сна;
рационально и полноценно питаться;
проходить сеансы психотерапии, что особенно важно при проявлении беспокойства и возникновении чувства страха;
устранить причины стрессов ид состояний;
принимать препараты, которые будут назначены лечащим врачом-кардиологом. В основном при дисгормональной кардиомиопатии назначаются седативные средства (например, настойка корня валиерианы), успокоительные препараты, снимающие нервную перегрузку, при гормональных сбоях и в период менопаузы следует принимать ряд гормональных средств, которые может назначить только врач-эндокринолог после проведения ряда соответствующих исследований.. https://www.youtube.com/embed/zd4EwhSM-6s
Немаловажное значение имеет диета при тахикардии., которая подойдет и при диагностировании дисгормональной кардиомиопатии. Она должна включать в себя такие продукты, как свежая зелень, овощи и фрукты по сезону, молочнокислые продукты
Достаточное количество витаминов и минеральных веществ, достаточное количество физической нагрузки также следует считать обязательным условием для быстрого устранения проявлений заболевания.