Вторичная гипертензия: возможные причины, симптомы, проведение диагностических исследований, консультация врача и лечение
Содержание:
- Классификация уровней артериального давления
- Как изменяется патология с возрастом
- Классификация вторичной гипертензии
- Диагностика
- Первая помощь
- Первая помощь при высоком давлении
- Почечные артериальные гипертензии. Классификация, причины, механизмы развития.
- Лечение эссенциальной гипертензии
- Методы лечения
- Основные методы борьбы с болезнью
- Идиопатическая гипертония. Факторы, обуславливающие её формирование
Классификация уровней артериального давления
Согласно данной классификации, принятой в 1999 году ВОЗ, к категории «норма» АД относятся следующие показатели:
- Оптимальное – менее 120/80 мм рт. ст.
- Нормальное – менее 130/85 мм рт.ст.
- Нормальное повышенное – 130-139/85-89 мм рт.ст.
А показатели артериальной гипертензии классифицируются по степеням:
- 1 степень (гипертензия мягкая) – 140-159/90-99 мм рт.ст.
- 2 степень (гипертензия умеренная) – 160-179/100-109 мм рт.ст.
- 3 степень (гипертензия тяжелая) – 180 и выше/110 и выше
- Пограничная гипертензия – 140-149/90 и ниже. (Подразумевает эпизодическое повышение АД с последующей спонтанной его нормализацией).
- Изолированная систолическая гипертензия – 140 и выше/90 и ниже. (Систолическое артериальное давление повышено, а диастолическое остается в норме).
Классификация артериальной гипертензии
Рекомендованная экспертами Всемирной организации здравоохранения и Международным обществом по гипертензии (1993, 1996 г.г) классификация выглядит следующим образом:
О первичной и вторичной
По генезу (происхождению) артериальная гипертензия бывает
- Первичной (эссенциальной) – АД повышается при отсутствии очевидной причины.
- Вторичной (симптоматической) – повышение АД связано с определенным заболеванием и является одним из симптомов.
Артериальная гипертензия эссенциального типа встречается в 90-95% случаев. Прямая причина первичной АГ до сих пор не выявлена, но существует множество факторов, которые существенно повышают риск ее развития. Они очень даже всем нам знакомы:
- Гиподинамия (малоподвижный образ жизни);
- Ожирение (у 85% людей с большой массой тела отмечается эссенциальная гипертензия);
- Наследственность;
- Высокий уровень холестерина;
- Дефицит калия (гипокалиемия);
- Дефицит витамина D;
- Чувствительность к соли (натрию);
- Чрезмерное употребление алкоголя;
- Курение;
- Стресс.
Что касается вторичной артериальной гипертензии, то источник проблемы в данном случае можно выявить, так как АГ представляет собой следствие определенных патологических состояний и болезней, связанных с теми или иными органами, участвующими в регуляции давления. Она диагностируется у гипертоников в 5-10% случаев.
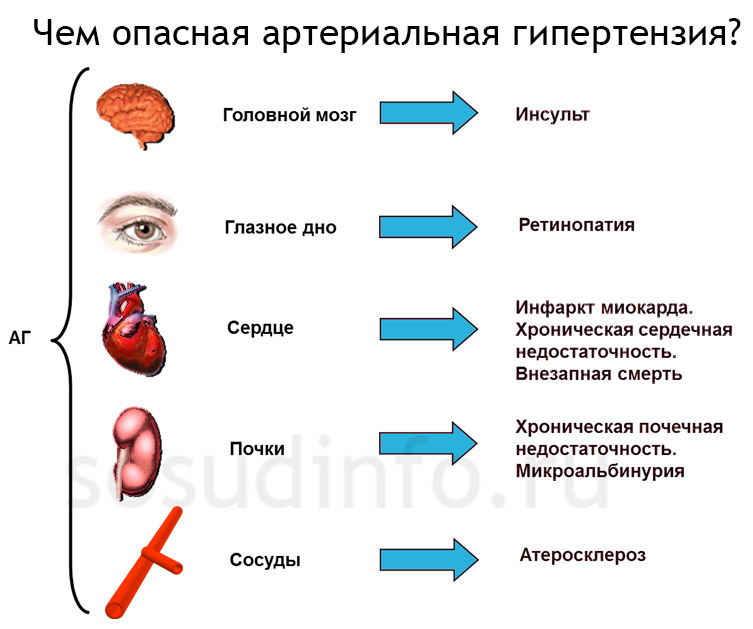
Развиваться симптоматическая АГ может по почечным, сердечно-сосудистым, нейрогенным, эндокринным и лекарственным причинам.
Хронический пиелонефрит, поликистоз почек, атеросклеротическое поражение почечных сосудов, мочекаменная болезнь, кисты, спайки, опухоли могут стать виновниками почечных артериальных гипертензий. Атеросклероз аорты, недостаточность аортального клапана провоцируют сердечно-сосудистые АГ. Внутричерепное давление, воспалительные заболевания центральной нервной системы, полиневриты способствуют развитию нейрогенных гипертензий.
Эндокринные развиваются в результате синдрома Конна, болезни Иценко – Кушинга, акромегалии, гипотиреоза, гипертиреоза, гиперпаратиреоза. Лекарственные артериальные гипертензии связаны с приемом нестероидных противовоспалительных препаратов, контрацептивов, антидепрессантов, амфетаминов.
В зависимости от причины развития вторичной АГ наблюдается ряд особенностей в показателях артериального давления. Например, при заболеваниях почек в большей степени повышается диастолическое, при нарушениях движения крови по сосудам возрастает систолическое, а при поражении органов эндокринной системы артериальная гипертензия приобретает систоло-диастолический характер.
Как изменяется патология с возрастом
С возрастом у любого человека повышает кровяное давление. Старение влечет за собой ломкость сосудов и капилляров, по которым кровь течет по всему организму. Организм реагирует на растяжение стенок артерий увеличением пульсового давления. Тем самым снижается диастоличкое АД, а систолическое повышается.
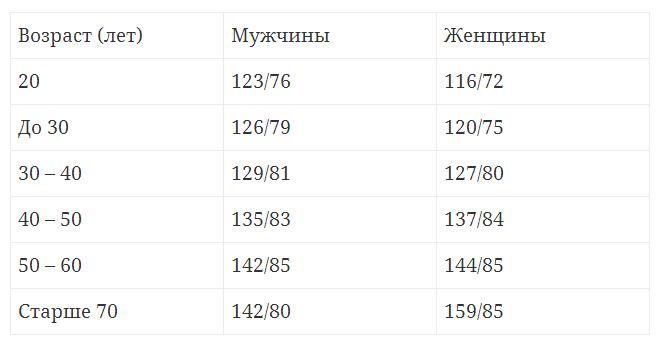
Изменение АД по возрастным категориям
Если не принять вовремя усилия по профилактике и лечению артериальной гипертонии, то у большинства людей заболевание переходит в злокачественную форму.
Тяжелая форма заболевания опасна для людей с ожирением и сахарным диабетом, заболеванием почек и печени. Пожилые люди также очень тяжело переносят скачки АД.
Таблица: особенности течения артериальной гипертензии с учетом возраста
| Возраст | Стадия течения | Возможные действия |
| Генетически-пренатальная | Дородовые профилактические методы | |
| 0-30 | Нарастающее воздействие факторов риска | Первичные меры по профилактике |
| 20-40 | Артериальная гипертензия с поражением органов-мишеней | Первичные меры по профилактике, лечение назначенное врачом |
| 30-50 | Стойкая артериальная гипертония | Активное лечение, устранение второстепенных причин |
| Старше 40 | Серьезные осложнения | Вторичная профилактика летального исхода, лечение под наблюдением врача |
Какие факторы могут повлиять на кризовое течение болезни и вызвать осложнения?
- Возраст, ожирение, стресс, курение, алкоголь;
- Злоупотребление соленой пищей;
- Хронические заболевания (почечная недостаточность, заболевания сердца, варикоз, тромбофлебит, атеросклероз, сахарный диабет);
- Условия проживания и работы;
- Раса и климатические условия.
Таблица: Клинические симптомы прогрессирующей артериальной гипертензии
| Ранние маркеры | Сужение артериол, S4-галоп, признаки гипертрофии левого желудочка |
| Стойкая артериальная гипертензия | Появление артериовенозных четок, усиление биения сердца, гипертрофии левого желудочка, снижение скорости фильтрации, микроальбуминурия |
| Клинические признаки поражения органов | Увеличение размеров сердца, сосудистые шумы в артериях, усиленный верхушечный толчок, ретинопатия, признаки гипертрофии левого желудочка, повышения креатина в крови |
| Серьезные осложнения | Инфаркт, инсульт, смерть |
Клиническое течение гипертензии существенно варьирует в зависимости от особенностей организма пациента, наследственных факторов, сопутствующих заболеваний, факторов окружающей среды и жизнедеятельности. У лиц пожилого возраста давление нормализовать сложнее. У молодых бывает достаточно изменить образ жизни.
На каждой стадии развития заболевания можно применять разные тактики лечения, что в целом должно снизить давление до нормальных значений.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ
НЕОБХОДИМА КОНСУЛЬТАЦИЯ ЛЕЧАЩЕГО ВРАЧА
Классификация вторичной гипертензии
Симптоматическую форму недуга классифицируют по происхождению и степени тяжести. Такая дифференциация нужна для точной диагностики болезни, спровоцировавшей нарушения давления. Как результат, опираясь на эти знания, врач подбирает оптимальные методы терапии.
Дифференциация по происхождению
Локализация вторичной гипертензии напрямую связана с факторами возникновения основной болезни. По генезису проблема бывает:
- Почечная. Провоцируется амилоидозом, диабетической нефропатией, острой или хронической формой гломерулонефрита. Стеноз почечных артерий или нефрэктомия (удаление одного фильтрующего органа) также может вызвать расстройство давления.
- Эндокринная. Зачастую патология бывает вызвана изменениями гормонального фона. Чрезмерная активность щитовидной железы или опухолевые процессы в надпочечниках способны спровоцировать вторичную гипертензию. Климактерическое состояние женщины также сказывается на артериальном давлении не лучшим образом. Периоды полового созревания, беременность и роды часто сопровождаются вторичной гипертензией.
- Нейрогенная. Скачки артериального давления вызваны поражением головного мозга или опухолевыми процессами центральной нервной системы. Травмы головы или воспаления часто обуславливают возникновение гипертензии.
- Сердечно-сосудистая (гемодинамическая) обусловлена наличием у больного сердечной недостаточности, а также патологий клапанов, атеросклерозом и сужением аорты.
Дифференциация по степени тяжести
Заболевание делится на транзиторную и стабильную гипертензию. Формы нарушений давления бывают как лабильными, так и злокачественными.
- Транзиторная гипертония. В этом случае цифры на тонометре повышаются незначительно. На данной стадии не отмечается поражения внутренних органов, изменений глазного дна.
- Лабильная форма болезни. Для нее характерно систематическое повышение артериального давления. Такой процесс обычно сопровождается незначительной степенью поражения внутренних органов, сужением сосудов глазного яблока.
- Стабильная форма. Постоянное высокое давление, сопровождаемое возросшей нагрузкой на сердечные артерии.
- Злокачественная. Показатели артериального давления достигают завышенных отметок и практически не корректируется медикаментами. Отклонение сопровождается осложнениями работы головного мозга, сердца и сосудов. Пациенты с такой формой заболевания особенно подвержены риску возникновения инфарктов или инсультов.
Первичная и вторичная гипертензии: сравнительные характеристики
Отличаться симптоматическая гипертензия от первичной может по следующим признакам:
- скачки артериального давления;
- повышение диастолического значения;
- гипотензивные препараты практически не улучшают состояние больного;
- системные панические атаки;
- возрастные категории (молодые люди до 20 лет и пожилые — за 60).
Самым главным отличием является причинный фактор возникновения обоих видов заболеваний. Так, выяснить, почему зародилась первичная гипертензия, практически не представляется возможным. Нередко даже после ряда проведенных анализов причина повышенного давления так и остается неуточненной. Это может указывать на гипертоническую проблему.
Вторичная форма вызвана исключительно нарушениями работы внутренних органов. При тщательной диагностике первопричину повышенного давления обнаружить несложно. Выяснив, какая болезнь легла в основу вторичной гипертензии, врач назначает пациенту оптимальные способы ее ликвидации.
Диагностика
Диагностика симптоматических артериальных гипертензий состоит из прохождения нескольких стандартных процедур. Данное нарушение распознается по систоло-диастолическим или систолическим шумам, которые слышны в области эпигастрия. Этот признак обычно указывает на наличие стеноза артерий почек.
Чтобы измерить текущие показатели АД, врач попросит пациента занять положение стоя, а после лежа. Замеры проводят в состоянии покоя и по завершению физической нагрузки. Благодаря разнице между значениями давления специалист сможет определить ряд вторичных синдромов, которые встречаются при такой форме гипертензии.
Потребуется изучение состояния артерии при вторичной артериальной гипертензии, которая страдает при почечных патологиях. Обязательным является проведения УЗИ выделительных органов, дополненное сцинтиграфией, допплерографией и ангиографией с предварительным контрастированием.
Если врач подозревает развитие нефрогенной гипертензии, он проведет полное обследование пациента, используя инструментальные и лабораторные методы диагностики. Больной пройдет общие анализы мочи и крови, а также бакпосев на предмет присутствия в организме инфекции бактериального типа.
Из-за того, что причин, которые спровоцировали появление вторичных гипертоний, может быть несколько, диагностирование дополняют методами КТ и МРТ. Если в организме присутствует опухоль, то обязательно назначается биопсия.
Лечение симптоматической формы артериальной гипертензии не является стандартным. Врач не сможет предложить пациенту медикаменты, которые помогают уменьшить значения АД. Они не дадут особого результата. В данном случае требуется воздействовать конкретно на первопричину, объясняющую стойкое повышение кровяного давления.
Терапия при вторичной гипертензии может быть двух видов. При неосложненном течении болезни рекомендуют ограничиться медикаментозным курсом. Если же его эффективность недостаточная, приходится обратиться к более радикальным методам лечения.
Медикаментозные препараты
Лечение лекарственными препараты не всегда дает положительный результат. Поэтому его рекомендуют совмещать с хирургической терапией. В комплексе данные методы помогают сократить количество приступов гипертензии, привести в норму артериальное давление и продлить ремиссию.
Интенсивную терапию медики советуют дополнять комплексным антигипертензивным лечением. Она требует приема ряда медикаментов разных фармакологических групп:
- Гипотензивные средства – «Моксонидин»;
- Ингибиторы АПФ – «Эналаприл», «Фозиноприл», «Каптоприл»;
- Антагонисты кальциевых каналов – «Кордафен», «Верапамил»;
- Диуретики – «Индапамид», «Фуросемид»;
- Бета-блокаторы – «Пиндолол», «Тимолол».
Лекарства лучше всего действуют в комплексе друг с другом. Поэтому прием всего одного препарата является нецелесообразным.
При гипертензии обычно назначают несколько препаратов различного действия
Хирургическое лечение
Хирургическое вмешательство проводится в том случае, если во время диагностики у пациента были выявлены доброкачественные или злокачественные опухоли, которые являются причиной повышенного давления.
Разновидность оперативных процедур определяется для каждого больного в индивидуальном порядке. Все зависит от первичного заболевания, возраста пациента, характера патологического процесса и его тяжести.
Первая помощь
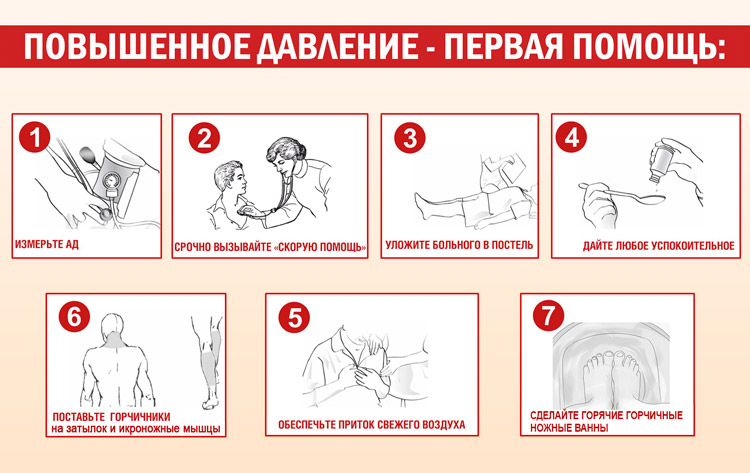
Вторичная гипертензия – такое заболевание, при обострении которого грамотная доврачебная помощь имеет решающее значение.
До приезда кареты скорой помощи нужно:
- сохранять спокойствие;
- создать тишину в помещении;
- больного разместить в удобном полулежачем положении, ноги опустить вниз;
- к затылку приложить холод;
- принять успокоительное (например, настойку валерианы или пустырника);
- измерить давление, положить под язык таблетку «Капотена» (25 мг) или «Нефидипина» (10 мг), предварительно убедившись в отсутствии противопоказаний. Спустя 20 минут повторно измерить АД, и если оно не нормализовалось, принять еще одну таблетку.
Внимание! Много воды пить не желательно. Это может спровоцировать рвоту, что приведет к дальнейшему повышению АД
Дальнейшее лечение проходит в медицинском учреждении, под контролем специалистов.
Первая помощь при высоком давлении
https://youtube.com/watch?v=PcyvYl5agLE
https://youtube.com/watch?v=PcyvYl5agLE
Прогрессирование болезни увеличивает вероятность гипертонического криза. Резкий скачок давления опасен последствиями для головного мозга и сердца и может угрожать жизни человека. В некоторых случаях медицинскую помощь требуется оказать в течение нескольких минут. Лучше вызвать скорую помощь, чем ждать когда симптомы исчезнут.
До прибытия врача следует:
- Восстановить ровное дыхание, принять удобную лежачую или сидячую позу.
- Согреть стопы грелкой или икроножные мышцы горчичниками.
- Принять лекарство, заранее подобранное врачом на случай криза.
- Не есть, можно выпить воды.
- Принять под язык нитроглицерин при появлении боли в груди.
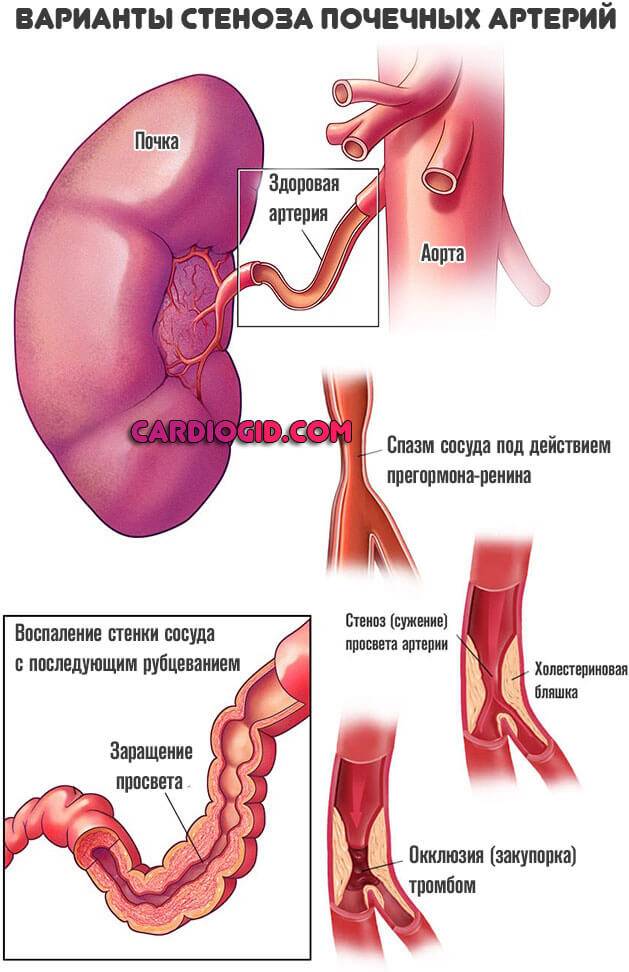
Почечные артериальные гипертензии. Классификация, причины, механизмы развития.
Почечная гипертензия – артериальная гипертензия, патогенетически связанная с патологией почек. Почечная гипертензия относится к вторичным (симптоматическим) гипертензиям, встречается в 5 -10 % всех случаев артериальной гипертензии. Характерными признаками заболевания помимо повышения артериального давления (выше 140/90 мм рт.ст.) является стойкое повышение диастолического давления, молодой возраст больных, высокая частота злокачественного течения гипертензии, низкая эффективность медикаментозного лечения.
Ренопаренхиматозные гипертензии – возникают вследствие одностороннего или двустороннего диффузного поражения паренхимы (тканей) почек, в том числе при:
-
хроническом пиелонефрите;
-
поликистозе почек и других врожденных аномалиях почек;
-
диабетическом гломерулосклерозе;
-
хроническом гломерулонефрите;
-
туберкулезном поражении почек;
-
диффузных заболеваниях соединительной ткани (СКВ, системной склеродермии).
Помимо этого, паренхиматозная почечная гипертензия может возникнуть вследствие воспалительных стриктур мочеточников или уретры, при мочекаменной болезни, при механическом сдавлении мочевыводящих путей (опухоли, кисты, спайки).
Реноваскулярные гипертензии – возникают вследствие поражения одной или обеих почечных артерий. Частота выявления данной патологии составляет 1% всех больных артериальной гипертензией. Возникает при:
-
атеросклеротическом поражении почечных сосудов (2/3 всех случаев);
-
фибромышечной гиперплазии почечных артерий;
-
аномалиях развития почечных артерий;
-
механическом сдавлении.
Смешанные почечные гипертензии– возникают при сочетанном поражении ткани и сосудов почек (при нефроптозе, опухолях и кистах почек, врожденных аномалиях почек и их сосудов).
Как и почему развивается почечная гипертензия
Механизм развития почечной гипертензии связывают с тремя основными моментами:
-
задержка ионов натрия и воды;
-
активация ренин-ангиотензин-альдостероновой системы (РААС);
-
угнетение депрессорной системы почек (почечные простагландины и калликреинкининовая система (ККС)).
Пусковым моментом для развития почечной гипертензии является уменьшение почечного кровотока и клубочковой фильтрации, как вследствие диффузных изменений паренхимы, так и при поражении сосудов почек. В ответ на снижение почечного кровотока в почках увеличивается реабсорбция натрия (а вслед за ним и воды). Задержка натрия и воды приводит к увеличению объема внеклеточной жидкости и компенсаторной гиперволемии, что в свою очередь сопровождается повышением концентрации натрия в стенке сосудов. Избыток натрия вызывает набухание сосудистой стенки и повышение ее чувствительности к ангиотензину и катехоламинам (альдостерону).
Активация РААС также является одним из значимых звеньев развития почечной гипертензии. Ренин – протеолитический фермент, выделяемый почками. Сам по себе ренин не оказывает прессорного действия, однако, соединяясь с а2-глобулином сыворотки крови, он превращается в высокоактивное вещество – ангиотензин-ll. Ангиотензин-llобладает способностью прямо повышать уровень артериального давления, а также усиливает выделение надпочечниками гормона альдостерона, который стимулирует реабсорбцию ионов натрия в почках. Одновременно с описанными выше механизмами компенсаторные возможности почек, направленные на понижение артериального давления (путем активации выделения простагландинов и ККС) постепенно истощаются. Таким образом, возникает порочный круг, в результате которого развивается стойкое повышение артериального давления.
Симптомы почечной гипертензии
Поскольку почечная гипертензия часто развивается на фоне поражения почек при пиелонефрите, гломерулонефрите, сахарном диабете, клинические проявления будут связаны с основным заболеванием. Наиболее частыми жалобами являются боли в области поясницы, дизурические проявления, кратковременное увеличение температуры тела, жажда, полиурия, общая слабость и повышенная утомляемость. При исследовании мочи часто выявляется бактериурия, протеинурия и микрогематурия.
Клинические проявления почечной гипертензии определяются степенью повышения артериального давления, изначальным состоянием почек, наличием вторичных осложнений при гипертензии (поражение сердца, сосудов сетчатки, головного мозга).
Для почечной гипертензии характерно постоянное увеличение уровня артериального давления, особенно выражено повышение диастолического давления. У некоторых больных развивается злокачественный гипертонический синдром, при котором наблюдается спазм артериол и повышение общего периферического сопротивления сосудов.
Лечение эссенциальной гипертензии
Когда диагноз поставлен, в первую очередь следует менять образ жизни. Отказ от вредных привычек, изменение характера питания, борьба с ожирением и низкой двигательной активностью – первое, что нужно предпринять. Кроме того, эти меры и самые простые, не требуют походов в аптеку и траты больших сумм денег.
Врачи поликлиник неустанно твердят всем пациентом с эссенциальной гипертонией о необходимости постоянного, систематического приема лекарственных препаратов по рекомендованной схеме. Несмотря на это, многие больные если и принимают таблетки, то периодически, когда болезнь даст о себе знать гипертоническим кризом.
В случае с эссенциальной гипертензией откладывать лечение или экономить на лекарствах очень опасно. В любой момент может случиться критическое увеличение давления с самыми разными последствиями, в том числе – смертельно опасными.

Медикаментозное лечение эссенциальной гипертензии назначается врачом. Недопустимым считается самостоятельный прием препаратов, даже в том случае, если тонометр показал гипертонию, а таблетка, предложенная родственником или соседкой, им помогает. В случае с этим заболеванием успех от лечения зависит от правильности назначенной терапии, а достичь этого можно только при помощи специалиста.
В настоящее время приняты подходы в комплексном лечении первичной гипертонии, когда допускается назначение сразу нескольких препаратов из разных групп. Используются:
- Мочегонные;
- Ингибиторы АПФ;
- Антагонисты кальция;
- Бета-адреноблокаторы;
- Антагонисты рецепторов ангиотензина II;
- Агонисты имидазолиновых рецепторов.
Препараты из каждой группы имеют свои противопоказания, поэтому должны назначаться только врачом исходя из стадии заболевания, ответа на лечение, сопутствующего фона. Сначала может быть назначен какой-то один препарат в виде монотерапии (ингибитор АПФ, как правило), при недостаточном эффекте к нему добавляют средства из других групп. Такое сочетание позволяет применять лекарства не в максимальной дозе, благодаря чему снижается вероятность побочных эффектов.
Ингибиторы АПФ – наиболее часто употребляемые средства. Назначаются капроприл (эффективен также при кризе), эналаприл, лизиноприл. Эти средства снижают вероятность осложнений, хорошо переносятся больными и могут приниматься длительное время. Особенно показаны они при сердечной и почечной патологии, безопасны для приема в пожилом возрасте, при беременности, нарушениях углеводного и жирового обмена.
Блокаторы рецепторов ангиотензина II (лосартан, валсартан) – одна из самых современных групп лекарств от первичной гипертензии. Они действуют избирательно, поэтому практически лишены побочного действия. Назначаются они довольно часто, но недостатком может стать высокая стоимость.
Мочегонные средства применяют для лечения эссенциальной гипертензии не один десяток лет, но они не теряют своей актуальности. Назначаются гидрохлортиазид, верошпирон, фуросемид, торасемид и др. Диуретики показаны как для длительного приема, так и для купирования гипертензивного криза. Они могут входить в состав комбинированных гипотензивных средств вместе с препаратами из других групп.
Антагонисты кальция (амлодипин, дилтиазем, верапамил) способствуют расслаблению сосудистых стенок, а спазм, как известно, составляет основное звено патогенеза гипертонии. Они имеют преимущества для больных с ишемической болезнью сердца, нарушениями ритма, выраженной гипертрофией миокарда.
Бета-адреноблокаторы (атенолол, метопролол) не только снижают давление, но и уменьшают нагрузку на миокард, оказывают обезболивающий эффект при стенокардии, нормализуют ритм сердца, поэтому их обычно назначают при сердечной патологии – ишемической болезни, тахиаритмиях, кардиосклерозе
С осторожностью следует их применять при диабете, ожирении и других метаболических расстройствах
Агонисты имидазолиновых рецепторов (моксонидин) обладают рядом преимуществ по сравнению с другими средствами, среди которых основным считают не только отсутствие негативного влияния на обменные процессы, но и улучшение их. Моксонидин хорош при эссенциальной гипертонии у больных с ожирением, сахарным диабетом.
Помимо перечисленных групп, возможно назначение ноотропных препаратов при симптомах дисциркуляторной гипертензивной энцефалопатии, витаминов и микроэлементов при изменениях в миокарде, седативных средств при высоком уровне стресса и эмоциональной лабильности. Допускается прием растительных экстрактов, чая с гипотензивными свойствами, но увлекаться народной медициной не стоит – лечение травами не заменит медикаментозной терапии, назначенной врачом.
Методы лечения
Часто для основного лечения необходима медикаментозная терапия или операция. При эффективном лечении основного заболевания вторичная гипертензия уменьшится или даже пройдет. Бывает достаточно изменить образ жизни
— употреблять здоровую пищу, повысить физическую активность и поддерживать нормальный вес тела — чтобы сохранять нормальные показатели артериального давления. Возможно, вам придется продолжать принимать лекарство для снижения артериального давления, а на выбор препарата оказывает влияние ваше основное заболевание. Пациентам с вторичной гипертензией назначают:
- Тиазидные диуретики. Мочегонные препараты (диуретики_- лекарства, которые действуют на почки, чтобы помочь вашему организму избавиться натрия и воды и уменьшить объем циркулирующей крови. У этих препаратов много аналогов и они, как правило, дешевле, чем другие лекарства для лечения высокого артериального давления. Если вы не принимаете диуретики и у вас сохраняется высокое артериальное давление, поговорите со своим врачом о назначении еще одного препарата или замене препарата, который вы принимаете, на диуретик. К возможным побочным эффектам этих препаратов относятся учащение мочеиспускания и более высокий риск сексуальной дисфункции.
- Бета-блокаторы. Эти препараты уменьшают нагрузку на сердце и расширяют кровеносные сосуды, в результате чего сердце сокращается медленнее и с меньшими усилиями. Бета-блокаторы сами по себе не достаточно эффективны в лечении гипертонии у афроамериканцев и лиц пожилого возраста, но при сочетании с тиазидными диуретиками их эффективность значительно повышается. К возможным побочным эффектам относятся повышенная утомляемость, проблемы со сном, замедление частоты сердечных сокращений и похолодание рук и ног. Кроме того, бета-блокаторы как правило, не назначают людям, страдающим бронхиальной астмой, так как они могут привести к спазмам мышц в легких.
- Ингибиторы ангиотензин-превращающего фермента (АПФ). Эти лекарства помогают расширить кровеносные сосуды, блокируя образование естественного химического вещества, которое сужает кровеносные сосуды. Ингибиторы АПФ особенно эффективны при лечении повышенного артериального давления у людей с ишемической болезнью сердца, сердечной недостаточностью или почечной недостаточностью. Как и бета-блокаторы, сами по себе ингибиторы АПФ не эффективны у афроамериканцев, но в сочетании с тиазидными диуретиками их эффективность повышается. К возможным побочным эффектам относятся головокружение и кашель, и эти препараты не рекомендуются во время беременности.
- Блокаторы рецепторов ангиотензина II. Эти лекарства помогают расширить кровеносные сосуды, блокируя действие — но не образование — естественного химического вещества, которое сужает кровеносные сосуды. Как ингибиторы АПФ, блокаторы рецепторов ангиотензина II эффективны у людей с ишемической болезнью сердца, сердечной недостаточностью и почечной недостаточностью. Эти препараты имеют меньше возможных побочных эффектов, чем ингибиторы АПФ, но их также не назначают во время беременности.
- Блокаторы кальциевых каналов. Эти лекарства помогают расслабить мышцы кровеносных сосудов. Некоторые из них замедляют частоту сердечных сокращений. Блокаторы кальциевых каналов сами по себе более эффективны у афроамериканцев и пожилых людей, чем ингибиторы АПФ или бета-блокаторы. К возможным побочным эффектам относятся задержка воды, головокружение и запоры. Необходимо предупредить об определенном риске любителей грейпфрута. Грейпфрутовый сок взаимодействует с некоторыми блокаторами кальциевых каналов, увеличивая содержание в крови препарата, тем самым повышая риск развития побочных эффектов. Спросите вашего врача или фармацевта, влияет ли грейпфрутовый сок на принимаемое вами лекарство.В некоторых случаях бывает трудно подобрать правильное лечение. Возможно, что для снижения уровня артериального давления вам придется принимать более одного препарата в сочетании с изменениями образа жизни. Кроме того, возможно, вам придется ходить на прием к врачу как минимум раз в месяц, пока у вас не стабилизируется уровень артериального давления.
Основные методы борьбы с болезнью
Методы профилактики артериальной гипертензии начинаются со сбора анамнеза. Каждый человек должен знать, есть ли среди ближайших родственников те, которые страдают от сердечно-сосудистых заболеваний. Эта информация дает возможность определить, находится ли он в группе риска. Гипертония передается прежде всего по материнской линии. Если мама страдала от высокого давления, дети могут столкнуться с той же проблемой в зрелом возрасте.

Родители таких детей должны приложить все свои силы для того, чтобы наследственность подобного рода не переросла со временем в заболевание.
Выделяют всего три вида профилактических мероприятий для людей с высоким уровнем артериального давления. Их цель — предотвратить развитие осложнений в виде проблем сердечно-сосудистой системы и снизить количество смертей, связанных с повышением уровня АД.
Первичная профилактика гипертензии
Определить факторы риска и максимально ослабить их влияние на развитие гипертонии — важнейшая цель. Меры профилактики должны быть направлены на предотвращение появления опасных симптомов.
Профилактические мероприятия состоят из:
- Умеренных тренировок. При мягкой и умеренной гипертензии правильно подобранный комплекс упражнений способствует общему укреплению организма, повышению работоспособности, нормализации давления. Рекомендуется начинать тренировки со слабой нагрузки с постепенным увеличением. Достаточно заниматься 3 — 5 раз в неделю по полчаса ходьбой, бегом, плаванием, занятиями на тренажерах или ездой на велосипеде.
- Здорового питания. Соленое, жареное, острое — под запретом. Ежедневное потребление соли не должно превышать 5 грамм. Об этом стоит помнить, если в рационе присутствуют копчености, майонез, колбасные изделия, консервы, соления, сыры, в которых содержится много натрия.
- Достаточного количества времени на отдых. Чтобы справиться со стрессом, который чаще всего является причиной повышения АД, врачи рекомендуют освоить некоторые техники релаксации. Это может быть аутотренинг, медитация, самовнушение. Нужно стремиться во всем находить что-то хорошее и приятное. Смотреть на жизнь с оптимизмом.
- Отказа от вредных привычек. В большинстве случаев курение и алкоголь ведут к трагическим последствиям. Рекомендуется полный отказ от сигарет, а употребление алкоголя сократить до 50 г в сутки.
Вторичная профилактика гипертонии
Целью вторичной профилактики гипертензии является диагностика заболевания на ранней стадии. Чаще всего патология в течение длительного времени не проявляется никакими симптомами. Чтобы выявить проблему, нужно регулярно измерять кровяное давление.
Если диагноз установлен, то давление приводят в норму с помощью лекарственных средств. Медикаментозную терапию подбирает врач в соответствии с международными стандартами.
Если у пациента для них есть противопоказания, то лечащий доктор подбирает другие препараты.
В период медикаментозной терапии важно записывать показатели АД в специальный дневник. Раз в месяц нужно показывать записи лечащему врачу для корректировки лечения и профилактики
Третичная профилактика тяжелой патологии
Третичная профилактика гипертонии нацелена на избежание осложнений в виде сердечно-сосудистых заболеваний, инвалидности, смертности. Основной способ предотвращения проблем сердечно-сосудистой системы и смертности больных с высоким АД — это постоянный контроль уровня артериального давления.
Постоянный контроль позволяет:
- оценить степень прогрессирования заболевания;
- определить риск поражения органов-мишеней;
- определить наличие иных заболеваний;
- оценить опасность развития осложнений сердечно-сосудистой системы.
При высокой степени риска показано немедикаментозное лечение в сочетании с лекарственной терапией. Высокий риск дает право лечащему доктору назначить лечение пациенту в условиях стационара.
В домашних условиях пациент должен четко следовать советам врача:
- принимать гипотензивные средства строго в назначенных дозах и режиме;
- для профилактики осложнений принимать дезагреганты (Кардиомагнил, Тромбо АСС, Аспирин).
Идиопатическая гипертония. Факторы, обуславливающие её формирование
Конкретные причины, вызывающие развитие гипертонической болезни, остаются неустановленными по сей день.
Однако, проведенные исследования подтверждают теорию, согласно которой изменение артериального давления связано с двумя группами факторов:

- генетические. Предрасположенность к формированию болезни передаётся по наследству, заложена с рождения в генотипе;
- средовые. Способствуют развитию заболевания факторы окружающей среды – постоянное пребывание в психоэмоциональном напряжении, употребление большого количества соли, избыточный вес, недостаток двигательной активности, хроническая интоксикация никотиновая или алкогольная.
Согласно исследованиям, в патогенезе артериальной гипертонии доминирующим фактором считается наследственность (генетика). При этом число генов, отвечающих за развитие заболевания, не один десяток, их сочетание, взаимодействие между собой и с условиями среды обитания определяют выраженность и течение гипертензии. В ряде случаев именно определённые средовые условия служат провокацией для развития артериальной гипертонии на фоне наследственной отягощенности.
При других же обстоятельствах имеющаяся в генах склонность к появлению стойко повышенного давления может остаться в «спящем» состоянии, что позволит избежать формирования болезни. В любом случае, знание средовых факторов риска дает человеку возможность корректировать величину артериального давления хотя бы частично.