Вторичная артериальная гипертензия: причины и лечение
Содержание:
Гипертония 3 степени
Почему врачей настораживает отклонение показателей АД от нормы даже на единицу? Дело в том, что при повышении давления на несколько единиц, риск развития сердечно сосудистых осложнений увеличивается на столько же процентов. Например, если у человека обнаружена легкая гипертония, и АД отклонилось от нормальных 120 на 80 мм рт.ст. на 39 единиц, то очень велика вероятность возникновения патологических отклонений со стороны различных органов (39%). Что же тогда можно сказать о 3 степени болезни, при которой отклонение составляет не менее 60 единиц?
Гипертония 3 степени — это тяжелая, хроническая форма заболевания. АД поднимается выше 180/110 мм рт.ст., оно никогда не снижается до нормальных 120/80. Патологические изменения уже необратимы.
Симптомы гипертонии 3 степени
К симптомам гипертонии 3 степени относят:
-
аритмия;
-
изменение походки;
-
нарушение координации движений;
-
стойкое ухудшение зрения;
-
парезы и параличи при нарушении мозгового кровообращения;
-
продолжительные гипертонические кризы с нарушениями речи, замутненностью сознания и резкими болями в области сердца;
-
кровохарканье;
-
значительное ограничение способности самостоятельно передвигаться, общаться и обслуживать себя.
В тяжелых случаях гипертоники уже не могут обходиться без посторонней помощи, им требуется постоянное внимание и уход. Вышеперечисленные признаки гипертонии показывают, что самочувствие больного постепенно ухудшается, болезнь охватывает новые системы органов, осложнений становится все больше. По теме: Первая неотложная помощь при гипертоническом кризе
По теме: Первая неотложная помощь при гипертоническом кризе
Осложнения гипертонии 3 степени
К осложнениям гипертонии 3 степени относят следующие заболевания:
-
инфаркт миокарда – среднего мышечного слоя сердца;
-
сердечная астма — приступы удушья;
-
сердечная недостаточность;
-
инсульт;
-
поражение периферических артерий;
-
отек легких;
-
гипертоническая ретинопатия поражает сетчатку глаз;
-
скотома («темнота») – дефект, слепое пятно в поле зрения;
-
слепота;
-
диабетическая нефропатия;
-
почечная недостаточность;
-
нефроангиосклероз.
Осложнения при артериальной гипертензии 3 степени иначе называют ассоциированными клиническими состояниями. При нарушении мозгового кровообращения развивается инсульт, сопровождающийся потерей чувствительности конечностями и обмороком. Сердечная недостаточность – это уже целый комплекс патологий сердца. Постепенно отказывают почки. Если гипертония – вторичное заболевание и возникла на фоне сахарного диабета, то неизбежна нефропатия.
Чем сильнее запущена болезнь, тем страшнее и тяжелее её последствия. Кровеносная система настолько важна для жизни организма, что малейшее отклонение в её работе даёт мощный разрушительный эффект.
Инвалидность гипертонии 3 степени
При тяжелой форме болезни устанавливается 1 группа инвалидности. На этой стадии пациенты практически нетрудоспособны. Иногда они признаются частично трудоспособными и продолжают трудиться, но только на дому или в особых условиях.
Но даже при самой тяжелой степени инвалидности пациент должен проходить реабилитационные процедуры. При таком положении вещей это необходимо для предотвращения летального исхода.
Лечение гипертонии 3 степени
С усугублением течения болезни назначаются все более сильнодействующие лекарства или их перечень остается прежним, но дозировка увеличивается. На этой стадии гипертонии эффект от медикаментозной терапии минимальный. Хронические гипертоники обречены пить таблетки пожизненно.
Когда заболевание переходит в тяжелую форму, может потребоваться хирургическое вмешательство. Операция показана при некоторых патологиях сосудов и сердца. Новаторской считается методика терапии стволовыми клетками при артериальной гипертензии 3 степени.
По теме:
Какие заболевания сопровождает?
Существует несколько классификаций симптоматической гипертензии. По происхождению их делят на четыре группы: почечные, эндокринные, нейрогенные, гемодинамические.
Почечные или нефрогенные
Это наиболее распространенный вид симптоматической гипертензии, составляющий около 80% от общего числа случаев. Вторичная гипертония нефрогенного генеза возникает в результате врожденных или приобретенных поражений почек или питающих их артерий. От того, как протекает причинное заболевание и насколько быстро закупоривается почечная артерия, зависит развитие симптоматической гипертензии. Как правило, на начальных стадиях данных заболеваний повышения давления на наблюдается. Гипертензия возникает при значительных поражениях тканей почек.
Чаще всего вторичная артериальная гипертония наблюдается при пиелонефрите — инфекционном заболевании почечных лоханок. Сопровождается гипертензией гломерулонефрит — еще одно воспалительное заболевание почек, обычно возникающее как осложнение после частых ангин.
Данная форма артериальной гипертензии встречается преимущественно у пациентов молодого возраста. Высок риск развития хронической почечной недостаточности. При пиелонефритах и гломерулонефритах процент злокачественного течения артериальной гипертонии составляет примерно 11-12%.
Эндокринные
Такая форма симптоматической гипертензии развивается при патологиях желез внутренней секреции.
Тиреотоксикоз — заболевание щитовидной железы, характеризующееся избыточным выделением в кровь гормона тироксина. В данном случае отмечается повышение только систолического давления, а диастолическое остается в норме.
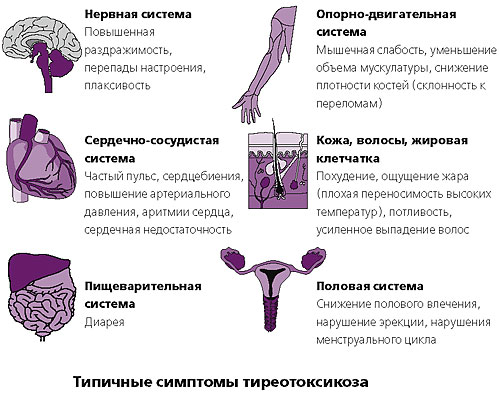
Гипертония является основным симптомом феохромоцитомы — опухоли надпочечников. При этом давление может быть стабильно высоким или повышаться приступообразно.
Симптоматическая артериальная гипертензия наблюдается при синдроме Конна или альдостероме. Заболевание характеризуется повышенной выработкой гормона альдостерона, который задерживает вывод натрия, что приводит к его избытку в крови.
Гипертония эндокринного типа развивается у большинства пациентов (около 80%) с синдромом Иценко-Кушинга. Заболевание характеризуется специфическими изменениями тела: туловище полнеет, лицо становится лунообразным и одутловатым, конечности остаются в нормальном состоянии.
Климакс — еще одна причина развития артериальной гипертензии. При угасании половой функции, как правило, наблюдается устойчивое повышение давления.
Нейрогенные
Вторичные гипертензии такого типа обусловлены поражениями центральной нервной системы в результате черепно-мозговых травм, энцефалитов, ишемии, опухолей.
Наряду с повышенным артериальным давлением при нейрогенной артериальной гипертензии наблюдаются сильные головные боли, тахикардия, головокружение, потливость, судороги, слюнотечение, кожные проявления. Лечение нейрогенной артериальной гипертонии направлено на устранение поражений мозга.
Гемодинамические
Также прочитать:
Симптоматические гипертензии гемодинамического типа возникают в результате поражений сердца и крупных артерий. К ним относятся систолические гипертонии при брадикардии, атеросклерозе и при врожденном сужении аорты, ишемические гипертензии при пороках митрального клапана и сердечной недостаточности. Как правило, в этих случаях повышается преимущественно систолическое давление.
Данная классификация не может считаться исчерпывающей. К вторичной гипертензии могут привести сочетания заболеваний, обычно двух. Например: хронический пиелонефрит и стеноз почечных артерий, опухоль почки и атеросклероз аорты.
Вторичная гипертония может быть обусловлена отравлением кадмием, свинцом, таллием. Лекарственные формы гипертензии развиваются после того, как проводилось лечение с помощью глюкокортикоидов, левотироксина, эфедрина в сочетании с индометацином, а также после применения некоторых контрацептивов.
В классификацию не включены хронические обструктивные легочные заболевания, полицитемия (повышенное содержание в крови эритроцитов), которые приводят к артериальной гипертонии.
Почечная форма заболевания
Почки оказывают непосредственное влияние на уровень артериального давления. В связи с чем, поражение органа может вызывать развитие гипертензии. При этом отмечается наличие 2-х основных форм – реноваскулярной (нарушения в области сосудов) и ренопаренхиматозная (поражение паренхимы).
Первый тип болезни возникает на фоне атеросклероза и наблюдается у ¾ всех пациентов. Врожденные аномалии в строении почечных артерий встречаются у 25% всех пациентов. В редких случаях патология образуется на фоне васкулита. При этом характерными особенностями процесса являются следующие признаки:
острое протекание болезни, особенно в начале ее развития;
отсутствие снижения уровня артериального давления даже при применении лекарственных средств;
отсутствие гипертензивных кризов;
возрастание диастолического давления;
наличие заболеваний почек.
Репоранхиматозная форма является наиболее распространенным заболеванием, на долю которого выпадает более 70% всех вторичных гипертензий. При этом характерной особенностью болезни является развитие «почечных» признаков – образование отечностей, дизурические нарушения, изменения в показателях мочи.
Эндокринный тип болезни
Симптоматическая артериальная гипертензия эндокринной этиологии возникает в результате гормональных нарушений, а также на фоне поражения желез, продуцирующих выработку внутренних секреций.
Развитию болезни в большинстве подвержены пациенты с синдромом Кушинга, новообразованиями в области гипофиза или феохромоцитомы. Состояние характеризуется усиленной выработкой гормонов, увеличивающих спазмы в сосудах, а также способствующих возрастанию гормонов коры надпочечников.
В большинстве случаев процесс сопровождается соответствующей симптоматикой – избыточной массой тела, чрезмерным оволосением, полиурией, жаждой.
Нейрогенная форма
Данный вид заболевания образуется на фоне поражений центральной нервной системы.
Наиболее распространенные причины:
· новообразования в мозге или его оболочках;
· нарушения, приводящие к возрастанию внутричерепного давления;
Состояние сопровождается ярко выраженными признаками гипертензии, повреждениями головного мозга.
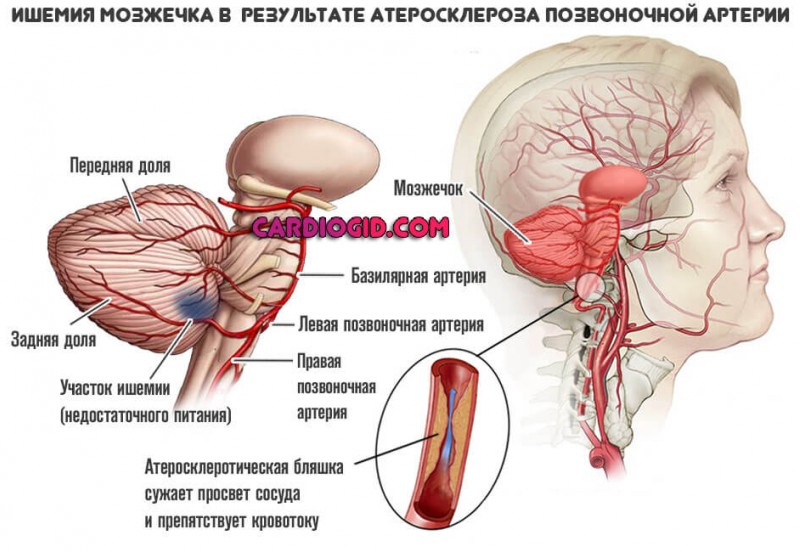
Сосудистый фактор патологического процесса
Заболевание представляет собой гемодинамическую форму вторичной гипертензии. Развивается в результате сердечной недостаточности, атеросклероза, на фоне пороков сердца, связанных с работой клапана, а также при тяжелых формах аритмии.
В пожилом возрасте частой причиной болезни является атеросклеротическое поражение. При этом отмечается повышение систолического давления.
Другие формы артериальной гипертензии
Патологический процесс может быть спровоцирован употреблением лекарственных средств – гормонов, антидепрессантов. Также частой причиной болезни является злоупотребление спиртными напитками или некоторыми видами продуктов.
Спровоцировать гипертензию могут сильные стрессовые ситуации или перенесенные ранее оперативные вмешательства.
Проявления и методы диагностики вторичной гипертонии
Для каждой формы заболевания характерны свои особенности и симптоматика. Таким образом, при почечном типе болезни образуются отеки, развиваются боли в области поясницы, происходят изменения в качестве (количестве) выделяемой мочи.
УЗИ почек и мочевого пузыря;
пиелография или цистография;
Эндокринный тип болезни сопровождается гипертоническими кризами, увеличением массы тела, мышечной слабостью.
Методы исследований эндокринной формы:
общее исследование крови;
анализ углеводного обмена;
биохимическое исследование крови;
определение уровня гормонов;
компьютерная томография (КТ).
При нейрогенных типах болезни проводятся исследования нервной системы, уточняется наличие перенесенных ранее травм или операций на головном мозге. При этом определить патологию можно по развивающимся признакам – головным болям, судорожному состоянию, нарушением вегетативных функций.
Для патологий, возникших на фоне сосудистых патологий, характерно повышение систолического давления. При этом процесс часто сменяется понижением показателей АД и нестабильностью состояния. Симптомами болезни являются головные боли, общая слабость организма, дискомфортные ощущения в районе сердца.
Диагностика сосудистого фактора включает в себя ангиографические виды исследований, УЗИ, электрокардиограмму сердца, изучение липидного обмена.
Особенности
Отталкиваясь от проявлений гипертонии, многие люди путают вторичную гипертензию с первичной. Неправильное лечение при этом приводит к неожиданным последствиям: гипертоническому кризу, ишемической сердечной болезни, инсульту, инфаркту миокарда, что значительно усложняет протекание заболевания и приводит к преждевременной смерти.
Симптоматическая гипертоническая болезнь отличается от первичной такими признаками:
- Применяя гипотензивные средства, артериальное давление не всегда нормализуется, или же долго приходит в норму.
- Возникают частые панические приступы.
- Скачки давления возникают внезапно, держаться на одних показателях или приходят в норму на короткое время.
- Заболевание быстро прогрессирует.
- Наблюдается у человека, не достигшего 20 лет, или прожившего свыше 60 лет.
https://youtube.com/watch?v=kQ76WKr9v3A
Если у вас имеются вышеописанные симптомы и признаки вторичной гипертензивной болезни, то следует сразу отправляться к врачу
Важно помнить: чем раньше был установлен диагноз, тем легче устранить причину возникновения внутрисосудистого давления и не допустить появление осложнений
Почечный тип
Как можно понять из названия, говорят о нарушениях работы выделительной системы как основе заболевания.
Сам по себе этот вид симптоматического роста АД не однородный. Тщательное членение дает возможность назвать еще два подтипа.
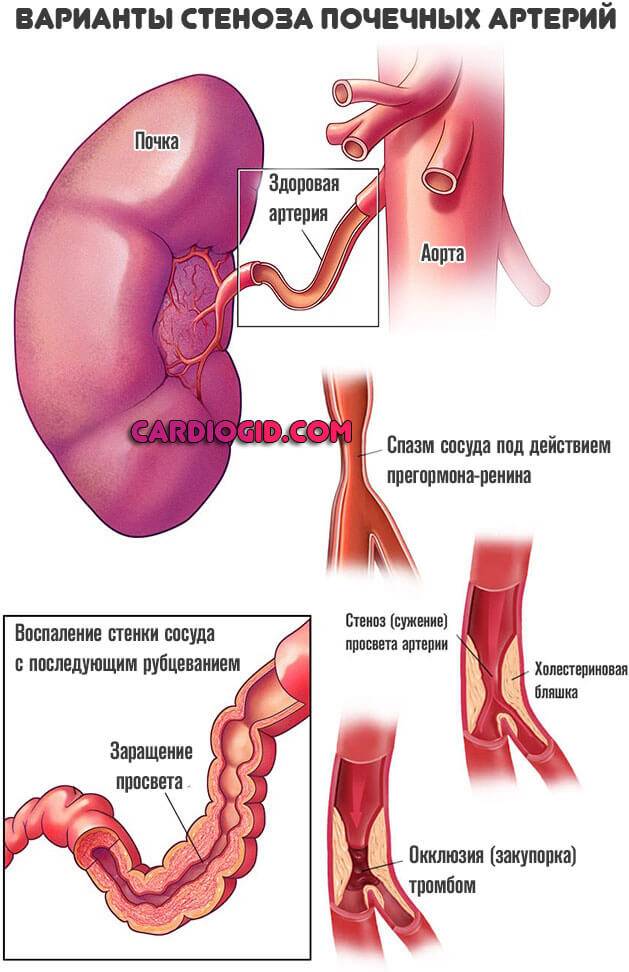
Реноваскулярная АГ
Встречается чаще всего. Обуславливается снижением качества кровотока. Количество жидкой соединительной ткани, поступающей к почке, падает. Интенсивность фильтрации недостаточная.
Организм стремится компенсировать нарушение. Вырабатывается избыток прегормона-ренина. Вместе с ангиотензинном, альдостероном он выступает регулятором уровня давления.
Чрезмерное количество этого вещества приводит к спазму сосудов. Просвет артерий сужается, потому крови двигаться труднее. Показатели тонометра растут существенно.
Среди причин нарушения выделяют:
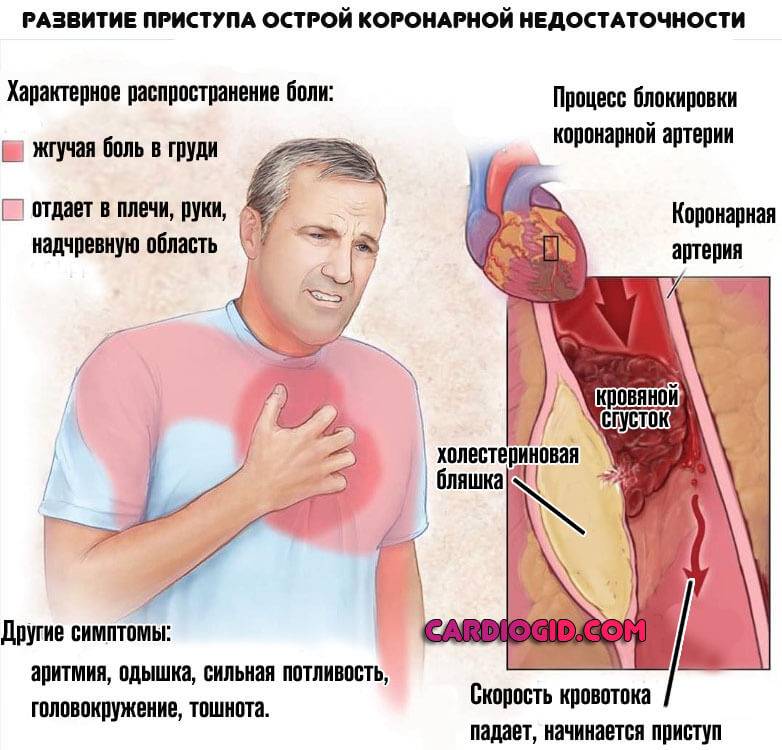
- Атеросклероз. Наиболее распространенный вариант. Заключается в малой проходимости сосудов из-за закупорки холестериновыми бляшками.
- Тромбоз. Процесс схожий, только окклюзия наблюдается не липидными структурами, а сгустками крови.
- Воспаления почечной паренхимы и лоханок. Речь может идти как о классическом пиелонефрите, так и об аутоиммунных процессах. Диагностика подобных состояний не представляет сложностей.
Немного реже наблюдается компрессия почечных артерий опухолями, объемными образованиями, васкулиты (воспаления стенок сосудов и их последующее рубцевание, а то и заращение).
Клинические признаки характерны:
- Сильная головная боль. В области затылка. Сопровождает все формы гипертензии, потому сказать точно, что явилось причиной невозможно без тщательной, продуманной диагностики. Интенсивность синдрома крайне велика. Пациент принимает вынужденное положение лежа, чтобы хоть как-то облегчить состояния.
- Тошнота, рвота. Негативный признак. Указывает на нарастающие ишемические явления в церебральных структурах.
- Слабость, сонливость. Общая астения. Сопровождают больного постоянно, опять же прямо свидетельствуют в пользу нарушения нормальной трофики головного мозга.
- Маленькая разница между верхним и нижним давлением — 10-20 мм рт. ст.
Обычно на этом симптоматика неврологического плана заканчивается, не считая редких исключений.
Почти всегда присутствуют почечные проявления, вроде болевого синдрома, нарушений нормального мочеиспускания и прочих.
Типичные признаки реноваскулярной формы АГ: раннее начало у женщин (до 30 лет) и позднее у мужчин (после 50), отсутствие кризового течения, примерная ровность состояния больного на всем протяжении процесса, устойчивость к лечению, преимущественное повышение нижнего (диастолического давления).
Обе формы вторичной артериальной гипертензии могут приобрести злокачественное течение. Своего рода непрекращающийся криз.
Стандартные терапевтические методики смысла не имеют, требуется интенсивное лечение первопричины.
Подробнее о реноваскулярной форме гипертензии читайте здесь.
Ренопаренхиматозная форма
Встречается много реже.
Принципиальное отличие от предыдущей — отсутствие связи с количеством поступающей крови к почке. Повышение концентрации ренина обусловлено воспалительным процессом.
Отличить одно от другого может только специалист и то не сразу, а по результатам лабораторной оценки мочи, УЗИ-диагностики, сцинтиграфии, возможно, МРТ.
Клиническая картина идентична: наблюдается стойкий рост артериального давления на фоне почечных симптомов: отеков, болей в пояснице, нарушений процесса мочеиспускания.
Обе разновидности опасны для здоровья и жизни. Требуется срочное лечение, чтобы избежать осложнений. К таковым относят инсульт (в 80% случаев), инфаркт. На фоне выраженного нарушения вероятны обширные разновидности отклонения.
Как в том, так и в другой случае лечение стационарное. С применением больших комбинированных доз противогипертензивных, оперативным вмешательством по необходимости).
Используются антибиотики, диуретики, гормональные препараты (Преднизолон, Дексаматезон). Госпитализация длится до момента полной коррекции состояния.
Первая помощь при высоком давлении
https://youtube.com/watch?v=PcyvYl5agLE
https://youtube.com/watch?v=PcyvYl5agLE
Прогрессирование болезни увеличивает вероятность гипертонического криза. Резкий скачок давления опасен последствиями для головного мозга и сердца и может угрожать жизни человека. В некоторых случаях медицинскую помощь требуется оказать в течение нескольких минут. Лучше вызвать скорую помощь, чем ждать когда симптомы исчезнут.
До прибытия врача следует:
- Восстановить ровное дыхание, принять удобную лежачую или сидячую позу.
- Согреть стопы грелкой или икроножные мышцы горчичниками.
- Принять лекарство, заранее подобранное врачом на случай криза.
- Не есть, можно выпить воды.
- Принять под язык нитроглицерин при появлении боли в груди.
Необходимость диагностики
Обязательно посещение рентгенологического кабинета. Получив снимок, травматолог оценивает характер травмы. Если все кости и суставы на месте, и на самом снимке нет ярко выраженного ушиба — пациенту повезло.
В тяжелых случаях могут назначить стресс-тесты или МРТ. Дело в том, что врачи делят ушибы на такие степени:
- 1-я, при которой есть небольшие нарушения кожи, но симптомы проходят через день-два. Лечения не требует.
- 2-я сопровождается отеком и гематомой. Повреждены ткани мышц, ощущается острая боль.
- 3-я наступает при сильном ударе. Ткани повреждены, большие отеки. Часто дополняется вывихом, что частично обездвиживает палец.
- 4-я, при которой наблюдаются фоновые трещины и переломы. Участок при этом полностью обездвижен.
В зависимости от тяжести, кроме травматолога, к диагностике могут привлекаться ортопед и терапевт, а при глубоких поражениях — еще и хирург с невропатологом. При фоновых переломах лечение может затянуться до полутора месяцев.
Лекарственная форма артериальной гипертензии
(иначе называемая ятрогенной)
Это форма артериальной гипертонии возникает в результате приема некоторых лекарственных препаратов. Чаще всего развитие ятрогенной гипертензии обусловливают приемом нестероидных противовоспалительных лекарственных средств (обезболивающих), приемом гормональных препаратов (пероральных контрацептивов), некоторых препаратов для терапии бронхиальной астмы, антидепрессантов и других.
Обычно артериальная гипертензия является побочным эффектом и после замены препарата практически всегда исчезает.
Все лечение сводится к отмене лекарственного препарата, вызывающего подъем давления. В тех случаях, когда отмена этих лекарственных средств невозможна, и их прием жизненно необходим, применяют коррекцию антигипертензивными препаратами.
гемодинамическая Артериальная гипертония
Такой вид артериальной гипертонии развивается в результате поражения сосудов, нарушения работы клапанного аппарата сердца или функций миокарда. В результате происходит нарушение системного кровотока.
Такими причинами могут являться коарктация аорты, атеросклероз сосудов, недостаточности аортального клапана.
Коарктация аорты — чаще всего это врожденное заболевание, характеризующееся тем, что верхняя часть туловища развивается активнее, чем нижняя. В результате такого процесса кровоснабжение перераспределяется, и сосуды могут переполняться кровью.
Атеросклероз сосудов – это приобретенное заболевание, возникающее чаще всего в пожилом возрасте. Оно связано с постепенной закупоркой сосудов атеросклеротическими бляшками. Очень часто в результате такого поражения систолическое давление повышается сильнее, чем диастолическое, сосуды имеют жесткие стенки, поэтому пульсовое давление тоже повышено.
Недостаточность аортального клапана возникает обычно из-за поражения организма разными инфекциями (сифилис, ревматические поражения).
нейрогенная Артериальная гипертензия
Основными причинами развития этого вида артериальной гипертензии могут являться опухоли головного мозга, энцефалит, ишемия сосудов головного или спинного мозга, а так же микроинсульты.
Течение этого вида артериальной гипертензии характеризуется сильными головными болями даже при незначительном подъеме давления, рвотой, судорогами. Отмечено частое возникновение гипертонических кризов.
Терапия вторичной нейрогенной гипертензии обязательно должная включать прием антигипертензивных препаратов. Иногда возможны ситуации, когда после полного восстановления работы центральной нервной системы артериальная гипертензия полностью исчезает.
Первичная и вторичная артериальная гипертензия
Почти каждый третий взрослый человек имеет диагноз артериальная гипертензия, которая проявляется в большей или меньшей степени. С возрастом количество людей, которые имеют подобные проблемы, значительно увеличивается (практически в два раза). В пожилом возрасте с этим диагнозом знакомы уже более половины мужчин и женщин. Постоянно и сильно повышенное давление имеет очень негативные последствия для всего организма больного человека. Это могут быть и необратимые поражения сердца, мозга, глазного дна, повышенное давление может быть и причиной развития инсульта, и ряда других проблем. В последние годы это заболевание молодеет.
Стоит обратить внимание, особенно людям мнительным и склонным к панике, что одноразовое повышение артериального давления ещё не говорит о наличии заболевания, а нахождение в постоянном волнении только провоцирует его скачки. Во всём мире в современной медицине принято выделять первичную артериальную гипертензию или гипертонию и вторичные артериальные гипертензии

Первичная гипертензия
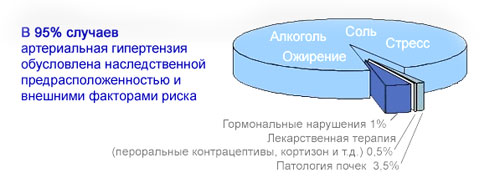
Первичная или эссенциальная гипертензия – такую форму заболевания врачи часто называют «гипертоническая болезнь». Именно этот тип имеет более широкое распространение, примерно 90 – 95% от всех диагностированных случаев. Возникает и развивается гипертензивное состояние на фоне ярких эмоциональных проявлений или под воздействием факторов риска. К причинам развития гипертоний данного типа относят возраст, пол, низкую двигательную активность, нарушения норм питания, сахарный диабет и множество других совершенно разных причин. Причины, которые приводят к появлению данных проблем, точно установить практически невозможно, единственной достоверной причиной можно считать наследственный фактор.
Данное заболевание имеет свою классификацию, учитывающую степень тяжести болезни. Отличительной чертой болезни является то, что она длительное время протекает практически бессимптомно и нарастает постепенно. Явное проявление признаков происходит только во время гипертонических кризов. Первичная гипертензия или гипертония относится к разряду трудно излечимых болезней и требует постоянного приёма необходимых лекарственных средств. Врач назначает препараты с целью не просто снизить показатели тонометра, но и постараться устранить причины, вызвавшие их. В комплексное лечение обычно включают следующие виды лекарственных препаратов: диуретики, антагонисты и агонисты адренергических рецепторов.

Вторичная артериальная гипертензия
Вторичная гипертензия диагностируется почти у 10% больных, имеющих стойкое повышение артериального давления. К сожалению, она чаще всего диагностируется у достаточно молодых людей 25 – 35 лет. Отличительной чертой этого типа заболеваний является высокое АД, как симптом, возникший в результате другого, основного заболевания.
Выделяется более 70 болезней, провоцирующих повышение давления. К огромному сожалению, часто поиск причины возникновения высокого артериального давления является крайне сложным и занимает очень длительное время. Это обычно приводит к нежелательным осложнениям. Современные методы лабораторных и инструментальных исследований позволяют по возможности сократить время поиска причины появившихся сбоев со здоровьем.
Профилактика САГ
Вторичную гипертензию тоже можно предупредить, и в профилактике болезни нет ничего сложного и невыполнимого.
7 пунктов профилактики вторичной артериальной гипертензии:
- Правила здорового питания вместо диет. Сначала рекомендуется пройти тест на переедание: возможно, дело в том, что у вас нет принципа умеренности питания. Затем вы должны определить, сколько приемов пищи в день у вас должно быть: кто-то ест строго три раза в день, без перекусов, и это нормально. Завтрак всегда должен быть – не заменяйте его чашкой кофе. Завтрак всегда сытный и питательный, но это не равно жирный и тяжелый. Обед полноценный: белок и овощи. Ужин такой же: овощи в сыром виде, запеченные на гриле, или в салате плюс нежирный белок (курица, индейка, говядина, крольчатина) или любая рыба, морепродукты.
- Мастхэвы для подпитки организма. Сюда можно включить различные биоактивные комплексы, биологические пищевые добавки. Сегодня несложно найти списки отдельно для женщин, куда входят куркумин, рыбий жир, сырые пробиотики, коллаген и т.д. Есть списки для поддержания здоровья мужчин – это подсолнечный лецитин, Омега-3, витамин D и др. Витаминно-минеральные комплексы, БАДы при разумном их выборе помогают избежать возрастных болезней, ухудшений состояния тканей и органов, иммунных сбоев.
- Спорт и физкультура – наше все. Многим тема ЗОЖ неприятна до зубного скрежета, но не нужно относиться к ней как к чему-то навязчивому и сложному. 7000-8000 шагов в день, которые вы фиксируете шагомером – и вы уже в движении, уже «убегаете» от гипертонии. Найдите свой вариант физической активности.
- Отказ от курения. Сколько бы ни говорили об этом, в сознании многих людей этот вопрос непробиваем. Сегодня люди чуть старше тридцати вынуждены пить препараты для разжижения крови, потому что их организм раньше времени растратил свои ресурсы именно из-за курения.
- Умение противостоять стрессу. Об этом говорилось выше, но можно и повториться – стресс это не просто плохое настроение, апатия, пессимистический сценарий. Это особые реакции в структурах мозга, которые ведут к сбоям регуляции важнейших процессов в вашем организме.
- Своевременная диагностика. К благосостоянию этот пункт никакого отношения не имеет. И люди скромного достатка, и обеспеченные пациенты зачастую одинаково не любят посещать врачей. Даже когда ничего не беспокоит – просто сдать анализы, показаться узким специалистам для них что-то архисложное. Но это показатель незрелости, безответственности. И состояние здоровья обязательно об этом напомнит.
- Жизнь как радость. Ни один медик не поспорит с тем, что выздоровление и умение сохранять свой капитал здоровья зависят и от мировоззрения пациента, от чувства юмора, умения правильно проживать разного рода ситуации. Некоторые сдаются еще до того, как начали лечиться – впадают в депрессию от вполне излечимых диагнозов, жалеют себя и не делают конструктивных шагов. И медики также отметят, что жизнерадостные люди, умеющие с иронией относиться к себе и окружающему миру, легче переносят даже сложное лечение, они более деятельны и менее зациклены на проживании своих страданий.
Наверное, можно предложить в этот перечень еще несколько пунктов, но даже если над каждым из них вы хорошенько задумаетесь, опасность развития гипертонии вы от себя немного отодвинете.