Причины наджелудочковой тахикардии, симптомы и лечение, прогноз и возможные осложнения
Содержание:
Лечение наджелудочковой тахикардии
Лечение наджелудочковой тахикардии проводится консервативным и хирургическим путем. Консервативная терапия включает:
- профилактику тахикардии приемом антиаритмических препаратов, назначенных кардиологом;
- купирование приступов внутривенным введением антиаритмических веществ либо электроимпульсным воздействием.
В качестве поддерживающей противорецидивной терапии назначают противоаритмические лекарственные вещества, а также гликозиды. Дозировка и сам препарат выявляются опытным путем с учетом действенности, токсичности и фармакокинетических особенностей лекарства. Нарушение ритма сердца пароксизмального типа лечится амиодароном только при неэффективности других средств с учетом побочных явлений. Для длительного поддерживающего лечения подходят: соталол, дилтиазем, этацизин, хинидин, верапамил и др.
Показанием к оперативному вмешательству считается:
- учащение приступов и их тяжести;
- наличие тахикардии даже при приеме специальных препаратов;
- профессиональная деятельность связана с риском для здоровья в результате потери сознания;
- состояния, при которых лекарственная терапия невозможна (например, молодые пациенты).
Под хирургическим лечением понимают метод радиочастотной абляции, т.е. распознавание и устранение источника патологии. С этой целью в крупную вену вводят электрод и обрабатывают патологический очаг высокочастотным током. Если участков несколько, то процедуру повторяют. Терапия является дорогостоящей и имеет ряд осложнений, включая разлаженность работы желудочков или предсердий, что потребует установки кардиостимулятора. Но даже это не останавливает пациентов, пребывающих в постоянном страхе перед очередным приступом.
Купирование наджелудочковой тахикардии
Аритмия в тяжелой форме с частыми приступами требует лечения в стационарных условиях, где применяется введение антиаритмических веществ и кислород. Особо сложные случаи поддаются терапии электроимпульсным и радиочастотным воздействием, нормализирующим ритм сердца.
Купирование наджелудочковой тахикардии кратковременного характера возможно проводить самостоятельно, массированием участка шеи выше сонной артерии. Как показывает практика, растирающие движения стимулируют блуждающий нерв, позволяя тем самым контролировать частоту сердечных сокращений. Бороться с приступом без квалифицированной помощи не следует пациентам, достигшим 50-ти лет (велик риск инсульта). Умывание ледяной водой с последующим тужением, как при дефекации, запрокидывание головы, ледяной воротник на шею и давление на глазные яблоки, также способны купировать приступ тахикардии.
Следует отметить, что для массирования шеи и надавливания на глаза человек должен обладать медицинскими навыками, так как неверное исполнение достаточно травмоопасно.
Лекарственную остановку приступа рекомендуется начинать с бета-блокаторов (бисопролол, атенолол и т.п.). Если препарат оказался неэффективным, использовать лекарственное средство из той же группы нецелесообразно. Зачастую применяют комбинации бета-блокаторов с противоаритмическими веществами. Такая терапия позволяет снизить дозировку активных компонентов с сохранением результативности лечения.
Неотложная помощь при наджелудочковой тахикардии
Неотложная помощь при наджелудочковой тахикардии заключается в проведении следующих мероприятий:
- провоцирование рвотного рефлекса;
- сдавливание правого сонного узла;
- давление на глазные яблоки;
- натуживание на глубоком вдохе с зажатым носом;
- нажатие на живот сверху;
- прижимание согнутых ног к животу;
- холодные обтирания;
- применение седативных веществ (настойка пустырника/валерьяны, валокордин, диазепам в количествах соразмерных с возрастом пациента);
- при отсутствии эффекта от перечисленных методов, через час используют антиаритмические препараты.
Снимают приступ тахикардии верапамилом внутривенно (дозировка 0.005г), далее вне приступа пьют по таблетке (0.04г) два-три раза за день. Если верапамил не помогает, то рекомендованы β-адреноблокаторы: вискен, анаприлин либо окспренолол. Отсутствие эффекта от лекарственных средств требует применения электрокардиостимуляции или дефибрилляции.
Срочная госпитализация показана, если приступ тахикардии влечет за собой:
- потерю сознания;
- гемодинамические отклонения;
- проявления ишемических нарушений.
Как происходит постановка диагноза?
При первом визите, врач выслушивает жалобы пациента, изучает анамнез, и проводит первичный осмотр на наличие явно выраженных симптомов. Диагностика наджелудочковой тахикардии обычно не находит трудностей, и проверяется на ЭКГ во время очередного приступа.
При прослушивании сердечных тонов и фиксирования показателей пульса, во время приступа отмечается увеличенное, но ритмичное увеличение сокращений. Проявляется пониженное артериальное давление.
В том случае, если у пациента присутствует суправентрикулярная тахикардия, на ЭКГ отображаются следующие изменения:
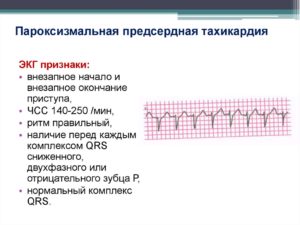
- Предсердная наджелудочковая тахикардия. Ритм сохраняется правильный, синусовый, с частным колебанием от 140 до 200 (максимум 250) ударов в минуту. Р-зубец указывает на проход импульса через зону предсердий из синоартериального узла, перед каждым желудочком, с низкой амплитудой, и этот зубец может быть изменен двухфазным или отрицательным;
- Желудочковые комплексы QRST остаются неизменными и не расширяются;
- При приступе тахикардии, из атриовентрикулярного соединения Р-зубец является отрицательным.
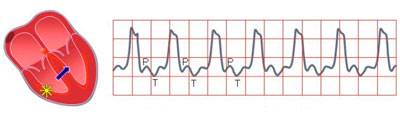 ЭКГ при тахикардии
ЭКГ при тахикардии
Также помимо электрокардиограммы, при подозрении на другие виды аритмии, квалифицированный врач может направить на следующие аппаратные исследования:
- Коронография – обследование, с помощью которого проводят оценку состояния артерий сердца. Этот вид диагностики является наиболее точными для ишемии сердца;
- Ультразвуковое исследование сердца (УЗИ). Позволяет визуализировать состояние сердца;
- МРТ (магнитно-резонансная томография) сердца – является очень сложным видом безопасного исследования. Очень эффективен. На время обследования пациент помещается в специальный аппарат – томограф;
- Пробы с нагрузкой (Тредмил, Велоэргометрия). Тредмил – это исследование во время нагрузки на специальной беговой дорожке. Велоэргометр – аналогичный способ проверки, но при помощи специального велосипеда.
Лечение
Вариант терапии подбирают в зависимости от формы аритмии, причины ее развития, количества и продолжительности приступов, наличия осложнений. В тяжелых случаях больного нужно госпитализировать для планового лечения, более углубленного обследования и оценки показаний к хирургическому вмешательству.
Для стабилизации работы сердца применяют лекарственные средства, физиотерапевтические методики, хирургические процедуры.
Медикаментозное лечение заключается в использовании:
- успокоительных средств в виде брома, транквилизаторов и барбитуратов;
- бета-блокаторов. Это Атенолол, Верапамил, препараты наперстянки;
- препаратов калия. Панангин или хлористый калий, который вводят по 20 мл четыре раза в день.
Если наджелудочковая пароксизмальная тахикардия на ЭКГ была подтверждена и медикаментозное и физиотерапевтическое лечение не принесли результатов, прибегают к более радикальным методам. Хирургические варианты применяют также, если в сердце начались необратимые склеротические изменения или выявлен порок органа.
Чаще всего практикуют малоинвазивные процедуры:
- Деструкцию проводящих путей или очагов. Это вмешательство не требует прямого доступа к сердцу. Через большой прокол в артерии вводят катетеры. Один находит очаг патологии, а через другой доставляют химические или механические элементы, уничтожающие его.
- Имплантацию кардиостимуляторов. Имплантировать могут искусственный водитель ритма или кардиовертер-дефибриллятор. В аппаратах заранее устанавливают ритм, и они автоматически включаются после начала приступа.
 Чтобы избежать ухудшения ситуации, больной также должен внести изменения в режим дня и образ жизни. Пациенту назначается диета со сниженным потреблением жиров и соли. Необходимо отказаться от вредных привычек, избегать стрессов и чрезмерных физических нагрузок.
Чтобы избежать ухудшения ситуации, больной также должен внести изменения в режим дня и образ жизни. Пациенту назначается диета со сниженным потреблением жиров и соли. Необходимо отказаться от вредных привычек, избегать стрессов и чрезмерных физических нагрузок.
Важно регулярно гулять на свежем воздухе. Врач также может подобрать комплекс упражнений, которые помогут улучшить общее состояние организма
Лечение препаратами
Бригада скорой помощи или специализированный стационар проводит устранение приступа с помощью лекарств. В первую очередь применяется аденозинтрифосфат или АТФ.
Это вещество является источником энергии для клеток. АТФ вводится внутривенно, быстро. Препарат очень мало может находиться в крови, быстро распадается, с этим связана скорость его введения.
Человек может ощутить этот момент как паузу в ритме сердца. Но в ряде случае люди не чувствуют точку восстановления ритма.
Если первая доза АТФ не помогла, то можно вводить лекарство еще дважды.
В случае неэффективности, человеку дают другие препараты для восстановления ритма:
- Атенолол;
- Верапамил;
- Пропранолол.
Если приступ возник впервые или ритм неустойчивый и постоянно рецидивирует тахикардия, то больного госпитализируют в стационар. Здесь проводится комплексное обследование. Выявляется, какая патология стала источником пароксизма и какую помощь можно оказать.
Диагностика заболевания
В первую очередь пациент должен подробно описать свое состояние. Если имеют место приступы резкого сердцебиения, проводится специальное обследование, которое помогает поставить правильный диагноз. Пароксизмы наджелудочковой тахикардии могут быть выявлены несколькими методами.
Физикальное обследование. Для пароксизмальной тахикардии характерна ригидность ритма, то есть он не будет зависеть от физической нагрузки или интенсивности дыхания
Поэтому важно провести аускультативное обследование, помогающее выявить ритмичные тоны сердца. МРТ сердца, МСКТ и УЗИ сердца
Данные исследования проводятся тогда, когда есть подозрения на пароксизмальную тахикардию для того, чтобы исключить органическую патологию. Инструментальное обследование. Оно включает в себя холтеровское исследование, нагрузочные ЭКГ-пробы, само ЭКГ и внутрисердечное электрофизиологическое исследование.
Измерение давления показывает гипотонию либо снижение только систолического давления.
Подтвердить диагноз можно с помощью электрокардиографии. На ЭКГ имеются некоторые отличия при наджелудочковой и желудочковой формах патологии.
Если патологическая импульсация идет из очагов в предсердиях, то на ЭКГ будет регистрироваться зубец Р перед желудочковым комплексом.
В случае, когда импульсы генерирует АВ-соединение, зубец Р станет отрицательным и будет располагаться либо после комплекса QRS, либо сольется с ним.
При типичной желудочковой ПТ комплекс QRS расширяется и деформируется, напоминая таковой при экстасистолах, исходящих из миокарда желудочков.
Если ПТ проявляется короткими эпизодами (по несколько комплексов QRS), то на обычной ЭКГ ее бывает сложно уловить, поэтому проводят суточный мониторинг.
Для уточнения причин ПТ, особенно, у пожилых пациентов с вероятным органическим поражением сердца, показано проведение УЗИ, магнитно-резонансной томографии, МСКТ.
https://youtube.com/watch?v=81AONvohy1g
При предсердной и узловой пароксизмальной тахикардии госпитализация показана в случае нарастания признаков недостаточности сердца, в то время как желудочковая разновидность всегда требует неотложной помощи и экстренной транспортировки в стационар. Планово госпитализируются пациенты в межприступный период при частых пароксизмах — более двух раз в месяц.
Механизмы аберрантного проведения при наджелудочковой тахикардии: блокада ножек пучка Гиса и, намного реже, синдром ВПУ .
Наджелудочковая тахикардия с блокадой ножек пучка Гиса
При сочетании любой из рассмотренных ранее наджелудочковых тахикардии с блокадой ножек пучка Гиса на электрокардиограмме видны широкие комплексы QRS . как при ЖТ. Например, у больного с синусовой тахикардией. ФП или ТП, пароксизмальной наджелудочковой тахикардией и сопутствующей блокадой ПНПГ или ЛНПГ наблюдают тахикардию с широкими комплексами QRS .
На рис. 20-9, А представлена ФП с быстрым ритмом желудочков в сочетании с блокадой ЛНПГ. На рис. 20-9, Б – пример ЖТ. Эти аритмии трудно различить. Основной признак – нерегулярность ФП в отличие от регулярного ритма при ЖТ. Однако ЖТ также может быть нерегулярной.
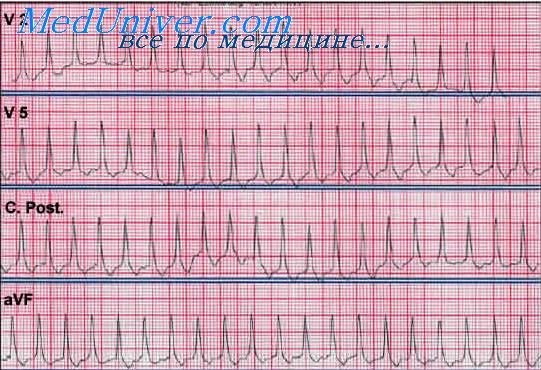
Следует помнить. что при наджелудочковой тахикардии с аберрантным проведением блокада ножек пучка Гиса иногда может существовать только во время эпизодов тахикардии. Такую блокаду, связанную с частотой ритма, называют ритмзависимой .
Наджелудочковые тахикардии с преждевременным возбуждением желудочков
Предварительный диагноз «суправентрикулярная тахикардия» можно поставить уже после расспроса больного на основании наличия характерных приступов с четким началом и окончанием.
При аускультации сердца и контроля пульса, производимых во время атаки пароксизмальной тахикардии определяется сохранение ритма при увеличении числа сокращений, тоны сердца остаются чистыми.
Систолическое артериальное давление снижено, диастолическое снижается или остается в пределах нормы.
К дополнительным методам исследования относятся УЗИ и томография сердца.
Лечение пароксизмальной тахикардии
Пароксизмальная наджелудочковая тахикардия
При лечении пароксизмальной наджелудочковой тахикардии проводят вагусные пробы, назначают препараты, воздействующие на ЦНС, и антиаритмические лекарственные средства.
- Вагусные пробы (рефлекторное воздействие на блуждающий нерв).
- Массаж каротидного синуса. На каждый синус воздействуют поочерёдно по 10-15 с, начиная с левого как более богатого окончаниями блуждающего нерва.
- Проба Вальсальвы — натуживание на максимальном вдохе при задержке дыхания в течение 30-40 с.
- Механическое раздражение глотки — провокация рвотного рефлекса. У более младших детей эти процедуры заменяют сильным надавливанием на живот, которое часто вызывает рефлекс натуживания или рефлекс «ныряльщика». Этот комплексный рефлекс также можно вызвать с помощью раздражения головы и (или) лица ребёнка ледяной водой. Необходимо быть готовым к лечению выраженной брадикардии и даже асистолии, которые могут возникать из-за резкого повышения тонуса блуждающего нерва при подобном прерывании суправентрикулярных аритмий.
- Препараты, воздействующие на центральную нервную систему.
Купирование приступа пароксизмальной наджелудочковой тахикардии следует начинать с назначения препаратов, нормализующих корково-подкорковые взаимоотношения. Можно назначать фенибут (от 1/2 до 1 таблетки), карбамазепин (10-15 мг/кг в сутки), настойку валерианы (1-2 капли на год жизни), настойку пиона (1-2 капли на год жизни), настойку боярышника (1-2 капли на год жизни), а также препараты калия и магния (калия и магния аспарагинат).
Антиаритмические препараты
При неэффективности вышеперечисленной терапии через 30-60 мин назначают антиаритмические препараты, которые применяют последовательно (при отсутствии эффекта на предыдущий) с интервалом 10-20 мин. Сначала рекомендуют применять 1% раствор трифосаденина без разведения в возрастной дозе 0,5 мг/кг внутривенно струйно быстро (за 2-3 с). При необходимости препарат можно ввести повторно в двойной дозе через 5-10 мин. Если на электрокардиограмме комплекс QRS узкий, а применение трифосаденина не привело к прекращению приступа, рекомендуют использовать 0,25% раствор верапамила внутривенно на 0,9% растворе натрия хлорида в дозе 0.1-0,15 мг/кг. К противопоказаниям для его назначения относят атриовентрикулярную блокаду, артериальную гипотензию, синдром Вольффа-Паркинсона-Уайта, выраженное нарушение сократительной способности миокарда, приём бета-адреноблокаторов. При необходимости после верапамила при суправентрикулярной тахикардии внутривенно медленно вводят 0,1-0,3 мл 0,025% раствора дигоксина.
Прекращение приступа суправентрикулярной тахикардии можно достигнуть с помощью бета-адреноблокаторов (пропранолол назначают в дозе 0,01-0,02 мг/ кг с её увеличением до максимальной суммарной в 0,1 мг/кг, эсмолол — в дозе 0,5 мг/кг и другие внутривенно). Однако у детей препараты этой группы используют редко.
Пароксизмальная тахикардия с широкими комплексами QRS
Купирование приступа тахикардии после использования трифосаденина вначале проводят гилуритмалом, амиодароном или прокаинамидом совместно с фенилэфрином, и только при отсутствии эффекта используют лидокаин в виде 1% раствора внутривенно струйно медленно на 5% растворе декстрозы из расчёта 0,5-1 мг/кг.
Лечение при невозможности записи электрокардиограммы
Показано внутривенное медленное введение 2,5% раствора гилуритмала в дозе 1 мг/кг. Кроме того, применяют 5% раствор амиодарона внутривенно медленно на 5% растворе декстрозы в дозе 5 мг/кг. При отсутствии эффекта внутривенно медленно вводят 10% раствор прокаинамида на 0,9% растворе натрия хлорида из расчёта 0,15-0,2 мл/кг с одновременным внутримышечным введением 1% раствора фенилэфрина в дозе 0,1 мл на год жизни.
Электроимпульсная терапия
При неэффективности медикаментозного лечения, сохранении приступа в течение 24 ч, а также при нарастании признаков сердечной недостаточности проводят электроимпульсную терапию.
Прогноз при пароксизмальной тахикардии хороший, если, конечно, не присоединяется органическое поражение сердца. Лечение пароксизмальной тахикардии, помимо приступа, когда используются антиаритмические средства (в случае безуспешности рефлекторного воздействия путем вагальных проб), проводят в межприступный период. Эффективно применение финлепсина (в возрастной дозе) в комбинации с психотропными (седативными) средствами, назначение иглорефлексотерапии, вегетотропных препаратов, психотерапии.
I47.1 Наджелудочковая тахикардия: описание, симптомы и лечение
Наджелудочковая аритмия — повторяющиеся приступы учащенного сердцебиения, начинающиеся в верхних камерах сердца. В основном наблюдается у детей. Иногда является семейным заболеванием. Факторы риска — физическая нагрузка, злопотребление алкоголем и кофеином. Пол значения не имеет.
Наджелудочковая тахикардия (НЖТ) — это форма аритмии, вызванная нарушением электрической проводимости и регуляции частоты сердечных сокращений. Во время приступа НЖТ. который может продлиться несколько часов, сердце бьется быстро, но ровно. Частота сердечных сокращений достигает 140–180 ударов в минуту, а иногда и больше. В здоровом сердце каждое сокращение инициируется электрическим импульсом из синусно-предсердного узла (водителя ритма сердца), расположенного в правом предсердии (верхней камере сердца).
Затем импульс проходит во второй узел, который посылает импульс в желудочки. При НЖТ синусно-предсердный узел не контролирует сердечные сокращения, как из-за формирования патологических проводящих путей, по которым электрический импульс постоянно циркулирует между предсердно-желудочковым узлом и желудочками, так и из-за образования дополнительного узла, который посылает дополнительные импульсы, нарушающие сердечный ритм. НЖТ может впервые появиться в детстве или подростковом возрасте, хотя это заболевание возможно в любом возрасте. В некоторых случаях причина НЖТ — врожденное нарушение проводящей системы сердца. Приступы начинаются без видимых причин, но их может спровоцировать физическая нагрузка, кофеин и алкоголь.
Симптомы НЖТ обычно появляются внезапно. Они могут сохраняться от нескольких секунд до часов. В их числе:
— учащенное сердцебиение;
— головокружение;
— боль в груди или шее.
Осложнением НЖТ является сердечная недостаточность. В некоторых случаях длительный приступ НЖТ может понизить давление до угрожающего уровня.
Если врач предполагает НЖТ. то пациента направят на ЭКГ, чтобы записать электрическую активность сердца. Эти исследования продолжаются 24 часа или больше, поскольку НЖТ проявляется периодически. Возможны дополнительные исследования для выявления патологии проводящей системы сердца.
При продолжительных и тяжелых приступах НЖТ требуется срочное стационарное лечение. В больнице пациенту дадут кислород и сделают внутривенные инъекции антиаритмических лекарств. В некоторых случаях проводят электроимпульсную терапию, чтобы восстановить нормальный сердечный ритм.
Пациенты с короткими и редкими приступами НЖТ могут контролировать сердечный ритм, стимулируя блуждающий нерв. Одним из способов такой стимуляции является растирание кожи на шее над сонной артерией, хотя это не рекомендуется делать людям старше 50 лет — так можно спровоцировать инсульт. Можно также умыться ледяной водой или начать тужиться, как при дефекации. Врач расскажет об этих методах стимуляции. Тяжелые приступы НЖТ можно лечить продолжительным курсом антиаритмических лекарств. Также для лечения НЖТ применяют радиочастотную абляцию, которую выполняют во время электрофизиологических исследований. При этом разрушают патологические проводящие пути, но есть опасность полной блокады проводящей системы сердца. В большинстве случаев НЖТ не влияет на продолжительность жизни.
Синонимы нозологической группы:
- Наджелудочковая пароксизмальная тахикардия
- Наджелудочковая тахиаритмия
- Наджелудочковая тахикардия
- Наджелудочковые нарушения ритма
- Наджелудочковые пароксизмальные тахикардии
- Наджелудочковые тахиаритмии
- Наджелудочковые тахикардии
- Неврогенная синусовая тахикардия
- Ортодромные тахикардии
- Параксизмальная наджелудочковая тахикардия
- Пароксизм наджелудочковой тахикардии
- Пароксизм наджелудочковой тахикардии при WPW-синдроме
- Пароксизм предсердной тахикардии
- Пароксизмальная наджелудочковая тахиаритмия
- Пароксизмальная наджелудочковая тахикардия
- Политопная предсердная тахикардия
- Предсердная аритмия
- Предсердная истинная тахикардия
- Предсердная тахикардия
- Предсердная тахикардия с АВ блокадой
- Реперфузионная аритмия
- Рефлекс Берцольда-Яриша
- Рецидивирующая устойчивая наджелудочковая пароксизмальная тахикардия
- Симптоматические вентрикулярные тахикардии
- Синусовая тахикардия
- Суправентрикулярная пароксизмальная тахикардия
- Суправентрикулярная тахиаритмия
- Суправентрикулярная тахикардия
- Суправентрикулярная экстрасистолия
- Суправентрикулярные аритмии
- Тахикардия из AV соединения
- Тахикардия наджелудочковая
- Тахикардия ортодромная
- Тахикардия синусовая
- Узловая тахикардия
- Хаотическая политопная предсердная тахикардия
- Синдром Вольфа-Паркинсона-Уайта
Пароксизмальная тахикардия у детей
Данный вид патологии характеризуется изменениями ритма сердца в виде внезапных приступов пароксизмов с ЧСС у старших детей более ста шестидесяти ударов и у детей младшего возраста – более двухсот, при продолжительности характерных приступов в несколько минут, а иногда и часов. У детей пароксизмальная тахикардия считается распространённым видом аритмий с частотой в соотношении один больной ребёнок на 25000.
К причинам, способствующим развитию этой пароксизмальной тахикардии у детей, относятся различные сердечные поражения, нарушения электролитного характера, а также перенапряжения психоэмоционального и физического свойства.
Очень часто появление у детей пароксизмальной тахикардии не обусловлено сердечной патологией и рассматривается как следствие панической атаки.
Механизмом возникновения у детей данной аритмии является круговая волна или повышение автоматизма синоатриального узла, атриовентрикулярного, а также предсердия.
У детей различают суправентрикулярную (наджелудочковую) пароксизмальную тахикардию и желудочковую. При первом варианте отмечается тахикардия, как следствие изменения регуляции вегетативного характера в работе сердца. Второй вариант у детей выявляется достаточно редко и относится к таким состояниям, которые угрожают жизни ребёнка. А вот они уже развиваются при наличии сердечных патологий.
На симптоматическую картину детской пароксизмальной тахикардии влияют многие факторы, как предиспозиционного характера, так и провоцирующего. К таким факторам относятся: неблагоприятно протекающая беременность и роды, семьи с высоким процентом аномалий нервной системы вегетативного характера, психосоматическими патологиями и неврозами. А также особенность строения проводящей сердечной системы и синдром WPW составляют основу пароксизмальной тахикардии. Характерные приступы на фоне синдрома WPW проявляются почти у 55% детей, поэтому важным моментом в этом случае остаётся подтверждение диагноза с помощью тщательного ЭКГ исследования для этой категории пациентов.
В основном при пароксизмальной тахикардии имеет место хроническая инфекция, нарушение гормонального фона, дискинетические признаки со стороны ЖКТ и жёлчевыводящих путей. Кроме того, иногда отмечается снижение массы тела, особенно после десяти лет. Около 60% детей страдают гипертензионно-гидроцефальным синдромом, что также провоцирует появление пароксизмальной тахикардии.
Приступы пароксизмов тахикардии в основном обусловлены эмоциональным напряжением и только 10% приходится на физическую нагрузку. Некоторые дети даже могут предчувствовать приближающийся приступ с его началом и моментом окончания. Это в основном касается старших детей. При этом усиливается пульсация шейных вен, ребёнок становится очень бледным, появляется потливость, лёгкий цианоз губ и слизистых рта, незначительный субфебрилитет и озноб. После окончания приступа ребёнок выделяет значительное количество светлой мочи.
Все дети переносят такие пароксизмы по-разному. Одни относятся к ним достаточно спокойно, а другие характеризуются сильным беспокойством, тревогой в поведении и жалобами на сильное биение сердца. У них определяется пульсирование в висках, кружится голова, им не хватает воздуха, их тошнит, появляется слабость и круги под глазами тёмного цвета.
Практически у 40% детей пароксизмальная тахикардия развивается вечером или ночью, а у одной трети детей – только в дневное время. В среднем приступ может длиться сорок минут. При пароксизме тахикардии до нескольких суток необходимо провести дифференцирование диагноза между непароксизмальной и пароксизмальной тахикардией. Кроме того, приступ, возникший впервые, купируется почти в 90%, а последующие пароксизмы – только в 18% случаев.