Синдром Дресслера в кардиологии
Содержание:
Биография
Дресслер, урождённая Лейла Мари Кёрбер, родилась в канадском городе 9 ноября 1868 года в семье австрийца Александра Рудольфа Кёрбера и его жены Анны Хендерсон. Её актёрский талант проявился ещё в детском возрасте, а её карьера на сцене началась ещё в четырнадцать лет. В 1892 году она дебютировала на Бродвее. Мари первоначально хотела стать оперной певицей, но всё же склонилась к водевилям. В начале 1900-х годов она была уже одной из самых ярких звёзд в водевилях. Помимо театральной карьера Мари в 1909 и 1910 годах записала две пластинки на «Edison Records».
В 1902 году она познакомилась с молодым канадским актёром Маком Саннетом и помогла ему получить работу в театре. После того как Саннет стал владельцем собственной киностудии он пригласил Мари на роль Тилли Бэнкс в свой фильм «Прерванный роман Тилли» (1914). В последующие четыре года она появилась ещё в нескольких фильмах, прежде чем вновь не вернулась в водевили.
В 1919 году после забастовки актёров в Нью-Йорке Актёрская ассоциация назначила Дресслер своим первым президентом. В 1927 году Мари попала в чёрный список театральных продюсеров из-за того что придерживалась жесткой позиции во многих актёрских выступлениях. Но у Мари также оставалось много поклонников и среди них был владелец «MGM» канадец Луис Б. Майер. Именно он помог Дресслер в 1927 году возобновить её кинокарьеру. Мари быстро достигла успеха как киноактриса в комедиях, несмотря на то, что уже ей уже было 60 лет.
Помимо комедийных ролей у неё также были и серьёзные роли, такие как Мин Дивот в фильме «Мин и Билл» (1930). Эта роль стала одной из самых успешных в её карьере и в 1931 году принесла ей премию «Оскар» как лучшей актрисе. Спустя год она вновь стала номинанткой на «Оскар» за роль в фильме «Эмма» (1932). 7 августа 1933 года Мари стала первой женщиной, чья фотография была опубликована на обложке журнала «Time». Несмотря на такой успех в 1933 году её карьера внезапно закончилась после того как у неё был диагностирован рак. Под конец своей жизни Мари, считавшая себя довольно непривлекательной, написала автобиографию под названием «Биография гадкого утёнка».
Последние годы своей жизни актриса провела вместе со своей подругой Клер Дю Брей, с которой помимо дружбы её связывали лесбийские отношения. Мари Дресслер скончалась 28 июля 1934 года в возрасте 65 лет в калифорнийском городе Санта-Барбара и была похоронена на кладбище Форест-Лаун в Глендейле.
За свой вклад в киноискусство Мари удостоена звезды на Голливудской аллее славы. Ежегодно в её родном городе Коборг проводится посвящённый ей кинофестиваль.
Постинфарктный синдром Дресслера. Диагностика и лечение постинфарктного синдрома Дресслера
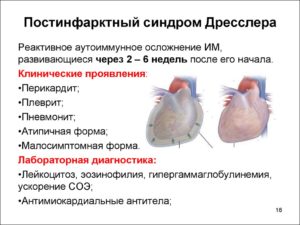
Постинфарктный синдром Дресслера (поздний перикардит) обычно развивается при обширном, осложненном или повторном ИМ с частотой 1—3%.
В настоящее время данный синдром встречается все реже, так как существенно улучшилось качество лечения больных ИМ. Так, при своевременном проведении ТЛТ синдром Дресслера вообще не формируется.
Снижению частоты появления этого синдрома способствуют и ЛС, назначаемые при ИБС АБ, статины, клопидогрель).
Постинфарктный синдром Дресслера — вторая болезнь, которая идет на 2-8-й неделе ИМ.
В основе данного синдрома лежит аутоиммунная агрессия (опосредованный антителами ответ на высвобождение и резорбцию кардиальных антигенов и компонентов некротизированного миокарда при ИМ) и после дующее развитие гиперергической реакции в сенсибилизиро ванном организме с доброкачественным поражением сероз ных оболочек (в том числе и перикарда). Течение этого синдрома может быть острым, затяжным или рецидивирующим.
Классическая триада синдрома Дресслера: перикардит с дискомфортом или болями в сердце (напоминающими плевральные) и шумом трения перикарда (чаще встречается «сухой» (на вскрытии обычно фибринозный), потом нередко трансформируется в экссудативный), плеврит (чаще фибринозный), пневмонит (встречается реже), проявляющийся клинической картиной очаговой пневмонии в нижних долях (кашель, влажные хрипы и крепитация), резистентной к АБ. Это дополняется недомоганием больных, повышением температуры и СОЭ, эозинофилией и лейкоцитозом, различными изменениями кожи (чаще экзантема). Для рассасывания позднего перикардита нужно несколько месяцев.
Рентгенография при перикардите
Возможны и следующие атипичные формы данного синдрома за счет нервно-рефлекторных и нервно-тропных изменений: • суставная — поражаются чаще верхние конечности по типу поли- или моноартритов (синдромы «плеча», «кисти», «передней грудной клетки» или поражение грудино-реберных сочленений).
Некоторыми клиницистами эти проявления выделяются в самостоятельные осложнения ИМ; • кардиоплечевая — боли и трофические изменения в плечевом суставе с нарушением его функции; • малоспецифическая (малосимптомная) — с длительной умеренной лихорадкой, лейкоцитозом, повышением СОЭ и эозинофилией в половине случаев; • «абортивная» — ускорена СОЭ, отмечаются только слабость и тахикардия.
• глазная – имеются описания зарубежных авторов отека глазного яблока, иногда контактные линзы вызывают подобный симптомокомплекс. Тем не менее, следует понимать, что контактные линзы не могут иметь какого-либо отношения к синдрому Дресслера. Данный синдром всегда протекает как осложнение инфаркта миокарда.
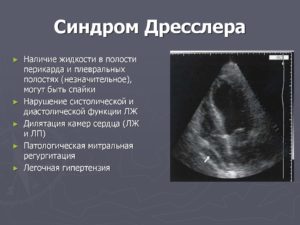
Диагностика постинфарктного синдрома Дресслера. Диагноз синдрома Дресслера верифицируется по данным ЭхоКГ и рентгенографии грудной клетки.
Так, если у больного, перенесшего ИМ, нарастает СН и на рентгенографии грудной клетки отмечается увеличение тени сердца (за счет перикардиального выпота), наряду с плевритом, суставными болями и лихорадкой следует исключить данный синдром. Патогномоничен для синдрома Дресслера и быстрый эффект от ГКС.
Лечение постинфарктного синдрома Дресслера.
Если прошло 4 недели после ИМ и у больного имеется только выраженный перикардит, то ему назначают внутрь аспирин (по 500 мг каждые 4 ч) или индометацин (200 мг/сут) и анальгетики.
При отсутствии эффекта и наличии полного синдром Дресслера отдельным больным (с тяжелыми рецидивами симптоматики) назначают оральные ГКС — преднизолон по 20—40 мг/сут (дексаметазон по 8 мг) коротким курсом в 2—3 недели с постепенным снижением дозы в течение 5-6 недель (доза снижается на 2,5 мг каждые 5 дней) по мере улучшения симптоматики.
– Вернуться в оглавление раздела “Кардиология.”
Оглавление темы “Разрыв миокарда. Аневризмы сердца. Постинфарктные тромбоэмболии и перикардиты.”: 1. Лечение разрыва сердца. Разрыв межжелудочковой перегородки. 2. Диагностика разрыва межжелудочковой перегородки. Лечение разрыва межжелудочковой перегородки. 3. Разрывы сосочковых мышц. Диагностика и лечение разрыва сосочковых мышц. 4. Острая дисфункция сосочковых мышц. Митральная регургитация при инфаркте миокарда. 5. Острая аневризма левого желудочка. Клиника аневризмы при инфаркте миокарда. 6. Диагностика аневризмы левого желудочка. Лечение аневризмы левого желудочка. 7. Тромбоэмболические осложнения инфаркта миокарда. Тромбоэмболии при инфаркте миокарда. 8. Венозный тромбоз и ТЭЛА при инфаркте миокарда. Тромбоэндокардит. 9. Перикардит при инфаркте миокарда. Синдром Дресслера. 10. Постинфарктный синдром Дресслера. Диагностика и лечение постинфарктного синдрома Дресслера.
Причины возникновения
Заболевание представляет собой аутоиммунный процесс. Это означает, что проблема формируется вследствие неадекватной работы защитных механизмов организма. Установлено, что возникновение синдрома Дресслера после инфаркта провоцируется следующим каскадом реакций:
- Ишемические процессы в миокарде приводят к изменению нормального строения мышечной ткани. При кислородном голодании клетки погибают, то есть образуется некроз.
- Постинфарктный синдром развивается в тех случаях, когда иммунная система неправильно реагирует на отмершие элементы кардиальных структур. В норме отдельные участки некроза окружены воспалением, однако патологические комплексы антиген-антитело не образуются.
- Возникновение болезни можно сравнить с аллергией. Организм отторгает погибшие клетки, то есть реагирует на содержащийся в тканях белок. Однако в случае с синдромом Дресслера иммунные комплексы образуются в ответ на повреждение собственных клеток организма. Их отложение приводит к усугублению воспаления, которое поражает не только мышечную ткань, но и перикард, а также серозные оболочки, легкие и даже суставы.
Самой частой причиной подобного аутоиммунного процесса является ишемическое повреждение миокарда. Именно поэтому синдром Дресслера называют постинфарктным. Однако другие факторы также способны провоцировать развитие недуга. Нарушение формируется как осложнение кардиологических операций, при травматических повреждениях сердца, а также при заражении некоторыми вирусными инфекциями.
Таким образом, для возникновения синдрома Дресслера требуется повреждающее воздействие тканей сердца, которое сопровождается развитием воспаления. А изменение нормального иммунного ответа на данный процесс и приводит к формированию характерной клинической картины.
На начальном этапе изучения заболевания Дресслер сделал предположение по поводу распространенности поражения. Он выдвинул гипотезу о том, что иммунологическое расстройство будет встречаться примерно у 3–4% пациентов, перенесших ранее инфаркт миокарда. Однако на сегодняшний день проблема диагностируется намного реже. Врачи связывают данную закономерность со значительным прогрессом в медицинской сфере. Важную роль при этом играет не только терапия самого синдрома Дресслера, но и помощь, оказываемая больным с острой ишемией сердца.
Риск пострадать от развития патологии иммунного ответа сохраняется у пациентов, страдающих одновременно несколькими расстройствами, а также у лиц, которые заражаются инфекционными патологиями в период реабилитации. Есть данные и о высокой вероятности возникновения синдрома Дресслера в постинфарктном состоянии у людей, которые ранее проходили длительную терапию «Преднизолоном» и другими кортикостероидами. Предположительно, больше шансов столкнуться с подобным осложнением и у пациентов с третьей группой крови и отрицательным резус-фактором.
Операции
Многие болезни сердца и сосудов, которые еще 20–30 лет назад обрекали людей на пожизненную инвалидность, сегодня успешно излечиваются. Как правило, хирургически. Современная кардиохирургия спасает даже тех, кому еще недавно не оставляли никаких шансов на жизнь. А большинство операций проводятся теперь через крохотные проколы, а не разрезы, как раньше. Это не только дает высокий косметический эффект, но и намного легче переносится. А также сокращает время послеоперационной реабилитации в несколько раз.
В рубрике «Операции» вы найдете материалы о хирургических методах лечения варикозного расширения вен, шунтировании сосудов, установке внутрисосудистых стентов, протезировании сердечных клапанов и многое другое.
А также узнаете:
- какая методика удаления варикозных вен на ногах не оставляет шрамов;
- как операции на сердце и сосудах влияют на качество жизни больного;
- в чем различия операций шунтирования и стентирования сосудов;
- при каких заболеваниях проводится аортокоронарное шунтирование, и какова продолжительность здоровой жизни после него;
- что лучше при болезнях сердца – лечиться таблетками и уколами или сделать операцию.
Полное описание синдрома дресслера: почему возникает, симптомы, как лечить – Сердечные Дела
23.01.2019
Синдром Дресслера (или постинфарктный синдром) – это аутоиммунное осложнение инфаркта миокарда, при котором иммунная система больного начинает вырабатывать антитела, разрушающие собственную соединительную ткань в разных частях организма. Под такие аутоиммунные атаки могут попадать различные органы и ткани: плевра, легкие, перикард, внутренние суставные оболочки.
Обычно это постинфарктное осложнение возникает на 2-8 (иногда 11) неделе после перенесенного инфаркта и выражается характерной триадой – перикардит, пневмонит и плеврит.
Кроме этих трех проявлений недуга может наблюдаться поражение синовиальных оболочек суставов или кожи.
Такой синдром длится около 3-20 суток и его опасность заключается в том, что после ремиссии могут возникать его периодические обострения, которые в значительной мере отражаются на общем самочувствии больного и осложняют его жизнь.
В этой статье мы ознакомим вас с причинами, формами, симптомами, методами диагностики и терапии синдрома Дресслера. Эта информация поможет вам вовремя заподозрить развитие недуга и принять своевременные меры для его лечения.
Полное описание синдрома Дресслера: почему возникает, симптомы, как лечить
Из этой статьи вы узнаете: что такое синдром Дресслера, как развивается это послеинфарктное осложнение. Причины появления, факторы риска, основные симптомы. Методы лечения и прогнозы на выздоровление.
Синдромом Дресслера называют аутоиммунное осложнение, которое развивается спустя некоторое время (от 1 до 6 недель) после инфаркта.
Что происходит при патологии? Инфаркт миокарда – приступ острой ишемии (кислородного голодания) клеток сердечной мышцы (кардиомиоцитов), в результате которой они гибнут. На их месте образуется участок некроза, а затем рубец из соединительной ткани. При этом в кровь попадает специфический белок (перикардиальные и миокардиальные антигены) – результат клеточного распада кардиомиоцитов.
В результате все похожие по строению белковые структуры (расположенные в основном в клеточных оболочках) подвергаются атаке со стороны иммунной системы собственного организма.
Так развивается аутоиммунная реакция на здоровые клетки и ткани организма.
Патология поражает синовиальные суставные сумки, плевру, перикард и другие органы, вызывая разнообразные воспаления соединительной ткани асептической природы (асептической – то есть без участия вирусов и бактерий):
- Перикардит (воспаление серозной оболочки сердца).
- Плеврит (воспаление серозной оболочки легких).
- Пневмонит (асептическое воспаление легких).
- Аутоиммунный артрит плечевого сустава (воспаление сустава).
- Перитонит (воспаление брюшины).
- Кожные проявления по типу аллергических (крапивница, дерматит, эритема).
Перикардит
Сам по себе постинфарктный синдром не опасен для жизни даже при самом тяжелом течении (затяжная, часто повторяющаяся форма), ухудшает качество жизни и трудоспособность пациента временно (больничный лист о временной нетрудоспособности выдают на срок от 3 месяцев).
Диагностика
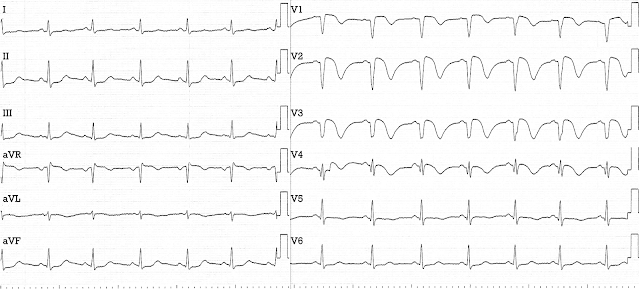
ЭКГ является одним из методов, используемых в диагностике синдрома Дресслера
Большое значение в постановке верного диагноза имеют анамнестические данные. При перенесенном инфаркте миокарда, операции на полостях или клапанном аппарате сердца становится ясно, в каком направлении далее вести диагностический поиск.
Объективно обращают внимание на наличие хрипов в легких, их звучность, зависимость от положения тела, кашля и других важных факторов. Для перикардита (сухого) патогномоничен такой аускультативный феномен, как шум трения перикарда
Это звуковое явление имеет четкие музыкальные характеристики, не зависит от фазы сердечного цикла или дыхания.
При плеврите выслушивают шум трения плевры, напоминающий хруст снега или треск целлофана. Если причина синдрома Дресслера – инфаркт миокарда, то при аускультации определяют приглушенные или вовсе глухие сердечные тоны.
Лабораторно-инструментальный минимум включает следующие исследования:
- Анализ крови с определением лейкоформулы и скорости оседания эритроцитов
- Анализ мочи с качественным определением белка, микроскопией осадка
- Биохимический профиль сыворотки крови
- Кардиоспецифические маркеры воспаления
- Электрокардиограмма и динамика ее изменения
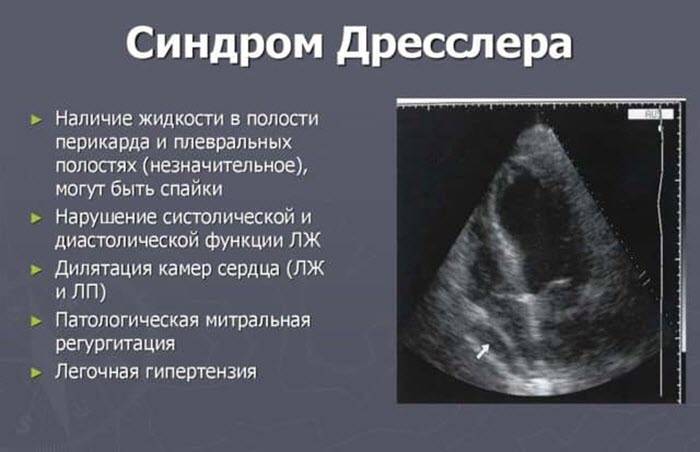
- Эхокардиоскопия
- Рентгенография грудной клетки и плечевых суставов
- Томография
- Ультразвуковое исследование внутренних органов
В крови определяют повышенное количество лейкоцитов за счет лимфоцитарного ростка. Из гранулоцитов увеличено содержание эозинофилов (более, чем 7%). При синдроме Дресслера практически все случаи сопровождаются ускорением СОЭ.
Биохимический профиль показывает наличие острофазовых реактантов – С-реактивного белка. Сердечные ферменты повышены при рецидиве или в случае повторного инфаркта миокарда. Если имеется подозрение на постинфарктный аутоиммунный синдром, эти показатели определяют в динамике.
На пленке ЭКГ виден патологический зубец Q. Иногда при диффузном выпотном перикардите определяют признак Сподика, а также специфические изменения Т-Р интервала.
Эхокардиоскопия выявит гипокинез участков сердца при инфаркте и наличие выпота. Рентгенография призвана подтвердить пневмонит и плеврит. При неясных ситуациях показано проведение компьютерной или МР томографии.
HistoryEdit
Early lifeEdit
Little is known of Dressler’s early days, apart from that he was an orphan. He was Originally from the Austro-Hungarian Empire, born in Tetschen in the Sudetenland, a region of what would later become the Czech state, that contained a sizeable German minority. This no doubt was a catalyst in Dressler’s early development of German nationalist ideas from a young age, despising the declining Austro-Hungarian Monarchy, and its culturally varied empire, and adopting ideas that all cultural Germans should be in a unified German state.
The Great WarEdit
In August 1914, at the outbreak of the Great War, Dressler was living in Saxony and voluntarily enlisted in the XII (1st Royal Saxon) Corps. This was almost certainly an administrative error since, as an Austro-Bohemian citizen, he should have been returned to Austria-Hungary and Bohemia. He fought on the front lines in many battles in the Great War and was decorated for bravery, receiving the Iron Cross. At the end of the War he was a non-commissioned officer in a Stormtrooper Detachment.
Rise to powerEdit
Following the Great War, Dressler found himself drawn to the DNVP and eventually become one of its most prominent and charismatic speakers. In 1922 Dressler took part in an attempted coup d’état with many other famous right wing politicians; Kapp, Erhardt, and Göring. However, the DNVP sponsored event ultimately failed and, in 1923 he was sent to prison.
During his incarceration, Dressler wrote «Mein Deutschland das Siegreiche». A novel regarding his position within Valkism and his personal opinions as to why the nation lost the Great War. The novel would grow to incredible popularity and upon his release, he was to be greeted by hundreds of supporters, beyond the walls of the penitentiary. After Dressler’s release from Prison he spent the next several years building support for his cause, and in the process united the remnants of the German right under his newly founded «Valkistische Deutsche Volkspartei» which soon went on to become quite a strong party due in part to Dressler and his followers having done a lot of underground work, especially in Bavaria where the local elections resulted in a prominent Valkist becoming Minister-president of the Bavarian government.
Dressler giving a speech at a Valkist rally during the 1932 elections
In 1932 following his loss to Otto Wels in the 1932 German Chancellery Elections Dressler launched a second coup d’état. This time the coup had both popular civilian and military support, with Dressler using his connections with the Valkist government of Bavaria to gain a score of weapons and march on Berlin, taking power with the help of his powerful dialogues and several violent skirmishes. Dressler then declared himself leader of Germany in the Reichstag, surrounded by several right wing politicians including Germany’s old President Gustav Noske, who held power before his replacement by Wels. Shortly thereafter, to satisfy the western powers, namely the United Kingdom and France, and prevent a potential war of intervention Dressler called a referendum on whether or not the populace held his belief that the 1932 election was illegitimate.
With the conclusion of the referendum, it was apparent the German people believed Dressler to have been the true winner of a rigged election, with this the western powers held no choice but to accept Dressler as the legitimate leader of the German State
The DictatorshipEdit
Dressler at the Valkist victory parade, celebrating the successful coup and Dressler’s declaration as Führer
Since seizing power, Dressler has worked to improve the German State and increased arms and military spending drastically as well as instituting reforms to keep him in power, this including the official introduction of the title «Führer» merging the offices of president and chancellor, thus becoming the head of state as well as the head of government, and unifying them with dictatorial power.
Формы
СД – уверенный аутоиммунный ответ организма на некроз кардиомиоцитов. Из-за разрушения клеточных структур происходит выброс белковых соединений в кровь, на них у пациента проявляется иммунный ответ. Восстановление обеспечивают в амбулаторных условиях, госпитализация требуется редко. Осложнения – опасны, но встречаются крайне редко. Синдром в единичных случаях, зависимо от формы и общего состояния пациента может приводить к смерти. Опасность поражений многих типов в предрасположенности к переходу процесса в хроническую форму.
Кардиология выделяет такие формы СД, рассмотренные в таблице:
|
Форма |
Характеристика |
| Типичная | Характерны признаки перикардита, поражения легких и суставом. Часто симптомы прослеживаются в смешанном или сочетающемся формате, то есть поражение охватывает многие области организма. Качество жизни пациента ухудшается существенно. |
| Атипичная | Протекает с воспалением крупных суставов, провоцирует перитонит или развитие острых аллергических реакций, вплоть до бронхиальной астмы. |
| Малосимптомная | Изменяется состав крови больного, прослеживается артралгия, развиваются поражения почек с сужением проходимости их сосудов. |
Внимание!
По характеру течения и времени проявления различают поздний и ранний СД. Ранний возникает только после инфаркта и диагностируется в первые 2 суток. Поздний проявляется спустя несколько месяцев.
Симптомы синдрома Дресслера
Синдром Дресслера провоцирует появление нарушений со стороны разных систем. Приблизительный срок их появления составляет от суток до 10 недель. Возможно, отложенное начало – до 1 года, такой случай – наименее распространен. Все локализации рассмотрены в таблице:
|
Система |
Характеристика нарушений и течения |
Клиника |
| Сердце | Протекает как перикардит, развивается воспаление околосердечной сумки, поддерживающей мышцу в анатомическом положении. Она защищает орган от смещения. | Характерны давящие и режущие боли в области сердца. Которые по своему проявлению похожи на предынфарктные. Сила проявления изменяется при смене положения тела, усиливаются после глубокого вдоха. Возможно повышение температуры тела вследствие аутоиммунной реакции. Повышается артериальное давление. Наиболее опасна аритмия. |
| Покровная система | Проявляются признаки дерматита любой этиологии или крапивницы. Опасность в том, что выявить связь между инфарктом и нарушением целостности кожи очень сложно. Применяются методы дифференциальной диагностики. Причина часто заключается в приеме определенных лекарств для поддержки сердца. | Пациент сталкивается с зудящей сыпью на коже, которая располагается по всему телу, объем ее протяжения зависит от силы иммунного ответа. На заключительной стадии образуются папулы, заполненные серозным или гнойным содержимым. Повышение температуры – местное. |
| Брюшинные осложнения | Часто в форме перитонита. Прослеживается воспаление выстилающей оболочки. Часто осложнение связано с активностью бактерий. | Присутствуют острые боли в животе. Дискомфорт полностью устраняется при выборе правильного положения тела (поза эмбриона). Возможен понос и запор, температура тела – 38-39 градусов. |
| Легкие | Воспаление протекает в формате поражения наружной оболочки легкого. Имеет неинфекционную природу. | Характеризуется повышенной утомляемостью. У пациента наблюдается цианоз. Наблюдается дискомфорт, слабость дыхания, по мере прогресса усиливается кашель с неактивным выделением мокроты. |
| Плевральная полость | Симптомы не специфичны. На раннем этапе проявления часто игнорируются. | Возможно повышение температуры до 39 градусов. Сухой, непродуктивный кашель и загрудинные боли, проявляющиеся при движении. |
| Суставы | Происходит поражение крупных суставов. Наиболее опасен двухсторонний бедренный артрит. | Прослеживается выраженное нарушение двигательной активности, скованность движений. На коже прослеживается отек и краснота в месте суставов. Лечение проводится в стационарах кардиологического отделения. |
Внимание!
Осложнения СД часто затрагивают несколько систем организма.

Симптомы
Трансмуральный инфаркт миокарда характеризуется следующими симптомами:
- Возникает сильнейшая боль за грудиной. Если говорить об интенсивности (силе) боли, то часто люди, пережившие инфаркт, сравнивают ее с ножевой. Больной не может точно определить локализацию боли. Она имеет разлитой характер. Может отдавать в левую руку или лопатку. Прием лекарственных средств — в отличие от ситуации при стенокардии — не помогает. Боль не связана с физической нагрузкой. Одинаковой интенсивности и при движениях, и в покое.
- Кожа больного покрывается холодным потом.
- Может возникнуть тошнота и рвота.
- Дыхание больного затруднено.
- Кожа имеет бледный цвет.
- Давление может быть повышенным или пониженным.
- Пациент испытывает головокружение, может быть потеря сознания.
— Общее недомогание и плохое самочувствие.- Повышение температуры чаще происходит до субфебрильных цифр (не выше 39 0С), в межприступный период может быть стойкий субфебрилитет (37.3 – 38 0С).- Перикардит – обязательный признак синдрома Дресслера. Проявляется болями в области сердца острого, давящего, сжимающего характера, усиливающимися на высоте вдоха и при кашле и исчезающими в положении лежа или сидя с наклоном вперед.
Могут отдавать в шею, плечо и левую руку.- Пневмонит (не следует путать с пневмонией — воспалительным бактериальным или вирусным поражением легких) развивается вследствие поражения интерстициальной ткани легких и проявляется разлитыми болями в грудной клетке с обеих сторон, одышкой при нагрузке и сухим кашлем, иногда с прожилками крови.
При жалобах пациента на одышку, кашель и кровохарканье врач должен думать о другом грозном осложнении инфаркта – тромбоэмболии легочной артерии.- Плеврит проявляется поверхностной болью в левой половине грудной клетки, больше сбоку и сзади и сухим кашлем. Боли и кашель самостоятельно исчезают в течение двух – четырех дней. Плеврит в сочетании с признаками перикардита, пневмонита и температурой позволяет достоверно предположить диагноз синдрома Дресслера.
На рисунке изображен выпот в плевральной полости
— Синдром «грудь — плечо — рука» (кардиоплечевой синдром) в настоящее время развивается гораздо реже, чем раньше, что связывают с более ранней активизацией пациента после инфаркта. Проявляется болями в области левого плечевого сустава, нарушениями чувствительности в левой руке, чувством онемения и «ползания мурашек» в кисти, бледной, мраморной окраской кожи руки и кисти.
— Синдром передней грудной стенки обусловлен прогрессированием остеохондроза суставов в месте соединении грудины и ключицы, и, вероятнее всего, также связан с длительной неподвижностью пациента в остром периоде инфаркта. Проявляется болью и припухлостью в области грудины и ключицы слева.- Кожные проявления: могут развиться высыпания на коже, напоминающие крапивницу, дерматит, экзему или эритему.