Врожденный или приобретенный синдром CLC: что нужно знать при выявлении?
Содержание:
- Причины развития
- Синдром преждевременного возбуждения (I45.6)
- Лечение
- Лечение синдрома укороченного PQ
- Профилактика
- Неинформативная проба
- Преимущества первичного чрескожного коронарного вмешательства в отличие от обычной операции
- Синдром CLC и физическая нагрузка
- Диагностика синдрома Вольфа-Паркинсона-Уайта (WPW)
Причины развития
Феномен укороченного PQ ни к каким осложнениям привести не может. Из-за того, что проявлением синдрома PQ является приступ тахиаритмии, то и осложнения будут соответствующие.

https://youtube.com/watch?v=NFUyw1Vc2CY
Разумеется, такие осложнения развиваются далеко не у каждого пациента, но помнить о них нужно любому. Профилактикой осложнений является своевременное обращение за медицинской помощью, а также своевременное проведение операции, если показания для таковой обнаружены врачом.
Феномен и синдром CLC – врожденные заболевания. Точная причина их неизвестна. Можно лишь предполагать, что она связана с вредным влиянием на плод в тот момент беременности, когда закладывается сердце и его проводящие пути.
Укорочение интервала P-Q отмечается у двух из ста здоровых людей, чаще у мужчин среднего возраста. Синдром CLC также может быть вызван ишемической болезнью сердца, гипертонической болезнью, инфарктом миокарда, ревматизмом, гиперфункцией щитовидной железы, гиповитаминозом В и другими состояниями, влияющими на нервные клетки и кровоснабжение сердца.
Первое проявление преждевременного возбуждения желудочков может произойти в любом возрасте, или о нем пациент не подозревает на протяжении всей жизни.
У ребенка
Большинство пациентов имеют только добавочный пучок Джеймса, но описаны сочетания с этой патологии с признаками болезней соединительной ткани (синдром Марфана, пролапс митрального клапана), врожденной кардиомиопатией.

Приобретенная форма синдрома может возникнуть и у взрослых пациентов, это связано с повышенным автоматизмом атриовентрикулярного узла. К такому состоянию приводят:
- хронические воспалительные процессы – миокардит, ревматизм;
- ишемия сердечной мышцы – стенокардия, инфаркт;
- нарушение обмена – дисметаболическая кардиомиопатия;
- повышенное давление крови.
При обнаружении только электрокардиографических признаков у беременных женщин не требуется специфических ограничений или лечения. Чаще такое отклонение не приводит к значимым гемодинамическим нарушениям. Для профилактики аритмии назначают витаминные комплексы.
Укорочение интервала P-Q отмечается у двух из ста здоровых людей, чаще у мужчин среднего возраста. Синдром CLC также может быть вызванишемической болезнью сердца, гипертонической болезнью, инфарктом миокарда, ревматизмом, гиперфункцией щитовидной железы, гиповитаминозом В и другими состояниями, влияющими на нервные клетки и кровоснабжение сердца.
Синдром преждевременного возбуждения (I45.6)
Синдромы предвозбуждения желудочков не требуют лечения при отсутствии пароксизмов. Однако необходимо наблюдение, так как нарушения ритма сердца могут проявиться в любом возрасте.
Купирование пароксизмов ортодромной (с узкими комплексами) реципрокной наджелудочковой тахикардии у больных с синдромом WPW проводят также, как и других наджелудочковах реципрокных тахикардий.
Антидромные (с широкими комплексами) тахикардии купируются аймалином 50 мг (1.0 мл 5% раствора); эффективность аймалина при пароксизмальных наджелудочковых тахикардиях неуточненной этиологии заставляет с большой вероятностью подозревать WPW. Может быть эффективно также введение амиодарона 300 мг, ритмилена 100 мг, новокаинамида 1000 мг.
В случаях, когда пароксизм протекает без выраженных расстройств гемодинамики и не требует экстренного купирования, вне зависимости от ширины комплексов при синдромах предвозбуждения особо показан амидарон.
Препараты IC класса, «чистые» антиаритмики III класса при WPW-тахикардиях не используются в связи с высокой опасностью свойственного им проаритмического эффекта.
АТФ может успешно купировать тахикардию, но должен применяться с осторожностью, так как может спровоцировать мерцательную аритмию с высокой ЧСС. После испытания 1-2 препаратов при их неэффективности следует переходить к чреспищеводному стимулированию сердца или электроимпульсной терапии
После испытания 1-2 препаратов при их неэффективности следует переходить к чреспищеводному стимулированию сердца или электроимпульсной терапии .
Мерцание предсердий при участии дополнительных путей проведения представляет реальную опасность для жизни вследствие вероятности резкого учащения сокращений желудочков и развития внезапной смерти.
Для купирования фибрилляции предсердий в данной экстремальной ситуации используют амиодарон (300 мг), прокаинамид (1000 мг), аймалин (50 мг) или ритмилен (150 мг).
Сердечные гликозиды, антагонисты кальция группы верапамила и бета-адреноблокаторы абсолютно противопоказаны при фибрилляции предсердий у больных с синдромом WPW, так как эти препараты могут улучшать проведение по дополнительному пути, что обусловливает увеличение ЧСС и возможное развитие фибрилляции желудочков!При использовании АТФ (или аденозина) возможно аналогичное развитие событий, однако ряд авторов все же рекомендуют его к применению – при готовности к немедленной ЭКС.
Радиочастотная катетерная абляция добавочных путей является в настоящее время основным методом радикального лечения синдрома преждевременного возбуждения желудочков. Перед выполнением абляции проводятэлектрофизиологическое исследование (ЭФИ) для точного определения места нахождения добавочного пути. При этом следует иметь в виду, что таких путей может быть несколько.
К правосторонним добавочным путям осуществляют доступ через правую яремную либо бедренную вену, а к левосторонним – через бедренную артерию либо транссептальный.
https://youtube.com/watch?v=gbmWJmCrc6o
Успех лечения, даже при наличии нескольких добавочных путей, достигается примерно в 95 % случаев, а частота осложнений и летальность составляют менее 1 %.
Одним из наиболее тяжелых осложнений является возникновение предсердно-желудочковой блокады высокой степени при попытке абляции добавочного пути, расположенного вблизи предсердно-желудочкового узла и пучка Гиса. Риск рецидивов не превышает 5—8 %.
Необходимо отметить большую экономичность катетерной абляции по сравнению с длительной медикаментозной профилактикой и операцией на открытом сердце.
Показания к проведению высокочастотной аблации:
– Пациенты с симптоматической тахиаритмией плохо переносящие медикаментозную терапию или рефрактерные к ней.
– Пациенты с наличием противопоказаний к назначению антиаритмиков или невозможностью их назначения в связи с нарушениями проводимости, которые проявляются в момент купирования пароксизмальной тахикардии.
– Пациенты молодого возраста – во избежание длительного приема лекарственных препаратов.
– Пациенты с фибрилляцией предсердий, поскольку это угрожает развитием фибрилляции желудочков.
– Пациенты имеющие антидромную (с широкими комплексами) реципрокную тахикардию.
– Пациенты с наличием нескольких аномальных проводящих путей (по данным ЭФИ) и различными вариантами Пароксизмальных наджелудочковых тахикардий.
– Пациенты с наличием других аномалий сердца, требующих хирургического лечения.
– Пациенты, чьи профессиональные возможности могут пострадать в связи с периодическими неожиданными эпизодами тахиаритмий.
– Пациенты с наличием в семейном анамнезе указаний на случаи внезапной сердечной смерти.
Лечение
Единственный проверенный метод предотвращения внезапной смерти при синдроме Бругада — это установка имплантируемого дефибриллятора. В целом, следует избегать применения противоаритмических препаратов. Из-за того, как эти препараты воздействуют на каналы в мембранах клеток сердца, они не только не снижают риск фибрилляции желудочков при синдроме Бругады, но и могут фактически увеличить этот риск.
Должен ли кто-то с синдромом Бругада установить имплантируемый дефибриллятор, зависит от того, будет ли его риск внезапной смерти окончательно оценен как высокий или низкий. Если риск высок (на основании симптомов или электрофизиологического исследования), рекомендуется установить дефибриллятор. Но имплантируемые дефибрилляторы дороги и несут свои собственные осложнения , поэтому, если риски внезапной смерти оценены как низкие, эти устройства в настоящее время не рекомендуются.
Рекомендации по физическим нагрузкам
Каждый раз, когда у молодого человека диагностируется заболевание сердца, которое может привести к внезапной её остановки, необходимо задаваться вопрос о том, безопасно ли выполнение различных упражнений. Это связано с тем, что большинство аритмий, приводящих к внезапной смерти молодых людей, чаще возникают при физической нагрузке.
При синдроме Бругады, напротив, смертельная аритмия возникает во время сна с гораздо большей вероятностью, чем во время физических упражнений. Тем не менее, предполагается (практически без объективных доказательств), что напряженная нагрузка может представлять повышенный риск остановки сердца, чем обычно, у людей с этим заболеванием. По этой причине синдром Бругада включен в формальные руководящие принципы, разработанные группами экспертов, в которых рассматриваются рекомендации по физическим нагрузкам для молодых спортсменов с заболеваниями сердца.
Первоначально, руководящие принципы относительно занятия спортом с синдромом Бругада были довольно ограничительными. На 36-й конференции Bethesda 2005 года по рекомендациям для спортсменов с сердечно-сосудистыми нарушениями рекомендовалось, чтобы люди с синдромом Бругада вообще избегали высокоинтенсивных физических нагрузок.
Однако это абсолютное ограничение впоследствии было признано слишком строгим. Ввиду того, что аритмии, наблюдаемые с синдромом Бругада, обычно не возникают во время физических нагрузок, эти рекомендации были либерализованы в 2015 году в соответствии с новыми рекомендациями Американской ассоциации кардиологов и Американского колледжа кардиологов.
Согласно последним рекомендациям 2015 года, если у юных спортсменов с синдромом Бругада не было симптомов, связанных с физическими нагрузками, им целесообразно участвовать в соревновательных видах спорта, если:
Они, их врачи, родители или опекуны понимают возможные риски и согласились принять необходимые меры предосторожности.
Автоматический наружный дефибриллятор (AED) является нормальной частью их личного спортивного инвентаря.
Должностные лица команды могут и хотят использовать автоматический наружный дефибриллятор и выполнять СЛР (сердечно-легочную реанимацию) в случае необходимости.
Лечение синдрома укороченного PQ
Первая помощь может быть оказана пациентом самостоятельно – это использование вагусных проб. Данные манипуляции основаны на рефлекторном воздействии на блуждающий нерв, который замедляет частоту сердцебиения. Вагусные пробы могут быть использованы в момент пароксизма только в том случае, если у пациента приступ тахикардии возник уже не в первый раз, у него установлен диагноз и ранее не было желудочковой тахикардии. Кроме того, вагусные пробы должны быть подробно разъяснены пациенту врачом. Из наиболее эффективных приемов можно отметить следующие:
- Проба с натуживанием (проба Вальсальвы),
- Имитация кашля или чихания,
- Опускание лица в таз с холодной водой, с задержкой дыхания,
- Надавливание пальцами с умеренной силой на закрытые глазные яблоки в течение трех-пяти минут.
Восстановление правильного сердечного ритма оказывается врачом или фельдшером по скорой помощи и осуществляется посредством введения медикаментозных препаратов внутривенно. Как правило, это аспаркам, верапамил или беталок. После госпитализации больного в кардиологический стационар проводится лечение основного заболевания сердца, если таковое имеется.
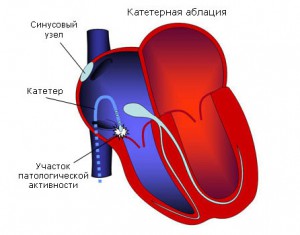
“прижигание” патологических путей проведения с помощью РЧА
В случае частых приступов тахиаритмии (несколько в месяц, в неделю), а также желудочковых нарушений ритма в анамнезе, наследственной отягощенности по внезапной сердечной смерти или смерти от кардиологических причин у молодых лиц, пациенту показано оперативное лечение. Операция заключается в воздействии радиочастот, лазера или холодового фактора на дополнительный пучок. Соответственно, проводятся радиочастотная аблация (РЧА), лазерная деструкция или крио-деструкция. Все показания и противопоказания определяются аритмологом, кардиологом и кардиохирургом.
Многие пациенты интересуются возможностью постоянной электрокардиостимуляции. ЭКС может быть установлен, если у пациента имеется склонность к пароксизмальной желудочковой тахикардии, к фибрилляции желудочков и имеется высокий риск возникновения клинической смерти с остановкой сердечной деятельности (асистолия). Тогда можно рассматривать вопрос об установке кардиовертера-дефибриллятора, который в отличие от искусственного водителя ритма, не навязывает правильный ритм, а “перезапускает” сердце при возникновении таких фатальных аритмий.
Профилактика
Пациентам, у которых болезнь протекает бессимптомно особого лечение проводить не надо. Если пациента мучает одышка, головокружение тошнота, то это повод обратится к кардиологу, который грамотно назначит лечение и выяснит причины. Методы профилактики всех сердечных заболеваний, это:
- сбросить лишние килограммы;
- правильное и рациональное питание;
- отказаться от всех вредных привычек;
- здоровый сон длительностью не менее 8 часов в день;
- сократить употребление соли;
- больше свежего воздуха;
- избегать стрессовых ситуаций.
При бессимптомном протекании болезни человек может прожить всю жизнь и даже не подозревать о наличии такого синдрома. В редких случаях, данный синдром приводит к летальному исходу. В любом случаи, при первых проявлениях нужно обратиться к компетентному врачу для получения лечения и тогда ваша жизнь будет в безопасности.
Синдром CLC может привести к ряду осложнений и отягощаться сердечными заболеваниями: тахикардия, внезапная сердечная смерть и смерть пациента.
Неинформативная проба
Проба может быть прекращена из‑за выраженной одышки, болей в суставах или в голенях до достижения пациентом субмаксимальной ЧСС при выполнении им нагрузки малой или средней мощности (менее 150 вт), при этом клинических и электрокардиографических критериев прекращения пробы не отмечается. Как правило, пациенты в этих случаях не достигают субмаксимальной ЧСС. Результаты таких проб расцениваются как неинформативные.
Толерантность к физической нагрузке позволяет оценить эффективность проводимого лечения и реабилитационных мероприятий.
При физической нагрузке артериальное давление повышается. При исходном систолическом АД 160 мм рт. ст. и более от проведения теста следует отказаться, если в процессе выполнения пробы АД повышается до 230 мм рт. ст., пробу следует прекратить. Оценка результатов пробы проводится по общепринятым критериям, дополнительно оценивается тип реакции кровообращения на нагрузку как гипертензивный (неадекватный прирост АД на каждой ступени нагрузки).
Преимущества первичного чрескожного коронарного вмешательства в отличие от обычной операции
К преимуществам чрескожного коронарного вмешательства (по сравнению с шунтированием) относятся:
- не нужен общий наркоз, вентиляция легких, переход на искусственное кровообращение, вскрытие грудины;
- не требуется длительного восстановления;
- эффективность в отношении нормализации кровотока сопоставима – прекращаются боли в сердце или появляются реже;
- ниже риск нарушений кровотока мозга, послеоперационной пневмонии.
Но при ЧКВ чаще бывает закупорка стента или повторное сужение места расширения, что требует еще одной операции. Это осложнение встречается у каждого пятого пациента через 6-9 месяцев.
Мнение эксперта
Алена Арико
Эксперт в области кардиологии
К недостаткам любого метода оперативного улучшения коронарного кровообращения относится симптоматический эффект. Это означает, что таким образом можно убрать препятствие для движения крови, облегчить боли в сердце, но нельзя вылечить атеросклероз. Поэтому пациентам требуется длительная медикаментозная профилактика повторной закупорки артерий, препараты, снижающие вязкость крови, изменения образа жизни.
Синдром CLC и физическая нагрузка
17 SEP 10
Синдром CLC и физическая нагрузка
Мальчик 8 лет. 2 года футбол в спортшколе. Обнаружен синдром СЛС .Узи отличное.Никаких жалоб от сына. Кардиолог справку не дает, говорит что по договоренности с тренером.Парень отл футболист.Тренера сказали забыть про этот синдром. Посоветуйте как быть?
Синдромы предвозбуждения желудочков
 Синдром предвозбуждения желудочков — это преждевременное возбуждение желудочков, которое связано с патологией развития проводящей системы сердца. Это не заболевание, а клиническое проявления врождённой патологии, связанной с образованием ещё во внутриутробном развитии, дополнительных путей, проводящих импульс от предсердия к желудочкам. Не стоит путать с экстрасистолией. которая характеризуется внеочередным сокращением желудочка, связанного с образованием внеочередного импульса в любой части проводящей систем вне синусового узла. Синдром предвозбуждения желудочков может быть причиной развития экстрасистолии, мерцательной аритмии, трепетания желудочков и так далее.
Синдром предвозбуждения желудочков — это преждевременное возбуждение желудочков, которое связано с патологией развития проводящей системы сердца. Это не заболевание, а клиническое проявления врождённой патологии, связанной с образованием ещё во внутриутробном развитии, дополнительных путей, проводящих импульс от предсердия к желудочкам. Не стоит путать с экстрасистолией. которая характеризуется внеочередным сокращением желудочка, связанного с образованием внеочередного импульса в любой части проводящей систем вне синусового узла. Синдром предвозбуждения желудочков может быть причиной развития экстрасистолии, мерцательной аритмии, трепетания желудочков и так далее.
В медицинской литературе встречается два мнения относительно данного синдрома. Одни считают, что наличие дополнительных проводящих путей, вне зависимости от проявления, уже является синдромом предвозбуждения желудочков. Другая же часть авторов, склоняются к тому, что если не наблюдается развитие пароксизмальной тахикардии, то патологию стоит называть лишь как “феноменом предвозбуждения”. И соответственно синдромом можно считать только в том случае, если возникают пароксизмы наджелудочковой тахикардии.
Патогенез синдромов предвозбуждения желудочков
Причина синдрома в аномальном распространении по миокарду импульса возбуждения в следствии наличия дополнительных патологических проводящих путей, полностью или частично «шунтирующих» АВ-узел. Это приводит к тому, что часть или весь миокард начинает возбуждаться раньше, недели при обычном распространении от по АВ-узла к пучку Гиса и дальше по его ножкам.
На сегодня известны следующие патологические проводящие АВ-пути:
— Пучки Кента, в том числе и скрытые ретроградные. Они связывают предсердие и желудочки.
— Пучки Джеймса. Они соединяют синусовый узел и нижнюю область АВ-узла.
— Волокна Махейма. Они соединяют АВ-узел или с межжелудочковой перегородки в правой её области или с правой ножкой пучка Гиса. Иногда волокна Махейма соединяют ствол пучка Гиса и правый желудочек.
— Тракт Брешенманше. Он соединяет правое предсердие и ствол пучка Гиса.
Виды синдрома предвозбуждения желудочков
В клинической кардиологии на сегодня различают два вида синдрома:
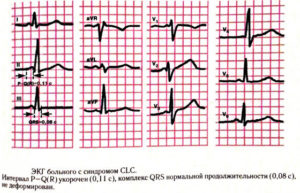
- Синдром Вольффа-Паркинсона-Уайта (WPW-синдром или Wolff-Parkinson-White). Характеризуется укороченным интервалом в P-Q(R), незначительная деформация и уширение QRS и образование дополнительной дельта-волны, а также изменение зубца Т и сегмента ST. Чаще встречается при аномальном АВ-проведении пучка Кента. Существует целый ряд типов данного вида синдрома, а также интермиттирующий (перемежающийся) и транзиторный (переходящий). Некоторые авторы, вообще выделяют аж до десяти подтипов WPW-синдрома. Синдром Клерка-Леви-Кристеско (синдром короткого интервала PQ или CLC-синдром). В английских источниках его именуют как синдром Lown-Ganong-Levine (LGL-синдром). Характеризуется также укороченным интервалом P—Q(R), но без изменения комплекса QRS. Обычно возникает при аномальном АВ-проведении пучка Джеймса.
Диагностика синдрома Вольфа-Паркинсона-Уайта (WPW)
Диагностировать синдром Вольфа-Паркинсона-Уайта (WPW) можно только при помощи ЭКГ. При внимательном чтении ЭКГ можно выявить своеобразную картину: после нормального зубца Р следует необычно короткий интервал PQ, продолжительность которого меньше 0,12 с. В норме длительность интервала PQ, как уже говорилось в главе, посвященной нормальной ЭКГ, равна 0,12-0,21 с. Удлинение интервала PQ (например, при АВ-блокаде) наблюдается при различных заболеваниях сердца, в то время как укорочение этого интервала представляет собой редкий феномен, который отмечается практически только при синдромах WPW и LGL.
Для последнего характерно укорочение интервала PQ и нормальный комплекс QRS.
Другим важным ЭКГ-признаком является изменение комплекса QRS. В его начале отмечается так называемая дельта-волна, которая придает ему своеобразный вид и делает его уширенным (0,12 с и более). В итоге комплекс QRS оказывается уширенным и деформированным. Он может напоминать по форме изменения, характерные для блокады ПНПГ, а в части случаев -ЛНПГ.
Поскольку деполяризация желудочков (комплекс QRS) явно изменена, то и реполяризация претерпевает вторичные изменения, затрагивающие интервал ST. Так, при синдроме WPW отмечаются отчетливая депрессия сегмента ST и отрицательный зубец Т в левых грудных отведениях, прежде всего, в отведениях V5 и V6.
Далее отметим, что при синдроме Вольфа-Паркинсона-Уайта (WPW) нередко регистрируется очень широкий и глубокий зубец Q в отведениях II, III и aVF. В таких случаях возможна ошибочная диагностика ИМ задней стенки. Но иногда явно уширенный и глубокий зубец Q регистрируется в правых грудных отведениях, например в отведениях V1 и V2.
Неопытный специалист в таком случае может ошибочно диагностировать инфаркт миокарда (ИМ) передней стенки ЛЖ. Но при достаточном опыте, как правило, удается в отведениях II, III, aVF или V1 и V2 распознать дельта-волну, характерную для синдрома WPW. В левых грудных отведениях V5 и V6 регистрируется направленная вниз дельта-волна, поэтому зубец Q не дифференцируется.
Лечение синдрома WPW, проявляющегося клинической симптоматикой, начинают с назначения лекарственных средств, например аймалина или аденозина, после чего, если эффект отсутствует, прибегают к катетерной аблации дополнительного проводящего пути, которая приводит к излечению в 94% случаев. При бессимптомном течении синдрома WPW специальной терапии не требуется.
Особенности ЭКГ при синдроме Вольфа-Паркинсона-Уайта (WPW):
• Укороченный интервал PQ (• Наличие дельта-волны на ЭКГ (признак дополнительного пути проведения)
• Изменение конфигурации комплекса QRS, напоминающее блокаду ножки пучка Гиса (ПГ)
• Пароксизмальная тахикардия (АВ-узловая тахикардия)
• Встречается у лиц молодого возраста, у которых часто оказывается порок сердца
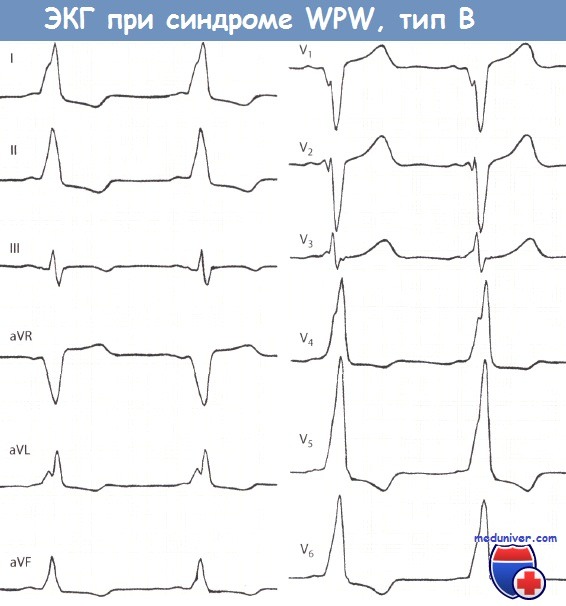
Больной 44 лет. Интервал PQ укорочен и равен 0,10 с. В отведении V1 регистрируется большая отрицательная дельта-волна.
Дельта-волна в отведениях I, II, aVL, aVF и V3 положительная. Комплекс QRS уширен и равен 0,13 с.
В отведении V1 регистрируется глубокий и уширенный зубец Q, в отведениях V4-V6 — высокий зубец R. Нарушено восстановление возбудимости миокарда.
Часто устанавливаемые ошибочные диагнозы: ИМ передней стенки (в связи с большим зубцом Q в отведении V1); блокада ЛНПГ (в связи с уширенным комплексом QRS, большим зубцом Q в отведении V1 и нарушением восстановления возбудимости миокарда); гипертрофия ЛЖ (в связи с высоким зубцом R и депрессией сегмента ST и отрицательным зубцом Т в отведении V5).

— Также рекомендуем «Классификация синдрома Вольфа-Паркинсона-Уайта (WPW): типы А и В»
- Расшифровка холтеровского мониторинга электрокардиограммы (ЭКГ)
- Признаки перикардита на ЭКГ
- Признаки миокардита на ЭКГ
- Признаки хронического легочного сердца на ЭКГ
- Признаки ТЭЛА (тромбоэмболии легочной артерии, острого легочного сердца) на ЭКГ
- Признаки синдрома Вольфа-Паркинсона-Уайта (WPW) на ЭКГ
- Классификация синдрома Вольфа-Паркинсона-Уайта (WPW): типы А и В
- АВ-узловая пароксизмальная тахикардия при синдроме Вольфа-Паркинсона-Уайта (WPW)
- Признаки гипокалиемии на ЭКГ
- Синдром удлиненного интервала QT на ЭКГ