Антифосфолипидный синдром: причины возникновения, лечение
Содержание:
- Антифосфолипидный синдром – причины
- Диагностика
- Симптомы антифосфолипидного синдрома
- Методы лечения
- Клинические признаки антифосфолипидного синдрома
- Антифосфолипидный синдром – признаки (симптомы, клиника)
- Лабораторные методы диагностики
- Почему возникает и как протекает
- Как жить с диагнозом АФС
- Предварительные классификационные критерии АФС (г. Саппоро, 1998)
- Возможные осложнения
- Есть ли у АФС клинические проявления?
- Симптомы антифосфолипидного синдрома у взрослых
- Антифосфолипидный синдром — причины, диагностика и лечение синдрома
- КЛИНИЧЕСКАЯ КАРТИНА
- Возможные осложнения
- Лечение
- Антифосфолипидный синдром – что это такое?
Антифосфолипидный синдром – причины
Ревматологам пока не удалось установить, почему возникает рассматриваемая болезнь. Есть информация, что антифосфолипидный синдром чаще диагностируется у родственников с аналогичным нарушением. Помимо наследственности специалисты предполагают еще несколько факторов, провоцирующих патологию. В таких случаях развивается вторичный АФС – причины выработки антител состоят в прогрессировании других заболеваний, влияющих на функционирование иммунной системы. Стратегия терапии зависит от механизмов возникновения болезни.
Первичный антифосфолипидный синдром
Указанный вид патологии развивается самостоятельно, а не на фоне каких-то нарушений в организме. Такой синдром антифосфолипидных антител сложно лечить из-за отсутствия провоцирующих его факторов. Часто первичная форма заболевания протекает почти бессимптомно и диагностируется уже на поздних этапах прогрессирования или при возникновении осложнений.
Вторичный антифосфолипидный синдром
Этот вариант аутоиммунной реакции развивается вследствие наличия других системных болезней или определенных клинических событий. Толчком к началу патологической выработки антител может стать даже зачатие. Антифосфолипидный синдром у беременных встречается в 5% случаев. Если рассматриваемая болезнь была диагностирована раньше, вынашивание значительно усугубит ее течение.
Заболевания, которые предположительно провоцируют антифосфолипидный синдром:
- вирусные и бактериальные инфекции;
- онкологические новообразования;
- узелковый периартериит;
- системная красная волчанка.
Диагностика
Основным способом диагностики антифосфолипидного синдрома является выявление в плазме крови антител
Симптомы антифосфолипидного синдрома не позволяют точно поставить диагноз, поскольку они также могут быть связаны с другими заболеваниями. Для выявления антифосфолипидного синдрома необходимо провести дополнительные лабораторные обследования.
В 2006 году группа экспертов перечислила критерии, которые по-прежнему актуальны и которые должны использоваться для окончательной диагностики антифосфолипидного синдрома:
- один или несколько артериальных и венозных тромбозов в ткани или органе. Сгустки крови должны быть подтверждены методами визуализации или гистологическим исследованием;
- одна или несколько необъяснимых внутриутробных смертей плода после 10-й недели беременности;
- несколько преждевременных родов морфологически нормальных новорожденных на 34-й неделе беременности или позже;
- три или более необъяснимых спонтанных аборта у женщины до 10-й недели беременности.
Лабораторные анализы и показатели антифосфолипидного синдрома:
- повышенная концентрация антикардиолипиновых антител в крови по меньшей мере в двух анализах с интервалом не менее 12 недель;
- положительный тест на волчаночный антикоагулянт (в соответствии с рекомендациями международного медицинского сообщества) в плазме крови;
- повышенная концентрация антител против бета-2-гликопротеина-1 в двух измерениях с интервалом в 3 месяца.
У 30-50% пациентов умеренно уменьшается количество тромбоцитов в крови (70 000-120 000/мкл); только в 5-10% случаях количество тромбоцитов ниже 50 000/мкл. У 1% пациентов возникает гемолитическая анемия и тромбоцитопеническая пурпура.
Окончательный диагноз «антифосфолипидный синдром» может быть поставлен только в том случае, если наблюдается хотя бы один клинический и лабораторный критерий.
Симптомы антифосфолипидного синдрома
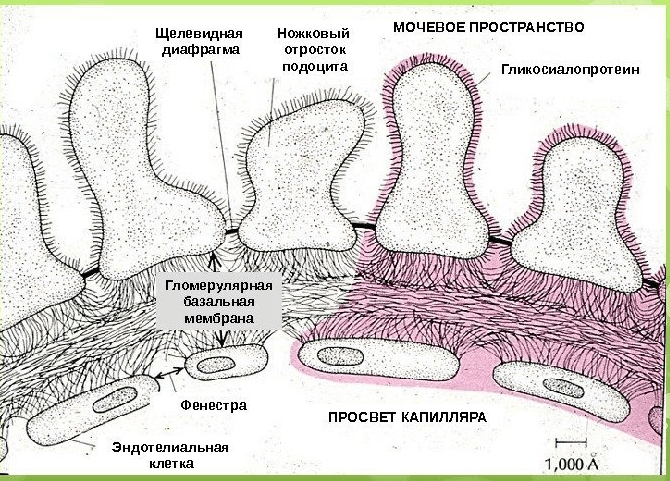
Согласно современным взглядам, антифосфолипидный синдром представляет собой аутоиммунную тромботическую васкулопатию. При АФС поражение может затрагивать сосуды различного калибра и локализации (капилляры, крупные венозные и артериальные стволы), что обусловливает чрезвычайно разнообразный спектр клинических проявлений, включающий венозные и артериальные тромбозы, акушерскую патологию, неврологические, сердечно-сосудистые, кожные нарушения, тромбоцитопению.
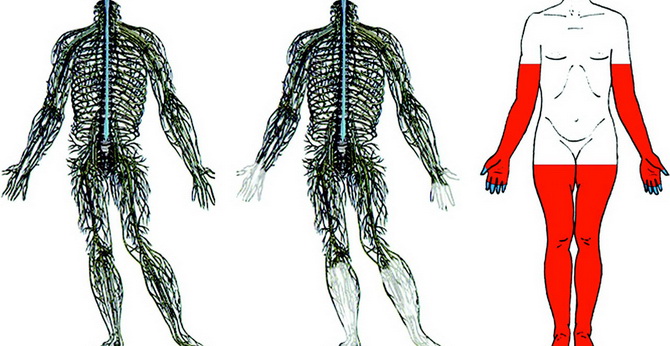
Наиболее частым и типичным признаком антифосфолипидного синдрома являются рецидивирующие венозные тромбозы: тромбоз поверхностных и глубоких вен нижних конечностей, печеночных вен, воротной вены печени, вен сетчатки. У больных с антифосфолипидным синдромом могут возникать повторные эпизоды ТЭЛА, легочная гипертензия, синдром верхней полой вены, синдром Бадда-Киари, надпочечниковая недостаточность. Венозные тромбозы при антифосфолипидном синдроме развиваются в 2 раза чаще артериальных. Среди последних преобладают тромбозы церебральных артерий, приводящие к транзиторным ишемическим атакам и ишемическому инсульту. Прочие неврологические нарушения могут включать мигрень, гиперкинезы, судорожный синдром, нейросенсорную тугоухость, ишемическую нейропатию зрительного нерва, поперечный миелит, деменцию, психические нарушения.
Поражение сердечно-сосудистой системы при антифосфолипидном синдроме сопровождается развитием инфаркта миокарда, внутрисердечного тромбоза, ишемической кардиомиопатии, артериальной гипертензии. Довольно часто отмечается поражение клапанов сердца – от незначительной регургитации, выявляемой с помощью ЭхоКГ, до митрального, аортального, трикуспидального стеноза или недостаточности. В рамках диагностики антифосфолипидного синдрома с сердечными проявлениями требуется проведение дифференциальной диагностики с инфекционным эндокардитом, миксомой сердца.
Почечные проявления могут включать как незначительную протеинурию, так и острую почечную недостаточность. Со стороны органов ЖКТ при антифосфолипидном синдроме встречаются гепатомегалия, желудочно-кишечные кровотечения, окклюзия мезентериальных сосудов, портальная гипертензия, инфаркт селезенки. Типичные поражения кожи и мягких тканей представлены сетчатым ливедо, ладонной и подошвенной эритемой, трофическими язвами, гангреной пальцев; опорно-двигательного аппарата — асептическими некрозами костей (головки бедренной кости). Гематологическими признаками антифосфолипидного синдрома служат тромбоцитопения, гемолитическая анемия, геморрагические осложнения.
У женщин АФС часто выявляется в связи с акушерской патологией: повторным самопроизвольным прерыванием беременности в различные сроки, задержкой внутриутробного развития плода, фетоплацентарной недостаточностью, гестозом, хронической гипоксией плода, преждевременными родами. При ведении беременности у женщин с антифосфолипидным синдромом акушер-гинеколог должен учитывать все возможные риски.
Методы лечения
Коррекция проводится медикаментозными путями. Применяются препараты нескольких типов.
- Антикоагулянты. Средства на основе гепарина, также прочие.
- Собственно тромболитики. Короткими курсами, чтобы не спровоцировать обратного эффекта. Варфарин и аналогичные.
- Антиареганты. Аспирин и более современные варианты.
Показана умеренная физическая нагрузка, отказ от курения, спиртного, длительного сидения на одном месте. Задача решается также посредством плазмафереза, если есть необходимость в таковом.
Режим играет не меньшую роль. В первые несколько дней пациент находится в стационаре, возможно продление госпитализации до пары недель. Далее все мероприятия проводятся амбулаторно.
Куда сложнее обстоят дела при беременности. Мать на сохранении и проходит регулярное, систематическое лечение.
Задача терапии не только снять симптомы, но и устранить первопричину аномального состояния. На это направлены основные силы.
Клинические признаки антифосфолипидного синдрома
Венозный тромбоз может быть одним из признаков антифосфолипидного синдрома.
Со стороны кожи могут определяться следующие изменения:
- сосудистая сеть на верхних и нижних конечностях, чаще – на кистях, хорошо заметная при охлаждении – сетчатое ливедо;
- сыпь в виде точечных кровоизлияний, напоминающих внешне васкулит;
- подкожные гематомы;
- кровоизлияния в области подногтевого ложа (так называемый, «симптом занозы»);
- омертвение участков кожи в области дистальных отделов нижних конечностей – кончиков пальцев;
- длительно незаживающие язвенные поражения конечностей;
- покраснение кожи ладоней и подошв: подошвенная и ладонная эритема;
- подкожные узелки.
Для поражения сосудов конечностей характерны следующие проявления:
- хроническая ишемия вследствие нарушений тока крови ниже места, закупоренного тромбом: конечность холодная на ощупь, пульс ниже места тромбоза резко ослаблен, мышцы – атрофированы;
- гангрена: омертвение тканей конечности в результате длительной ишемии их;
- тромбоз глубоких или поверхностных вен конечностей: боли в области конечности, резкая отечность, нарушение ее функции;
- тромбофлебиты: сопровождаются выраженным болевым синдромом, повышением температуры тела, ознобом; по ходу вены определяется покраснение кожи и болезненные уплотнения под ней.
В случае локализации тромба в крупных сосудах могут определяться:
- синдром дуги аорты: давление на верхних конечностях резко повышено, диастолическое («нижнее») давление на руках и ногах значительно различается, на аорте при аускультации определяется шум;
- синдром верхней полой вены: отечность, посинение, расширение подкожных вен лица, шеи, верхней половины туловища и верхних конечностей; могут определяться кровотечения из носа, пищевода, трахеи или бронхов;
- синдром нижней полой вены: выраженные, разлитые боли в области нижних конечностей, паха, ягодиц, брюшной полости; отечность данных частей тела; расширенные подкожные вены.
Со стороны костной ткани могут отмечаться следующие изменения:
- асептический некроз кости: омертвение участка костной ткани в области суставной поверхности кости; чаще отмечается в области головки бедренной кости; проявляется болевым синдромом неопределенной локализации, атрофией прилежащих к области поражения мышц, нарушением движений в суставе;
- обратимый остеопороз, не связанный с приемом глюкокортикоидов: проявляется болевым синдромом в области поражения, при отсутствии факторов, которые могли бы их спровоцировать.
Проявлениями антифисфолипидного синдрома со стороны органа зрения могут являться:
- атрофия зрительного нерва;
- кровоизлияния в сетчатку;
- тромбоз артерий, артериол или вен сетчатки;
- экссудация (выделение воспалительной жидкости) вследствие закупорки артериол сетчатки тромбом.
Все эти состояния проявляются той или иной степени нарушениями зрения, носящими обратимый или же необратимый характер.
Со стороны почек проявления антифосфолипидного синдрома могут быть следующие:
- инфаркт почки: сопровождается резкой болью в пояснице, снижением диуреза, наличием примеси крови в моче; в ряде случаев протекает бессимптомно или же с минимальными клиническими проявлениями;
- тромбоз почечной артерии: внезапно возникают резкие боли в области поясницы, нередко сопровождающиеся тошнотой, рвотой, снижением диуреза, задержкой стула;
- почечная тромботическая микроангиопатия – образование микротромбов в клубочках – с последующим развитием хронической почечной недостаточности.
При локализации тромбов в сосудах надпочечников может развиться острая или хроническая надпочечниковая недостаточность, а также определяться кровоизлияния и инфаркты в области пораженного органа.
Поражение тромбами нервной системы проявляется, как правило, следующими состояниями:
- ишемическим инсультом: сопровождается слабостью, головокружением, парезами или параличами скелетной мускулатуры;
- мигренью: характеризуется интенсивными приступообразными болями в одной половине головы, сопровождающимися тошнотой и рвотой;
- постоянными мучительными головными болями;
- психиатрическими синдромами.
При поражении тромбами сосудов сердца определяются:
- стенокардия и инфаркт миокарда (приступы загрудинных болей, сопровождающихся одышкой);
- артериальная гипертензия.
В случае тромбоза сосудов печени возможны инфаркты ее, синдром Бадда-Киари, узловая регенераторная гиперплазия.
Очень часто при антифосфолипидном синдроме отмечается всевозможная акушерская патология, но о ней будет сказано ниже в отдельном подразделе статьи.
Антифосфолипидный синдром – признаки (симптомы, клиника)
Симптомы антифосфолипидного синдрома
симптомовголовной мозгсердцепеченьпочкидистрофиюцирроз печениболезнь Альцгеймератромбозы при АФС могут быть венозными и артериальнымиболямиязвамигипертензиюлегкиенадпочечниковотекамилипидовасцитомгипоксиейПоражение нервной системыэнцефалопатиейсудорогамимиелитомтугоухостьюрассеянного склерозаслепотузренияонемениеголовокружениямиамнезиейПоражение сердца при антифосфолипидном синдромекардиомиопатиюартериальное давлениепороковстеноз
сердечной недостаточностиТромбоз сосудов почекпочечной недостаточностиТромбоз сосудов печени при АФСгиперплазииспецифическое поражение коживаскулитакушерская патологиязамершая беременностьразвитиягестозосложнения со стороны легкихдавлениекровотечениягемолитическая анемия
Лабораторные методы диагностики
Для определения уровня аФЛ-АТ в сыворотке крови используют:
- Кардиолипиновый тест методом иммуноферментного анализа – чаще используется; стандартизованный, но мало специфичный, бывает позитивным не только при АФС.
- Тест определения ВА методами, оценивающими свертываемость крови, – более специфичный, но менее чувствительный по сравнению с кардиолипиновым тестом.
- Ложноположительный RW-тест – малоспецифичный и чувствительный.
- Тест определения АТ к β2-ГП-1 – наиболее специфичный тест, может быть положительным при отсутствии аКЛ.
В практической деятельности чаще всего определяют аКЛ и ВА.
Почему возникает и как протекает
Первичный АФС возникает в основном из-за наследственного фактора. Человек находится в группе риска, если у его родственников были ревматические заболевания, инфаркты, тромбофлебиты.
Вторичный тип возникает в результате уже имеющихся болезней:
- системной красной волчанки;
- вероятности тромбоза до 40 лет;
- идиопатической тромбоцитопении, исключением является болезнь Мошковича;
- спонтанным неонатальным тромбозом;
- кожным некрозом из-за приемов антикоагулянтов;
- острым инфарктом миокарда в молодом возрасте.
Болезнь проявляет себя характерно тому месту, где локализуется. Если закупорка возникла в сосудах конечности — появляются осложнения в виде сужения артерии или аневризмы. Это влечет за собой расслоение сосудистых стенок.
Так, в легочном русле наблюдаются легочная эмболия, тромбоз малых сосудов.
Возле сердца — нарушение функции клапанов, асептический эндокардит, редко – закупорка коронарных артерий.
В сосудах почек крайне редко бывает инфаркт почек, чаще — микроангеопатия, небольшое увеличение креатинина в организме.
В органах брюшной полости патология обычно проявляется тромбозом мелких вен. В редких исключениях может возникать ишемия пищевода, кишечника, селезенки, поджелудочной железы и надпочечников.
Нарушение в сосудах центральной нервной системы характеризуется ишемическими атаками или ишемическим инсультом, деменцией, бессимптомными микроинфарктами.
В глазных сосудах заболевание вызывает тромбоз сетчатки глаза, нарастающую слепоту. В опорно-двигательном аппарате проходят воспалительные процессы, редко — некроз кости.
Как жить с диагнозом АФС
Антифосфолипидный синдрома не стоит считать приговором, в случае получения необходимой и своевременной терапии прогноз АФС будет благоприятным. Следует учитывать, что современные методы терапии представляют собой симптоматический процесс, но полностью вылечить аутоиммунное заболевание невозможно. Причина связана с появлением опасных осложнений, сопровождающих патологию:
- системную красную волчанку;
- повышенный уровень АТ к антигену кардиолипина;
- развитие тромбоцитопении;
- стабильно высокое артериальное давление.
Принимать лекарства придется пожизненно, чтобы минимизировать угрозу тромбозов, но без устранения причин самой проблемы. В итоге больному приходится до конца жизни наблюдаться у ревматолога, периодически контролировать серологические маркеры заболевания, бороться с проявлениями антифосфолипидного синдрома. Пациенткам необходимо заранее планировать возможность беременности, чтобы избежать ее невынашивания, задержки развития плода (внутриутробного) из-за проблем с кровотоком, а также отслоения плаценты
Не всегда повышенный уровень антител в крови считают патологией. Небольшое количество (2-4 %) антифосфолипидных маркеров обнаруживают в сыворотке крови даже здоровых в принципе людей. Для защиты от старта заболевания современная медицина рекомендует проходить регулярные обследования, помогающие не только обнаружить признаки сопутствующей патологии, но и предотвратить тромботические осложнения.
Какие гормональные препараты вы принимали для стимуляции овуляции?
Poll Options are limited because JavaScript is disabled in your browser.
Предварительные классификационные критерии АФС (г. Саппоро, 1998)
Клинические критерии:
Сосудистый тромбоз
Один или более клинических эпизодов артериального, венозного тромбоза или тромбоз мелких сосудов в любой ткани или органе; тромбоз должен быть подтвержден визуализацией изображения, допплеровским исследованием или морфологически, за исключением поверхностных венозных тромбозов; морфологическое подтверждение должно быть представлено тромбозом без наличия значительного воспаления сосудистой стенки.
Патология беременности
а) один или более случаев внутриутробной гибели морфологически нормального плода после 10 нед гестации (нормальные морфологические признаки плода документированы при ультразвуковом исследовании (УЗИ) или непосредственном осмотре плода);
б) один или более случаев преждевременных родов морфологически нормального плода до 34 нед гестации из-за выраженной преэклампсии/эклампсии или плацентарной недостаточности;
в) три или более последовательных случая спонтанных абортов до 10 нед гестации (исключения – анатомические дефекты матки, гормональные нарушения, материнские или отцовские хромосомные нарушения).
Лабораторные критерии:
- аКЛ IgG- или IgM-изотип в крови, представленные в средних или высоких уровнях, выявленные при 2 или более исследованиях с интервалом не менее 6 нед, определяемые стандартным иммуноферментным методом для β2ГП-1-зависимых аКЛ;
- ВА в плазме, выявленные при 2 или более исследованиях с интервалом не менее 6 нед, определяемые согласно руководству Международного общества тромбозов и гемостаза (исследовательская группа по ВА/фосфолипидзависимым антителам):
- удлинение времени свертывания плазмы в фосфолипидзависимых коагулологических тестах: АПТВ, каолиновое, протромбиновое, текстариновое время свертывания, тесты с ядами Рассела;
- отсутствие коррекции удлинения времени свертывания скрининговых исследований в тестах смешивания с донорской плазмой;
- укорочение или коррекция удлинения времени свертывания скрининговых тестов при добавлении фосфолипидов;
- исключение других коагулопатий, например ингибитора VIII фактора или гепарина.
Примечание. Определенный АФС диагностируется при наличии одного клинического и одного лабораторного критериев.
Возможные осложнения
Несвоевременная диагностика антифосфолипидного синдрома, игнорирование клинических признаков и неадекватная терапия влечёт за собой формирование большого количества осложнений, среди которых:
- полиорганная недостаточность;
- ишемический инсульт;
- синдром верхней полой вены;
- инфаркт миокарда;
- кардиомиопатии;
- деменция;
- инфекционная форма эндокардита;
- миксома сердца;
- портальная гипертензия;
- гемолитическая анемия.
Для беременных представительниц женского пола патология чревата:
- внутриутробной гибелью плода;
- выкидышами;
- преждевременными родами;
- неразвивающейся беременностью;
- гемолитической болезнью плода;
- внутриутробной гипоксией плода.
Есть ли у АФС клинические проявления?
Клинические проявления повышенного уровня антител к фосфолипидам:
- акушерская патология с развитием АФС (привычное невынашивание беременности, неразвивающаяся беременность, внутриутробная гибель плода, развитие преэклампсии и эклампсии, задержка внутриутробного развития плода, преждевременные роды);
- гематологические нарушения (тромбоцитопения — тромбоциты в районе нижней границы нормы);
- заболевания легких (тромбоэмболия легочной артерии, тромботическая легочная гипертензия, легочные геморрагии);
- сердечно-сосудистые заболевания (инфаркт миокарда, поражение клапанов сердца, нарушение сократительной способности миокарда, внутрипредсердный тромбоз, артериальная гипертензия);
- заболевания нервной системы (инсульт, нарушения мозгового кровообращения, судорожный синдром, психические нарушения, мигренеподобные головные боли);
- заболевания печени (инфаркт печени, гепатомегалия, увеличение концентрации печеночных ферментов, узловая регенераторная гиперплазия);
- сосудистые аномалии (сетчатое ливедо, некроз кожи дистальных отделов нижних конечностей, кровоизлияния в подногтевое ложе, кожные узелки);
- заболевания конечностей (тромбоз глубоких вен, тромбофлебит, гангрена);
- заболевания почек (тромбоз почечной артерии, инфаркт почки, внутриклубочковый микротромбоз с последующим развитием хронической почечной недостаточности).
Симптомы антифосфолипидного синдрома у взрослых

Считается, что симптомы АФС напоминают другие заболевания, такие как цирроз печени или Альцгеймер
Чтобы точно определить АФС, необходимо обратить внимание на тонкую сетку сосудов на коже, особенно заметную при низких температурах. Так же характерными признаками АФС являются язвы голени и периферическая гангрена.
В случае если АФС развивается вместе с другим аутоиммунным заболеванием, для его лечения необходимо устранить и это заболевание, чтобы снизить количество антител к фосфолипидам в крови и тем самым сократить риск образования тромбов.
Основные симптомы антифосфолипидного синдрома:
-
сыпь сетчатой формы фиолетового или красного цвета, как правило, появляющаяся на руках или ногах;
-
образование небольших язв на ногах;
-
тромбоз ног;
-
выкидыши у беременных;
-
частая и сильная головная боль, возможные судороги;
-
частые кровотечения из носа;
-
снижение или потеря слуха;
-
проблемы с памятью и запоминанием.
Иногда АФС протекает без каких-либо симптомов и проявляется только при беременности.
Беременным женщинам стоит обратиться к врачу и сделать необходимые анализы на маркеры АФС, если они страдают от отеков конечностей, испытывают в них боли, наблюдают разбухание вен или кровотечения.
В случае диагностирования АФС беременная женщина должна постоянно находиться под контролем специалистов.
При отсутствии необходимого лечения это заболевание может спровоцировать следующие осложнения:
-
инсульт;
-
почечная недостаточность;
-
проблемы с сердцем;
-
легочные заболевания;
-
осложнения при вынашивании ребенка, высок риск выкидыша.
Следует провести необходимые исследования на определение данного синдрома в тех случаях, если имеются следующие факторы:
-
системная красная волчанка;
-
тромбоз у больного в возрасте до сорока лет;
-
тромбы в сосудах, для которых не характерно такое заболевание: чаще всего речь идет о кровоснабжении кишечника — закупорка этих сосудов вызывает спазмы в животе после принятия пищи;
-
низкое количество тромбоцитов в крови и отсутствии соответствующих заболеваний крови;
-
множественные выкидыши и отсутствие определенной причины для них;
-
инфаркт миокарда у пациентов в возрасте до сорока лет.
При этом наиболее вероятным осложнением для мужчин будет именно инфаркт, для женщин – мигрени и инсульты.
Антифосфолипидный синдром — причины, диагностика и лечение синдрома
Антифосфолипидный синдром – это состояние, при котором иммунная система человека ошибочно вырабатывает антитела против нормальных протеинов, содержащихся в крови.
Антифосфолипидный синдром может приводить к образованию тромбов в крупных сосудах, а также к осложнениям беременности, таким как мертворожденность и выкидыши.
Антифосфолипидный синдром часто осложняется тромбозом вен нижних конечностей. Тромбы могут образовываться в жизненно важных органах, включая сердце, почки и легкие. Симптомы болезни зависят от расположения тромба. К примеру, тромбоз мозгового сосуда вызывает инсульт со всеми характерными для него симптомами. Не существует радикальных способов вылечить антифосфолипидный синдром, но есть много медикаментов, которые понижают риск образования тромбов у больных.
КЛИНИЧЕСКАЯ КАРТИНА
• Поскольку в основе АФС лежит невоспалительное тромботическое поражение сосудов любого калибра и локализации, спектр клинических проявлений чрезвычайно разнообразен.
• Венозный тромбоз — самое частое проявлением АФС. Тромбы обычно локализуются в глубоких венах нижних конечностей, но нередко бывают в печёночных, портальной венах, поверхностных венах и др. Характерны повторные ТЭЛА из глубоких вен нижних конечностей, иногда приводящие к лёгочной гипертензии. АФС (чаще первичный, чем вторичный) — вторая по частоте причина синдрома Бадда-Киари. Тромбоз центральной вены надпочечников может приводить к надпочечниковой недостаточности.
• Артериальный тромбоз. Тромбоз внутримозговых артерий, приводящий к инсульту и транзиторным ишемическим атакам — наиболее частая локализация артериального тромбоза при АФС. Рецидивирующие ишемические инсульты, вызванные поражением сосудов малого калибра иногда протекают без ярких неврологических нарушений и могут манифестировать судорожным синдромом, мультиинфаркной деменцией (напоминающей болезнь Альцгеймера), психическими нарушениями.
Вариант АФС — синдром Снеддона, проявляющийся рецидивирующими тромбозами сосудов головного мозга, livedo reticularis, АГ и развивающийся у лиц молодого и среднего возраста. К другим неврологическим нарушениям относят мигренозные головные боли, эпилептиформные приступы, хорея, поперечный миелит. Иногда неврологические нарушения при АФС напоминают таковые при рассеянном склерозе.
Возможные осложнения
Антифосфолипидные антитела (анализ позволяет назначить терапевтическое лечение), обнаруженные в крови, свидетельствуют о наличии заболевания. Если его не лечить, есть риск развития осложнений.
В зависимости от того, на какой орган влияет сгусток крови, и от того, насколько серьезна закупорка кровотока в этом органе, антифосфолипидный синдром может привести к необратимому повреждению или смерти органа.
Осложнения включают в себя:
- Почечная недостаточность. Это может быть результатом снижения кровотока в почках.
- Инсульт. Снижение притока крови к части мозга может вызвать инсульт, который приведёт к необратимым неврологическим повреждениям, таким как частичный паралич и потеря речи.
- Сердечно-сосудистые проблемы. Сгусток крови в конечностях может повредить клапаны вен, которые удерживают кровь в сердце. Это может привести к хроническому отеку и обесцвечиванию нижних конечностей.
- Другим возможным осложнением является повреждение сердца.
- Проблемы с легкими. Они могут включать в себя высокое кровяное давление и легочную эмболию.
- Осложнения беременности. Они могут включать выкидыш, мертворождение, преждевременные роды, медленный рост плода и опасно высокое кровяное давление во время беременности (преэклампсия).
Редко человек может столкнуться с рецидивами даже при подборе грамотного лечения.
Если врач выявил путём анализа наличие антифосфолипидных антител, необходимо пройти полный курс обследования и лечение. В противном случае риск развития осложнений приведёт к нарушению работы сердца, сосудов, что повлечёт за собой неподдающиеся лечению болезни, вплоть до летального исхода.
Лечение
Лечением АФС занимаются многие специалисты: ревматологи, гематологи, акушеры и гинекологи, кардиологи, кардиохирурги и прочие.
Первая группа пациентов
Пациенты, которые не имеют лабораторно выраженных признаков или клинических симптомов, не нуждаются в постоянном лабораторном контроле и непрерывной антикоагулянтной терапии. В этой группе пациентов проводят стандартную профилактику венозных тромбозов.
Вторая группа
У пациентов с высоким титром волчаночного антикоагулянта и/или антифосфолипидных антител более 10 МЕ/мл без тромбоза требуется назначение специфической профилактики – Аспирин в дозировке 75-100 мг один раз в день.
Третья группа
У этих людей результаты анализов на антитела отрицательны, но имеется подтвержденные случаи тромбоза и высокий риск их образования. У этих больных проводится лечение антикоагулянтами низкомолекулярного гепарина в терапевтических дозах. Сразу после постановки диагноза используют:
- Дальтепарин 100 МЕ/кг 2 раза в сутки;
- Надропарин 86 МЕ/кг или 0,1 мл на 10 кг 2 раза в день подкожно;
- Эноксапарин 1 мг/кг 2 раза в день подкожно;
- Со второго дня назначают Варфарин с 5 мг в сутки.
У пациентов этой группы проводят гепаринотерапию не менее 3 месяцев. В начале терапии выполняют контроль МНО каждые 4-5 дня для поддержания целевого значения в 2,0-3,0.
Четвертая группа
В эту группу входят люди, у которых тромбозы происходят на фоне повышенных титров волчаночного антикоагулянта и антифосфолипидного антитела. У этой категории больных назначается Варфарин и низкие доза (75-100 мг) Ацетилсалициловой кислоты. Пациенты с высоким уровнем риска должны получать пожизненно антикоагулянтную терапию.
Антифосфолипидный синдром – что это такое?
синдромом Хьюджасиндромом антикардиолипиновых антителкрасной волчанкойтромбофилиямаутоиммунное заболевание невоспалительного характераантителтромбоцитовлабораторных анализов
- Волчаночный антикоагулянт. Данный лабораторный показатель является количественным, то есть определяется концентрация волчаночного антикоагулянта в крови. В норме у здоровых людей волчаночный антикоагулянт может присутствовать в крови в концентрации 0,8 – 1,2 у.е. Повышение показателя выше 2,0 у.е. является признаком антифосфолипидного синдрома. Сам волчаночный антикоагулянт является не отдельным веществом, а представляет собой совокупность антифосфолипидных антител классов IgG и IgM к различным фосфолипидам клеток сосудов.
- Антитела к кардиолипину (IgA, IgM, IgG). Данный показатель является количественным. При антифосфолипидном синдроме уровень антител к кардиолипину в сыворотке крови более 12 Ед/мл, а в норме у здорового человека данные антитела могут присутствовать в концентрации менее 12 Ед/мл.
- Антитела к бета-2-гликопротеину (IgA, IgM, IgG). Данный показатель является количественным. При антифосфолипидном синдроме уровень антител к бета-2-гликопротеину повышается более 10 Ед/мл, а в норме у здорового человека данные антитела могут присутствовать в концентрации менее 10 Ед/мл.
- Антитела к различным фосфолипидам (кардиолипину, холестерину, фосфатидилхолину). Данный показатель является качественным, и определяется с помощью реакции Вассермана. Если реакция Вассермана дает положительный результат при отсутствии заболевания сифилисом, то это является диагностическим признаком антифосфолипидного синдрома.
голоданиевенозныеартериальные тромбозыпатологию беременностивыкидышиотслойка плацентытромбоцитопениютромбоэмболия легочной артерииинфаркт миокардакожитрофические язвывысыпанияголовные болислабоумиеабортыпреэклампсия и эклампсияИстинная частота встречаемости антифосфолипидного синдромазлокачественными опухолямитромбоцитопенической пурпуройартритсклеродермияинфекцияхконтрацептивы
Выделяют две основные разновидности антифосфолипидного синдрома – первичный и вторичный.СПИДгепатитИзониазидФенитоинДиагностикаК клиническим критериям АФС относят следующие проявления:
- Тромбоз сосудов. Наличие одного или более эпизода тромбоза. Причем тромбы в сосудах должны быть выявлены гистологическим, допплеровским или визиографическим методом.
- Патология беременности. Один или более случай смерти нормального плода в сроке до 10 недель гестации. Преждевременные роды в сроке до 34 недель гестации вследствие эклампсии/преэклампсии/фетоплацентарной недостаточности. Более двух выкидышей подряд.
К лабораторным критериям АФС относят следующие:
- Антикардиолипиновые антитела (IgG и/или IgM), которые были выявлены в крови минимум дважды в течение 12 недель.
- Волчаночный антикоагулянт, выявленный в крови минимум два раза в течение 12 недель.
- Антитела к бета-2 гликопротеину 1 (IgG и/или IgM), которые были выявлены в крови минимум дважды в течение 12 недель.
Лечение антифосфолипидного синдромаГепарин