Причины развития и симптомы ревмокардита
Содержание:
Симптомы у детей
Как правило, у детей ревмокардит возникает на фоне инфекции верхних дыхательных путей, которая сопровождается повышением температуры тела. Также наблюдается одышка и боль в груди низкой интенсивности. Вскоре эти симптомы пропадают, но через какое-то время снова возвращаются. На втором этапе заболевания возникает ревматическая лихорадка, сопровождающаяся признаками:
- незначительное повышение температуры
- одышка
- слабость
- боли в голове и суставах
- повышенная потливость
Зачастую ревматическая лихорадка становится первым серьёзным симптомом, указывающим на развитие ревмокардита. В течение ближайших трёх лет после повторной лихорадки формируется поражение сердечных стенок, с дальнейшим развитием порока клапана.
Характерные симптомы болезни у детей:

- боль в районе сердца давящего, жгущего, колющего характера
- учащение сердцебиения
- отеки стоп и нижних конечностей
В отдельных случаях поражение сердца протекает бессимптомно. Со временем эта патология может привести к развитию порока сердца у ребёнка.
Острая фаза
Во время лечения показан постельный режим. Медикаментозная терапия предполагает введение инъекций пенициллин содержащих препаратов на протяжении 2 недель. Если у больного наблюдается индивидуальная непереносимость пенициллина, потребуется курс лечения эритромицином.
Также по усмотрению врача назначаются:
- ацетилсалициловая кислота или аналоги для снятия воспаления
- нестероидные противовоспалительные средства
- иммунодепрессанты
- гамма-глобулины
Терапия проводится исключительно под контролем врача, желательно в условиях стационара.
Затяжная форма

При наличии затяжной формы ревматизма пациенту назначаются курсы лечения препаратами хинолинового ряда: плаквенил, дилагил. Примерная длительность терапии — 1-2 года.
При необходимости назначаются:
- иммунодепрессанты при условии ежедневного контроля изменений состава крови
- гамма-глобулины в комплексе с десенсибилизирующими препаратами
- мочегонные средства
- гликозиды
- витамины
При лечении затяжной ревматической болезни сердца показаны физиотерапевтические процедуры для снятия воспаления и улучшения кровообращения: ванны из лечебных грязей, воздействие ультрафиолетом, массаж, электрофорез. После основного лечения в условиях стационара пациенту показано прохождение курсов санитарно-курортного лечения, а также профилактические мероприятия. В течение года после перехода болезни в неактивную фазу пациенту назначается дополнительная лекарственная терапия, которая включает нестероидные противовоспалительные препараты, десенсибилизирующие, антибактериальные средства, витаминные комплексы.
В чем суть патологии
Ревмокардит, часто именуемый сердечным ревматизмом, относится к заболеваниям сердца, связанным с воспалением соединительных тканей различных отделов органа вместе с клапанным аппаратом. Патологический процесс стартует в мышечном слое сердца (миокарде), затем распространяется по внутренней оболочке (эндокарду) с переходом в толщу наружного слоя (перикард).
Симптомы ревматического кардита могут прогрессировать у людей разных возрастных категорий и половой принадлежности, но у детей до 16 лет патология протекает гораздо тяжелее, чем у взрослых. Хотя у малышей до 5 лет заболевание диагностируют очень редко. Клиника ревматического кардита может развиваться без ярких признаков воспаления, но острая форма начинается неожиданно проявлениями высокой интенсивности.
Важно: Во время плановых обследований обнаружить скрытую форму патологии невозможно. Единственный метод выявить ревмокардит – это диагностика порока сердца, который относится к числу осложнений сердечного ревматизма
Основные виды клинических проявлений
По клиническим признакам воспаление может быть первичным или возвратным. Клинике первой сердечной атаки сопутствуют первичные проявления суставного ревматизма на фоне инфекционного заболевания с высокой температурой, чаще всего это стрептококковая ангина. Поражение суставов еще не обнаруживается, но результаты электрокардиографии (ЭКГ) показывают характерные изменения интервалов.
Начало ревматических изменений способно протекать как в острой форме, так и амбулаторно, без обращения к врачу. Поражение одинаково затрагивает все отделы сердечной мышцы, проявляясь симптомами ревматического:
- перикардита сухого типа либо с выпотом, но без характерных сердечных болей,
- миокардита во время легкой формы ревматизма либо тяжелой диффузной патологией с острой сердечной недостаточностью, отеком миокарда,
- эндокардита, сопровождаемого органическим поражением митрального клапана, сочетанием тяжелого миокардита с признаками эндокардита.
Если острую форму первичного ревмокардита пациент часто переносит на ногах, то приход возвратных сердечных атак характеризуется органическими поражениями ревматоидного характера. Возвратные приступы сигнализируют о сформировавшемся клапанном пороке, сращении перикарда, рубцевании тканей миокарда.
Патогенез ревматического процесса при повторных атаках способен развиваться по двум сценариям:
- непрерывно рецидивирующий тип с признаками синовита, обширных экссудативных и грануломатозных явлений, а для молодых пациентов может стать смертельным,
- устойчивый тип ревмосклеротических изменений без суставных проявлений, ведущий к дистрофии миокарда, смерти взрослых от тяжелой сердечной недостаточности.
Заболевание с хроническим рецидивирующим течением трудно поддается диагностике. Если патологию сопровождает высокая температура и постоянная либо периодическая лихорадка на фоне повышенной реакции оседания эритроцитов, это сигнал поражения суставов. У детей подросткового возраста симптомы явной суставной атаки могут отсутствовать либо проявляться нетипичными суставными болями, усталостью на фоне отсталого развития.
Обратите внимание: Начинаться возвратный ревмокардит у маленьких и взрослых пациентов может симптомами обострения тонзиллита, требующими срочного лечения. С распространением инфекции развитие кардио-тонзиллярного синдрома приводит к серьезным сбоям в работе сердца
Симптомы ревмокардита
Ревмокардит у взрослых и детей начинает прогрессировать обычно через несколько недель после выздоровления от инфекционных болезней. Развитие клинического симптомокомплекса и интенсивность тех или иных проявлений ревмокардита зависят от локализации воспалительного процесса и его распространенности. Наибольшей активностью симптомов отличается острый ревмокардит, при котором происходит первичное поражение эндокарда и быстрая динамика нарастания клинических проявлений, которые могут носить специфический и общесоматический характер.
Основными признаками ревмокардита являются:
- повреждение суставов голеностопа, плечей, локтей и колен. На этих местах наблюдаются небольшие опухлости, круглой формы и плотные на ощупь;
- быстрая утомляемость организма;
- снижение аппетита;
- сильная боль в суставах;
- повышенное потоотделение;
- бледность кожи;
- изменения в ритме сердца;
- одышка;
- шумы в сердце;
- частичная потеря работоспособности;
- увеличение размеров некоторых внутренних органов. Процесс сопровождается болями;
- сильный кашель при физических нагрузках;
- носовое кровотечение;
- тромбоз;
- повышение температуры тела;
- затруднительное дыхание при хроническом или остром ревмокардите.
В целом эти симптомы наблюдаются у взрослых и у детей. Различие составляет лишь степень интенсивности их проявления. Ревмокардит с изолированным поражением эндокарда носит непродолжительный характер и не отличается активностью клинических проявлений. Пациенты с данной формой поражения сердца не предъявляют активных жалоб и не ощущают значительного расстройства состояния собственного здоровья, ревмокардический эндокардит можно отнести к категории «случайных находок» при проведении планового профилактического медицинского осмотра. Опытный специалист в области кариологии, может заподозрить наличие у пациента ревмокардического эндокардита на основании данных объективного осмотра (слабовыраженный диастолический тип шума в проекции верхушки сердца, а также грубый систолический шум в аускультативных точках выслушивания аорты и верхушки сердца).
При условии дальнейшего распространения воспалительного процесса формируется развитие клинической картины миокардита с очаговым поражением, которая характеризуется появлением неприятных ощущений в области сердца, не связанных с физической активностью, и носящих преходящий характер. В некоторых ситуациях первым проявлением миокардита ревматического характера становится нарушение ритмичности сердечной деятельности. В случае ограниченного поражения миоакардиального слоя у пациента никогда не развиваются кардиодинамические нарушения.
Только при диффузном эндомиокардите ревматического происхождения формируется типичная клиническая картина, которая заключается в появлении выраженной одышки, ощущения перебоев работы сердца, появлении сухого кашля во время активной физической нагрузки. При длительном течении у пациента появляются приступы сердечной астмы и отека легких. При первичном осмотре пациента с тяжелым течением ревмокардита обнаруживаются все признаки застойной сердечной недостаточности (характерное положение больного в позе ортопноэ, синюшность кожных покровов в дистальных отделах конечностей, генерализованный отечный синдром, учащение пульса с признаками аритмии).
В связи с диффузным поражением сердца, отмечается резкое расширение границ сердечной тупости и приглушенность тонов сердца, на фоне чего отмечается аускультация грубого систолического шума во всех аускультативных точках. Выслушивание тонов сердца может быть осложнено вследствие наличия изменений в легких в виде наличия множества рассеянных влажных хрипов различного калибра, что является отражением нарастающего интерстициального отека легких.
Ревматическое поражение сердца с изменениями перикарда протекает с той же клинической симптоматикой, что и перикардит не инфекционной природы и значительно усугубляет течение основного заболевания. Интересным фактом является то, что больные с ревмоперикардитом не предъявляют жалоб на болевой синдром, а в большей степени отмечают признаки нарастания проявлений застойной сердечной и легочной недостаточности. Характерным аускультативным критерием перикардита ревматической природы является шум трения листков перикарда продолжительностью не более двух суток с последующим присоединением экссудативным процессов в полости перикарда.
Классификация ревмокардита или ревматизма сердца
Патология может протекать в виде:
- Панкардита. Этот процесс очень опасный, так как распространяется на всю сердечную оболочку. Он приводит к сбоям в функционировании органа, нарушению сократительных способностей, ухудшению кровообращения. Поэтому вероятность остановки сердца очень высока.
- Ревматического миокардита. Наблюдается поражение мышечной оболочки, что сопровождается проявлением недостаточности сердца, что значительно ухудшает качество жизни.
- Ревматического эндокардита. Воспалительный процесс распространяется на внутренний слой сердца, из-за чего возникают пороки, ткани утолщаются и сращиваются.
В процессе развития болезнь проходит через несколько стадий:
- Затяжную. Эту проблему выявляют, если она протекает в течение шести месяцев и не имеет выраженных проявлений.
- Острую. Болезнь появляется резко, симптоматика быстро нарастает. Нужна срочная помощь медиков.
- Подострую. Патологический процесс активно развивается, но протекает умеренно. Признаки слабо проявляются и эффект от лечения незначительный.
- Непрерывно рецидивирующую. Периоды обострений сменяются улучшением состояния.
- Латентную. О болезни человек не подозревает и даже обследование не показывает нарушений. Диагноз часто ставят, когда уже сформировался порок.
Проявления ревматизма могут отражаться на многих органах. Вот основные мишени ревматизма:
- суставы,
- сердце,
- нервная система,
- мышцы.
По большей части при недуге страдают крупные и наиболее нагруженные суставы – голеностопный, коленный, плечевой, тазобедренный и локтевой. Могут поражаться и мелкие сочленения, например, в пальцах рук или ног. В большинстве случаев ревматизм не затрагивает внутренние ткани сустава, а лишь его синовиальную оболочку. Иногда патология может затрагивать позвоночник и кости челюсти.
Но не зря у врачей бытует выражение: «Ревматизм лижет суставы, но кусает сердце». И действительно, основной удар ревматизма направлен как раз на мотор человека – его сердце. Форма заболевания, затрагивающая сердце, наиболее опасна. При ревматическом поражении сердца происходит воспаление сердечной мышцы – миокарда, а также тканей, выстилающих внутреннюю поверхность клапанов – эндокарда.
Иногда поражаются и окружающее сердце соединительные ткани – перикард. Все эти процессы проявляются в виде болей в сердце, одышки, отеков, нарушения сердечного ритма. По мере развития болезни возможно возникновение пороков сердца, прежде всего, недостаточности клапанов. Примерно 80% приобретенных пороков сердца появляется у человека в результате ревматических атак.
Однако наиболее выраженной все-таки является суставная форма (полиартрит). На ее фоне симптоматика, связанная с сердцем, обычно не столь заметна. Именно по этой причине недуг чаще всего связывают с заболеваниями суставов.
Заболевание может быть в виде:
- Перикардита – с вовлечением в патологический процесс преимущественно наружной оболочки сердца (перикарда), часто сопровождается скоплением жидкости в полости перикарда.
- Миокардита – с преимущественным поражением сердечной мышцы (миокарда) и возникновением нарушений ритма и недостаточности сердечной функции.
- Эндокардита – с воспалением внутренней оболочки сердца (эндокарда) и поражением клапанного аппарата с последующим его разрушением и формированием пороков.
- Панкардита – с поражением всех оболочек сердца.
В основу классификации видов заболевания положено несколько признаков. Так, согласно клинической форме, выделяют первичный и вторичный (возвратный) ревмокардит.
В зависимости от интенсивности проявления симптоматики, можно отметить три степени ревмокардических нарушений:
- Первая, облегченная.
Симптомы могут вовсе отсутствовать. Структурных изменений в сердечных оболочках не наблюдается.
- Вторая, умеренно-интенсивная.
Появляются некоторые типичные симптомы ревмокардита. Заметно увеличение размеров сердца. Гемодинамика не нарушена.
- Третья, выраженная (тяжелая).
Воспалительный процесс охватывает все сердечные оболочки, симптомы проявляются с полной силой. Кровоснабжение ухудшено. Объем сердца возрастает еще больше.
Ревмокардит
Ревмокардит – это системное заболевание соединительной ткани сердца, которое проявляется под пагубным воздействием ревматизма. При этом воспалительный процесс протекает внутри органа.
Виды ревматического кардита
Различие болезни происходит по степени тяжести развития, периоду нахождения в организме и моменту выявления патологии. Выделяют следующие виды:
Первичный
Проявляется после перенесённого инфекционного заболевания дыхательных каналов и формирования ревматической лихорадки. Происходит поражение митрального клапана сердца с дальнейшим развитием стеноза. Оказывается пагубное влияние на почки и суставы. В большинстве случаев первичное поражение сердца приводит к образованию клапанного порока органа.
Возвратный
Данный вид патологии протекает идентично первичному типу, но на фоне уже имеющихся пороков сердца. Возвратный вид сопровождается проявлением ревматизма суставов и усугублением состояния сердечных клапанов.
Острый
Происходит стремительное и внезапное развитие болезни, сопровождающееся наличием характерных симптомов и ревматической лихорадкой. Может проявиться артрит, сбой нервной деятельности, поражение кожного покрова. При быстром и качественном лечении болезнь быстро подавляется.
Хронический
Формирование патологии происходит на протяжении шести и более месяцев. Отсутствует чёткая клиническая картина заболевания и активное воздействие стрептококковой инфекции. По этой причине болезнь не распознаётся вовремя и происходит её усугубление.
Причины ревмокардита
Основными причинами, ведущими к формированию ревматического кардита, являются:
- перенесённые инфекционные заболевания (в особенности стрептококк группы А);
- наличие патологий сердечной деятельности;
- аллергические реакции;
- работа в условиях антисанитарии;
- генетическая предрасположенность.
Симптомы ревмокардита
Болезнь начинает активно прогрессировать по истечении двух недель после излечения инфекционного заболевания носоглотки. Возможно проявление следующих основных симптомов ревмокардита:
- утомляемость;
- повышенная температура тела;
- потеря аппетита;
- болевые ощущения в суставах;
- нестабильность сердечного ритма;
- увеличенная потливость;
- бледноватый оттенок кожного покрова;
- кровотечение из носа;
- проявление кашля после физических нагрузок;
- неинтенсивные боли в груди;
- отёчность нижних конечностей;
- одышка в состоянии покоя;
- увеличенный размер печени.
Осложнения и последствия
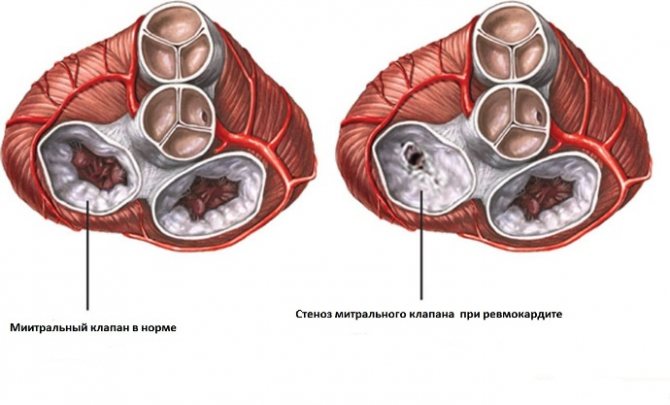
Данная болезнь способна привести к следующим осложнениям:
- поражение и дальнейшее разрушение сердечных клапанов;
- стеноз и недостаточность сердечного клапана;
- нарушение функции тока крови, которая обеспечивается работой сердца;
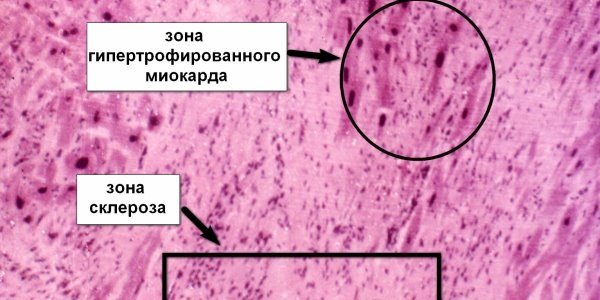
- формирование тромбов, склероза мышцы;
- проявление острой или хронической аритмии;
- порок сердца.
Проявление перечисленных осложнений способствует развитию различных последствий. При тяжёлых формах болезни происходит остановка сердца. Также у пациентов наблюдаются инсульты, инфаркты.
Тактика лечения
Поражение сердца при первичной атаке требует госпитализации в ревматологический стационар под контролем кардиолога. Одновременно могут диагностировать воспаление других органов, например, суставов. При формировании пороков клапанов и сердечной недостаточности пациента обычно лечат в кардиологическом отделении.
Принципы терапии:
- Строгий постельный режим на весь острый период.
- Диетическое питание (стол №10).
- Гормональные и негормональные противовоспалительные препараты для предупреждения гибели тканей сердца.
- Иммунодепрессанты с целью подавления синтеза антител против собственных клеток организма.
- Антибиотики для уничтожения стрептококковой инфекции.
- Лекарственные средства для поддержания работы сердца.
В период ремиссии проводят санацию хронических очагов инфекции: лечение кариеса, удаление разрушенных зубов, тонзиллэктомия (удаление глоточных миндалин). Укрепляют иммунную систему для предупреждения простудных и инфекционных заболеваний. Повысить защитные силы организма помогает рациональное питание, правильный режим дня, закаливание.
Таблица ― Препараты при ревмокардите
| Название медикаментов | Механизм действия | Рекомендуемые дозировки и длительность приема |
| НПВС (нестероидные противовоспалительные средства): Ацетилсалициловая кислота (Аспирин), Напроксен,
Диклофенак, Фенилбутазон, Индометацин |
Снимают отечность тканей
Обезболивают Угнетают воспалительную реакцию |
Рекомендуют максимальные дозы курсом по 14-21 дней |
| Кортикостероиды: Преднизолон,
Метилпреднизолон, Триамцинолон |
Устраняют интенсивные боли
Предупреждают образование воспалительной жидкости в суставе Уменьшают активность иммунной системы против тканей сердца |
Доза 0,25-1 мг/кг в сутки, максимально 60 мг
Длительность терапии ― 7-10 дней Пульс-терапия высокими дозами: 1 гр/сутки внутривенно в течение 3 дней при тяжелом течении и высоком риске формирования порока |
| Антибиотики пенициллинового ряда: Ампициллин, Оксациллин, Аугментин | Приводят к гибели стрептококков | Доза зависит от тяжести и активности инфекции
Длительность терапии ― 10-14 дней |
| Иммунодепрессанты: Азатиоприн, Хлорбутин, 6-Меркаптопурин | Подавляют образование антител против собственных тканей | Назначают минимально эффективные дозировки при кардите
Дозы увеличивают при риске быстрого формирования пороков Длительность терапии ― 2-6 месяцев |
| Средства для поддержания работы сердца: мочегонные (Фуросемид, Гипотиазид), ингибиторы АПФ (Эналаприл, Лизиноприл)
блокаторы кальциевых каналов (Амлодипин, Верапамил) бета-блокаторы (Атенолол, Бисопролол), сердечные гликозиды (Дигоксин, Целанид) |
Нормализуют артериальное давление и частоту пульса
Улучшают обменные процессы в миокарде Увеличивают силу сердечных сокращений Предупреждают развитие аритмий |
Дозировку подбирают в зависимости от локализации кардита и тяжести течения болезни |
В базовую схему терапии ревмокардита включают НПВС, в тяжелых случаях ― глюкокортикоиды. Высокая активность аутоиммунного процесса сопряжена с риском формирования пороков при первой атаке заболевания. В таких случаях назначают иммунодепрессанты. Антибиотикотерапию рекомендуют в активную фазу стрептококковых болезней или при наличии в организме хронических очагов инфекции (тонзиллит, гайморит, кариес).
В случае формирования пороков сердца решают вопрос о проведении операции по реконструкции клапанов или замены их искусственными имплантатами.
Особенности ревмокардита у детей
В то же время именно дети от 7 до 15 лет являются группой наибольшего риска для данного заболевания. Поражение сердца и других органов может произойти в череде других заболеваний (например, простудных) и оставаться незамеченным до тех пор, пока не начнут проявляться явные проблемы.
Очень часто ревмокардит является последствием ангины, поэтому будьте внимательны к жалобам ребенка на боли в груди после перенесенного инфекционного заболевания.
Симптоматика ревмокардита у детей осложняется общей неустойчивостью физиологической реакции детского организма. К тому же дети очень подвижны и часто увлечены своими играми, а симптомы ревмокардита у детского организма могут протекать в неявной форме
Лишь перед сном или в другом спокойном состоянии ребенок может обратить ваше внимание на свои ощущения
Ревмокардит – это ревматизм сердца, когда воспаляются соединительные сердечные ткани. Болезнь имеет системный характер, поскольку влияет на весь организм. Так, требуется вовремя его распознать и вылечить, чтобы не вызвать частые осложнения в виде эндокардита и миокардита.
Ревматизм — системное воспалительное заболевание, при котором чаще всего страдают именно сердце и суставы. И если артрит проходит с выраженной симптоматикой, то поражения миокарда часто не диагностируются в острой форме. При этом воспаление дает о себе знать и может приводить к серьезным поражениям органа
MedAboutMe разбирался, когда же нужно обратить внимание на состояние сердечно-сосудистой системы и как защитить сердце от опасной болезни
Ревматизм — болезнь, которую провоцируют сразу несколько факторов. Она редко развивается сама по себе, как правило, воспалительный процесс является осложнением основной перенесенной инфекции. К поражению сердца, суставов и других органов и тканей приводит сочетание двух факторов:
Развитие стрептококковой инфекции.
Основной причиной патологии является А, который изначально провоцирует другие заболевания. Так, среди потенциально опасных в первую очередь выступают ангина и скарлатина, но к ревматоидной лихорадке способна привести любая форма этой бактериальной инфекции. Опасность для организма представляют токсины, которые вырабатывает микроорганизм. В частности, эти яды способны существенно повреждать сердце.
Аутоиммунная реакция.
Ревмокардит и другие формы болезни развиваются далеко не у всех, кто переносит стрептококковую инфекцию. Дело в том, что необходимым условием для развития воспаления служит аутоиммунная реакция, при которой иммунная система начинает атаковать собственные клетки. У некоторых пациентов в соединительной ткани сердца и сосудов находятся схожие со стрептококком компоненты. При развитии заболевания иммунная система активизируется и уничтожает не только бактерию, но и ткани организма. Такая предрасположенность носит наследственный характер, поэтому часто ревматизм сердца проявляется у членов одной семьи.
Наследственная предрасположенность — важная составляющая в диагностике ревмокардита. Поэтому если у родственников было такое заболевание, после перенесенной ангины или скарлатины желательно пройти кардиологическое обследование.