Острый панкреатит. причины, механизм развития, симптомы, современная диагностика, лечение, диета после острого панкреатита, осложнения болезни
Содержание:
Методы лечения
Своевременная медицинская помощь позволяет исключить осложнения и вероятность летального исхода. Современные методы лечения панкреонекроза сохраняют целостность железы, восстанавливают её функциональность. Может применяться консервативная терапия, а при отсутствии её результативности показана хирургическая операция.
 Лечение в первые сутки основано на обеспечении функционального покоя и снижения ферментативной активности железы. Пациентам рекомендуется полный отказ от приема пищи, можно пить только небольшое количество чистой теплой воды. Сразу же начинается детоксикационная парентеральная терапия: используются растворы, очищающий кровь и восполняющие потери жидкости (физраствор, глюкоза, реополиглюкин и др). С целью устранения болевого синдрома рекомендуется применение сочетаний спазмолитиков и нестероидных противовоспалительных средств. Из спазмолитиков первично назначается «Но-шпа» или «Дротаверина гидрохлорид» для внутривенного введения. При отсутствии выраженного эффекта в течение 20 минут вводится «Платифиллин». Из группы нестероидных противовоспалительных препаратов чаще используется «Баралгин» — препарат позволяет уменьшить фактор воспаления в зоне патологии, снять отек, купировать боль.
Лечение в первые сутки основано на обеспечении функционального покоя и снижения ферментативной активности железы. Пациентам рекомендуется полный отказ от приема пищи, можно пить только небольшое количество чистой теплой воды. Сразу же начинается детоксикационная парентеральная терапия: используются растворы, очищающий кровь и восполняющие потери жидкости (физраствор, глюкоза, реополиглюкин и др). С целью устранения болевого синдрома рекомендуется применение сочетаний спазмолитиков и нестероидных противовоспалительных средств. Из спазмолитиков первично назначается «Но-шпа» или «Дротаверина гидрохлорид» для внутривенного введения. При отсутствии выраженного эффекта в течение 20 минут вводится «Платифиллин». Из группы нестероидных противовоспалительных препаратов чаще используется «Баралгин» — препарат позволяет уменьшить фактор воспаления в зоне патологии, снять отек, купировать боль.
Подавление активности ферментов достигается методом внутривенного введения таких препаратов, как «Контрикал» или «Гордокс».
Повышенная температура тела — основание для начала антибактериальной терапии. Антибиотики широкого спектра действия исключают опасность развития гнойного абсцесса, перитонита и других грозных осложенний.
При отсутствии положительной динамики показано проведение хирургического вмешательства. В ходе операции проводится иссечение некротических участков, санация поврежденных протоков. Пациенты испытывают значительное облегчение уже в первые сутки за счет удаления экссудата.
После снятия приступа рекомендуется длительное (до 3-х лет) соблюдение специальной диеты. Полностью исключаются жирные и соленые блюда, алкоголь, газированные напитки, специи, жареные и копченые блюда. Рекомендуется употребление преимущественно растительной клетчатки, каш, протертых супов, паровых котлет из нежирных сортов мяса и рыбы.
Какие симптомы характерны для заболевания
Патология протекает в три этапа. Предшествовать заболеванию может острый воспалительный процесс алкогольного, гнойного, билиарного или геморрагического генеза. На начальном этапе под действием патогенных бактерий развивается выраженная токсинемия и наблюдается усиление активности панкреатических ферментов. У больного возникает жар, рвота, неустойчивость стула.
На следующем этапе ферменты расплавляют ткани органа, и формируется одна или несколько каверн. Начинается заболевание остро, обычно люди связывают возникновение симптомов с нарушением диеты и употреблением алкоголя. Примерно 70% заболевших поступают в больницу пьяными, а значит, можно говорить о быстром развитии заболевания.
 На заключительной стадии воспаление поражает окружающие ткани, что вызывает полиорганную недостаточность и смерть больного
На заключительной стадии воспаление поражает окружающие ткани, что вызывает полиорганную недостаточность и смерть больного
У больных, как правило, сначала появляется острая опоясывающая боль, которая распространяется на левую часть туловища (живот, поясницу, плечо). Безболезненно отмирать ткани железы не могут. Сила болевого синдрома коррелирует со степенью некроза. Симптоматика развивается по нарастающей, но если боль стихла, то это указывает не на остановку патологического процесса, а на отмирание нервных окончаний, а значит, если сохраняется интоксикационный синдром, то прогноз на выживаемость ухудшается.
Часто боль нестерпима и пациенты предполагают у себя сердечный приступ. Чтобы разобраться, так ли это, советуют сесть на корточки и притянуть колени к груди. Если боль немного стихает, то это указывает на отмирание тканей поджелудочной железы, а не на проблемы с сердцем. Помимо боли человека постоянно рвет. Рвота не связана с употреблением пищи, она не приносит больному облегчения.
Заметны в рвотных массах кровь и желчь. Из-за рвоты возникает обезвоживание (появляется сухость слизистых и кожи, язык обложен, уменьшается число мочеиспусканий). На фоне нарушенного отделения панкреатического секрета развивается метеоризм, ослабляется перистальтика кишечника, происходит задержка стула и газов.
При панкреонекрозе интоксикация и обезвоживание сопровождается повышением показателей температуры тела.
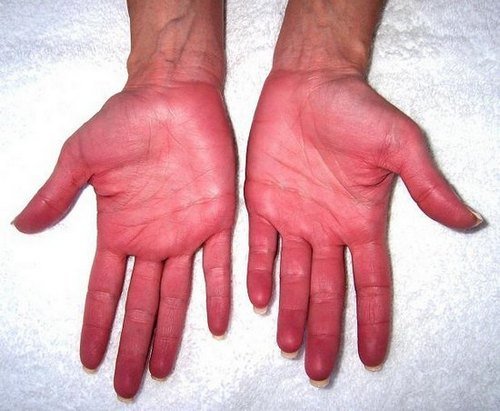
При внешнем первичном осмотре врач замечает вздутие живота, на боках и пояснице синюшные пятна, которые свидетельствуют о кровоизлиянии в мягкие ткани. Кожа больного становится холодной, мраморной, бледной или желтушной. При тяжелой интоксикации развиваются такие проявления, как тахикардия, изменение давления, дыхание становится поверхностным и частым.
Изменение уровня глюкозы в крови, повышенный синтез ферментов и токсемия вызывают поражение головного мозга, на что указывает энцефалопатия, которая проявляется возбуждением, спутанностью сознания, нарушением ориентации в пространстве и времени. Каждый третий пациент впадает в кому.
Если не начать терапевтические мероприятия в кротчайшие сроки, то это приведет к выраженному увеличению пораженного органа, образованию инфильтрата. На 5-е сутки болезни инфильтрат можно прощупать и заметить невооруженным глазом. В области проекции железы на коже видна гиперестезия.
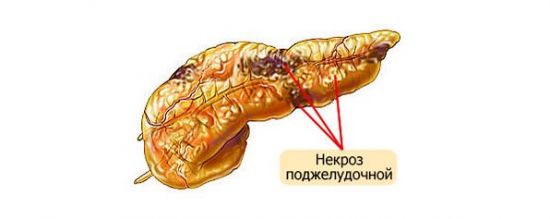
Данные патологические процессы способствуют развитию полиорганной недостаточности, которая формируется в результате появления токсического поражения почек, печени, сердца, дыхательных органов. Некроз поджелудочной железы может осложниться шоком, выходом гнойного содержимого в брюшную полость, нагноением брюшной полости, геморрагиями желудка и кишечника.
Часто диагностируются местные осложнения, такие как абсцесс, киста (в том числе и ложная), нехватка ферментов, формирование язв, тромбоз вен, фиброз железы, флегмона забрюшинной клетчатки. Некроз поджелудочной может быть локальным, то есть ограниченным или мелкоочаговым, или обширным (крупноочаговым или диффузным).
 Патология может быть прогрессирующей или вялотекущей
Патология может быть прогрессирующей или вялотекущей
Лечение панкреатита
Лечение зависит от формы заболевания, тяжести, наличия дополнительных патологий, возраста, состояния пациента
Лечением острого панкреатита занимаются в условиях стационара – важно контролировать диету, состояние пациента и иметь возможность в случае ухудшения состояния экстренно совершить хирургические вмешательство (установка дренажа, удаление ткани, подвергнутой некротическим изменениям)
В качестве первой помощи применяется запрет на питье и питание до приезда врача, постельный режим (можно на боку или поджав колени, если это облегчает симптомы), холодный компресс, затормаживающий воспаление. Устранение обострения невозможно без применения лекарственных препаратов из разных медикаментозных групп (подбираются врачом после обследования):
- спазмолитики, обезболивающие, холинолитики;
- блокаторы выработки ферментов, которые провоцируют развитие некротических процессов;
- цитостатики для снятия воспаления;
- антибиотики, когда присоединяется бактериологическая инфекция;
- препараты для интоксикации организма + электролитные растворы.
Лечение хронической формы производится на любом этапе (ремиссия/обострение). При ремиссии человеку назначают прием ферментов, которых не хватает для нормального переваривания. Дополнительно назначаются препараты, которые усиливают моторику кишечника, восстанавливают pH, витаминный баланс (витамины групп А, B, С, Д, К, Е). По показаниям назначается прием кокарбоксилазы, липоевой кислоты.
Лечение дополняется соответствующей диетой, при обострении хронической формы иногда прописывают двухдневное голодание. Разрабатывается специальная диета и список запрещенных продуктов. При наличии хронической формы этого списка нужно будет придерживаться пожизненно во избежание рецидивов.
Лечение
Больному, страдающему панкреонекрозом, врачи советуют соблюдать полный покой и отказаться от пищи. Терапия панкреонекроза предполагает применение спазмолитиков, дезинтоксикационных средств, препаратов, направленных на снижение выработки панкреатических ферментов, и блокаторов секреции.Для профилактики развития гнойных осложнений используются антибиотики.
Хирургический метод
В больнице пациенту, страдающему панкреонекрозом, часто проводят не только медикаментозное, но и хирургическое лечение. Оперативное вмешательство выполняется с целью удаления гнойных масс. При этом используют как традиционную методику проведения операции, так и лапароскопию. В течение первых 5 суток развития патологии прибегать к хирургическому вмешательству не рекомендуется, т. к. существует высокий риск развития постоперационных осложнений и рецидива.
Диета
В острой стадии панкреонекроза, перед операцией и в течение 5 суток после нее больному необходимо голодание. Питательные вещества вводятся в организм парентерально. По мере выздоровления пациента переводят на щадящую лечебную диету (стол №5 по Певзнеру).
 По мере выздоровления пациента переводят на щадящую лечебную диету (стол №5 по Певзнеру).
По мере выздоровления пациента переводят на щадящую лечебную диету (стол №5 по Певзнеру).
Симптоматика патологии
Опасность патологии заключается в том, что при данном заболевании существуют довольно специфические признаки, по которым с высокой вероятностью его можно диагностировать. Проблема в том, что геморрагический панкреонекроз развивается очень быстро, и пациенты попадают в больницу поздно. И в этой ситуации даже современные методы лечения не могут помочь. У одного заболевшего из пяти случается коллапс, треть из них впадает в состояние комы. Особенно часто разрываются ткани поджелудочной железы. Панкреатический сок оказывается в брюшной полости, становится причиной гнойного перитонита. Чтобы избежать худшего, надо знать симптомы, которые присущи панкреонекрозу:
- сильная боль в левом подреберье, которая может отдавать как в грудь с плечами, так и в поясницу,
- появление явного налёта на языке, который окрашен в белый или жёлтый цвет,
- нестерпимая сухость во рту, избавиться от которой невозможно,
- беспрерывная рвота, тошнота,
- метеоризм,
- диарея,
- лихорадочное состояние из-за сильного отравления,
- повышение температуры,
- воспаление кожи в районе лица,
- посинение живота,
- нарушение кровяного давления,
- резкое снижение работы выделительной системы (мочи, кала),
- пороговые уровни психоэмоционального состояния (депрессия, агрессивность).
 Боль в левом подреберье
Боль в левом подреберье
Клиническая картина
Развитие патологии обладает достаточно бурным течением и с первых часов вызывает сильнейшие боли. Клиническая картина в своем развитии проходит несколько этапов. Появляющиеся первые признаки быстро дополняются сопутствующими факторами. Распознать симптомы панкреонекроза можно и самостоятельно, однако лечение может проводить только опытный хирург.
Начало болезни — это всегда воспалительная реакция и нарушение оттока желудочного сока. В это время может наблюдаться общее недомогание, слабость, боль в животе, жидкий стул, отсутствие аппетита и усиленная жажда. При гнойных процессах может повышаться температура тела. Следующий этап включает в себя более характерные симптомы некроза поджелудочной железы, которые проявляются в виде:
- сильной рвоты;
- опоясывающей боли, которая стихает при сидячем положении и наклоне туловища вперед себя;
- повышения температуры тела до критических цифр;
- присоединяется жидкий стул пенистого характера;
- наблюдается обезвоживание (сухость кожи и слизистых оболочек, западение глазниц, заострение черт лица);
- появляются признаки печеночной и почечной недостаточности;
- головокружение, спутанность сознания, нарушение мозговой активности.
На этапе увеличения ферментативной активности появляются множественные каверны в ткани железы, они заполняются гнойным содержимым. В кровь начинают поступать токсины. На этом этапе, а также при развитии перитонита единственным методом лечения остается хирургическая операция в экстренном порядке. Поэтому терапия должна начинаться при появлении первых признаков.
Нужно запомнить, что любая острая боль в животе, не проходящая в течение 30 минут — это повод для вызова бригады скорой помощи. Без боли некроза поджелудочной железы не бывает. Болевые ощущения настолько сильные, что они отчетливо ощущаются пациентами даже в фазе алкоголизации.
Также не стоит успокаивать себя благоприятным исходом, если боль постепенно уменьшается, но при этом нарастают симптомы интоксикации. Это говорит о том, что некроз достиг фазы негативного влияния на нервные окончания. Это тяжелейший вид патологии.
Лечение осложнений
Схема лечения определяется врачом. При необходимости требуется консультация других специалистов (кардиолога, хирурга, пульмонолога, гепатолога). Лечение бывает консервативным и хирургическим. Его главными задачами являются:
- снижение ферментативной активности поджелудочной железы;
- устранение симптомов;
- восстановление нарушенных функций других органов;
- ликвидация инфекции;
- нормализация дыхания, состояния крови, сердцебиения и пищеварения;
- дезинтоксикация.
 Задачей лечения является ликвидация инфекции.
Задачей лечения является ликвидация инфекции.
Лечение может включать в себя инфузионную терапию, применение медикаментов, оксигенотерапию и очищение организма методом гемодиализа или плазмафереза.
Хирургическое
Показаниями к операции являются следующие осложнения панкреатита:
- абсцессы;
- кисты;
- панкреонекроз;
- камни желчных протоков;
- скопление жидкости вокруг железы;
- перитонит.
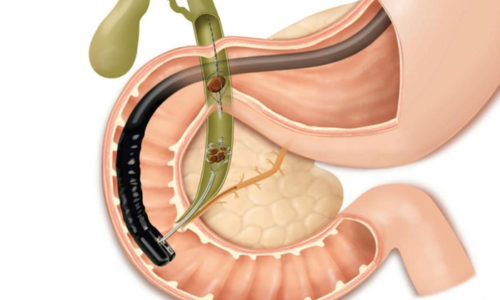
Показаниями к операции являются камни желчных протоков.
Наиболее часто проводятся следующие вмешательства:
- удаление некротических тканей;
- остановка внутрибрюшного кровотечения;
- наружное дренирование;
- резекция (частичное удаление) поджелудочной железы;
- иссечение стенок кисты;
- удаление камней.
При осложнениях панкреатита могут выполняться открытые и эндоскопические операции. Последние отличаются меньшей травматизацией тканей и лучшим косметическим дефектом.
Диета и лечебное питание
Рекомендуется пить минеральную воду без газов. Вскоре больным назначается диета №5. Она незаменима при развитии осложнений со стороны желчного пузыря и печени. Из меню исключаются жирные и жареные блюда, газированные напитки, сдобные и кондитерские изделия, маринады, копчености, соления и спиртное. Питание должно быть дробным, 4-6 раз в день. Рекомендуется употреблять продукты отварными, тушеными, полужидкими или запеченными.
В тяжелых случаях требуется парентеральное питание. При развитии осложнений для ускорения выздоровления полезны фрукты, овощи, ягоды и зелень. Они богаты витаминами и минералами. При появлении гиповолемического шока и сепсиса нужно пить больше чистой воды. Это способствует выведению микробов и их токсинов из крови.
 При появлении гиповолемического шока и сепсиса нужно пить больше чистой воды.
При появлении гиповолемического шока и сепсиса нужно пить больше чистой воды.
Народные средства
Народные средства при развитии осложненного панкреатита малоэффективны. Они используются с разрешения врача и как дополнение к медикаментозной или радикальной терапии. Возможно употребление отваров и настоев на основе календулы, хвоща, ромашки, зверобоя и других трав.
Медикаментозное
При развитии осложнений на фоне панкреатита могут применяться:
- Антибиотики широкого спектра. Позволяют устранить воспаление железы. Эффективны при гнойных осложнениях и сепсисе. Антибиотики могут вводиться инъекционным способом и местно. После установления возбудителя проводится корректировка лечения. Наиболее часто назначаются карбапенемы, фторхинолоны и цефалоспорины.
- Солевые и полиионные растворы.
- Диуретики (Лазикс).
- Наркотические и ненаркотические анальгетики.
- НПВС.
- Спазмолитики (Но-шпа, Дротаверин);
- Ингибиторы протеиназ плазмы (Апротекс). Позволяют снизить выработку ферментов поджелудочной железой.
- Кардиотонические и гипертензивные препараты (Дофамин-Дарница и Допамин Солвей). Назначаются при шоке, сопровождающемся падением давления.
- Тромболитики. Показаны при свежих тромбах.
- Адреномиметики (Адреналина гидрохлорид-Виал, Эпиджект). Показаны при гипотензии на фоне бактериемии и сепсиса.
- Гепатопротекторы (Эссенциале Форте Н, Гептрал). Применяются при токсическом гепатите.
- Желчегонные (Урсосан).
- Седативные. Используются при возбуждении.
- Анестетики (Новокаин). Применяются в качестве обезболивающего средства во время проведения блокад.
- Производные витамина K (Викасол). Показаны при кровотечениях.
 При развитии осложнений на фоне панкреатита можно принимать Но-шпа.
При развитии осложнений на фоне панкреатита можно принимать Но-шпа.
Если осложнения сопровождаются лихорадкой, то назначаются жаропонижающие (Панадол).
Какие осложнения могут возникнуть
Опасность панкреатита, независимо от сроков начала и правильности его лечения, заключается в его осложнениях. Местные осложнения это:
- Парапанкреатический инфильтрат (возникновения отека вокруг поджелудочной железы).
- Оментобурсит (из воспаленной ПЖ выделяются ферменты, которые скапливаются в сальниковой сумке).
- Псевдокиста (капсула с жидкостью).
- Затёки и скопления воспалительной жидкости в различных зонах брюшной полости(забрюшинной клетчатке, перикарде, плевральном синусе).
- Абсцесс (образование закрытой полости с гноем) в поджелудочной железе или ее клетчатке.
- Ферментативный перитонит( воспаление брюшины в следствии поражения скопившимися ферментами).
- Билиарная желтуха (обтурационная желтуха вследствии спазма желчного протока).
- Аррозивное кровотечение.
- Кровотечение в просвет пищевого канала.
- Ферментативный холецистит (воспаление желчного пузыря из-за попадания ферментов ПЖ в желчный проток.
Общими осложнениями панкреатита являются: делириозный синдром (галлюцинации, бред, нарушение сознания), ферментативный шок (падения артериального давления, полиорганная недостаточность) и сепсис (попадание в кровь большого количества инфекции).
Острый панкреатит проявляется тремя основными симптомами: болью в подложечной области (выше пупка) и левом подреберье (чаще жгучая и опоясывающая), тошнота и рвота (60% пациентов), метеоризм (“остановка” кишеничка). В анализах крови повышение альфа-амилазы или липазы в 2-3 раза выше нормы, значительно повышены лейкоциты. При панкреонекрозе возникает учащенное дыхание, отдышка, цианоз (посинение кожи лица, конечностей). Ускорение с последующим замедлением работы сердца, падение артериального давления, развитие шока и коллапса (не определяется давления). Живот вздут, на нем могут возникнуть фиолетовые пятна, посинение кожи по бокам туловища. При поколачивании в левом реберно-позвоночном углу возникает боль. Температура тела выше 38с, количество мочи за сутки менее 500 мл. (норма 1.5-2 л.)
Панкреонекроз имеет фазовое течение. Каждая фаза проявляется определенными симптомами.
1. Ферментативная фаза. Возникает в течении первых 5 дней. Происходит формирование панкреонекроза.
2. Реактивная фаза. Начинается со 2 недели. Проявляется началом асептического воспаления поджелудочной железы в участках некроза, около поджелудочной клетчатки. Выглядит как уплотнения в области поджелудочной, лихорадкой. В анализах крови повышение лейкоцитов, увеличение СОЭ, С-реактивного протеина. Закончиться эта фаза может рассасыванием воспаления, образованием отдельных участков некроза или образованием некроза с присоединением инфекции, гнойника.
3. Фаза расплавления и более полное образование участков некроза. Возникает после 3-х недель заболевания. Может также нагноиться.
Уход и реабилитационный период
Восстановление функций органов пищеварения и общее состояние пациента после операции зависит от ухода. Ранний этап реабилитации (3 суток после оперативного вмешательства) больной человек лечится в палате интенсивной терапии, где контролируются жизненно важные показатели, гемодинамика:
- АД,
- глюкоза крови,
- содержание электролитов,
- уровень гематокрита.
При стабилизации состояния пациента переводят в общую хирургическую палату. Трое суток после операции соблюдается полное голодание. С 4–5 дня, помимо питья, назначается щадящая диета в рамках стола № 5п по Певзнеру. В дальнейшем режим и набор диетических продуктов расширяются.
Лечение после операции

Дома на протяжении 2 недель пациенту прописывается:
- постельный режим,
- послеобеденный сон,
- диетическое питание,
- лекарства (ферментные препараты и при необходимости — сахароснижающие).
Нужный фермент подбирается индивидуально в каждом случае. Адекватная доза для большинства пациентов начинается от 25 тыс. в липазном эквиваленте. Обычно ее содержит одна таблетка. Сколько принимать лекарство, определит врач. Курс составляет 2–3 месяца, затем дозировка уменьшается в 2 раза и прием препарата продолжается еще на протяжении 2 месяцев.
Для повышения эффективности ферментной терапии и воздействия на воспалительный процесс в тканях поджелудочной железы назначаются антацидные препараты (ИПП, блокаторы Н2–гистаминовых рецепторов). Название препарата, его доза, кратность приема и длительность терапии этими лекарствами определяется гастроэнтерологом.
Через 2 недели рекомендуются короткие прогулки, которые постепенно увеличиваются. Чтение, просмотр телепередач, прогулки должны быть непродолжительными и прекращаться при ухудшении самочувствия.
В дальнейшем подключается лечебная физкультура и физиотерапевтическое лечение.
Диетотерапия
Диета является важной частью лечебного процесса. От ее соблюдения зависят сроки реабилитации и возникновение рецидивов болезни
На 4–5 день после операции разрешаются:
- протертые супы на овощном бульоне,
- вязкие каши (рис, гречка),
- омлет из половины яичного белка в день (желток запрещен).
Пить разрешается до 2,5 л в день:
- минеральную щелочную воду без газа (Боржоми, Нарзан, Славяновская, Поляна Квасова),
- слабо заваренный чай,
- отвар шиповника, клюквы, смородины,
- кисели,
- компоты из сухофруктов.
Количество жидкости контролирует врач.

В дальнейшем постепенно меню расширяется, калораж повышается. Рацион составляется индивидуально, но соблюдаются общие правила:
- дробное питание — небольшие порции 6 раз в день,
- пища измельчается, перетирается, употребляется теплой (холодная и горячая запрещена),
- строго выполняются запреты в еде (жирное, острое, жареное, копченое и соленое исключается, противопоказана клетчатка в виде свежих овощей и фруктов),
- постепенно повышается энергетическая ценность продуктов.
Диета назначается на длительный срок. В случаях тяжелой патологии ее приходится применять всю жизнь, поскольку вылечить полностью пораженную поджелудочную железу не удается. Любое нарушение провоцирует рецидив болезни и повторную операцию. Прогноз заболевания в таких случаях неблагоприятный, вплоть до летального исхода.
Народные средства для поддержания поджелудочной

Панкреонекроз — жизнеугрожающее состояние с высокой смертностью, требующее неотложной медицинской помощи. В реабилитационном периоде назначается строгая диета, прием препаратов, без которых состояние может ухудшаться, и щадящий режим с ограничением нагрузок и полноценным отдыхом. Любой народный метод лечения при некрозе поджелудочной железы опасен возникновением аллергических реакций, обострением процесса.
Разрешаются отвары шиповника, смородины, клюквенный морс. Но в связи с сомнительным прогнозом заболевания рекомендуется строго придерживаться рекомендаций врача, не занимаясь самолечением.
Список литературы
- Буянов В. М., Кузнецов Н. А., Александрова Н. П. Механизмы гемодинамических нарушений при панкреонекрозе. Вестник хирургии. 1980 г. № 3 стр. 13–19.
- Ваккасов М.Х. Пути улучшения диагностики и хирургического лечения распространенного панкреонекроза и его последствий. Автореферат диссертации. Ташкент 2003 г.
- Савельев В.С., Филимонов М.И., Бурневич С.З. и др. Варианты течения панкреонекроза, определяющие выбор оптимальной тактики хирургического лечения. Анналы хирургии 2006 г. № 1 стр. 40–44.
Какова реабилитация после острого панкреатита?
инвалидностиСанатории и курорты, которые лучше всего подходят для таких пациентов
| Название курорта | Описание |
| Моршин | Город-курорт в Львовской области Украины. Основной лечебный фактор – минеральные воды. Здесь лечатся пациенты с хроническими заболеваниями кишечника, желудка, поджелудочной железы, почек.Основные методы лечения:
|
| Трускавец | Еще один курорт в Львовской области. На его территории находится большое количество целебных источников и реабилитационных центров. Сюда приезжают для лечения заболеваний печени, желудка, поджелудочной железы, сердечно-сосудистой и мочеполовой системы.Лечебные факторы:
|
| Кавказские минеральные воды | Представляют собой Кавказско-Минераловодскую агломерацию, которая объединяет города-курорты:
Любой из этих курортов подходит для людей, перенесших острый панкреатит, а также страдающих хроническим панкреатитом.Лечебные факторы:
Санатории Кавказских Минеральных Вод занимаются лечением широкого спектра заболеваний. |
С чего начинается комплекс лечебной терапии

До того, как приступать к лечению некроза ПЖ, необходимо обязательно обследоваться. Это поможет:
- Удостоверить или опровергнуть присутствие диагноза.
- Выявить факторы, которые привели к данному заболеванию.
Обследование подразумевает:
- Клинические исследование мочи и крови.
- Сдачу необходимых анализов.
- УЗИ.
- МРТ (магнитно-резонансная томография).
- КТ (компьютерная томография).
- Лапароскопию.
- Ангиографию.
Все эти виды обследований назначаются пациенту, исходя из клинической картины и фазы протекания заболевания, а также его общего самочувствия.
В отношении шансов на выздоровление, то при некрозе поджелудочной железы смертность составляет 40-70% даже при вовремя начатом врачевании. Также вероятность исцеления во многом зависит от таких факторов:
- Возраст.
- Степень запущенности болезни.
- Наличие сопровождающих патологий.
- Присутствие осложнений.
- Насколько обширна область повреждения.
- Срок начала терапии, и ее показатель эффективности.
Даже при благоприятном исходе человек может стать инвалидом либо ему будет запрещено заниматься следующими видами работы:
- Физической (средней и тяжелой степени тяжести).
- Требующая значительных эмоциональных усилий.
- Связанная с панкреато- либо гепатотропными веществами (ядами).
- Которая подразумевает нарушение диетического питания.
Тем счастливчикам, которым повезет избавиться от этого опасного заболевания, всю оставшуюся жизнь придется строго придерживаться всех предписаний врача, а также полностью отказаться от ненужных излишеств.
Методы лечения
В отношении терапии, то здесь важную роль играет состояние пациента, и как именно развивается недуг. В зависимости от этого доктор подбирает соответствующее лечение и прописывает нужные лекарства, с обязательным соблюдением жесткой диеты и полного отказа от определенных продуктов, алкоголя и курения.
В лечении панкреонекроза поджелудочной железы используется комбинативный подход, который подразумевает выполнение следующих задач:
- Устранение боли.
- Приостановление внешней эндокринной функции ПЖ.
- Восстановление нормальных показателей крови.
- Парентеральное питание.
- Выведение токсинов из организма.
Рассмотрим более подробно из вышеперечисленных пунктов:
Для снятия боли пациенту назначают ненаркотические анальгетики, если состояние пациента крайне тяжелое, то используют анальгетики наркотического порядка. Однако в этом случае требуется контроль дозировки, чтобы не сформировалась наркотическая зависимость.
Для приостановления выработки секрета поджелудочной пациенту запрещено питаться через рот
Ему прописывают антихолинергические средства, а также антациды.
Для возобновления крови используется внутривенное впрыскивание коллоидных и кристаллоидных растворов.
При парентеральном питании важно соблюдать все энергетические запросы организма. Для этого назначаются глюкоза, аминокислоты, белковые гидролизаторы, которые вводятся пациенту в виде капельниц.
Также рекомендованы спазмолитические, антибактериальные, мочегонные, противоаллергические и стимулирующие лекарства.
Часто пациенты спрашивают, какие витамины пить при панкреонекрозе? Следует сказать, что самостоятельно принимать какие-либо лекарства и витамины, без одобрения врача ни в коем случае нельзя. Только специалист может определить оптимальный витаминный комплекс, который необходим конкретному пациенту.
В том случае, если болезнь довольно запущена, и медикаментозные средства практически уже бессильны, назначается хирургическое вмешательство. Однако оно также не дает стабильной гарантии на улучшение состояния пациента. К сожалению, такие операции довольно сложные и часто после них возникают различные осложнения.