Перитонеальный диализ: особенности
Содержание:
- Когда нельзя проводить процедуру?
- Показания для гемодиализа
- Осложнения
- Осложнения перитонеального диализа
- Противопоказания перитонеального диализа
- Препараты для диализа
- Возможные осложнения
- РЕКОМЕНДУЕМЫЕ ШТАТНЫЕ НОРМАТИВЫ МЕДИЦИНСКОГО И ИНЖЕНЕРНО-ТЕХНИЧЕСКОГО ПЕРСОНАЛА ОТДЕЛЕНИЙ ДИАЛИЗА, ЦЕНТРОВ АМБУЛАТОРНОГО ДИАЛИЗА
- Разновидности перитонеальной ирригации
- Молодым нечего делать на диализе
- Перитонеальный диализ: что это такое и как проводится?
Когда нельзя проводить процедуру?
Медицинская процедура, помогающая организму справляться с очищением крови при проблемах в работе почек, — диализ. Пациент может проходить два вида такой процедуры: гемодиализ — аппаратное очищение крови, и перитонеальный диализ — очищение крови при помощи собственного брюшного пространства как своеобразной мембраны. Хотя такая процедура только кажется безопасной, она имеет свои противопоказания. Ее не назначают пациентам, страдающим определенными заболевания или состояниями, касающимися органов брюшной полости или общего состояния пациента:
- кишечные спайки;
- изменения размеров органов брюшной полости в области проведения процедуры в результате травматического повреждения;
- снижение фильтрационной способности брюшины;
- перитонеальный дренаж;
- избыточный вес;
- сердечно-сосудистые заболевания.
В некоторых случаях пациенты не могут преодолеть психологического барьера перед проведением данной процедуры, тогда следует обратиться к специалисту за помощью.
Показания для гемодиализа
| Патология | Цель назначения | Как назначается |
| Хроническая почечная недостаточность |
|
Гемодиализ 3 раза в неделю, если почки работают на 10-15%. Когда функция почек сохранена на 20%, то разрешается проводить процедуру 2 раза в неделю. Если интоксикация усиливается, то необходимо проводить более частый гемодиализ. Процедуры проводят пожизненно или до пересадки донорской почки. |
| Острая почечная недостаточность, вызванная острым гломерулонефритом, пиелонефритом, закупоркой мочевыводящих путей. |
|
В некоторых случаях достаточно одной процедуры для удаления из крови токсина, поражающего почки. Если состояние не улучшается (моча не выделяется, отеки нарастают), то необходимо продолжать процедуры гемодиализа ежедневно до улучшения состояния. |
| Отравление ядами (мышьяк, бледная поганка) |
|
Как можно раньше проводится одна процедура, длительностью 12-16 часов или 3 процедуры длительностью 3-4 часа на протяжении суток. |
| Отравление лекарственными средствами (успокоительными, снотворными, сульфаниламидами, антибиотиками, противоопухолевыми и противотуберкулезными препаратами) |
|
Большинству больных достаточно 1-й процедуры. Но в тяжелых случаях сеансы гемодиализа продолжают ежедневно на протяжении трех суток параллельно с приемом мочегонных средств. При отравлении фенотиазинами и бензодиазепинами (лоразепамом, сибазоном, хлордиазепоксидом) в качестве диализирующей жидкости используют масляную эмульсию. При отравлении другими лекарственными средствами необходимы водные растворы. |
| Алкогольные отравления метиловым спиртом, этиленгликолем | Если есть подозрение, что отравление произошло этими веществами, то необходимо как можно раньше провести сеанс гемодиализа: 1 процедура длительностью 12-14 часов. Обязательно необходимо использовать «искусственную почку» если уровень метанола в крови выше 0,5 г/л. | |
| Гипергидратация или «водное отравление» (избыточное содержание воды в организме при котором возникает отек легких, суставов, сердца, головного мозга) |
|
Количество и продолжительность процедур зависит от состояния больного. Чтобы не допустить осложнений и отека мозга первые три дня гемодиализ проводят по 2 часа при скорости кровотока 200 мл/мин. Когда избыток жидкости удален, то появляется чувство сухости во рту, осиплость голоса, судороги икроножных мышц во время диализа. Это состояние называют «чистым весом». При последующих процедурах стараются удалять на 500 мл меньше жидкости, чтобы не вызвать неприятных симптомов. В дальнейшем больного могут перевести на стандартный режим 3 раза в неделю по 4 часа. |
| Нарушения баланса электролитов в крови при ожогах, кишечной непроходимости, перитоните, муковисцидозе, обезвоживании, длительной лихорадке. | Назначают 2-3 процедуры в неделю. Длительность одного сеанса 5-6 часов. Количество процедур определяется индивидуально в зависимости от концентрации ионов калия и натрия в крови. | |
| Отравление наркотическими препаратами (морфином, героином) | Если удалось провести гемодиализ до развития почечно-печеночной недостаточности, то достаточно проведения 3-х процедур на протяжении суток. |
строгие показания:
- количество выделяемой мочи менее 500 мл в сутки (олигоанурия);
- функция почек сохранена на 10-15%, почки очищают менее 200 мл крови в минуту;
- уровень мочевины в плазме крови более 35 ммоль/л;
- уровень креатинина в плазме крови более 1 ммоль/л;
- уровень калия в плазме крови более 6 ммоль/л;
- уровень стандартного бикарбоната крови ниже 20 ммоль/л;
- признаки нарастающего отека мозга, сердца, легких, которые не удается снять лекарственными средствами.
Осложнения
Серьезным осложнением диализа становится воспаление в брюшине, когда возникает перитонит. Магистраль, входящая внутрь живота, нарушает целостность брюшной стенки и может служить входными воротами для инфекции
Поэтому важно соблюдать правила стерильности входного отверстия, своевременных перевязок, гигиены тела, ношения одежды, не касающейся раневой поверхности
Проявлениями перитонита служит такая симптоматика:
- резкий скачок температуры тела;
- нарастающая боль в области живота;
- быстро нарастающие симптомы интоксикации (тошнота, рвота, слабость, озноб);
- выведенная из брюшной полости мутная жидкость.
Если взять отделяемое, сочащееся их входного отверстия, микробиологический анализ его демонстрирует лейкоциты и бактерии, а также выявляет возбудителя перитонита.
Неправильная установка или смещение катетеров, нарушение правил стерильности могут создать дополнительные проблемы:
- инфицирование места, через которое входит катетер в брюшную стенку;
- вытекание жидкостей не через катетер, подтекание диализата;
- выведение медикаментов из кровяного русла при диализе;
- кровотечение в месте пункции;
- паховая или пупочная грыжи;
- повреждение мочевого пузыря, кишечника;
- при попадании жидкости в плевральную полость развивается плеврит.
Устранять осложнения самостоятельно, пытаться временно улучшить ситуацию с помощью применения инъекций анестетиков или антибиотиков опасно для жизни.
Приостановить диализ, заменить его другим методом, делать промывания брюшной полости, удалить или сменить катетеры, перевязывать раневую поверхность, купировать и снять воспаление антибактериальной терапией можно только в стационаре.
Осложнения перитонеального диализа
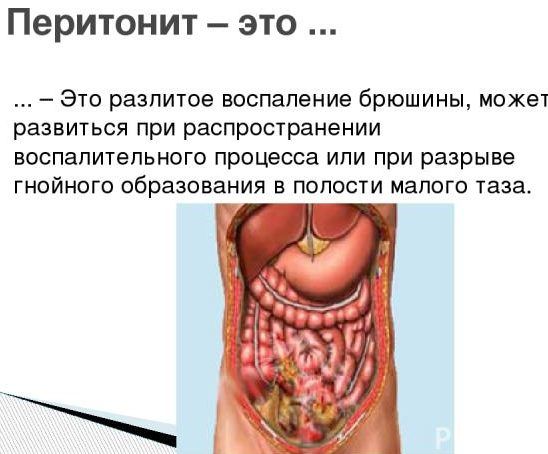
Самым опасным осложнением перитонеального диализа является перитонит (воспаление брюшины). Наиболее частой причиной развития воспаления является несоблюдение больным правил антисептики при сеансах обмена. Перитонит диагностируется при наличии двух из трех признаков:
• Внешние проявления воспаления брюшины: боль в области живота, повышение температуры тела, озноб, общая слабость, тошнота, рвота, нарушение стула.
• Мутная перитонеальная жидкость.
• Выявление бактерий в перитонеальной жидкости.
Лечение: антибиотики широкого спектра действия до результатов анализов, затем антибактериальный препарат с учетом чувствительности к нему выявленных микроорганизмов. Кроме специфической терапии рекомендовано временное прекращение сеансов перитонеального диализа, промывание брюшной полости стандартным диализирующим раствором или раствором Рингера-лактата. В растворы при промывании добавляют гепарин, что препятствует спаечному процессу в брюшной полости. В тяжелых случаях может понадобиться удаление перитонеального катетера.
К неинфекционным осложнениям относятся следующие:
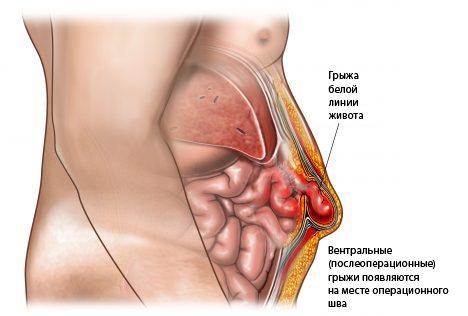
• нарушение работы брюшного катетера с затруднением залива/слива раствора. Это осложнение может быть связано с изменением месторасположения катетера, закрытие катетера петлей кишечника, например, при запорах, изгибом катетера, либо с закрытием просвета катетера сгустками крови или фибрина, что часто встречается при перитоните. При закрытии просвета катетера сгустками можно попытаться промыть его стерильным изотоническим раствором. В случае неудачи показана замена катетера. Осложнения, связанные с изменением положения катетера, требуют хирургического вмешательства.
• При заливе и нахождении диализирующего раствора в брюшной полости увеличивается внутрибрюшное давление, что способствует формированию грыж. Наиболее часто встречаются грыжи белой линии, реже пупочные и паховые грыжи. В зависимости от размеров и вправляемости грыжевого выпячивания решается вопрос о дальнейшем лечении: операция или выжидательная тактика.
• Истечение перитонеального раствора наружу или в подкожную жировую клетчатку встречается, как правило, сразу после постановки внутрибрюшного катетера, либо при плохой фиксации катетера у пожилых и ослабленных больных. Данное осложнение диагностируется при промокании повязки в области стояния катетера, либо при формировании отека подкожно-жировой клетчатки стенки живота и половых органов. Лечение заключается в прекращение перитонеального диализа на 1-2 недели для оптимальной фиксации катетера, с проведением пациенту сеансов гемодиализа. При неблагоприятных условиях показана замена катетера.
• Правосторонний плеврит встречается у ослабленных больных, а также у некоторых пациентов в начале лечения. Данное осложнение связано с проникновением диализирующего раствора через диафрагму в плевральную полость. Лечение — уменьшение объема заливаемого раствора. Для профилактики данного состояния рекомендовано проводить сеансы обмена в вертикальном состоянии. При нарастании дыхательной недостаточности показан перевод больного на программный гемодиализ.
• Боль в животе, не связанная с воспалением брюшины, часто возникает в начале лечения и через пару месяцев проходит. Боль, как правило, связана с раздражением брюшины химически активным диализирующим раствором, либо вследствие перерастяжения брюшной полости большим количеством раствора. В первом случае лечение заключается в подборе оптимального по химическому составу диализату, во втором — залив меньших объемов растворов с увеличением кратности обменов.
Многими специалистами перитонеальный диализ рассматривается как первый этап заместительной терапии для больных в терминальной стадии почечной недостаточности. У некоторых пациентов в силу ряда причин перитонеальный диализ является единственным возможным методом лечения.
По сравнению с гемодиализом, перитонеальный диализ позволяет пациентам вести активный образ жизни, заниматься трудовой деятельностью. Но, к сожалению, продолжительность лечения перитонеальным диализом напрямую зависит от фильтрующих свойств брюшины, которые, с течением времени, постепенно, а при частых перитонитах достаточно быстро, снижаются. В этом случае возникает необходимость в альтернативных методах: гемодиализ или трансплантация почки.
Противопоказания перитонеального диализа
Перитонеальный диализ противопоказан при:
• Наличие спаек в брюшной полости, а также увеличения внутренних органов, что ограничивает поверхность брюшины.
• При установленных низких фильтрационных характеристиках брюшины.
• Наличие дренажей в брюшной полости в рядом расположенных органах (колостома, цистостома).
• Гнойные заболевания кожи в области брюшной стенки.
• Психические заболевания, когда пациент не способен к правильному проведению сеанса перитонеального диализа.
• Ожирение, когда эффективность очистки крови при перитонеальном диализе ставится под сомнение.
Препараты для диализа
- Лекарства, уменьшающие свёртываемость крови (раствор «Гепарин» и «Варфарин»).
- Препараты для контроля кровяного давления (таблетки «Атенолол», «Капотен», «Козаар», «Клонидин»).
- Антигистаминные средства (ампулы «Димедрол», драже «Атаракс»);
- Добавки кальция и мультивитамины.
- Медикаменты, в составе которых имеется железо, необходимое для выработки красных кровяных телец (таблетки «Эпоген»).
- Лекарства, которые связывают фосфор для снижения его уровня в крови.
- Мочегонные препараты, чтобы вывести из организма лишнюю жидкость.
- Слабительные средства для профилактики запора, который может наступить в результате уменьшения количества выпиваемой жидкости (таблетки «Бисакодил»).
Возможные осложнения

Медики различают инфекционные и неинфекционные осложнения при проведении сеанса очищения крови.
Инфекционные
Причиной такого типа осложнения является несоблюдение правил стерильности. Инфекционные осложнения могут быть 2 типов: воспаление брюшной полости (перитонит) и проникновение инфекции в место введения катетера.
Если не начать срочно лечение, перитонит приводит к сепсису, что может привести к летальному исходу. Пациент должен знать признаки заболевания, чтобы вовремя обратиться за помощью:
- стремительное повышение температуры тела;
- боли в области живота;
- жидкость, выводимая из организма, становится мутной.

У человека появляются тошнота, рвотные позывы. Эти симптомы сопровождаются ознобом, слабостью. Лабораторное исследование материала, взятого в месте введения катетера, определит тип бактерий, вызвавших заболевание.
Инфицирование места введения катетера не приводит к смертельному исходу, но лечить его необходимо быстро и профессионально. Терапия при инфекционном осложнении стандартная:
- антибиотики;
- промывание полости специальными растворами;
- приостановка диализа до полного выздоровления пациента.
Самостоятельно выбирать средства для лечения инфекционных осложнений недопустимо. Препараты назначает врач после определения типа бактерий.
Неинфекционные осложнения
Проблемы неинфекционного характера связаны с ошибками, допущенными при установке устройства для очищения крови. Такими осложнениями являются:
- грыжа. В результате диализа у пациента может появиться грыжа белой линии живота, а также паховая или пупочная. Патологию провоцирует повышение давления внутри брюшной полости, проблемы в работе катетера для перитонеального диализа. В результате нельзя слить отработанную жидкость или влить свежую. Ситуация возникает, если катетер смещается, гнется, забивается, закрывается петлей кишечника. Чтобы устранить неисправность, трубку промывают, извлекают. В редких случаях проводят операцию;
- вытекание жидкости из системы. Чтобы избавиться от проблемы, меняют силиконовую трубку;
- правосторонний плеврит. Патология развивается, если жидкость через диафрагму затекает в плевральную полость. Чтобы устранить проблему, снижают количество вливаемой жидкости.
У больного может начать сочиться жидкость в зоне введения трубки, подтекать диализат. При неправильной установке катетера травмируется кишечник, мочевой пузырь.
Устранять самостоятельно проблему недопустимо. При выявлении нарушений срочно обращаются к врачу.
Степень риска и методы лечения определяет врач на основании осмотра пациента. В случае необходимости проводится хирургическое вмешательство.
Устранение осложнений проводится в условиях стационара. Если возникает необходимость, перитонеальный диализ заменяют другой процедурой.
РЕКОМЕНДУЕМЫЕ ШТАТНЫЕ НОРМАТИВЫ МЕДИЦИНСКОГО И ИНЖЕНЕРНО-ТЕХНИЧЕСКОГО ПЕРСОНАЛА ОТДЕЛЕНИЙ ДИАЛИЗА, ЦЕНТРОВ АМБУЛАТОРНОГО ДИАЛИЗА
1. Врачебный персонал
1.1. Должности врачей-специалистов диализного отделения устанавливаются из расчета 1 должность на:
— 6 диализных мест в смену, но не менее 1 должности на диализный зал,
— 20 коек стационара,
— 10 больных, получающих перитонеальный диализ, но не менее 1 должности на отделение.
— 20 амбулаторных больных, находящихся на диспансерном наблюдении.
1.2. Должности врачей клинической лабораторной диагностики устанавливаются из расчета 1 должность на 6 диализных мест, но не менее 1 должности врача на отделение.
1.3. Должности врачей-специалистов для проведения гемодиализа по экстренным показаниям в вечернее и ночное время, выходные и праздничные дни устанавливаются органами управления здравоохранением субъектов Российской Федерации по подчиненности учреждения дополнительно в зависимости от объема работы.
1.4. Должность врача-хирурга устанавливается из расчета 1 должность на 50 больных.
1.6. Должность врача-эндокринолога устанавливается из расчета 1 должность на 25 больных сахарным диабетом.
1.7. Должность медицинского психолога устанавливается из расчета 1 должность на 50 больных.
1.8. Должность заведующего отделением устанавливается:
1.8.1. в отделении с числом диализных мест до 8 — вместо 0,5 должности врача-специалиста;
1.8.2. в отделении с числом диализных мест 8 и более — сверх должностей врачей-специалистов.
2. Средний медицинский персонал
2.1. Должности медицинских сестер диализного зала устанавливаются из расчета 1 должность на 3 диализных места в смену, но не менее 1 должности на диализный зал.
2.2. Должности медицинских сестер перитонеального диализа устанавливается из расчета 1 должность на 5 больных.
2.3. Должности медицинских сестер (палатных) устанавливаются из расчета 1 круглосуточный пост на 20 коек.
2.4. Должности операционных медицинских сестер устанавливаются из расчета 1 должность на 30 диализных мест в смену.
2.5. Должности медицинских сестер процедурного кабинета устанавливаются из расчета 1 должность на 40 коек.
2.6. Должности медицинских сестер для оказания экстренной помощи больным в вечернее и ночное время, выходные и праздничные дни устанавливаются соответственно должностям врачей, вводимым для указанных целей в соответствии с п. 1.3.
2.7. Должности лаборантов (всех наименований) устанавливаются из расчета 1 должность на 8 диализных мест в смену.
2.8. Должность старшей медицинской сестры отделения устанавливается соответственно должности заведующего отделением.
3. Младший медицинский персонал
3.1. Должности санитарок-уборщиц устанавливаются из расчета:
3.1.1. 1 круглосуточный пост на 20 коек.
3.1.2. 1 должность на 6 диализных мест в смену.
3.1.3. 1 должность на 10 больных, находящихся на перитонеальном диализе.
3.2. Должности санитарок операционной, перевязочной и процедурного кабинета устанавливаются соответственно должностям медицинских сестер операционной, перевязочной и процедурного кабинета.
3.3. Должности санитарок-буфетчиц устанавливаются из расчета 1 должность на 20 коек.
3.4. Должности санитарок-ваннщиц устанавливаются из расчета 1 должность на 30 коек.
3.5. Должности санитарок лаборатории устанавливаются из расчета 1 должность на 4 должности врачей клинической лабораторной диагностики, фельдшеров-лаборантов и лаборантов.
3.6. Должность сестры-хозяйки устанавливается в каждом отделении.
4. Инженерно-технический персонал
4.1. Должности инженеров устанавливаются из расчета 1 должность на 6 диализных мест в смену, но не менее 1 должности в смену.
4.2. Должности техников устанавливаются из расчета 1 должность на 8 диализных мест в смену.
Примечание:
1. Количество коек в отделениях должно определяться в пределах соотношения — на каждые 8 диализных мест не более 20 коек.
2. В штатные расписания могут вводиться только целые, 0,25; 0,5 или 0,75 должности.
Округление по одноименным должностям производится в следующем порядке:
— итоговые цифры менее 0,13 отбрасываются;
— цифры 0,13-0,37 округляются до 0,25,
— цифры 0,38-0,62 округляются до 0,5;
— цифры 0,62-0,87 округляются до 0.75,
— а свыше 0,76-до единицы.
В таком же порядке допускается округление по категориям персонала (врачи, средний медицинский персонал, младший медицинский персонал).
Приложение N 4 УТВЕРЖДЕНО приказом Минздрава России от 13.08.2002 г. N 254
| Министерство здравоохранения Российской Федерации | Медицинская документация Форма N 003-1/у (вкладыш к истории болезни) | |
| Наименование лечебно-профилактического учреждения |
Разновидности перитонеальной ирригации
В зависимости от способа проведения промывание брюшины бывает:
- Мануальное.
- Автоматизированное.
Чтобы определиться с методикой, врач принимает во внимание:
- какому образу жизни пациент отдаёт предпочтение;
- медицинские показания;
- личное желание больного.
Суть первого типа состоит в том, что раствор для перитонеального диализа вводится и сливается в продолжение суток в лечебном учреждении. Зачастую количество процедур равняется четырём-пяти. Иногда промывание делают в домашних условиях.
Чтобы провести автоматизированную ирригацию, подключается специальный прибор – циклер. Благодаря ему кровь можно очищать в ночной период. Сеанс длится от 8 до 12 часов. С утра аппарат для перитонеального диализа выключается, и больной может идти по своим делам.
Существует классификация лаважа, которая основывается на срочности выполнения очистки.
Промывание бывает:
- Острым. Продолжительность – 2-3 суток. Чтобы катетер не закупорился кровяными сгустками, дополнительно производится введение гепарина. Подобные действия позволяют осуществлять очистку на протяжении часа. К острому диализу прибегают исключительно в экстренных ситуациях.
- Амбулаторным. Раствор для перитонеального диализа обменивается минимум 5 раз в день.
- Интермиттирующим. В неделю проводится несколько процедур.
Молодым нечего делать на диализе
– При хронической, соответственно, поможет только трансплантация?
– Надо понимать, что трансплантация – это удел избранных. Во-первых, катастрофически не хватает донорских органов, эта проблема существует во всем мире. И второе – к диализу обычно приходят больные, имеющие в анамнезе тяжелые хронические заболевания многолетнего течения – это, например, диабетики с большим стажем, а иногда и со слишком большим, пациенты с системными заболеваниями. В выигрышной ситуации находятся «спортсмены», на жаргоне диализных врачей это те, у кого только почечная недостаточность невыясненного происхождения и при этом никаких сопутствующих заболеваний.
И если есть противопоказания к трансплантации, никто не возьмет на эту операцию, потому что риски очень большие. И потом, у многих есть обманчивое впечатление, что почку пересадил и заскакал. Это не так. После этого пожизненно принимают иммуносупрессию и гормоны, которые препятствуют отторжению пересаженного органа, потому что для организма это чужеродный орган, и он будет все время его пытаться отторгнуть. Чтобы принимать иммуносупрессию, нужно иметь определенный ресурс. Она подавляет иммунитет, и человек становится уязвим для ряда заболеваний.

Людмила Кондрашова с Реджинальдом Грином, чей сын Николас погиб в 7-летнем возрасте и родители решили пожертвовать его органы для трансплантации
Лично у меня, например, есть серьезные противопоказания к трансплантации. Я буду до конца жизни прикована к аппарату искусственной почки. 14-й год пошел, как я три раза в неделю по пять часов на диализе. Мне четырех недостаточно. Потому что нормальные почки работают 24 часа в сутки, а на диализе человек отмывается всего 12-15 часов в неделю. Естественно, копится плохое самочувствие, осложнения.
– Много приходится принимать сопутствующих лекарств?
– Да, препараты в любом случае нужны, потому что когда почки погибают, человек должен постоянно колоть гормон эритропоэтин (ЭПО). Этот гормон жизненно необходим для синтеза гемоглобина.
ЭПО бывают длинные и короткие. Короткие ЭПО колются три раза в день, а длинные – один раз в неделю или даже раз в месяц. Экономически – длинные выгодней. Но реально выгоду от этого никто не считает. Наши чиновники считают, что проще вообще ничего не давать, чем заморачиваться, какие купить. Но, к сожалению, часть пациентов на диализе со временем становятся не чувствительными к коротким, в частности я. Через какое-то время они перестали мне помогать. То есть меня просто ими закалывали при сумасшедших дозировках, но гемоглобин все равно был очень низкий. Потом меня перевели на длинные ЭПО, и вот тут моя проблема решилась. Аналогов длинным у нас нет и быть не может.
– Сейчас это чье производство?
– Американское.
Перитонеальный диализ: что это такое и как проводится?
Это второй тип очищения крови, который делается под местным наркозом. Прямо в брюшную полость доктор вводит тонкий пластиковый катетер, по которому врач пропускает от 1 до 2 литров раствора глюкозы, соли и других необходимых минералов. Действие перинатального диализа основывается на том, что полость живота внутри покрыта мембраной, которая выступает в качестве фильтра. Брюшина удерживает более крупные частицы крови, пропуская вперёд только жидкую часть с растворёнными в ней веществами. Эта процедура является хирургической операцией. Диализат – раствор, вводимый в полость доктором вместе с отходами, выводится через катетер.
Такой вид операции зачастую проводится амбулаторно, а результаты после неё отличные, если выполнять процедуру несколько обменов (то есть циклов введения и выхода лекарства) в день.