Паренхима: что это, особенности строения и отклонения
Содержание:
- Симптомы
- Литература
- функции почек
- Диагностика
- Внутренние кровотечения
- Виды кровотечения
- Внутренняя организация почек
- Изменения паренхимы
- Печень
- Первая помощь и хирургическое вмешательство
- Диффузные изменения
- Какие органы относятся к паренхиматозным
- Диагностика
- Причины
- Симптомы паренхиматозного кровотечения
- Что такое паренхиматозное кровотечение и как его остановить
- Обращение в медицинское учреждение
- Причины структурных изменений
- Как диагностировать паренхиматозное кровотечение?
- ПРОЦЕССЫ, ПРОИСХОДЯЩИЕ В ПОЧКАХ
- Почка
- Как лечить диффузии?
- Лёгкие
- Гормоны для женщин
- Строение и функции ткани
- Патологии паренхимы
- Эхоструктура почки
- Патологии паренхимы
- органы выделительной системы
Симптомы
Признаки паренхиматозного кровотечения зависят от объема потерянной крови. Всего в организме человека около 7% от массы тела занимает кровь.
Врачи измеряют количество потерянной в результате кровотечения крови в процентах от общего объема циркулирующей крови:
- До 10% легкое кровотечение,
- 10-20% умеренное кровотечение,
- 21-30% тяжелое кровотечение,
- Более 30% массивная, критическая кровопотеря.
Пострадавшего беспокоят:
- Сильная слабость,
- Головокружение,
- Мелькание перед глазами вспышек, черных точек,
- Потеря сознания,
- Тошнота, рвота,
- Боли в области пораженного органа,
- Отсутствие мочи,
- Холодный пот,
- Бледность кожи.
При попытке прощупать пульс, определяется его слабое наполнение и частота. Врачи называют такой пульс «нитевидным», ведь он почти не ощущается. При отсутствии пульсовых волн на запястье следует попытаться определить их на шее, в области сонной артерии.
Обязательно измерение артериального давления. Значения более низкие, чем 90/60 мм ртутного столба считаются гипотонией. Потеря крови всегда сопровождается низким давлением.
Это связано со слабым наполнением сосудов. Чем ниже давление, тем более частый и слабый пульс.
При паренхиматозном кровотечении из печени, поджелудочной железы или селезенки можно определить симптомы со стороны живота. При пальпации определяется болезненность в области пораженного органа. В этом же месте живот становится крайне твердым. Это связано с раздражением брюшины излившейся в полость кровью.
Литература
- Авцын А. П., Жаворонков А. А., Риш М. А., Строчкова Л. С. Микроэлементозы человека.— М., 1991.— С. 214—215.
- Давыдовский И. В. Общая патологическая анатомия. 2-е изд.— М., 1969.
- Калитеевский П. Ф. Макроскопическая дифференциальная диагностика патологических процессов.— М., 1987.
- Микроскопическая техника: Руководство для врачей и лаборантов / Под ред. Д. С. Саркисова и Ю. Л. Перова.— М., 1996.
- Общая патология человека: Руководство для врачей / Под ред. А. И. Струкова, В. В. Серова, Д. С. Саркисова: В 2 т.— Т. 1.— М., 1990.
- Патологическая анатомия болезней плода и ребёнка / Под ред. Т. Е. Ивановской, Б. С. Гусман: В 2 т.— М., 1981.
- Саркисов Д. С. Очерки истории общей патологии.— М., 1988 (1-е изд.), 1993 (2-е изд.).
- Саркисов Д. С., Пальцев М. А., Хитров Н. К. Общая патология человека.— М., 1997.
- Струков А. И., Серов В. В. Патологическая анатомия.— М., 1995.
функции почек
Роль почек в организме не ограничивается только выделением конечных продуктов азотистого обмена и избытка воды. Почки активно участвуют в поддержании гомеостаза организма.
- осморегуляция — поддержание осмотического давления в крови и других жидкостях организма;
- ионная регуляция — регуляция ионного состава внутренней среды организма;
- поддержание кислотно-щелочного баланса плазмы крови (рН = 7,4);
- регуляция артериального давления;
- эндокринная функция: синтез и выделение в кровь биологически активных веществ:- ренина, регулирующего артериальное давление; — эритропоэтина, регулирующего скорость образования эритроцитов;
- участие в обмене веществ;
- экскреторная функция: выделение из организма конечных продуктов азотистого обмена, чужеродных веществ, избытка органических веществ (глюкоза, аминокислоты и др.).
Диагностика
Исследование паренхимы почек проводится несколькими способами. Благодаря этому можно выявить патологии мочевыделительной системы, определить структуру и толщину ткани, размер органов, а также некоторые другие параметры, которые дают возможность своевременно выявить нарушения и принять необходимые меры.
К наиболее распространенным диагностическим методам относят:
- УЗИ почек, при котором определяется размер, эхогенность и структура (неоднородность тканей почки). Более того, с помощью ультразвука можно определить наличие камней или новообразований, а также признаки воспаления.
- МРТ относится к самым информативным способам диагностики, назначается для более углубленного исследования. При данном обследовании легко обнаруживается утолщение паренхимы почек, врожденные аномалии, патологии кровеносных сосудов и пр.
- Биопсия с гистологическим исследованием тканей – микроскопическое исследование тканей, назначается для выявления хронических недугов, злокачественных опухолей, при нефротическом синдроме и др. При имеющихся противопоказаниях, таких как закупорка вен почек, низкая свертываемость крови, аневризма артерии, процедура запрещена.
- Кроме указанных методов диагностики, определяющих состояние паренхимы почек, возможно проведение анализа мочи и крови.
При опухолях злокачественного характера и наличии метастатических процессов в качестве вспомогательной диагностики проводится компьютерная томография рядом находящихся органов и систем.
Внутренние кровотечения
Внутренние кровотечения тоже можно классифицировать по локализации процесса. При ударах и повреждениях грудной клетки может возникнуть кровотечение, при котором кровь изливается в плевральную полость. В этом случае она, скапливаясь там, сдавливает легкие. Внешне это проявляется затруднением дыхания и нарастающей одышкой.
Кровотечение в брюшной полости может стать следствием заболеваний органов, располагающихся в ней, у женщин его виной может быть внематочная беременность, но чаще всего причиной внутреннего кровотечения в брюшной полости становится тупая травма живота, которая сопровождается разрывом печени или селезенки. В этом случае говорят, что кровотечение паренхиматозное. Кроме того, при подобном кровотечении кровь может не только изливаться в брюшную полость, но и накапливаться в толще тканей, пропитывая их.
Виды кровотечения
Кровотечения при ранах
Первая помощь заключается в обезболивании и иммобилизации шиной. При открытых переломах на рану накладывают стерильную повязку. Больного доставляют в травмпункт или травматологическое отделение. Для уточнения диагноза назначают рентгенографию поврежденного сегмента. При открытых переломах осуществляют ПХО, в остальном тактика лечения зависит от вида и локализации повреждения. При внутрисуставных переломах , сопровождающихся гемартрозом , выполняют пункцию сустава . При травматическом шоке проводят соответствующие противошоковые мероприятия.
Кровотечение при других травмах
ЧМТ может осложняться скрытым кровотечением и образованием гематомы в полости черепа. При этом перелом костей черепа наблюдается далеко не всегда, а больные в первые часы после травмы могут чувствовать себя удовлетворительно, что усложняет диагностику. При закрытых переломах ребер иногда наблюдается повреждение плевры, сопровождающееся внутренним кровотечением и формированием гемоторакса. При тупой травме брюшной полости возможно кровотечение из поврежденной печени , селезенки или полых органов (желудка, кишечника). Кровотечения из паренхиматозных органов особенно опасны ввиду массивности кровопотери. Для таких травм характерно быстрое развитие шока, без немедленной квалифицированной помощи обычно наступает летальный исход.
При травмах поясничной области возможен ушиб или разрыв почки. В первом случае кровопотеря незначительная, свидетельством кровотечения является появление крови в моче, во втором – наблюдается картина быстро нарастающей кровопотери, сопровождающаяся болью в поясничной области. При ушибах нижней части живота может возникнуть разрыв уретры и мочевого пузыря.
Первая помощь при всех внутренних кровотечениях травматической природы заключается в обезболивании, обеспечении покоя и немедленной доставке больного в специализированное мед. учреждение. Пациента укладывают в горизонтальное положение с приподнятыми ногами. К области предполагаемого кровотечения прикладывают холод (пузырь или грелку со льдом или холодной водой). При подозрении на пищеводное или желудочное кровотечение больному не дают есть и пить.
На догоспитальном этапе по возможности проводят противошоковые мероприятия, осуществляют восполнение ОЦК. При поступлении в мед. учреждение продолжают инфузионную терапию. Перечень диагностических мероприятий зависит от характера травмы. При ЧМТ назначают консультацию нейрохирурга , рентгенографию черепа и ЭхоЭГ , при гемотораксе – рентгенографию грудной клетки, при
Паренхиматозное кровотечение — процесс кровоизлияния в полость организма, то есть внутренний. Такое явление может спровоцировать механическое повреждение или некоторые формы заболеваний. Подобное состояние может быть опасно для жизни и здоровья человека. При сильном внутреннем кровоизлиянии, например, после автомобильной аварии, человеку необходимо хирургическое вмешательство, которое поможет спасти жизнь.
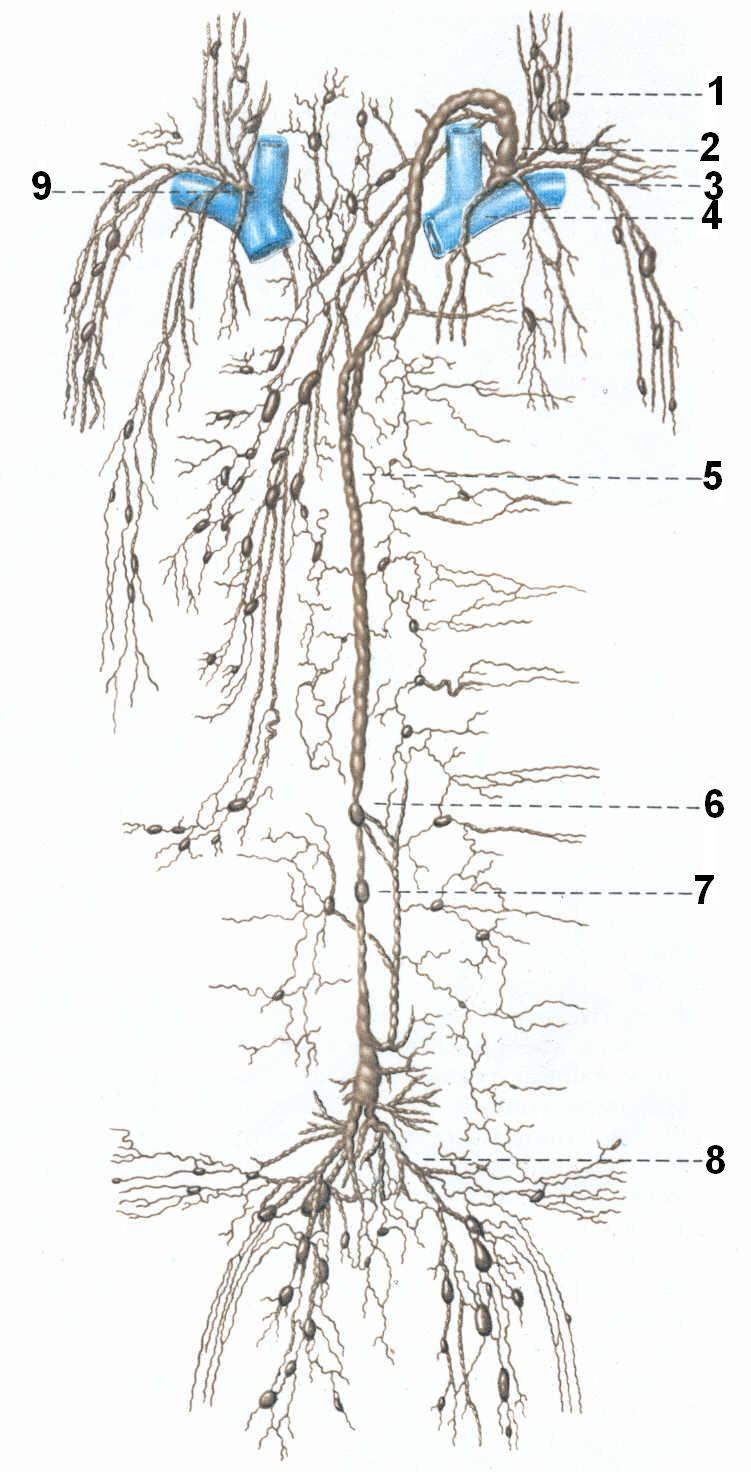
Внутренняя организация почек
Основываясь на сказанном выше, можно точно сказать, что почка – паренхиматозный орган. Снаружи у нее фиброзная капсула, содержащая множество миоцитов и эластичных волокон. Сверху этой оболочки находиться еще капсула из жировой клетчатки. Весь этот комплекс вместе с надпочечниками окружен тонкой соединительнотканной фасцией.
Паренхима почки, что это такое? На продольном разрезе можно увидеть, что мякоть органа представлена как бы двумя слоями, различными по цвету. Снаружи находится более светлый корковый слой, а более темный мозговой расположен ближе к центру. Эти слои взаимно проникают в друг друга. Части мозгового вещества в корковом называют «пирамиды» — они похожи на лучи, а части корковой паренхимы образует между ними «столбы Бертена». Своей широкой частью пирамиды обращены к корковому слою, а узкой частью (почечным сосочком) – к внутреннему пространству. Если взять одну пирамиду с прилегающим корковым веществом, то мы получим почечную долю. У ребенка до 2-3 лет из-за того, что корковый слой еще недостаточно развит, дольки хорошо определяются, т.е. почка имеет дольчатую структуру. У взрослых дольчатость практически исчезает.
Оба слоя почечной паренхимы сформированы различными отделами нефронов.
Нефрон — это мини фильтр, состоящий из разных функциональных отделов:
- почечного тельца (клубочек в капсуле – «капсула Боумена»);
- канальца (в нем определяют проксимальный отдел, петлю с нисходящей и восходящей частью – «петля Генле» и дистальный отдел).
Корковое вещество образовано почечными тельцами, проксимальными и дистальными частями нефрона. Мозговой слой и его выпячивания в виде лучей образован нисходящими и восходящими частями петель корковых нефронов.
Посреди можно увидеть чашечно-лоханочную систему. После фильтрации и обратного всасывания, происходящего в нефронах, моча сквозь почечные сосочки попадает в малые, а затем в большие почечные чашки и лоханку, переходящую в мочеточник. Эти структуры сформированы слизистой, мышечной и серозной тканями. Расположены они в специальном заглублении, имеющем название «почечный синус».
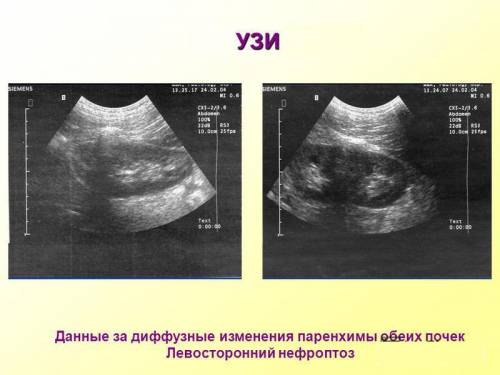
Изменения паренхимы
 Наличие патологии можно увидеть с помощью УЗИ-исследования.
Наличие патологии можно увидеть с помощью УЗИ-исследования.
Во время обследований на УЗИ и при экографии можно выявить преобразования, воздействующие на структурность и форму ткани. Воспаление паренхимы проявляется в ее строении, повышенной эхогенности, а также в таких показателях, как:
- измененные размеры долей;
- преобразования четкости контуров;
- нарушения однородности ткани;
- видоизменение картины сосудов;
- локальные, диффузные и очаговые поражения паренхимы.
К диффузным трансформациям относят цирроз, гепатиты острой или хронической формы, жировые отложения. При гепатите печень увеличивает свои размеры, а паренхима не изменяет структуру. Однако при нарастании воспаления паренхиматозный покров изменяется, а тонкая стенка печени расширяется. При экографии отмечается пониженная эхогенность и повышенная звукопроницаемость. Цирроз отличается тем, что эхоплотность ощутимо падает, а гомогенная структура поддается разрушению и становится диффузно неоднородной. Подобное строение тканевого покрова также возникает из-за жировых перерождений, застоев желчи и нарушения метаболизма.
Очаговые изменения бывают одиночными и множественными, при них наблюдается уплотнение паренхимы и ее неоднородная структура. Степень эхогенности меняется от слабой до сильной, она зависит от ухудшения состояния больного. Подобные поражения возникают в результате проникновения вирусов, паразитарных болезней, туберкулеза, сепсиса, присутствия камней и опухолей. Совершенно отсутствует эхоструктура при паренхиматозной кисте, экография выявляет ее при размерах больше 3—5 мм.
Причины изменений
 Бесконтрольное применение лечащих средств провоцирует интоксикацию органа.
Бесконтрольное применение лечащих средств провоцирует интоксикацию органа.
Основными факторами, вызывающими поражение паренхимы печени, являются:
- легочная инфекция;
- присутствие в организме паразитов;
- длительный прием медикаментозных препаратов;
- злоупотребление алкоголем;
- опухоли и кисты;
- вирусные заболевания;
- ожирение;
- цирроз печени.
Печень
Печень является самым крупным органом в организме человека, ее вес может достигать 2 кг. А также она выполняет множество функций:
Принимает участие в белковом, углеводном, витаминном обменах.
Нейтрализует ядовитые вещества, попавшие в организм через желудочно-кишечный тракт, и нейтрализует продукты, образующиеся вследствие обмена белков.
Способствует выработке желчи. Это происходит, когда гемоглобин, проходя сквозь печень, трансформируется в билирубин, способствующий синтезу желчи. А она необходима для эмульгирования жиров и стимуляции всасывания продуктов их переработки.
В период внутриутробного развития печень ответственна за кроветворение.
Первая помощь и хирургическое вмешательство
Обратить внимание следует в первую очередь на следующие проявления:
- наличие травм брюшной полости;
- механическое повреждение грудной клетки;
- образование гематом и кровоподтеков;
- резкая боль в области поврежденного органа;
- проступающий пот;
- озноб и лихорадка;
- учащенное сердцебиение;
- резкое снижение давления.
При подозрении на развитие такого состояния следует как можно скорее доставить в больницу пациента, так как остановить подобный процесс вне стационара невозможно.
До того как приедут медики, необходимо:
- Уложить пациента и приподнять ноги.
- Охладить предполагаемое место повреждения.
Когда прибудет скорая помощь, то специалисты транспортируют пострадавшего в больницу и введут ему такие медикаменты, как:
- Этамзилат;
- Викасол;
- Аминокапроновая кислота.
Лекарственные препараты не смогут остановить кровотечение, однако улучшат состояние пациента. Для того чтобы поддержать давление, специалисты начнут вводить внутривенно специальный раствор.
После того как пациент будет доставлен в больницу, его немедленно направят в операционную, где проведут экстренные процедуры.
Перед тем как провести хирургическое вмешательство предварительно будут проведены следующие мероприятия:
- Общие анализы.
- УЗИ (ультразвуковое исследование).
- Рентген.
Если все исследования будут в пределах нормы, то медики проведут экстренную операцию. В противном случае проводится диагностическая лапароскопия.
Способов остановки подобного кровоизлияния несколько, среди них выделяют:
- просушивание специальной губкой;
- подшивание сальника;
- ампутация пораженной части;
- электрокоагуляция;
- зашивание при использовании специальных швов.
Во время операции проводится переливание крови, также эта процедура делается несколько раз в процессе восстановления. Кроме того, вливается солевой раствор и проводится поддерживающая терапия, направленная на предотвращение развития ДВС-синдрома (диссеминированного внутрисосудистого свертывания) и полиорганной недостаточности.
Такое кровотечение обычно становится угрозой жизни пациента, поэтому не терпит промедления. Чем раньше будет проведено оперативное вмешательство, тем лучше будет исход. При удачном хирургическом вмешательстве можно сохранить жизнь пациенту.
Диффузные изменения
Указанные нарушения представляют собой заметные на УЗИ изменения размера и строения органа, к основным их видам относят:
- истощение. Толщина паренхимы почек меньше 16 мм в молодом возрасте свидетельствует о развитии патологических процессов, чаще всего инфекционного и воспалительного характера. В таком состоянии орган не способен нормально функционировать, и необходимо немедленное лечение. Если же диагностируется нарушение структуры ткани в сторону истощения у пациентов старше 60 лет, то такое состояние допустимо и может считаться нормой,
- утолщение тканей. Диффузные изменения в почках, при которых наблюдается толщина тканей более 25 мм, наиболее часто указывают на формирование различных новообразований или кисты паренхимы почек. Также данное состояние может провоцировать острый воспалительный процесс, развивающий абсцесс, тромбоз,
- нарушение эхогенности. Понятие «эхогенность почек» характеризует то, как ткани почек пропускают ультразвук. При норме паренхимы почек ее структура на УЗИ должна быть однородной, в случае возникновения патологий данный показатель может повышаться или понижаться. Это по большей части возникает вследствие воспаления или развития отечности,
- нарушения в артериальном кровотоке,
- скопление жидкости,
- наличие асимметрии органа.
Одним из редких патологических изменений паренхимы почек относится полная или частичная гибель тканей коркового слоя.
Такое состояние называется кортикальным некрозом и может наблюдаться в любом возрасте. Его причиной может стать бактериальный сепсис или заражение крови при маточном кровотечении, некоторых отравлениях и пр.
Изменения диффузного характера практически в 90% случаях свидетельствуют о развитии какого-либо заболевания почек, которое требует точной диагностики и своевременной терапии.
Какие органы относятся к паренхиматозным
Что такое паренхиматозные органы? Это органы, в большинстве своем не имеющие полости, основная ткань которых обильно снабжена сеткой кровеносных сосудов. Паренхиматозные органы у человека задействованы в жизненно важных процессах в организме: в обеспечении дыхания, питании тканей, очистке.
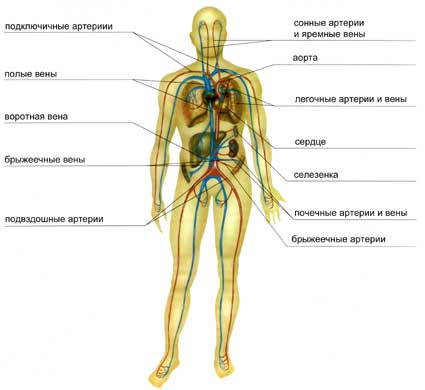 Паренхиматозные органы и кровеносные сосуды
Паренхиматозные органы и кровеносные сосуды
К этой группе относятся:
- легкие – основной поставщик кислорода и утилизатор углекислого газа, легочная ткань обеспечивает газообмен через сеть мелких капилляров и альвеол;
- печень – «фабрика» очистки крови от токсинов, образовавшихся в процессе расщепления веществ, помимо того участвует в выработке некоторых ферментов;
- селезенка – важный орган кроветворения наряду с костным мозгом, является местом хранения молодых дозревающих клеток крови и местом утилизации клеток, отработавших свой срок;
- поджелудочная железа – главный орган, вырабатывающий инсулин;
- почки регулируют процесс выделения жидкости и растворенных в ней продуктов распада.
Диагностика
Очень часто лечащий врач назначает пациенту ультразвуковую диагностику печени. Структура органа в нормальном состоянии однородна и слабоэхогенна. Находящиеся в ней кровеносные сосуды и протоки желчи имеют более высокую эхогенность.
Врач который проводит УЗИ хорошо видит протоки, сосуды, однородность структуры ткани. Обнаруженные диффузные изменения в паренхиме потребуют дальнейшего углублённого исследования.
Ультразвуковая диагностика может выявить даже зачаточные признаки болезни, трансформацию печени и начало воспалительных процессов:
- чтобы подтвердить наличие патологических изменений необходимо сдать кровь на биохимию и общий анализ;
- обследование на МРТ;
- рентген;
- биопсия печени;
- методом пальпации (простукивание и прощупывание) можно определить опущение и увеличение печени;
- следующим этапом будет назначение ультразвукового обследования или прохождение компьютерной томографии.
Наряду с этими обследованиями понадобится сдать кровь. Для печёночных проблем характерны следующие показатели:
- Повышенные показатели билирубина. Так можно диагностировать желтуху.
- Повышенный уровень АЛТ.
- Заниженные показатели белка в крови (альбумина).
Метод радионуклидного сканирования поможет выявить наличие опухоли. Он осуществляется внутривенным введением радиоактивных индикаторов, которые с потоком крови попадают в печень. Эта диагностика поможет определить наличие метастаз.
Уточняющий метод диагностики называется пункционная биопсия. Иглой берут печёночную пробу для дальнейшего лабораторного исследования.
Причины
Развитию паренхиматозной кровопотери предшествует нарушение целостности органа. Разрыв паренхимы и мелких капилляров становятся непосредственным источником кровоизлияния.
Причины, которые могут привести к повреждению паренхиматозного органа:
- Травмы,
- Инфекции,
- Злокачественные опухоли,
- Сосудистые опухоли – гемангиомы.
Травмы живота и груди нередко возникают вследствие дорожно-транспортных происшествий. Под воздействием удара о приборную панель, руль или другие части автомобиля происходит разрыв паренхиматозного органа. Аналогичные изменения возникают при ранении брюшной полости.
Такая инфекция, как туберкулез, нередко поражает легочную ткань. Определенные формы туберкулеза вызывают разрушение легочной ткани. Образующая при это полость называется туберкулезной каверной. Кровотечение, возникающее из каверны, проявляется сильным кашлем с кровавой пенистой мокротой.
Предрасполагает к этому большое количество сосудов, всегда пронизывающих опухоль. Особенно крупным получается кровотечение из-за гемангиомы – опухоли, полностью состоящей из сосудов.
Симптомы паренхиматозного кровотечения
Как правило, признаки паренхиматозного кровотечения трудно определяются – на первое место выходит симптоматика острой кровопотери:
- При незначительном истечении крови – слабость, мушки перед глазами, небольшое учащение пульса и снижение АД;
- При кровопотере средней степени пульс учащается до 100 ударов в минуту, систолическое давление — ниже 90 мм рт. ст., кожа – бледная, холодная, покрыта потом, дыхание учащено. Больной заторможен, апатичен, сознание спутано вплоть до полной его потери;
- При тяжелой кровопотере верхнее давление резко падает (ниже 70 мм рт. ст.), пульс – выше 110 ударов в минуту, дыхание – поверхностное, учащенное, сонливость, патологическая зевота, заторможенность или спутанность сознания, тремор рук, жажда, снижение количества и потемнение мочи, цианоз кожи и слизистых. Потеря сознания. При массивном кровотечении – летальный исход.
Но каждый орган при внутреннем истечении из него крови будет иметь, наряду с общими признакам анемии, и отличные от других особенности.
Паренхиматозное кровотечение при разрыве печени
Повреждается при наличии в ней заболеваний, связанных с поражением структуры и развития печеночной недостаточности: цирроз печени, состояние после перенесенной малярии.
В подобных случаях печень увеличена, капсула ее растянута, и при малейшем воздействии извне отмечается разрыв органа внутренним кровотечением.
В таком случае отмечается выделение крови в брюшную полость – сильная боль в животе, шок, развитие перитонита. Возможно скопление крови под капсулой печени с последующим развитием гематомы и ее разрывом.
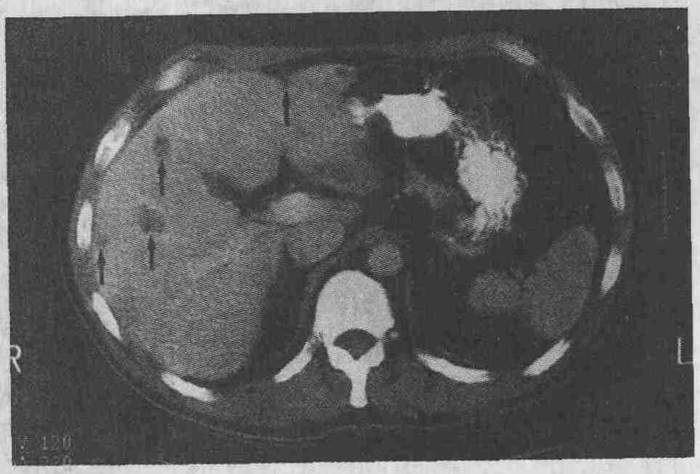
Почечное кровотечение
Травма характеризуется болями в пояснице, развитием шока и макрогематурией – появлением в моче значительного количества крови. При длительном течении онкологических заболеваний на первое место выходят симптомы хронической кровопотери: анемия, резкая бледность кожи и слизистых, слабость, повышенная утомляемость.
Легочное паренхиматозное кровотечение
Кровь из легких начинает скапливаться в плевральной полости (гемоторакс), вызывая спадание легкого и развитие легочной недостаточности.
Внутреннее кровотечение при повреждении селезенки
Так же, как и при травме печени, кровотечение протекает «немо», и симптомы проявляются не сразу после полученной травмы, а когда подкапсульная гематома лопнет и кровь истечет в брюшную полость. Чаще встречается в детском возрасте.
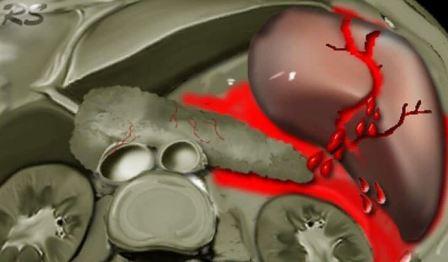
Что такое паренхиматозное кровотечение и как его остановить
Все пространство между капсулой и трабекулами заполнено ретикулярной тканью. Ретикулярная ткань, трабекулы и капсула образуют строму селезенки. Совокупность лимфоидных клеток представляет ее паренхиму. В селезенке выделяют две различающиеся по строению зоны: красную и белую пульпу.
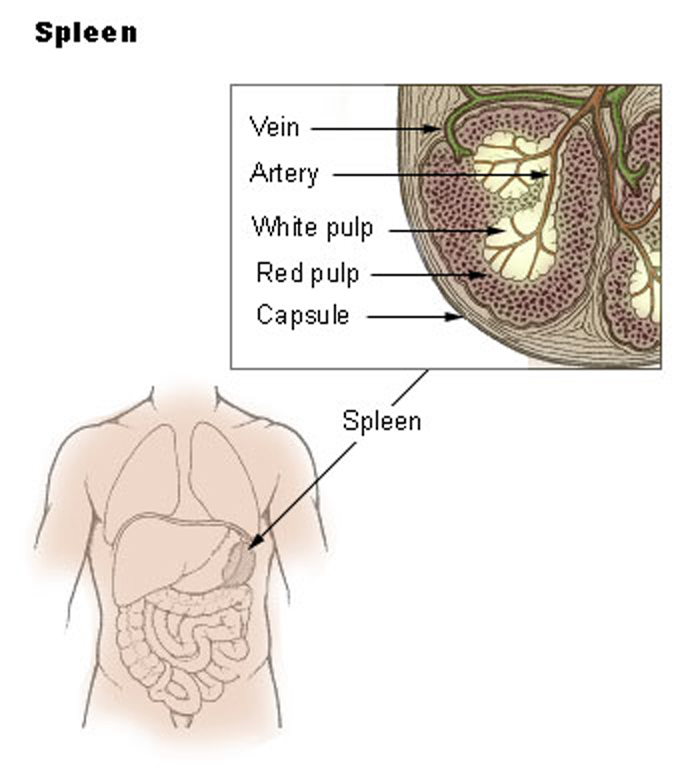 Строение селезёнки
Строение селезёнки
Легкие расположены в обособленных полостях по сторонам от средостения. Основание легкого обращено вниз и прилегает к диафрагме. На вогнутой поверхности находятся ворота легкого (входят бронхи, артерии, нервы, вены и лимфатические сосуды), наружная выпуклая поверхность прилегает к ребрам.
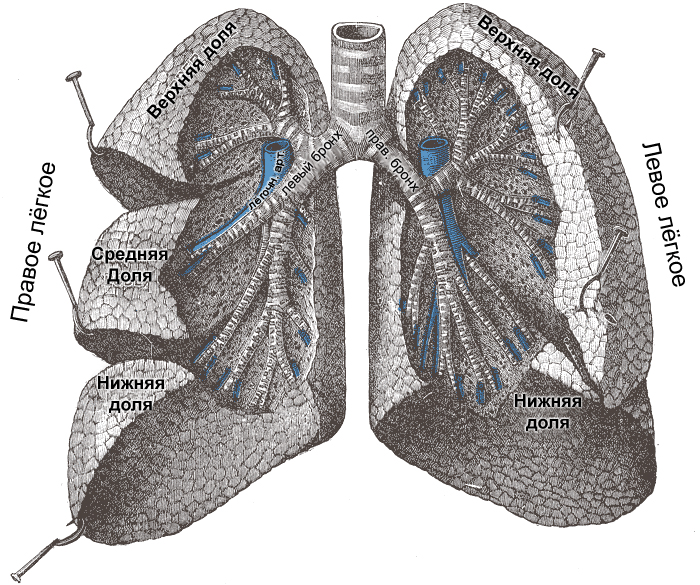 Строение лёгких
Строение лёгких
Оболочка легкого – плевра, состоит из двух листков: один листок повторяет контур легкого, заходя в борозды и отделяя доли легкого, второй прирастает к стенке тела. В полости плевры содержится немного серозной жидкости.
Морфологической и функциональной единицей легких является ацинус, он начинается респираторными бронхиолами, которые разделяются на альвеолярные ходы и заканчиваются альвеолярными мешочками. В них исчезают реснички, сплошной слой мышц распадается на отдельные пучки. Ацинусы разделены тонкими соединительно-тканными прослойками, 12–18 ацинусов образуют легочную дольку.
В начальный период закладки органов они представлены скоплением относительно однородных клеток. В ходе развития органа происходит дифференцировка его клеток, установление специфичных взаимоотношений. Каждый из органов характеризуется спецификой конструкции.
Паренхиматозные органы.
К паренхиматозным органам относятся печень, селезенка, эндокринные и экзокринные железы, головной мозг и другие. В них выделяют капсулу, внутриорганную строму (соединительная ткань) и паренхиму. Следует отдельно рассматривать лежащие в соединительнотканном окружении кровеносные и лимфатические сосуды. Основу органа составляет паренхима. Паренхима сформирована эпителиальной, нервной, , лимфоидной или мышечной тканями. Паренхима является определяющим элементом органа. В каждом органе паренхима формирует специализированные архитектонические конструкции. В печени это балки и дольки. В почке — нефроны, а в селезенке — фолликулы с центральной артерией и т. д.
Полые органы.
Полые органы содержат полость, окруженную оболочками.
Обращение в медицинское учреждение
Как только пострадавший будет доставлен в медицинское учреждение, специалисты начнут проводить следующие мероприятия:
- Осмотр пациента на наличие тупой или острой травмы.
- Проверка на развитие инфекционного заболевания.
- Сдача анализов на онкологию.
- Внешний осмотр и пальпация.
- Измерение таких основных параметров, как пульс, давление, температура.
После того как будет проведено хирургическое вмешательство (способ остановки паренхиматозного кровотечения), пациенту предстоит длительное лечение в условиях стационара. Даже хирургические манипуляции не всегда могут остановить развитие данного процесса. Это обусловлено тем, что органы имеют специфическое строение с очень «нежной» структурой.
В процессе восстановления пациенту постоянно переливают кровь, плазму и тромбоцитарную массу. Если орган невозможно зашить, то проводится его ампутация — полная или частичная. Задача специалистов заключается в том, чтобы не дать пациенту испытать шок от большой потери крови. Для этого проводится процедура восстановления циркуляции.
Особенно опасными вариантами считаются те, когда происходит внутреннее кровоизлияние смешанного типа. В таком случае отсутствие медицинской помощи приводит к гибели человека.
Живот в человеческом теле — самая незащищенная область, повреждения в этой зоне происходят часто, особенно в детском возрасте.
Большая часть из них не несет угрозы и не требует медицинской помощи. Но некоторые травмы приводят к появлению кровотечений. Паренхиматозное кровотечение — это одна из распространенных причин госпитализации. Если своевременно не обнаружить и не остановить его, это приведет к развитию осложнений вплоть до смертельного исхода.
Причины структурных изменений
Специалистами доказано, что чаще всего причиной диффузных изменений тканей почек являются:
- Кальцинаты. Это камни в почках, формирующиеся из-за плохого питания, неправильного метаболизма, других нарушений. Такие образования вызывают тяжелые заболевания, которые могут проявляться различной симптоматикой и вызывать серьезные осложнения. Появление песка или камней задерживает отток мочи, провоцирует воспаление или появление почечных колик.
- Киста. Одной из частых причин изменений является образование кист, которые возникают как на правой, так и на левой почке. При задержке жидкости в нефронах зачастую формируется простая или солитарная киста. При простой развивается тонкостенное образование овальной или круглой формы, содержащее геморрагическую или серозную жидкость. Размеры таких образований могут быть от 8 до 10 см, изредка встречаются и большие, в которых может размещаться около 10 л жидкости. При устранении кисты орган восстанавливается и наступает быстрое выздоровление. Кистозно-диспластические изменения провоцируют формирование мультилокулярной кисты, имеющей вид многокамерного образования с четко выраженными очертаниями. Основная проблема таких образований в том, что они могут переходить в злокачественные.
- Опухолевые процессы. Образование опухоли даже в одной почке остановится причиной серьезных изменений в структуре органа. Данный процесс может носить как доброкачественный, так и злокачественный характер. Чтобы понять какой природы образования нужно пройти необходимое обследование.
- Наличие патологий инфекционного характера (пиелонефрит, пиелит и пр.). При таких недугах, в особенности в хронической форме, чаще всего почки истощаются, длительное воспаление приводит к уменьшению площади паренхимы почек, что существенно влияет на функционирование органа.
- Изменение эхогенности тканей почек – это признак развития таких патологий, как гломерулонефрит, хроническая почечная недостаточность, нефропатия как следствие диабета, различные воспаления, сбои в обменных процессах.
- Заболевание почек хронического характера (нефриты, уролитиаз и пр.)
- Определенные болезни эндокринной системы. Такие недуги как тиреотоксикоз, нарушения, связанные с поджелудочной железой, способствуют истончению паренхимы почек с последующей ее атрофией.
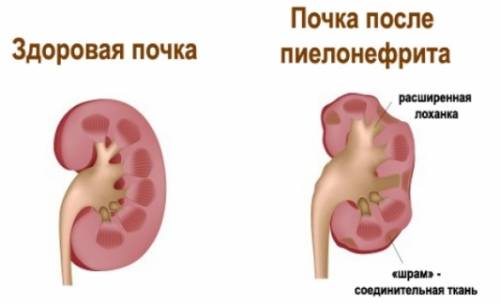
Кроме этого, вызвать патологические нарушения в структуре тканей могут возрастные изменения, наследственные заболевания, неправильно назначенная терапия, последствия перенесенных болезней, у детей — врожденные аномалии, которые имеют свойство стремительно развиваться, поэтому представляют серьезную опасность.
Как диагностировать паренхиматозное кровотечение?
Паренхиматозное кровотечение непросто диагностировать, но только так можно вовремя принять меры по его остановке и предотвратить большую потерю крови.

Среди первых признаков выделяют общую слабость, сонливость и головокружение. При этом возникает жажда, темнота в глазах и черные точки. Больной испытывает потливость и может упасть в обморок. Наблюдается постепенное падение артериального давления, усиливающееся при увеличении скорости кровопотери. При большой потере крови больной дышит очень часто и поверхностно, многократно зевает, испытывает патологическую сонливость, тремор рук, жажду. Больной сильно бледнеет, сознание становится спутанным и заторможенным.
Нередко кровопотери сопровождаются так называемым дыханием Чейна-Стокса, которое характеризуется первоначальным углублением и учащением с последующим снижением интенсивности вплоть до временной остановки. Здоровый человек может потерять не более 10–15 % объема крови за один раз без вреда и медицинских последствий. Потеря 35–40 %, то есть около двух литов за один раз, является смертельной.


Перед смертью больной впадает в кому, давление падает ниже 50 мм рт.ст., пульс не прощупывается, тело сводят судороги, кожа сухая и бледная, иногда с синим оттенком. Чаще всего это состояние необратимо, и через небольшое время наступает смерть.
При диагностике особое внимание необходимо уделять следующим признакам:
- Травмы живота, груди или поясницы: тупые, открытые, сломанные ребра.
- Наличие гематом, кровоподтеков, ссадин.
- Слабость и боль в области расположения паренхиматозных органов.
- Внешний вид: бедность, холодный пот, впавшие глаза.
- Низкое давление и высокая частота пульса.
Если у человека присутствуют эти признаки, его необходимо срочно доставить в больницу. Врач должен провести диагностику на основе собранного анамнеза, клинической картины и результатов исследований: измерения давления и пульса, УЗИ брюшной полости и грудной клетки. Если нет противопоказаний, проводят компьютерную томографию. Для определения степени кровопотери нужно узнать уровень гематокрита в крови.
Методы инструментальных исследований зависят от органа, в котором предполагается развитие процесса.
Легочное кровотечение сопровождается откашливанием крови, сильной отдышкой и стеснением в груди. Для диагностики выполняют бронхоскопию и рентген. На рентгенограмме наблюдается затемнение в нижних отделах легкого без четкого контура. Для подтверждения диагноза может выполняться рентгеноскопия – получение изображения органа на флуоресцентном экране в режиме реального времени.
При истекании крови в брюшную полость диагностику выполняют методами лапароскопии, эзофагогастродуоденоскопии, колоноскопии, ультразвукового и радиологического исследования. Печеночное кровотечение характеризуется сильными болями и геморрагическим шоком, быстро развивающимся перитонитом. Признаком начала процесса в почках является присутствие значительного количества крови в моче.
ПРОЦЕССЫ, ПРОИСХОДЯЩИЕ В ПОЧКАХ
- ультрафильтрация жидкости в почечных клубочках;
- реабсорбция (обратное всасывание);
- экскреция мочи.
УЛЬТРАФИЛЬТРАЦИЯ ЖИДКОСТИ В ПОЧЕЧНЫХ КЛУБОЧКАХ
В клубочках происходит начальный этап мочеобразования — ультрафильтрация из плазмы крови в капсулу почечного клубочка всех низкомолекулярных компонентов плазмы крови.
Кроме того, в процессе канальцевой секреции клетки эпителия нефрона захватывают некоторые вещества из крови и межклеточной жидкости и переносят их в просвет канальца.
Такм образом в сутки образуется примерно 170 л первичной мочи.
Состав первичной мочи подобен составу плазмы крови, лишенному белка:
- вода
- минеральные соли
- низкомолекулярные соединения (в т. ч. токсины, аминокислоты, глюкоза, витамины)
- НЕТ БЕЛКОВ (следовые количества)
- НЕТ ФОРМЕННЫХ ЭЛЕМЕНТОВ КРОВИ
РЕАБСОРБЦИЯ (ОБРАТНОЕ ВСАСЫВАНИЕ)
Второй этап связан с реабсорбцией в кровеносные капилляры всех ценных для организма веществ: воды, ионов (Na+Na+, Cl−Cl−, HCO−3HCO3−), аминокислот, глюкозы, витаминов, белков, микроэлементов. Реабсорбция натрия и хлора представляет собой наиболее значительный по объему и энергозатратам процесс.
Обратное всасывание происходит во время прохождения первичной мочи через систему извитых канальцев. Для этой цели выносящая артериола вторично распадается на сеть капилляров, опутывающих канальца: через их тонкие стенки и просходит обратное всасывание нужных организму веществ.
Небольшое количество профильтровавшегося в клубочках белка реабсорбируется клетками проксимальных канальцев. Выделение белков с мочой в норме составляет не более 20 — 75 мг в сутки, а при заболеваниях почек оно может возрастать до 50 г в сутки. Увеличение выделения белков с мочой (протеинурия) может быть обусловлено нарушением их реабсорбции либо увеличением фильтрации.
В результате фильтрации, реабсорбции и секреции от 180 л первичной мочи остается только 1,5 л концентрированного раствора «ненужных» веществ — вторичная моча.
Состав вторичной мочи:
- вода
- соли
- токсины
- продукты метаболизма (в т.ч. остатки лекарственных препаратов)
ЭКСКРЕЦИЯ ВЕЩЕСТВ
Вторичная моча через собирательные трубки поступает в почечные лоханки.
В среднем человек производит приблизительно 1,5 литра мочи в сутки.
Из почек моча по мочеточникам поступает в мочевой пузырь.
Вместимость мочевого пузыря в среднем 600 мл.
Обычно содержимое мочевого пузыря стерильно.
Стенка мочевого пузыря имеет мышечный слой, который, сокращаясь, обуславливает мочеиспускание.
Мочеиспускание — произвольный (контролируемый сознанием) рефлекторный акт, запускаемый рецепторами натяжения в стенке мочевого пузыря, посылающими в головной мозг сигнал о наполнении мочевого пузыря.
Поток мочи при её выделении из мочевого пузыря регулируется круговыми мышцами-сфинктерами. При начале опорожнения мочевого пузыря его сфинктер расслабляется, а мышцы стенки сокращаются, создавая поток мочи.
В процессе метаболизма белков и нуклеиновых кислот образуются различные продукты азотистого обмена: мочевина, мочевая кислота, креатинин и др.
При нарушении выведения мочевой кислоты развивается подагра.
Почка
Это парный выделительный орган, который включён в мочеотделительную систему органов, и расположен в области поясницы на задней стенке брюшной полости, по бокам позвоночника.
Главной функцией является выделительная, которая достигается при помощи процессов секреции и фильтрации. Орган имеет форму боба, снаружи покрыт плотной гладкой пластинкой, которая носит название фиброзная капсула. По причине того, что правая почка граничит с печенью, то она находится несколько ниже. Каждая из почек имеет примерно миллион нефронов, которые обеспечивают их функциональную работу.
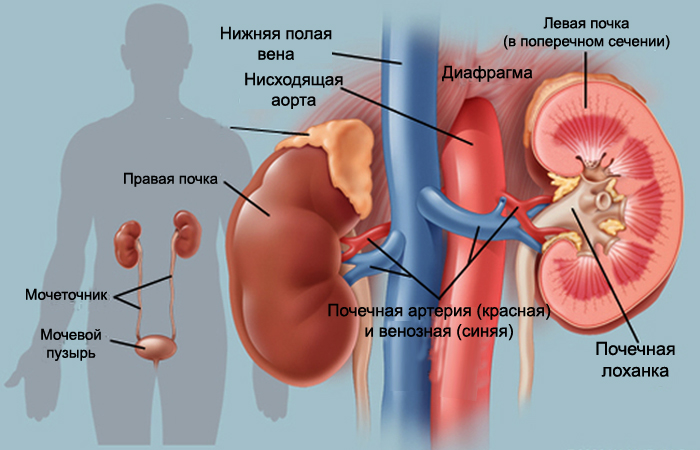
Кровоснабжение происходит с помощью почечных артерий, прилегающих к аорте. Почки влияют на поддержание кислотно – щелочного равновесия плазмы крови.
Строение почки слагается из: мозгового вещества, почечных пирамид. выносящей и приносящей артериол. почечной артерии и вены. мочеточника. почечных ворот и лоханки. фиброзной капсулы. почечных чашек. верхнего и нижнего почечных полюсов. нефронов. почечного столба.
Как лечить диффузии?
Единственно правильного метода лечения диффузных изменений и восстановления паренхимы не существует, поскольку они являются одним из симптомов других заболеваний. Когда первопричиной являются инфекционные болезни, первым делом для восстановления необходимо обнаружить инфекционный очаг. Больному назначаются антибиотики, диета и отдых. Лечить проблемы с оттоком мочи необходимо назначенными врачом медикаментами, при этом придерживаясь специального режима питания. Если паренхима не восстанавливается, прибегают к хирургическим методам. Самолечение при любых заболеваниях паренхимы — исключено.
Лёгкие
Это парный дыхательный орган человека, основной функцией которого является газообмен. Размещены легкие в полости груди, имеют полуконусную форму и выпуклую поверхность, снабжают гемоглобин кислородом, выводят углекислый газ из организма. Другие органы расположены между лёгкими (нервы, бронхи, сердце, кровеносные сосуды, аорта и другие).
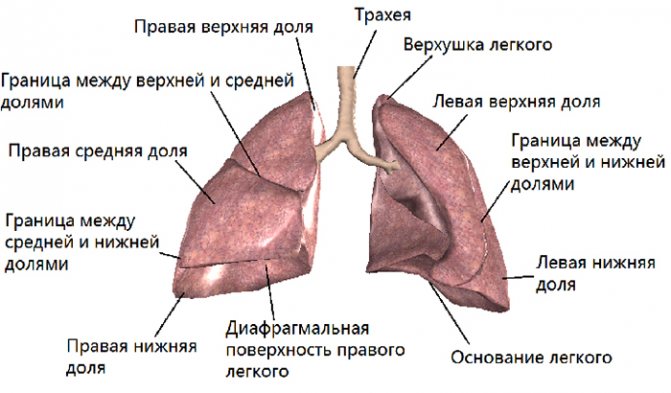
Вес лёгких у взрослого человека составляет один килограмм. Их объём вмещает примерно один литр воздуха. Одно из лёгких состоит из двух долей, а второе из трёх, они покрыты серозной оболочкой, одно из которых имеет десять, а второе восемь сегментов. Лёгкие формируют древовидные разветвлённые бронхи.
Состоят из сегментов, которые вентилируются с помощью сегментарного бронха и ветви лёгочной артерии. Артерия и бронх находятся в самом центре сегмента. А вены, за счёт которых происходит отток крови от сегмента, находятся в перегородках что между соседними сегментами.
Селезёнка
Это непарный крупнейший лимфоидный орган, находящийся в верхней области брюшной полости, с левой стороны, позади желудка. Имеет плоскую и длинную форму полусферы и напоминает железу.
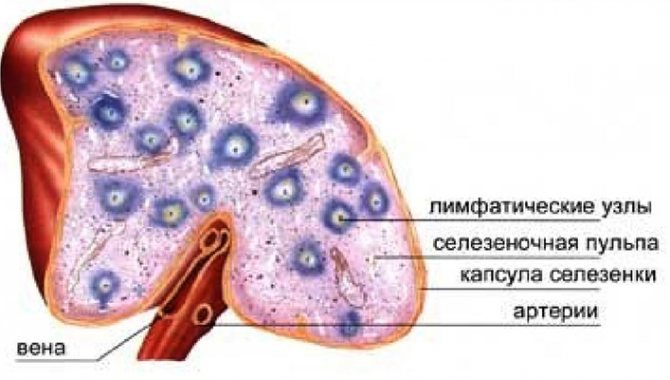
Селезёнка выполняет иммунную и кроветворную функции, образовывает лейкоциты и накапливает тромбоциты, а также принимает участие в фильтрации бактериальных частиц и обмене веществ. Считается, что функции селезёнки не изучены на 100%. В её строение входят: капсула. белая пульпа, включающая первичный фолликул, маргинальную зону и периартериолярную лимфоидную муфту. трабекула. васкулярный синусоид. красная пульпа. герминативный центр. вена и артерия.
Гормоны для женщин
Женские гормоны и их функции:
Эстроген необходим для осуществления нормальной работы детородных органов. Оказывает влияние на состояние кожи, волос, ответственен за черты характера и фигуру.
Прогестерон играет главную роль в вынашивании ребенка. Часто называют гормоном беременности.
Лютеонизирующий и фолликулостимулирующие гормоны важны для репродуктивных функций. При их недостаче или избытке происходит прекращение роста фолликулов, что приводит к бесплодию.
Пролактин отвечает за выработку молока в период вскармливания ребенка, но если он повышен не из-за кормления грудью, то происходит прекращение овуляции. Отвечает за водно-солевой баланс.
Строение и функции ткани
Паренхима почек – это основная ткань почки. Паренхиматозный слой осуществляет такую важную функцию, как обеспечение водно-электролитного равновесия в организме человека, очищение крови, принимает непосредственное участие в обменных процессах, выводе продуктов метаболизма.
Наиболее важным ее показателем является толщина, по ней определяют работоспособность органа. Толщина данного слоя, даже если почки в норме, может изменяться в зависимости от возраста.
В норме толщина паренхимы почки может составлять от 14 до 26 мм, в старости ее размеры уменьшаются до 10-11 мм. Данная ткань состоит из двух основных слоев:
- Корковый. Это внешний слой, который находится под капсулой. В корковом веществе размещается огромное количество клубочков и канальцев (нефронов), где образовывается моча. Каждый из этих нефронов паренхимы связан с множеством сосудов. Подсчитано, что их существует около миллиона, однако в работе задействована только лишь третья их часть.
- Мозговой. Выполняет также немаловажную роль в мочевыделительной системе человека. Из коркового слоя первичная урина попадает в мозговой, где происходит процесс реабсорбции (обратного всасывания), благодаря чему образовывается вторичная моча, которая попадает в почечные чашки и лоханку, которая переходит в мочеточник. Между этими двумя слоями четкой границы не существует.
Необходимо помнить, что ткань паренхимы обладает уникальной способностью восстанавливаться, поэтому своевременная терапия способна полностью восстановить функционирование органа. Также стоит отметить, что процесс восстановления во многом зависит от метаболизма и состояния иммунной системы у больного.
Патологии паренхимы
В человеческом организме наиболее часто болезненные изменения паренхимы происходят в:
- печени;
- почках;
- щитовидной железе;
- предстательной железе.
В почках и печени наиболее часто возникают:
- опухоль;
- диффузия ткани;
- реактивные изменения;
- амилоидоз почек;
- накопление солей — кальцинат;
- истончение;
- киста.
Доброкачественные опухоли диагностируются как аденома, онкоцитома, ангимилиома. Они не имеют симптомов на начальной стадии, так же, как и рак. Обычный рентген не показывает изменение в тканях. Только в печени лучи проникают хуже при уплотнении ткани.
Диффузия паренхимы возникает вследствие вирусных инфекций, нарушений в работе органов печени, эндокринной системы. Диффузия возникает на фоне болезней:
- панкреатит;
- гепатит;
- цирроз;
- мочекаменная болезнь;
- жировая инфильтрация;
- образование в почках камней;
- диабет.
Причиной диффузии – утонения слоя в почках, является возраст. После 55 лет для человека размер паренхимы 11 мм является нормой.
Амилоидоз возникает в почках при нарушении белково-углеродного обмена. В тканях откладывается белок группы амилоидов. Его скопление вызывает почечную недостаточность, гибель нефронов – рабочих клеток почек, и замещение их соединительной тканью.
Реактивные изменения ткани часто сопровождаются болью. Они возникают в результате воспаления и могут сопровождаться повышением уровня глюкозы в крови и диспепсией – нарушениями в работе желудка, замедленное переваривание пищи.
Эхоструктура почки
УЗИ оценивает органы и ткани по их способности отражать или пропускать ультразвуковые волны. Если волны свободно проходят (структура полая или заполнена жидкостью), то говорят о ее анэхогенности, эхонегативности. Чем плотнее ткань, тем лучше она отражает ультразвук, тем лучше ее эхогенность. Камни, например, показывают себя как структуры, у которых эхогенность повышена (гиперэхогенны).
В норме на УЗИ у почки неоднородная структура:
- пирамиды – гипоэхогенны;
- корковое вещество и столбы – изоэхогенны (одинаковые между собой);
- синусы – гиперэхогенны за счет соединительной, фиброзной, жировой тканей и находящихся там сосудов и вершин пирамид. Чашечно-лоханочный комплекс в норме не визуализируется.
Патологии паренхимы
В человеческом организме наиболее часто болезненные изменения паренхимы происходят в:
- печени;
- почках;
- щитовидной железе;
- предстательной железе.
В почках и печени наиболее часто возникают:
- опухоль;
- диффузия ткани;
- реактивные изменения;
- амилоидоз почек;
- накопление солей — кальцинат;
- истончение;
- киста.
Доброкачественные опухоли диагностируются как аденома, онкоцитома, ангимилиома. Они не имеют симптомов на начальной стадии, так же, как и рак. Обычный рентген не показывает изменение в тканях. Только в печени лучи проникают хуже при уплотнении ткани.
Диффузия паренхимы возникает вследствие вирусных инфекций, нарушений в работе органов печени, эндокринной системы. Диффузия возникает на фоне болезней:
- панкреатит;
- гепатит;
- цирроз;
- мочекаменная болезнь;
- жировая инфильтрация;
- образование в почках камней;
- диабет.
Причиной диффузии – утонения слоя в почках, является возраст. После 55 лет для человека размер паренхимы 11 мм является нормой.
Амилоидоз возникает в почках при нарушении белково-углеродного обмена. В тканях откладывается белок группы амилоидов. Его скопление вызывает почечную недостаточность, гибель нефронов – рабочих клеток почек, и замещение их соединительной тканью.
Реактивные изменения ткани часто сопровождаются болью. Они возникают в результате воспаления и могут сопровождаться повышением уровня глюкозы в крови и диспепсией – нарушениями в работе желудка, замедленное переваривание пищи.
Кальцинат – накопление в почках, мочевом пузыре солей кальция. Патология появляется как следствие острых форм заболеваний:
- гломерулонефрит;
- пиелонефрит;
- пневмония;
- туберкулез.
 Кальцинат – накопление в почках, мочевом пузыре солей кальция
Кальцинат – накопление в почках, мочевом пузыре солей кальция
К внешним симптомам относятся песок в моче, отеки, боль в пояснице. Часто возникает у женщин цистит.
Истончение – усыхание, уменьшение почек и печени происходит при интоксикации организма лекарственными препаратами. Обычно это следствие передозировки или неправильного терапевтического лечения. Сжатие органа может произойти вследствие перенесенного инфекционного заболевания.
Киста представляет собой доброкачественное образование, вырост из тонкой ткани с серозной жидкостью внутри.
органы выделительной системы
| орган | выделяемое вещество |
| почки |
избыток воды неорганические и органические вещества конечные продукты обмена токсины |
| легкие |
углекислый газ пары воды некоторые летучие вещества (например, пары эфира и хлороформа при наркозе, пары алкоголя при опьянении) |
| слюнные железы |
тяжелые металлы лекарственные вещества (например, морфий и хинин) чужеродные органические соединения |
| печень |
продукты азотистого обмена (мочевина) гормоны (например, тироксин) продукты распада гемоглобина токсины лекарственные препараты |
| поджелудочная железа |
тяжелые металлы лекарственные вещества |
| кишечные железы |
тяжелые металлы лекарственные вещества |
| кожа |
вода соли молочная кислота мочевина мочевая кислота токсины |