Синдром черджа стросса что это такое
Содержание:
- Клинические проявления
- Признаки и симптомы синдрома CHARGE
- Как диагностируют синдром Черджа-Стросса?
- Диагностика
- Диагностика синдрома Черджа-Стросса
- Лечение синдрома Черджа-Стросс
- Диагностика
- Этиологические факторы
- Дифференциальная диагностика
- Исследовательская терапия
- Принципы диагностики
- Клинические проявления
- Симптомы синдрома Черджа-Стросс
- Симптомы Синдрома Черджа-Стросс
- Симптомы и признаки синдрома Черджа — Стросс
- Симптомы
- Общее описание
- Вопросы пользователей (12)
Клинические проявления
При синдроме Черджа-Стросс в патологический процесс могут вовлекаться практически все органы и системы нашего организма.
Наиболее характерно для данной патологии поражение дыхательных путей. Возникают:
- аллергический ринит;
- бронхиальная астма;
- инфильтраты в ткани легких.
Поражения желудочно-кишечного тракта разнообразны. У больного могут быть диагностированы:
- гастрит;
- энтерит;
- язвенный колит;
- непроходимость кишечника;
- перфорация кишечника;
- перитонит.
При вовлечении в процесс сердечно-сосудистой системы у больного возникают:
- аритмии разной степени тяжести;
- перикардит;
- эндокардит;
- артериальная гипертензия;
- инфаркт миокарда;
- и как итог любого из хронических заболеваний сердца – сердечная недостаточность.
Со стороны периферической нервной системы синдром Чарга-Стросса может проявиться моно- или полиневропатиями (нарушения чувствительности по типу носков и перчаток), а со стороны нервной системы центральной – инсультами или энцефалопатиями.
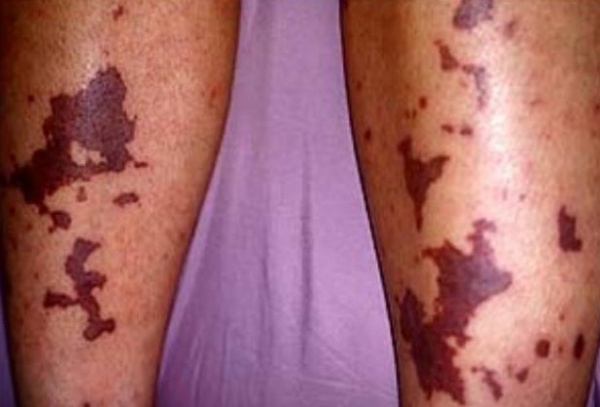
Варианты поражения кожи разнообразны:
- эритема (покраснение);
- узелки;
- крапивница (пятнисто-папулезная сыпь, склонная к слиянию);
- пурпура (точечные кровоизлияния под кожу);
- сетчатое ливедо (сетчатый рисунок, мраморность кожи);
- язвенно-некротические изменения.
При поражении почек могут возникнуть:
- некротизирующий гломерулонефрит;
- очаговый нефрит.
Со стороны опорно-двигательного аппарата:
- артропатии;
- артриты;
- миопатии;
- полимиозит.
Условно можно выделить 3 периода заболевания:
продромальный – продолжается вплоть до пары-тройки лет; характеризуется симптомами поражения дыхательных путей – у больного возникают аллергический ринит, заложенность носа, могут быть обнаружены полипы носа, рецидивирующие синуситы, а также частые тяжелые бронхиты и бронхиальная астма;
II период – в крови и пораженных тканях значительно повышается уровень эозинофилов; клинически это проявляется утяжелением бронхиальной астмы – больной говорит об очень сильных приступах кашля и экспираторной (при выдохе) одышке, может возникать кровохарканье; также пациенты обращают внимание на сильную слабость, казалось бы, необоснованное повышение температуры тела, боли в мышцах, снижение массы тела; в тяжелых случаях могут развиться эозинофильная пневмония или плеврит, появиться бронхоэктазы;
III период характеризуется преобладанием проявлений васкулита и поражением других органов и систем; течение бронхиальной астмы при этом становится более мягким; в периферической крови обнаруживается значительное повышение уровня эозинофилов – до 85 %.
Признаки и симптомы синдрома CHARGE
Как мы отмечали в первоначальном описании, синдром CHARGE связан с четко определенной картиной состояния здоровья..
Наиболее распространенными из них являются (Genetics Home Reference, 2016, Hefner, 1999, Национальная организация по редким заболеваниям, 2016):
Глазная колобома
Нарушения и врожденные аномалии могут повлиять на офтальмологическую систему через развитие трещин или перфораций в некоторых структурах глаза.
Обычно поражают сетчатку, радужную оболочку или сосудистую оболочку. Они обычно появляются на ранних стадиях развития в одном или обоих глазах.
Они могут оказать существенное влияние на способности и остроту зрения пострадавшего человека. Серьезность будет зависеть от местоположения и расширения.
На визуальном уровне мы можем идентифицировать этот тип аномалии как темную область с нерегулярными краями.
Глазная колобома является одним из наиболее распространенных клинических проявлений синдрома CHARGE. Выявляется в более чем 80% случаев с диагнозом.
Кроме того, у пострадавших могут развиться другие офтальмологические изменения:
- микрофтальмия: это орбитальный порок развития, который вызывает неполное или недостаточное образование глазных яблок. Обычно это приобретет меньший объем, чем обычно.
- анофтальмия: относится к полному отсутствию одного или обоих глазных яблок.
- светобоязнь: Повышенная чувствительность к свету и ярким раздражителям.
Этот тип аномалий обычно приводит к частичной или полной потере зрительных функций. Может быть значительная потеря зрения, увеличение слепых зон, дефицит восприятия глубины или полная слепота.
изменения сердце
У 75-80% детей, страдающих синдромом CHARGE, наблюдаются аномалии и пороки развития сердца..
Может появиться большое разнообразие изменений, наиболее частыми из которых являются тетралогия Фалло, дефект межжелудочковой перегородки, дефект предсердно-желудочкового канала и аномалии дуги аорты..
Некоторые из этих патологий вызывают легкие аритмии или минимальные осложнения. Однако другие могут стать опасными для жизни патологиями.
Пороки сердца обычно являются основной причиной смерти при синдроме CHARGE.
Атрезия Коанал
Коан это термин, используемый для обозначения ноздрей.
При синдроме CHARGE могут быть идентифицированы как сужение или неполное развитие (стеноз хоан), так и полная обструкция или закупорка отверстий (атрезия конуса)..
Этот тип аномалии может появиться в одностороннем или двустороннем порядке. Требуется срочная медицинская помощь из-за возможности сердечной недостаточности.
Задержка роста и развития
Синдром зарядки обычно имеет значительную задержку в физическом росте и интеллектуальном развитии.
Начиная с фазы плода, можно определить медленный рост, осуществляемый в условиях низкой массы тела, низкого роста и периметра черепа, меньших, чем ожидалось, для пола и времени биологического развития..
Приобретение эволюционных вех, особенно связанных с психомоторными функциями, обычно представляет собой медленный ритм.
Эти типы нарушений связаны со значительным дефицитом гормона роста. В других случаях это может быть связано с питательными или сердечными изменениями.
Мочеполовые расстройства
Мы можем выявить аномалии в анатомическом развитии гениталий, а также изменения, связанные с половым созреванием.
В случае мужчин наиболее распространенным является выявление крипторхизма (отсутствие опущения яичек), микропениса или гипоспадии (дефектное расположение отверстия мочеиспускательного канала)..
С другой стороны, у большинства женщин развиваются половые губы или матка с уменьшенным расширением..
Степень пубертатного развития обычно отсутствует или задерживается, поэтому многие из пострадавших нуждаются в гормональном лечении.
Слуховые изменения
Наиболее распространенным является выявление различных пороков развития в слуховых павильонах, то есть в ушах:
- Отсутствие доли или частичное развитие этого.
- Широкие и короткие уши.
- Треугольные складки кожи.
- Низкое и отдельное развертывание.
- Двусторонняя асимметрия.
На уровне среднего уха имеются также другие типы изменений, связанных с пороками развития костной структуры. Можно определить вторичное развитие глухота передачи.
Во внутреннем ухе мы можем выявить улитковые дефекты и частичное или полное отсутствие полукруглых каналов, поэтому у пострадавших должны быть проблемы с равновесием.
Как диагностируют синдром Черджа-Стросса?
Диагностические критерии Американской коллегии ревматологов (1990):
- Астма;
- Эозинофилия более 10%;
- Моно- или полинейропатия;
- Летучие легочные инфильтраты;
- Синуситы;
- Экстраваскулярная тканевая эозинофилия.
При наличии 4 признаков из 6 чувствительность – 85%, специфичность – 97%. Для диагностики синдрома имеет значение также особая тяжесть бронхиальной астмы с частыми обострениями и нестабильным течением.
Лабораторная диагностика
Выраженная эозинофилия крови (до 30 — 50% и более). Число эозинофилов превышает 1,5 — 109/л. С назначением ГКС содержание эозинофилов крови быстро снижается. Значительно повышено содержание общего IgE в крови. Большое диагностическое значение имеет повышенное количество в крови АНЦА. Значительно повышена СОЭ.
Диагностика
Больные синдромом Черджа-Строcс за первичной помощью обычно обращаются к различным специалистам — отоларингологу , пульмонологу, аллергологу, неврологу , кардиологу , гастроэнтерологу и поздно попадают к ревматологу . Диагностика синдрома Черджа-Стросс основана на клинико-лабораторных данных и результатах инструментальных исследований. Диагностическими критериями синдрома Черджа-Стросс считаются: гиперэозинофилия (>10% от общего числа лейкоцитов), бронхиальная астма, моно- или полинейропатия, синусит, эозинофильные инфильтраты в легких, экстраваскулярные некротизирующие гранулемы. Наличие не менее 4-х критериев подтверждает диагноз в 85% случаев.
При синдроме Черджа-Стросс также выявляется анемия, лейкоцитоз, повышение СОЭ и уровня общего IgE. Для более половины случаев синдрома Черджа-Стросс характерно обнаружение перинуклеарных антител с антимиелопероксидазной активностью (рANCA).
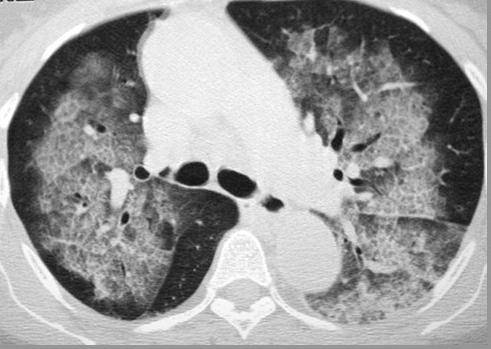
Рентгенография органов грудной клетки при синдроме Черджа-Стросс позволяет обнаружить быстро исчезающие, ограниченные затемнения и очаговые тени в легких, наличие плеврального выпота. При биопсии легкого определяется гранулематозное воспаление мелких сосудов, инфильтраты в околососудистом пространстве, содержащие эозинофилы. Дифференциальную диагностику синдрома Черджа-Стросс следует проводить с узелковым полиартериитом, гранулематозом Вегенера , хронической эозинофильной пневмонией, идиопатическим гиперэозинофильным синдромом, микроскопическим полиангиитом .
Диагностика синдрома Черджа-Стросса
Общий анализ крови: превышение на 10% количества эозинофилов; увеличение скорости оседания эритроцитов.
Общий анализ мочи: появление белка и повышение количества эритроцитов.
Компьютерная томография легких: визуализация паренхиматозных инфильтратов, которые, как правило, располагаются по периферии; утолщение стенок бронхов; в ряде мест расширены, видны бронхоэктазы.
Трансбронхиальная биопсия, биопсия кожи и подкожной клетчатки: выраженная эозинофильная инфильтрация стенки мелких сосудов, некротизирующие гранулемы.
Микроскопия плеврального экссудата: выявление эозинофилии.
Микроскопия бронхоальвеолярного лаважа: выявление эозинофилии.
Иммунологическое исследование: повышение содержания антител ANCA
Принципиальное внимание уделяют повышению уровня общего IgE и перинуклеарных антител с антимиелопероксидазной активностью (PANCA).
Эхокардиографическое исследование: признаки митральной регургитации, фиброзные изменения в сердечной мышце.
Лечение синдрома Черджа-Стросс
Лечение предполагает длительное назначение высоких доз системных глюкокортикостероидов. По мере улучшения состояния дозу препаратов снижают. При наличии поражений сердечно-сосудистой системы, легких, множественного мононеврита возможно применение пульс-терапии метилпреднизолоном. При неэффективности глюкокортикостероидов используются цитостатики (циклофосфамид, азатиоприн, хлорбутин), которые способствуют более быстрой ремиссии и снижению риска рецидивов, но создают высокий риск инфекционных осложнений. Перед началом терапии отменяются все лекарственные препараты, к которым у больного выявлена сенсибилизация.
Диагностика
Врач проводит физический осмотр на основные и второстепенные признаки расстройства, перечисленные выше. Другие подобные нарушения должны быть исключены, такие как:
- синдром делеции 22q11.2;
- расстройство Мовата –Вильсона;
- синдром Кабуки;
- синдром Каллмана;
- гаплоинтенсивность EFTUD2 (множественные врожденные аномалии, умственная неполноценность, характеризующиеся ассоциацией мандибулофациального дизостоза с нарушением уха, слуха, расщелиной неба, атрезия хонала, микроцефалия, умственная инвалидность, атрезия пищевода, врожденные пороки сердца, дефекты лучевых лучей).
CHD7 и KMT2D функционируют на тех же механизмах модификации хроматина, что дает объяснение фенотипического перекрытия между синдромами Кабуки и CHARGE.
Молекулярное генетическое тестирование доступно для мутаций CHD7. Если анализ отрицательный, следует провести SNP, поскольку иногда происходит субмикроскопическое изменение хромосомы 8q12.2. Когда оба теста отрицательны, необходимо провести секцию генома, поскольку другие ошибки имеют схожие клинические особенности.
Этиологические факторы
Причинные факторы до настоящего момента практически не выявлены. Патогенетический механизм имеет связь с воспалительным процессом иммунного характера, пролиферативно-деструктивными трансформациями и гиперпроницаемостью стенки сосуда, тромбообразованием, геморрагиями и ишемией в очаге деструкции сосуда.
Немаловажную роль в формировании отводят повышенному титру антинейтрофильных цитоплазматических антител к нейтрофильным ферменты. Такие антитела способствуют ранней дегрануляции и расстройству чрезэндотелиального мигрирования активированных гранулоцитов. Трансформации в сосудах ведут к возникновению множественных тканевых и органных эозинофильных инфильтраций с формированием некротизирующихся гранулем.
Основу патологического процесса составляет повреждение легочной ткани. При гистоисследовании обнаруживаются интерстициальные и периваскулярные эозинофильные инфильтрации в стенке капилляров легких, бронхов, бронхиол и альвеол, перисосудистых и перилимфатических тканях. Инфильтративным очагам свойственна различная форма, типичная локализация их в нескольких легочных сегментах, однако, могут переходить на толщу доли. Острофазные воспаления сочетаются с рубцовыми склеротическими сосудистыми и тканевыми трансформациями.
Провоцирующими факторами могут стать и очаги инфекции в организме, вакцинирование, аллергии, стрессовые состояния, переохлаждение, излишнее инсолирование, беременность и роды.
Дифференциальная диагностика
СЧС проводится с гранулематозом Вегенера, гиперэозинофильным синдромом,узелковым полиартериитом,микроскопическим полиангиитом; она не представляет трудностей, если брать за основу клинические проявления первичного системного васкулита. Однако морфологическое различие представляет определенные трудности при разграничении близких по своим проявлениям васкулитов. Наибольшую диагностическую значимость имеют некротизирующий васкулит, эозинофильная пневмония, экстраваскулярный гранулематоз, которые патогномоничны для СЧС. Так, при гранулематозе Вегенера не происходит интенсивной инфильтрации эозинофилами, в то время как образование асептической некротической полости более характерно для ранних его стадий, а при СЧС возможно лишь на далеко зашедших стадиях болезни. Экстраваскулярная гранулема не встречается при узелковом полиартериите, и поражение легких не является ведущим проявлением при этом васкулите. Более сложна дифференциальная диагностика между хронической эозинофильной пневмонией и СЧС, так как инфильтрация легких эозинофилами морфологически очень близка. Задача усложняется также и тем, что при хронической эозинофильной пневмонии могут быть обнаружены проявления умеренно выраженного васкулита. Однако некротизирующий гранулематоз встречается только при СЧС.
Исследовательская терапия
Проводятся исследования для оценки использования внутривенных инфузий с антителами (иммуноглобулинами), полученными из плазмы (иммунный глобулин, IVIG) в качестве лечения затронутых лиц, которые имеют неполный ответ на кортикостероидную или цитотоксическую терапию.
Согласно сообщениям, у некоторых людей с синдромом Чарга Стросса ежемесячная терапия ИВГГ приводит к снижению уровня белых кровяных клеток (эозинофилов), улучшению функции легких, дополнительному улучшению других связанных симптомов.
Необходимы дальнейшие исследования для определения долгосрочной безопасности и эффективности терапии IVIG.
Исследователи изучают использование внутривенных доз метилпреднизолона и циклофосфамида для лечения людей с синдромом Чарга-Стросса. Первоначальные результаты были положительными.
Дополнительные препараты, включая интерферон альфа, ритуксимаб, анти-интерлейкин-5 (ИЛ-5), изучаются как потенциальное лечение.
Интерферон альфа показал многообещающие результаты в исследовании. Необходимо провести дополнительные исследования, чтобы определить эффективность этих потенциальных методов лечения.
Принципы диагностики
Как правило, лица, страдающие синдромом Черджа-Стросс, за первичным диагнозом идут не к ревматологу, а к специалисту любого другого профиля в зависимости от симптомов их болезни:
- терапевту;
- пульмонологу;
- гастроэнтерологу;
- кардиологу и прочим.
И лишь при обследовании обнаруживается взаимосвязь между несколькими заболеваниями человека (например, бронхиальной астмой, крапивницей и гастритом), а также характерные для системной патологии изменения в анализах. Когда у врача возникает подозрение на какую-либо системную патологию у его пациента, он направляет последнего к ревматологу, который и выставит окончательный диагноз.
Ревматолог выслушает жалобы больного, ознакомится с анамнезом его заболевания и жизни, проведет объективное обследование, а затем назначит пациенту лабораторные и инструментальные методы исследования:
- клинический анализ крови (выявит анемию, эозинофилию, повышенную концентрацию лейкоцитов, высокую СОЭ);
- биохимический анализ крови (повышенный уровень иммуноглобулина Е и перинуклеарные антитела (ANCA));
- рентгенографию органов грудной клетки (очаговые тени, признаки выпота в плевральную полость и другие изменения);
- биопсию легкого (морфологические изменения, описанные выше);
- прочие методы диагностики, в зависимости от выявленной или подозреваемой патологии.
Диагностические критерии
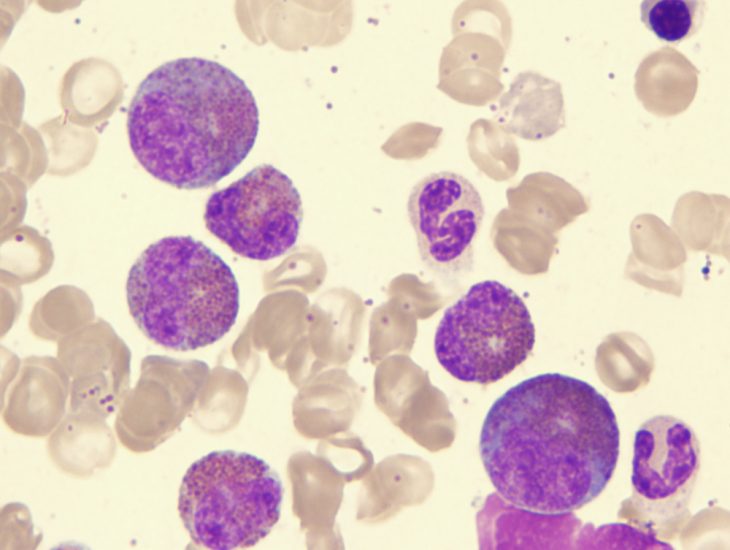 В общем анализе крови человека, страдающего синдромом Черджа-Стросс, обнаружится высокое содержание эозинофилов — более 10 %.
В общем анализе крови человека, страдающего синдромом Черджа-Стросс, обнаружится высокое содержание эозинофилов — более 10 %.
Специалистами разработаны критерии, позволяющие с высокой долей вероятности судить о наличии или отсутствии у больного синдрома Чарджа-Стросс:
- Бронхиальная астма (приступы удушья в анамнезе или обнаруженные врачом диффузные сухие хрипы на выдохе).
- Высокий уровень в крови эозинофилов – более 10 %.
- В анамнезе – аллергические заболевания (поллиноз, пищевая или контактная аллергия).
- Симптомы поражения периферической нервной системы – невропатии, особенно по типу носков и перчаток.
- Инфильтраты в легких – транзиторные (на одном и том же месте) или мигрирующие, обнаруженные на рентгенограмме.
- Клинические признаки поражения околоносовых пазух или соответствующие изменения на рентгенограмме.
- Результаты биопсии: скопления эозинофилов вне кровеносных сосудов.
Если у больного имеют место 4 и более из вышеперечисленных критериев, ему выставляют диагноз «синдром Черджа-Стросс».
Дифференциальная диагностика
Синдром Чарга-Стросса протекает сходно с некоторыми другими заболеваниями. Следует отличать их друг от друга, поскольку неправильный диагноз повлечет за собой неадекватное лечение, которое не улучшит состояние больного
Дифференциальную диагностику важно провести с:
- гранулематозом Вегенера;
- узелковым полиартериитом;
- микроскопическим полиангиитом;
- эозинофильной пневмонией;
- идиопатическим гиперэозинофильным синдромом и так далее.
Клинические проявления
При синдроме Черджа-Стросс в патологический процесс могут вовлекаться практически все органы и системы нашего организма.
Наиболее характерно для данной патологии поражение дыхательных путей. Возникают:
- аллергический ринит;
- бронхиальная астма;
- инфильтраты в ткани легких.
Поражения желудочно-кишечного тракта разнообразны. У больного могут быть диагностированы:
- гастрит;
- энтерит;
- язвенный колит;
- непроходимость кишечника;
- перфорация кишечника;
- перитонит.
При вовлечении в процесс сердечно-сосудистой системы у больного возникают:
- аритмии разной степени тяжести;
- перикардит;
- эндокардит;
- артериальная гипертензия;
- инфаркт миокарда;
- и как итог любого из хронических заболеваний сердца – сердечная недостаточность.
Со стороны периферической нервной системы синдром Чарга-Стросса может проявиться моно- или полиневропатиями (нарушения чувствительности по типу носков и перчаток), а со стороны нервной системы центральной – инсультами или энцефалопатиями.
Варианты поражения кожи разнообразны:
- эритема (покраснение);
- узелки;
- крапивница (пятнисто-папулезная сыпь, склонная к слиянию);
- пурпура (точечные кровоизлияния под кожу);
- сетчатое ливедо (сетчатый рисунок, мраморность кожи);
- язвенно-некротические изменения.
При поражении почек могут возникнуть:
- некротизирующий гломерулонефрит;
- очаговый нефрит.
Со стороны опорно-двигательного аппарата:
- артропатии;
- артриты;
- миопатии;
- полимиозит.
Условно можно выделить 3 периода заболевания:
продромальный – продолжается вплоть до пары-тройки лет; характеризуется симптомами поражения дыхательных путей – у больного возникают аллергический ринит, заложенность носа, могут быть обнаружены полипы носа, рецидивирующие синуситы, а также частые тяжелые бронхиты и бронхиальная астма;
II период – в крови и пораженных тканях значительно повышается уровень эозинофилов; клинически это проявляется утяжелением бронхиальной астмы – больной говорит об очень сильных приступах кашля и экспираторной (при выдохе) одышке, может возникать кровохарканье; также пациенты обращают внимание на сильную слабость, казалось бы, необоснованное повышение температуры тела, боли в мышцах, снижение массы тела; в тяжелых случаях могут развиться эозинофильная пневмония или плеврит, появиться бронхоэктазы;
III период характеризуется преобладанием проявлений васкулита и поражением других органов и систем; течение бронхиальной астмы при этом становится более мягким; в периферической крови обнаруживается значительное повышение уровня эозинофилов – до 85 %.
Симптомы синдрома Черджа-Стросс
В своем развитии синдром Черджа-Стросс проходит три стадии. Продромальная стадия может длиться несколько лет. При типичном течении синдром Черджа-Стросс начинается с поражения респираторного тракта. Появляются аллергический ринит, симптомы носовой обструкции, полипозные разрастания слизистой носа, рецидивирующие синуситы, затяжные бронхиты с астматическим компонентом, бронхиальная астма.
Вторая стадия синдрома Черджа-Стросс характеризуется повышением уровня эозинофилов в периферической крови и тканях; проявляется тяжелыми формами бронхиальной астмы с сильными приступами кашля и экспираторного удушья, кровохарканьем. Приступы бронхоспазма сопровождаются выраженной слабостью, длительной лихорадкой, миалгией, похуданием. Хроническая эозинофильная инфильтрация легких может привести к развитию бронхоэктатической болезни, эозинофильной пневмонии, эозинофильного плеврита. При появлении плеврального выпота отмечаются боли в грудной клетке при дыхании, усиление одышки.
Третья стадия синдрома Черджа-Стросс характеризуется развитием и доминированием признаков системного васкулита с полиорганным поражением. При генерализации синдрома Черджа-Стросс степень тяжести бронхиальной астмы уменьшается. Период между появлением симптомов бронхиальной астмы и васкулита составляет в среднем 2-3 года (чем короче промежуток, тем неблагоприятнее прогноз заболевания). Отмечается высокая эозинофилия (35-85%). Со стороны сердечно-сосудистой системы возможно развитие миокардита, коронарита, констриктивного перикардита, недостаточности митрального и трехстворчатого клапанов, инфаркта миокарда, пристеночного фибропластического эндокардита Леффлера. Поражение коронарных сосудов может стать причиной внезапной смерти больных синдромом Черджа-Стросс.
Для поражения нервной системы характерны периферическая нейропатия (мононейропатия, дистальная полинейропатия «по типу перчаток или чулок»; радикулопатии, нейропатия зрительного нерва), патология ЦНС (геморрагический инсульт, эпилептические приступы, эмоциональные расстройства). Со стороны ЖКТ отмечается развитие эозинофильного гастроэнтерита (абдоминальные боли, тошнота, рвота, диарея), реже — кровотечения, перфорация желудка или кишечника, перитонит, кишечная непроходимость.
При синдроме Черджа-Стросс возникает полиморфное поражение кожи в виде болезненной геморрагической пурпуры на нижних конечностях, подкожных узелков, эритемы, крапивницы и некротических пузырьков. Часто наблюдаются полиартралгии и непрогрессирующий мигрирующий артрит. Поражение почек встречается редко, носит невыраженный характер, протекает в форме сегментарного гломерулонефрита и не сопровождается ХПН.
Симптомы Синдрома Черджа-Стросс
На фоне неспецифических симптомов, таких же, как при узелковом периартериите (недомогание, лихорадка, снижение аппетита, похудание), на первый план при синдроме Черджа-Стросс выходит поражение легких
. Наблюдаются тяжелые приступы бронхиальной астмы и затемнения в легких, обычно быстропреходящие – летучие легочные инфильтраты.
В течении синдрома Черджа-Стросс условно выделяют 3 основные фазы.
В продромальный период
, который может длиться до 30 лет, у больных имеют место различные аллергические реакции, включающие ринит, поллиноз и астму.
Второй этап
характеризуется эозинофилией крови и тканей. В этот период у больных нередко диагностируются синдром Лефлера, эозинофильная пневмония или эозинофильный гастроэнтерит.
В третьей фазе
в клинической картине болезни превалируют признаки системного васкулита.
Основное проявление заболевания — синдром гиперреактивности бронхов
. В большинстве случаев он предшествует клиническим проявлениям системного васкулита. Нередко отмечается присоединение легочной инфекции с развитием инфекционно-зависимой формы бронхиальной астмы и бронхоэктатической болезни. Инфильтраты в легких выявляются у двух третей больных синдромом Черджа-Стросс. У трети больных обнаруживается плеврит с эозинофилией в плевральной жидкости.
Вовлечение в процесс ЖКТ
проявляется болями в животе и диареей, иногда кровотечением. Эти синдромы обусловлены как эозинофильным гастроэнтеритом, так и васкулитом стенки кишки. Последний может привести к перфорации кишечника, перитониту и кишечной непроходимости.
Поражение сердца
— проявляется клинически у трети больных, однако при аутопсии его выявляют в 62% случаев, и в 23% случаев оно служит причиной смерти.
Различные изменения на ЭКГ выявляются почти у половины больных.
В трети случаев отмечается развитие острого или констриктивного перикардита, сердечной недостаточности.
Реже встречаются инфаркт миокарда, артериальная гипертензия. Описан эндокардит Лефлера.
Изменения кожи
– встречается у 70% больных. При синдроме Черджа-Стросс они встречаются даже чаще, чем при классическом узелковом периартериите. К ним относятся:
- кожные и подкожные узлы
- геморрагическая сыпь
- эритема
- крапивница
- кожные некрозы
- сетчатое ливедо
Поражение почек
встречается реже, чем другие проявления заболевания. Оно протекает менее злокачественно, чем при гранулематозе Вегенера или узелковом полиартериите. У половины больных синдромом Черджа-Стросс выявляется очаговый нефрит, часто приводящий к повышению АД. У больных, имеющих антинейтрофильные плазматические антитела, отмечается развитие некротизирующего гломерулонефрита.
Поражение суставов
в виде полиартрита или полиартралгий наблюдается — у 50% больных синдромом Черджа-Стросс. Характерен непрогрессирующий мигрирующий артрит крупных и мелких суставов. Изредка встречаются миалгии и миозит.
Симптомы и признаки синдрома Черджа — Стросс
Синдром имеет 3 фазы, которые могут перекрываться:
- 1-я — продромальная — фаза может персистировать в течение нескольких лет. Отмечается аллергический ринит, назальный полипоз, астма или их комбинация.
- 2-я фаза — характерно повышение числа эозинофилов в крови, эозинофильная инфильтрация тканей. Клиническая симптоматика может напоминать синдром Леффлера, включая хроническую эозинофильную пневмонию и эозинофильный гастроэнтерит.
- 3-я фаза развивается потенциально угрожающий жизни васкулит. Характерны системные проявления.
Фазы не обязательно следуют одна за другой в этом порядке, временные интервалы между ними значительно варьируют.
Могут быть поражены различные органы и системы.
Респираторная система. Астма, которая часто начинается во взрослом возрасте, отмечается у большинства больных. Часто встречается синусит, обычно без тяжелого некротизирующего воспаления. Синусит сопровождается болями в области лица и появлением отделяемого из носа. Возможны одышка, а также кашель и кровохарканье вследствие альвеолярного кровотечения. Часто встречаются транзиторные пятнистые легочные инфильтраты.
Нервная система. Неврологические проявления характерны. Частота множественного мононеврита достигает 75%. Поражение ЦНС встречается редко, но может приводить к нарушению сознания и коме с поражением черепномозговых нервов или без него. Возможно нарушение мозгового кровообращения.
Кожа. Кожа поражается примерно у половины больных. Узлы и папулы появляются на разгибательных поверхностях конечностей. Они обусловлены формированием палисадообразных гранулем с центральной зоной некроза; может развиться пурпура или эритематозные папулы вследствие лейкоцито-кластического васкулита с выраженной эозинофильной инфильтрацией или без нее.
Скелетно-мышечная система. Иногда отмечаются артралгии, миалгии или даже артрит, обычно во время васкулитной фазы.
Сердце. Могут развиться сердечная недостаточность, инфаркт миокарда, васкулит коронарных артерий (возможно, с инфарктом миокарда), поражение клапанов или перикардит. Преобладающим гистологическим феноменом является эозинофильный миокардит.
Желудочно-кишечный тракт: ишемия брыжейки. У трети больных могут отмечаться признаки поражения желудочно-кишечного тракта (например, боли в животе, диарея, кровотечение), обусловленного эозинофильным гастроэнтеритом или ишемией брыжейки, связанной с васкулитом.
Почки: вновь возникшая гипертензия. Почки поражаются реже, чем при других васкулитах, ассоциированных с АНЦА. Обычно возникает пауцииммунный (с малым количеством иммунных комплексов) очаговый сегментарный некротизирующий гломерулонефрит с формированием полулуний. Эозинофильное или гранулематозное воспаление почек встречается редко.
Поражение почек, сердца или нервной системы является плохим прогностическим признаком.
Симптомы
| Вcтречаемость(насколько часто симптом проявляется при данном заболевании) | |
|---|---|
| Боль в мышцах конечностей (боль в ногах, боль в руках, боль в мышцах) | 70% |
| Гнойные выделения из носа | 60% |
| Заложенность носа, насморк | 60% |
| Общая слабость (утомляемость, усталость, слабость организма) | 50% |
| Снижение массы тела (истощение, похудение, худоба, снижение веса, уменьшение веса) | 40% |
| Ноющие, постоянные боли во всех суставах (боль в суставах) | 20% |
| Затруднение выдоха | 10% |
| Повышение артериального давления (высокое давление, гипертония, артериальная гипертензия) | 10% |
| Кровь в моче (гематурия) | 5% |
| Кровоизлияния на коже тела и конечностей | 0% |
Общее описание
Синдром Черджа-Стросса (СЧС) относится к системным васкулитам. Из этой группы СЧС выделяют 6 основополагающих особенностей:
- манифестация бронхиальной астмы;
- увеличение более чем на 10% количества эозинофилов;
- моно- или полинейропатия;
- легочные инфильтраты летучего характера;
- синуситы;
- внесосудистое скопление эозинофилов в тканях.
Диагноз СЧС считается установленным, когда определяют присутствие хотя бы 4 из 6 признаков. Неоспоримым является то, что именно симптомы бронхиальной астмы дают возможность врачу выделить именно эту форму васкулита, а не другую.
Заболеть можно в любом возрасте, однако больше вероятности в возрасте 40–50 лет. У женщин СЧС встречается в 3 раза чаще, чем у мужчин.
Возникновение васкулитов, как правило, наблюдается при длительном и зачастую бессимптомном носительстве в организме вирусов гепатитов B и С, а также иммунодефицита I типа. Считается, что повышается продукция антител к цитоплазме нейтрофилов класса ANCA, которые обладают разрушающим действием на сосуды. Есть данные, подтверждающие, что именно такой характер воспалительной реакции стенки сосудов на воздействие ANCA обусловлен генетически. В пользу данного наблюдения свидетельствует то, что в семьях, где проживают больные системными васкулитами, имеется склонность к аллергии. Патологические изменения при СЧС протекают с формированием некрозов и кавернозных полостей в легких с различной степенью их распространенности.
Вопросы пользователей (12)
-
Лилия
2018-01-25 10:47:17Здравствуйте, у меня синдром Чарго-Стросса, 4-й год, пролечила год цитостатиками и 3,5 лет Преднизолоном. Полгода без препаратов, симптомы вернулись, особенно бронхиальная астма. Мне рекомендуют… -
наталья
2017-11-15 22:51:51нужно ли пить при этом заболевании метотрексат -
Тамара
2017-09-23 17:03:06Зравствуйте! У меня синдром Черджа-Стросса.Мне 62 года болею 6лет.Принимаю Азатиоприн 100мг и Медрол 8мг.Последний год замучил зуд по всему телу в вечернее и ночное время.Была у … -
Виктория
2017-06-01 12:04:25Здравствуйте! У меня синдром Чарджа-Стросса. Пью азатиоприн 100мг с преднизолоном 10мг. Необходимо продолжать лечение еще год. В настоящее время прекратился выпуск азатиоприна и в аптеках его не… -
Максим
2017-02-07 04:14:13Добрый день! Подскажите пожалуйста, мне поставили эозинофильный васкулит акт 3 с поражением сосудов (синдром Рейно 2-3 ст.), можно ли мне рассчитывать на получение инвалидности, если я не могу пройти… -
Виктория
2016-12-22 23:25:17Здравствуйте! Ответьте пожалуйста на такой вопрос — у меня синдром ЧС, и мой врач сказала, что теперь у меня медотвод на все прививки на всю жизнь. Правда ли это? И что делать, если в связи с работой… -
Виктория
2016-05-30 00:24:23Здравствуйте! Семь месяцев назад поставлен синдром ЧС. Прошла лечение циклофосфаном и преднизолоном. На данный момент вышла на ремиссию, потихоньку снижаю дозу преднизолона, циклофосфан заменен на… -
Алла
2016-04-20 20:13:44здравствуйте. 2 с половиной года не могут поставить диагноз. циклообразные приступы удушья, ставят астму, но не типично протекает, постоянно болят суставы рук и ног, последние несколько недель… -
ОКСАНА
2016-02-13 01:03:25Здравствуйте у меня васкулит Чарга Стросса, я прининала медрол два года и потом пила травы и мостепенно ушла год уже не пью гормон,только серетид. Но меня стало мучать очень частое воспаленность в… -
Виктория
2015-08-07 16:14:32Добрый день,помогите пожалуйста советом,моей дочке 8 лет,много лет не могли поставить диагноз,пол года назад нашлась светлая голова в нашем городе,кмн иммунолог-аллерголог-рекомендовала срочную… -
константин
2015-07-08 00:12:22Моя мама болеет синдромом ЧС(чарджа-стросса) на ногах был васкулит.после лечения васкулит заживает,а вот в руках до сих пор не цепкости она не может брать предметы пальцами тоесть руки как бы не… -
анн
2014-11-20 15:51:43У моей мамы синдром чарджа-стросса, в данный момент постоянно сильное вздутие живота плюс к этому добавилась отечность лица с краснотой , что делать ?