Синдром сдавления верхней полой вены и его симптомы
Содержание:
Методы терапии
Лечение синдрома верхней полой вены включает в себя комплексную терапию, направленную на устранение причины этого состояния и облегчение состояния больного. Добиться этого можно с помощью консервативных и хирургических методов.
К консервативному лечению относят:
- Кислородные ингаляции, применяемые при обструкции дыхательных путей, а также трахеостомию, интубацию трахеи.
- При отеке головного мозга назначают диуретики и глюкокортикостероиды. При необходимости к лечению добавляют противосудорожные средства.
- При наличии злокачественного новообразования нужно начинать лечение с лучевой терапии. При сочетании межклеточного рака легкого с лимфомой к лучевой терапии добавляют химиотерапию.
- Чрезкожная постановка стента позволяет справиться с нехваткой воздуха.
Если верхняя полая вена сдавливается извне, то проводится радикальное удаление опухоли. Если такое оперативное лечение невозможно, то проводится хирургическое вмешательство с паллиативной целью. Среди методов, направленных на улучшение состояния больного, выделяют следующие: обходное шунтирование, стентирование, чрезкожная эндоваскулярная баллонная ангиопластика, удаление части новообразования с целью декомпрессии.
Таким образом, синдром, возникающий в результате нарушения кровотока в верхней полой вене, может проявиться сразу несколькими неоднозначными признаками
Поэтому важно знать его основные симптомы. В зависимости от тяжести состояния и причины его возникновения подбирается способ лечения, соответственно, чем раньше обнаружено заболевание, вызывающее этот синдром, тем больше осложнений можно избежать
Синдром верхней полой вены – расстройство, которое представляет собой нарушение оттока венозной крови от верхней части туловища (нарушение кровообращения). В основе такого недуга лежит сдавливание вены или возникновение тромба, что собственно и нарушает её отток от головы, плеч и верхней половины тела. Это может повлечь за собой возникновение тяжёлых осложнений, которые могут угрожать жизни человека. Подобное расстройство зачастую диагностируется в возрасте от тридцати до шестидесяти лет (у представителей мужского пола в несколько раз чаще, нежели у женщин).
Основными клиническими проявлениями заболевания являются – возникновение на кожном покрове синеватого оттенка, формирование одышки, изменение тембра голоса, отёчность лица и шеи, затруднительное дыхание, боли в области грудной клетки, а также обморочное или судорожное состояние. К вторичным симптомам относят снижение слуха и остроты зрения.
Диагностические мероприятия включают в себя выполнение рентгенографии, УЗДГ, МРТ, КТ и другие инструментальные обследования грудной клетки. Лечение недуга направлено на устранение патологии при помощи проведения хирургических операций.
Синдром верхней полой вены – симптомы и лечение, фото и видео
- Шум в ушах
- Головная боль
- Судороги
- Одышка
- Боль за грудиной
- Обморок
- Отечность лица
- Сонливость
- Охриплость голоса
- Слезотечение
- Синюшность кожи
- Снижение слуха
- Затрудненность дыхания
- Снижение зрения
- Отечность шеи
- Вялость
- Изменение тембра голоса
- Слуховые галлюцинации
Синдром верхней полой вены – расстройство, которое представляет собой нарушение оттока венозной крови от верхней части туловища (нарушение кровообращения). В основе такого недуга лежит сдавливание вены или возникновение тромба, что собственно и нарушает ее отток от головы, плеч и верхней половины тела. Это может повлечь за собой возникновение тяжелых осложнений, которые могут угрожать жизни человека. Подобное расстройство зачастую диагностируется в возрасте от тридцати до шестидесяти лет (у представителей мужского пола в несколько раз чаще, нежели у женщин).
- Этиология
- Симптомы
- Диагностика
- Лечение
Основными клиническими проявлениями заболевания являются – возникновение на кожном покрове синеватого оттенка, формирование одышки, изменение тембра голоса, отечность лица и шеи, затруднительное дыхание, боли в области грудной клетки, а также обморочное или судорожное состояние. К вторичным симптомам относят снижение слуха и остроты зрения.
Диагностические мероприятия включают в себя выполнение рентгенографии, УЗДГ, МРТ, КТ и другие инструментальные обследования грудной клетки. Лечение недуга направлено на устранение патологии при помощи проведения хирургических операций.
Причины болезни
Существует множество причин формирования такой патологии, главными из которых являются:
- внешнее сдавливание вены;
- формирование тромба;
- образование злокачественной опухоли правого легкого – основной фактор возникновения такой патологии.
Другими предрасполагающими факторами могут быть:
- опухоли органов пищеварительной системы различного характера, которые находятся в области диафрагмы;
- онкология молочной железы;
- лимфомы и саркомы;
- меланома.
Кроме этого, подобное расстройство может наблюдаться при протекании некоторых заболеваний. Среди которых:
- зоб загрудинной области;
- туберкулез;
- сердечно-сосудистая недостаточность;
- патологическое воздействие болезнетворных микроорганизмов;
- широкое разнообразие тромбозов;
- разрастание фиброзной ткани.
Существует вероятность возникновения недуга в качестве ответа организма на хирургическое вмешательство, а также от продолжительного использования венозного катетера.
https://youtube.com/watch?v=sQZODimdNuc
Лечение синдрома верхней полой вены
Общие лечебные мероприятия при синдроме верхней полой вены включают в себя постоянную ингаляцию кислорода, назначение седативных препаратов, которые снижают СВ и давление в системе верхней полой вены, обеспечивая улучшение состояния большинства пациентов, постельный режим (головной конец кровати больного должен быть приподнят).
Экстренное лечение показано при тяжелом течении синдрома верхней полой вены с развитием отека головного мозга, проводят баллонную дилатацию окклюзированного отдела вены и его стентирование. При успешном проведении операции наблюдают немедленное облегчение симптомов СВПВ любой этиологии, улучшается качество жизни и обеспечивается возможность дополнительного обследования, уточнения нозологии, морфологической верификации, адекватного специфического лечения (противоопухолевой терапии, хирургического лечения и т. п.). Показание к экстренному симптоматическому облучению области опухолевой обструкции верхней полой вены ограничено тяжелым СВПВ, который сопровождается обструкцией дыхательных путей, компрессией спинного мозга либо быстрым повышением ВЧД при технической невозможности баллонной ангиопластики.
В зависимости от причины развития синдрома верхней полой вены тактика лечения различна.
- Если причина СВПВ – склероз вены вследствие длительного стояния катетера, проводят баллонную дилатацию окклюзированного отдела (иногда с последующим стентированием). У пациентов с онкологической этиологией СВПВ стент остаётся пожизненно.
- При окклюзионном тромбозе и отсутствии противопоказаний эффективен системный тромболизис (стрептокиназа 1,5 млн ЕД в/в в течение часа) с последующим введением прямых антикоагулянтов (гепарин натрия 5000 ЕД 4 раза в сутки в течение недели).
- При опухолевой этиологии СВПВ стойкого улучшения можно ожидать только от специфического противоопухолевого лечения, прогноз прямо зависит от прогноза онкологического заболевания. Мелкоклеточный рак легкого и неходжкинские лимфомы, две самые частые онкологические причины СВПВ, чувствительны к химиотерапии и потенциально излечимы. При этих заболеваниях разрешения симптомов СВПВ можно ожидать в течение ближайших 1-2 нед после начала противоопухолевой терапии. Синдром рецидивирует в последующем у 25% пациентов. При крупноклеточных лимфомах и значительной опухолевой массе клеток, локализованной в средостении, обычно прибегают к комбинированному химиолучевому лечению. Облучение органов средостения показано при большинстве опухолей, нечувствительных к химиотерапии, либо при неустановленной морфологической структуре опухоли. Облегчение симптомов синдрома верхней полой вены наступает в течение 1-3 нед после начала лучевого лечения.
Вспомогательные лекарственные средства – глюкокортикоиды (дексаметазон) – имеют собственную противоопухолевую активность при лимфопролиферативных заболеваниях и могут применяться как «терапия сдерживания» при обоснованном предположении такой этиологии синдрома верхней полой вены еще до морфологической верификации. Антикоагулянты прямого действия показаны при лечении тромбозов, вызванных катетеризацией центральных вен, особенно при распространении тромбов в плечеголовные или подключичные вены. Однако в условиях повышенного ВЧД проведение антикоагулянтной терапии увеличивает риск развития внутричерепных гематом, а биопсия опухоли на фоне антикоагулянтной терапии часто осложняется и кровотечением из нее.
Синдром верхней полой вены (СВПВ), или кава-синдром, представляет собой целую группу характерных симптомов, вызванных нарушением оттока венозной крови от шеи, головы, верхних конечностей и других органов верхней части туловища.
Обычно является следствием других заболеваний, в основном рака легких. Чаще встречается у мужчин возрастной категории от 35 до 60 лет.
Лечение
Общие лечебные мероприятия для всех пациентов состоят из постоянной ингаляции кислорода, приёма седативных лекарственных препаратов, диуретиков и глюкокортикоидов, соблюдение низкосолевой диеты и постельного режима.
Дальнейшее лечение для каждого пациента индивидуально и зависит от причин возникновения подобного синдрома:
- если заболевание было вызвано онкологией правого лёгкого, метастазами или другими злокачественными новообразованиями, то пациентам назначают химиотерапию или лучевое лечение;
- в случаях формирования болезни на фоне тромбоза, проводят тромбэктомию, нередко с удалением поражённой частички полой вены с последующим установлением гомотрансплантата.
При невозможности проведения радикальных хирургических операций назначаются другие способы лечения, направленные на восстановление оттока венозной крови:
- удаление доброкачественного новообразования области средостения;
- шунтирование обходного характера;
- чрескожную баллонную ангиопластику;
- стентирование верхней полой вены.
В большинстве ситуаций лечение болезни постепенное и поэтапное, но иногда может потребоваться экстренное выполнение операции. Это необходимо при:
- острой , которая может повлечь за собой остановку сердца;
- явном затруднении выполнения дыхательных функций;
- поражениях головного мозга.
Специфической профилактики подобного заболевания не существует. Прогноз заболевания зависит от причин возникновения такого расстройства и своевременно начатой терапии. Устранение факторов прогрессирования позволяет полностью избавиться от синдрома. Острое протекание болезни может стать причиной быстрой гибели человека. Если болезнь была вызвана запущенной формой онкологии – прогноз крайне неблагоприятный.
Все ли корректно в статье с медицинской точки зрения?
Ответьте только в том случае, если у вас есть подтвержденные медицинские знания
Заболевания со схожими симптомами:
Как известно, дыхательная функция организма одна из основных функций нормальной жизнедеятельности организма. Синдром, при котором нарушается баланс компонентов крови, а если быть точнее, – сильно повышается концентрация углекислого газа и понижается объем кислорода, называется «острая дыхательная недостаточность», она может перейти и в хроническую форму. Как в таком случае чувствует себя больной, какие симптомы его могут беспокоить, какие признаки и причины возникновения имеет этот синдром – читайте ниже. Также из нашей статьи вы узнаете о методах диагностики и самых современных способах лечения этой болезни.
Синдром сдалвения верхней полой вены проявляется резким нарушением кровообращения в бассейне верхней полой вены. Ведущими причинами развития данного патологического состояния являются онкологические заболевания, особенно рак легких.
Верхняя полая вена собирает кровь от органов головы и шеи, верхних конечностей и верхних отделов грудной клетки. При нарушении ее проходимости возможно включение обходных анастомозов, которые, однако, не всегда в состоянии обеспечить адекватное кровообращение. В результате давление в просвете сосуда повышается до 200-500мм.рт.ст.
Симптомы
 Вся симптоматика синдрома связана с тем, что в результате нарушения проходимости сосуда и ухудшения кровотока, повышается артериальное давление.
Вся симптоматика синдрома связана с тем, что в результате нарушения проходимости сосуда и ухудшения кровотока, повышается артериальное давление.
В настоящее время врачи выделяют 3 основных симптома:
- отечность,
- синюшность кожных покровов,
- видимые расширенные вены.
Эти признаки носят название триады и при их первом появлении необходимо сразу обратиться к врачу.
Также выделяют нарушения работы дыхательной системы и мозга.
L o a d i n g . . .
Тест: А что вы знаете о человеческой крови?

ответ:
- одышка,
- затрудненное дыхание (особенно в положении лежа),
- кашель,
- болезненность в грудной клетке,
- свист во время дыхания,
- частое ощущение недостатка воздуха.
Симптомы со стороны головного мозга:
- появление обмороков,
- частые головные боли,
- повышенная сонливость и усталость,
- судороги.
- Значительное повышение кровяного давления,
- Наличие носовых кровотечений,
- Появление синяков и внутренних кровотечений.
При быстром темпе развития заболевания у человека может стремительно повышаться внутричерепное давление. Это в свою очередь провоцирует отек головного мозга, в некоторых случаях даже инсульт.
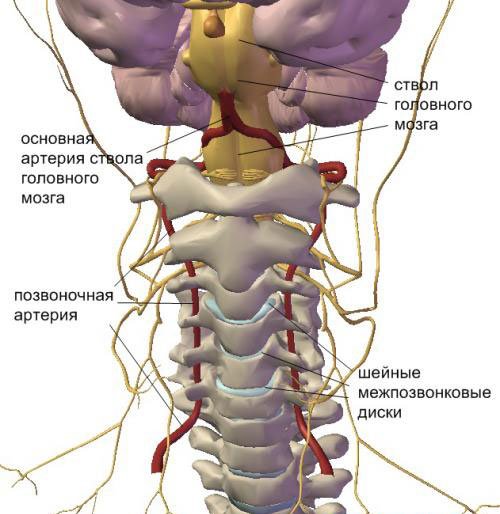
Что такое нижняя полая вена (НПВ)?
Это самая большая по диаметру вена в организме человека.
Кратко о протяжности нижней полой вены:
- Начинается нижняя полая вена в области между 4-5 позвонками в области поясницы. Образована она между правой и левой подвздошными венами;
- Далее нижняя полая вена проходит вдоль поясничных мышц, а точнее передней их части;
- Затем она следует возле 12-перстной кишки (с обратной стороны);
- Далее нижняя полая вена пролегает в борозде печеночной железы;
- Проходит сквозь диафрагму (в ней есть отверстие для вены);
- Заканчивается в перикарде, так все составные части и впадают в правое предсердие, а слева вступают в контакт с аортой.
Предназначение нижней полой вены заключается в сборе крови, которая уже прошла по организму и отдала свои полезные свойства. Отработанная кровь поступает непосредственно в сердечную мышцу.
 Расположение вен и артерий
Расположение вен и артерий
Строение
Анатомия нижней полой вены хорошо изучена, и благодаря этому имеется точная информация о ее строении. Состоит она из 2-х больших притоков – париетального и висцерального.
Система париетальной протоки содержит в себе такие вены:
- Поясничные. Они находятся в стенках всей полости брюшины. Количество сосудов практически никогда не превышает 4 шт. В вене есть клапаны;
- Диафрагмальные нижние вены. Здесь их разделяют на 2 части – левая и правая доля кровеносного сообщения. Впадают в полую вену в области, где она исходит от борозды в печеночной железе.
Схема висцеральных приток:
- Почечные. Все впадает в вену приблизительно на уровне 1-го и 2-го позвонка. По длине левый сосуд немного больше;
- Печеночные. Они соединяются с нижней полой веной там, где находится печень. Из-за прохождения сосуда вдоль печени притоки весьма небольшие. Клапаны в строении отсутствуют;
- Надпочечниковая. По строению имеет небольшую протяженность, клапаны отсутствуют. Берет свое начало у входа в надпочечник. Учитывая, что орган парный, сосудов от надпочечников несколько, по одному с каждого. Система вен собирает кровь от левого и правого надпочечника;
- Яичковая/яичниковая или половая вена. Сосуд присутствует не зависимо от гендерного разделения, но берет свое начало в разных местах. У мужчин начинается в области обратной стороны стенки яичка. По внешнему виду вена напоминает сплетение лозы из маленьких ветвей, которые соединяются с семенным канатиком. Для женщин характерное начало в области ворот яичников.
 Нижняя и верхняя полая вена
Нижняя и верхняя полая вена
Синдром нижней полой вены
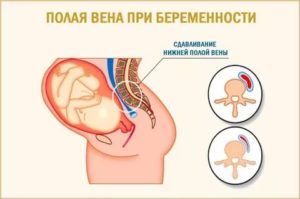
В группу риска появления данного синдрома входят беременные. Данную патологию нельзя причислить к заболеваниям, но она является определенным отклонением. Организм неправильно приспосабливается к развитию матки, а также вынужденному изменению течения крови.
Медицинские источники сообщают, что отдельные признаки патологии в венозном токе крови в отделе НПВ могут обнаруживаться у более 50% беременных, но проявляются заметные симптомы только у 10%. Яркая клиническая картина возникает только у 1 из 100 женщин.
 Схема нижней полой вены
Схема нижней полой вены
Причины синдрома
Причины появления синдрома:
- Состав крови претерпел изменения;
- Как следствие анатомии организма, вызванное наследственным фактором;
- Высокий показатель тромбоцитов в крови;
- Заболевание вен, имеющее инфекционную природу;
- Появление опухоли в брюшной области.
Патология проявляется по-разному, в зависимости от строения отдельного индивидуума. Самой частой проблемой выступает закупоривание сосуда из-за образования тромба.
Добавочная информация в отношении ВПВ для правильной диагностики:
- Рак бронх или легких;
- Аневризма аорты;
- Расширение лимфоузлов средостения из-за метастазов от раковых опухолей в других органах;
- Поражение органов инфекционными возбудителями, как следствие воспаление. Сюда можно отнести туберкулез и воспалительную реакцию в перикарде;
- Образование тромба из-за длительной установки катетера, электрода.
Синдром нижней полой вены у беременных
У беременных часто встречается синдром нижней полой вены. Это обусловлено увеличением матки и изменениями в венозном кровообращении. Чаще всего данный синдром наблюдается, когда женщина вынашивает два и более ребенка.
Течение болезни, характер осложнений и исход от закупоривания вены относится к одним из самых опасных и сложных состояний, так как нарушено кровообращение в самой большой вене организма. Синдром сложен тем, что накладывается ряд ограничений на использование обследований из-за беременности.
Дополнительная сложность заключается в том, что проблема достаточно редкая и специальная литература содержит ограниченную информацию по болезни.
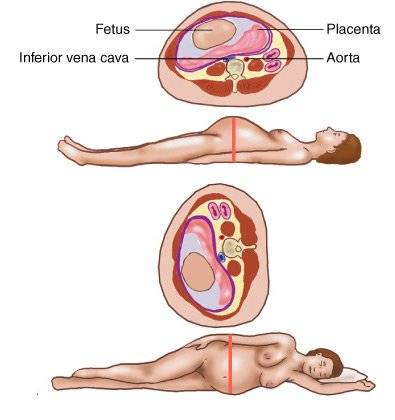 Пережатие нижней полой вены у беременных
Пережатие нижней полой вены у беременных
Синдром верхней полой вены
Синдром верхней полой вены обычно диагностируется среди мужского населения как молодого, так и пожилого возраста, средний возраст больных — около 40-60 лет.
В основе синдрома верхней полой вены лежит сдавление из вне либо тромбообразование по причине заболеваний органов средостения и легких:
- Бронхолегочный рак;
- Лимфогранулематоз, увеличение лимфоузлов средостения вследствие метастазов рака других органов;
- Аневризма аорты;
- Инфекционные и воспалительные процессы (туберкулез, воспаление перикарда с фиброзом);
- Тромбирование на фоне длительно находящегося в сосуде катетера или электрода при кардиостимуляции.
сдавление верхней полой вены опухолью легкого
При компрессии сосуда или нарушении его проходимости происходит резкое затруднение движения венозной крови от головы, шеи, рук, плечевого пояса к сердцу, в результате появляется венозный застой и серьезные гемодинамические расстройства.
Яркость симптоматики синдрома верхней полой вены определяется тем, насколько быстро произошло нарушение кровотока и как хорошо развиты обходные пути кровоснабжения. При внезапном перекрытии сосудистого просвета явления венозной дисфункции будут нарастать стремительно, вызвав острое нарушение кровообращения в системе верхней полой вены, при относительно медленном развитии патологии (увеличение лимфоузлов, рост опухоли легкого) и течение заболевания будет медленно нарастающим.
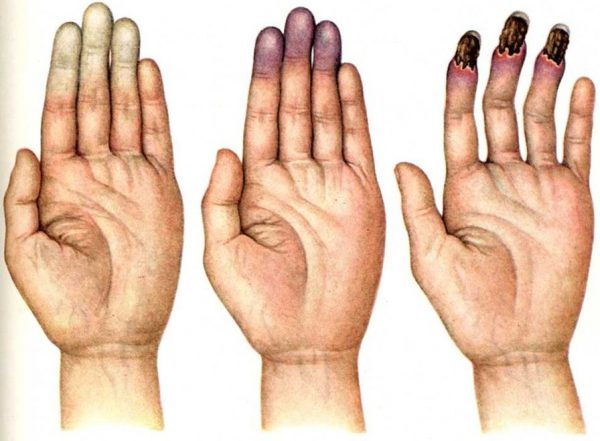
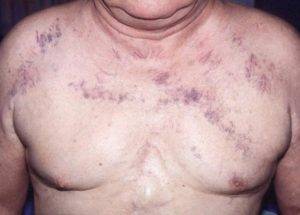
Симптомы, сопровождающие расширение или тромбоз ВПВ, «укладываются» в классическую триаду:
- Отечность тканей лица, шеи, рук.
- Синюшность кожи.
- Расширение подкожных вен верхней половины тела, рук, лица, набухание венозных стволов шеи.
Больные предъявляют жалобы на затрудненное дыхание даже при отсутствии физической нагрузки, голос может стать осипшим, нарушается глотание, появляется склонность к поперхиваниям, кашель, болезненные ощущения в груди. Резкое повышение давления в верхней полой вене и ее притоках провоцирует разрывы стенок сосудов и кровотечения из носа, легких, пищевода.
Треть больных сталкивается с отеком гортани на фоне венозного застоя, который проявляется шумным, стридорозным дыханием и опасен асфиксией. Нарастание венозной недостаточности может привести к отеку головного мозга — смертельно опасному состоянию.
Для облегчения симптомов патологии пациент стремится принять сидячее или полусидячее положение, при котором несколько облегчается отток венозной крови в сторону сердца. В лежачем положении описанные признаки венозного застоя усиливаются.
Нарушение оттока крови от головного мозга чревато такими признаками, как:
- Головная боль;
- Судорожный синдром;
- Сонливость;
- Нарушения сознания вплоть до обмороков;
- Снижение слуха и зрения;
- Пучеглазие (по причине отека клетчатки позади глазных яблок);
- Слезотечение;
- Гум в голове или ушах.
Для диагностики синдрома верхней полой вены применяются рентгенография легких (позволяет выявить опухоли, изменения в средостении, со стороны сердца и перикарда), компьютерная и магнитно-резонансная томография (новообразования, исследование лимфоузлов), флебография показана для определения локализации и степени закупорки сосуда.
Помимо описанных исследований, пациент направляется к офтальмологу, который обнаружит застойные явления на глазном дне и отек, на ультразвуковое исследование сосудов головы и шеи для оценки эффективности оттока по ним. При патологии органов грудной полости может понадобиться биопсия, торакоскопия, бронхоскопия и другие исследования.
Если патология верхней полой вены вызвана раком, то пациенту предстоят курсы химиотерапии, облучение, операция в условиях онкологического стационара. При тромбозе назначаются тромболитики и планируется вариант оперативного восстановления кровотока в сосуде.
Абсолютные показания к хирургическому лечению при поражении верхней полой вены — это острая обструкция сосуда тромбом или стремительно увеличивающаяся опухоль при недостаточности коллатерального кровообращения.
стентирование верхней полой вены
При остро возникшем тромбозе прибегают к удалению тромба (тромбэктомия), если причина опухоль — ее иссекают. В тяжелых случаях, когда стенка вены необратимо изменена или проросла опухолью, возможна резекция участка сосуда с замещением дефекта собственными тканями больного. Одним из наиболее перспективных методов считается стентирование вены в месте наибольшего затруднения кровотока (баллонная ангиопластика), которое применяется при опухолях и рубцовой деформации тканей средостения. В качестве паллиативного лечения используются шунтирующие операции, направленные на обеспечение сброса крови, минуя пораженный отдел.
Нужно ли лечение?
У женщин, которые сталкиваются с развитием данного синдрома, никакое лечение не проводится. Им не требуется применение каких-либо медикаментов. Им для исправления ситуации необходимо только положение для сна на боку или полусидячее положение в периоды отдыха. В этом случае вена остается интактной и никаких изменений не происходит. После 25 недель с момента роста живота не стоит выбирать для сна положение не спине, перевернувшись на левый бок и подложив для удобства несколько подушек, которые помогают разгрузить спину. Полезным будет и расположение подушки между ногами, что улучшает кровообращение в конечностях.
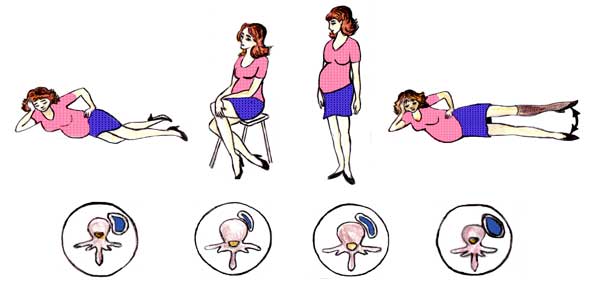
Для профилактики венозного застоя необходимо больше двигаться и получать дозированные физические нагрузки в виде ходьбы. Это помогает в нормализации кровообращения в венах нижних конечностей и таза, поставляющих ее в полую вену.
Парецкая Алена, педиатр, медицинский обозреватель
1,138 просмотров всего, 3 просмотров сегодня

Во время беременности организм женщины испытывает значительную нагрузку. Увеличивается объем циркулирующей крови, появляются условия для венозного застоя.
Растущая матка сдавливает кровеносные сосуды и окружающие органы, вызывая нарушение кровоснабжения. Одним из результатов этих изменений является синдром нижней полой вены. Его скрытые проявления имеются более чем у половины женщин, а клинически он проявляется у каждой десятой беременной женщины. Тяжелые случаи этого заболевания встречаются у одной из ста беременных.
Синонимы этого состояния:
- гипотензивный синдром на спине;
- синдром аорто-кавальной компрессии;
- постуральный гипотензивный синдром;
- гипотензивный синдром беременных в положении на спине.
Причины сдавливания вены
ВПВ находится между тканями и органами с плотной структурой. Ее окружает внутренняя поверхность грудной клетки, трахея, бронхиальные ветви, аорта, цепь лимфоузлов. Сама же вена является сосудом с тонкими стенками и низким давлением крови. Поэтому при повышенном давлении извне или закупорке она легко теряет проходимость.
При нарушении оттока венозный застой распространяется на головной мозг, шею, руки и всю верхнюю часть грудной клетки. Несмотря на наличие обходных путей – венозных коллатералей, они не в силах компенсировать функции магистральной вены, так как в этих зонах имеется интенсивный кровоток.
Основные факторы, которые приводят к формированию кава-синдрома:
- экстравазальное (наружное, вне сосуда) давление;
- прорастание опухолевого узла в стенку ВПВ;
- закупорка тромбом.
К патологиям, провоцирующим развитие синдрома, относятся:
- рак легочной ткани;
- опухоли лимфоузлов (лимфогранулемы, лимфомы, метастазирование из злокачественных новообразований молочной железы, половых органов);
- доброкачественные процессы, гнойные воспаления вилочковой железы, трахеи, пищевода;
- силикозы (профессиональные болезни легких);
- сдавливающий (констриктивный) перикардит;
- осложнения после лучевой терапии (фиброзные узелки, спайки);
- аневризматическое расширение аорты;
- увеличение щитовидной железы (зоб загрудинной локализации);
- туберкулезная и сифилитическая инфекции;
- грибковое поражение ткани легкого (гистоплазмоз).
Нередко возникновение кава-синдрома отмечают после длительной катетеризации сосуда или электрокардиостимуляции.
А здесь подробнее о внутреннем варикозе.