Печеночная недостаточность: острая, хроническая, симптомы, лечение
Содержание:
- Принципы лечения хронической печеночной недостаточности
- Профилактика прогноз и осложнения печеночной недостаточности
- Профилактика
- Виды и формы печеночной недостаточности
- Симптоматика заболевания
- Диета и особенности питания
- ЛЕЧЕНИЕ ПЕЧЁНОЧНОЙ НЕДОСТАТОЧНОСТИ
- Диагностика печеночной недостаточности
- ОТСРОЧЕННЫЕ ПРОЯВЛЕНИЯ ПЕЧЁНОЧНОЙ НЕДОСТАТОЧНОСТИ
- Основные признаки патологии
- Диета и режим дня
- Причины возникновения печеночной недостаточности
- Классификация печеночно-клеточной недостаточности
- Симптомы
- Диагностика
- Определение и причины
Принципы лечения хронической печеночной недостаточности
При выключении функционирования печени, в организме скапливаются токсические вещества, оказывающие по-настоящему отравляющее воздействие. Для борьбы с этим явлением назначают дезинтоксикационные средства (Реосорбилакт, Неогемодез). Кроме того, пациенту показано применение Лактулозы (Дюфалак). Это лекарство, которое связывает аммиак, накапливающийся при печеночной недостаточности. Поскольку кишечные бактерии вырабатывают аммиак, для их угнетения дополнительно назначают антибактериальные препараты (Неомицин). При неэффективности дезинтоксикационной терапии больному проводят плазмаферез, когда плазму крови пропускают через специальные фильтры для очищения ее от токсинов.
Немаловажное значение играет симптоматическое лечение. Так, для выведения застойной жидкости из организма назначают антидиуретические средства (Фуросемид, Маннит)
Для остановки кровотечения назначают Викасол или Аминокапроновую кислоту, а при больших кровопотерях — переливание компонентов крови. Для коррекции работы мозга больному показано применение препаратов, улучшающих его кровоснабжение (Церебролизин, Актовегин), седативных лекарств. Для предотвращения воздействия неблагоприятных факторов на гепатоциты больному назначают гепатопротекторы (Эссенциале, Гепабене), витаминные препараты.
При печеночной недостаточности пациенту следует придерживаться особого режима питания. Для уменьшения содержания аммиака в крови нужно ограничить потребление белковых продуктов до 40-60 грамм. Также врачи рекомендуют снизить количество соли в пище для предотвращения развития асцита.
Григорова Валерия, медицинский обозреватель
9,584 просмотров всего, 6 просмотров сегодня
Профилактика прогноз и осложнения печеночной недостаточности
Лучший способ предотвратить развитие печеночной недостаточности, это ограничить риск развития цирроза или гепатита. Вот некоторые советы, которые помогут предотвратить эти состояния:
Сделать прививку против гепатита, введя иммуноглобулин типа А или B. Соблюдайте правильное питание и употребляйте все группы продуктов. Употребляйте алкоголь в умеренных количествах. Избегайте употребления алкоголя, когда вы принимаете антибактериальные препараты и препараты с повышенной токсичностью. Практикуйте соблюдение правил личной гигиены. Поскольку микроорганизмы обычно распространяться через грязные руки, не забывайте тщательно мыть руки после использования ванной комнаты. Кроме того, мойте руки, прежде чем прикасаться к еде
С осторожностью относитесь к переливанию и сдачи крови. Не используйте чужие личные вещи, предметы личной гигиены, включая зубные щетки и бритвы
Если вы собрались делать себе татуировку или пирсинг, убедитесь, что организация, которая предоставляет данные услуги, соблюдает все меры по обработки материалов. Обязательно используйте презервативы при половых контактах.
Профилактика
Профилактика развития заболевания для детей и взрослых включает в себя соблюдение мер по поддержанию общего состояния здоровья. Конечно, не во всех случаях удается предотвратить болезнь, особенно если оно возникает из-за хронических недугов.
Если у ребенка обнаружены врожденные патологии органа, он должен стоять на учете, несколько раз в год проверять состояние печени и соблюдать назначения врачей.
Основными правилами профилактики являются:
- ограничьте употребление алкоголя до разрешенной врачами суточной нормы, а при наличии хронических заболеваний органов ЖКТ от него лучше вовсе отказаться;
- откажитесь от курения и других вредных привычек;
- занимайтесь спортом, ежедневно ходите пешком, дышите свежим воздухом;
- соблюдайте режим сна;
- избегайте стрессов, после пережитых нервных потрясений давайте организму дополнительное время для отдыха;
- придерживайтесь правил правильного питания, кушайте часто, но небольшими порциями;
- откажитесь от жирной, жареной, другой вредной пищи.
При обнаружении любых проблем со здоровьем, обращайтесь в больницу. Ежегодно рекомендуется проходить плановый осмотр у всех специалистов, в том числе гастроэнтеролога
Если у ребенка имеются врожденные проблемы с печенью, родителям важно обеспечить дополнительный уход, регулярное обследование малыша, соблюдение рекомендаций врачей
Печень – многофункциональный орган, который принимает участие во многих пищеварительных и других процессах. Лечить его заболевания необходимо своевременно, чтобы избежать серьезных осложнений и даже летального исхода. Распознать печеночную недостаточность может быть непросто, особенно если симптомы слабо выражены, поэтому лучше сразу обращаться в клинику за лабораторной и аппаратной диагностикой.
Виды и формы печеночной недостаточности
Классификация печеночной недостаточности подразделяет ее виды на две ветви: острая и хроническая.Отличия их заключается в протяженности во времени и степени выраженности симптомов. Стоит подробнее остановиться на их описании.
Острая печеночная недостаточность
При острой печеночной недостаточности компрессионная стадия отсутствует или очень коротка. Симптоматика ярко выражена. Время развития — от нескольких суток до нескольких недель, без лечения довольно быстро приводит к коме и смерти.
Существует близкое к острому, более быстрое течение болезни — фульминантная (молниеносная) печеночная недостаточность. При подобном развитии событий отказ печени наступает за 6-10 часов. Причины таких явлений — интоксикация ядами, лекарственными веществами, инсектицидами, пестицидами и др.
В зависимости от типа и местоположения нарушений выделяют несколько ее форм:
- Печеночно-клеточная (эндогенная) — характеризуется массовым очаговым поражением гепатоцитов, вызванным сильным токсическим воздействием (например, ядов, лекарств и т.п.), острыми гепатитами.Э
- кзогенная — провоцируется дефицитом питание в результате патологий кровоснабжения. Нарушение кровообращения в печени или патологии венах, несущих к ней кровь, часто возникает при циррозах. Кровь циркулирует, минуя печень, отравляя все органы и системы организма.
- Смешанная — сочетает в себе обе вышеописанные формы и их симптомы, характерна для хронических и системных заболеваний печени.
Течение заболевания всегда тяжелое. Чаще всего острая недостаточность вызвана попаданием в организм большой дозы ядовитого вещества. Прием сильнодействующих препаратов, особенно в комбинации с алкоголем, после операций в брюшной полости или при гепатитах типа А, В, С, D, E, F также может стимулировать развитие заболевания.
Хроническая печеночная недостаточность
Хроническая печеночная недостаточность развивается медленно, на фоне постоянного поступления гепатотоксических факторов. Симптомы могут быть незаметны вовсе или проявиться лишь на последних стадиях, по прошествии длительного времени (от 2х месяцев до 6-10 лет)
Изначально может проявляться признаками нарушения обмена веществ, желчекаменной болезнью, расстройствами желудка, которые врачи не связывают с печеночной недостаточностью.
Причинами хронической печеночной недостаточности могут быть алкоголизм, гепатиты типа B и C, раковые опухоли печени, сахарный диабет и другие расстройства эндокринной системы, аутоиммунные заболевания
Формы хронической недостаточности идентичны с формами острой. Процессы, угнетающие деятельность печени на протяжении нескольких лет, гораздо тяжелее поддаются коррекции и лечебным процедурам. Самой распространенной формой является цирроз печени, проявляющийся на фоне алкоголизма. Ежедневная интоксикация этанолом приводит к медленному некрозу функциональных тканей, которые не могут восстановиться, и их замещению
Почему же хроническую печеночную недостаточность так трудно диагностировать? Все из-за чрезвычайной живучести этой примечательной железы. Печень успевает компенсировать полученные повреждения, но часть токсичных веществ в течение длительного времени циркулирует по организму, ухудшая общее состояние организма и вызывая осложнения заболеваний, которые в иных условиях не смогли бы развиться. Например, если у человека была вероятность развития артрита из-за условий труда, интоксикация гарантированно усилит данную вероятность. Он придет к врачу и будет жаловаться на суставы, хотя изначальная причина совершенно в иной системе органов.
Рано или поздно наступает момент, когда ослабленная хроническим поступлением токсинов печень подвергается воздействию каких-либо дополнительных гепатотоксических факторов, и гепатоциты теряют возможность восстановление. При таком стечении обстоятельств может возникнуть энцефалопатия и печеночная кома.
Что может привести к осложнениям при хронической печеночной недостаточности:
- алкоголь в любых количествах;
- Прием лекарственных средств в больших дозах;
- Употребление большого количества жирной и белковой пищи;
- Стрессы;
- Инфекции, поражающие все системы организма;
- Беременность;
- Общий наркоз для операций.
Эта болезнь требует соблюдения диеты и прохождения курса процедур для детоксикации организма.
Прогноз, как и при острой недостаточности, неблагоприятный: лишь 30% больных успевают начать лечение вовремя, а при энцефалопатии и печеночной коме шансы выжить снижаются до 10-15%.
Симптоматика заболевания
Характер симптомов зависит от стадии печеночной недостаточности, а также ее формы. При остром типе ухудшение состояния происходит стремительно. Болевой синдром – не основной признак, так как сам орган не имеет нервных окончаний.
Синдром печеночно-клеточной недостаточности характеризуется такими общими симптомами:
- тошнотой и рвотой, общей слабостью;
- изменением температуры, ознобом или лихорадкой;
- невозможностью выносить даже незначительные нагрузки;
- зудом кожных покровов (один из первых симптомов заболевания печени);
- желтухой (часто кожа приобретает землистый оттенок);
- неприятным запахом из ротовой полости;
- дрожанием рук;
- одышкой, беспричинным кашлем;
- увеличением размеров селезенки;
- критическим падением артериального давления, снижением количества глюкозы;
- желудочным кровотечением.
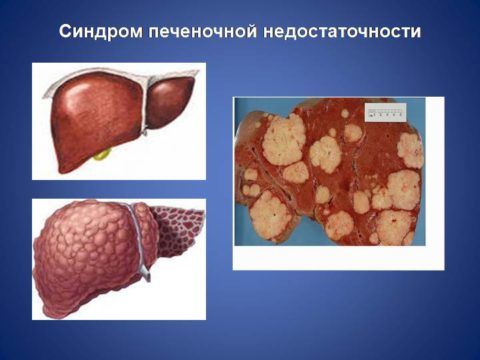 Синдром печеночной недостаточности характеризуется рядом признаков: изменениями температуры тела, АД, цвета кожных покровов и др.
Синдром печеночной недостаточности характеризуется рядом признаков: изменениями температуры тела, АД, цвета кожных покровов и др.
 При присоединении почечной недостаточности появляются отеки, происходят скачки артериального давления, нарушается отток мочи.
При присоединении почечной недостаточности появляются отеки, происходят скачки артериального давления, нарушается отток мочи.
Явным симптомом печеночной недостаточности у мужчин и женщин является понос и обесцвечивание кала, потемнение мочи. Аппетит резко снижается, происходит утрата массы тела. Прогрессирование заболевания характеризуется появлением боли в суставах, накоплением жидкости в области живота.
Отеки при почечной недостаточности появляются уже на 2 — 4 стадии развития патологии. Появляется синдром портальной гипертензии.
У пациента даже без физического воздействия могут появляться подкожные гематомы. Они свидетельствуют про нарушение свертываемости крови. У детей эта болезнь тоже может развиваться, но тут риск летального исхода выше, чем у взрослых.
Диета и особенности питания
При лечении печеночной недостаточности особое внимание уделяется правильному питанию. Принципы диетического питания при этой патологии заключаются в следующем:
- упор делается на дробном питании – кушать нужно понемногу, но часто ( 5- 6 раз в день);
- из рациона полностью исключают или снижают до минимума белковые продукты;
- в состав рациона следует включать небольшой объем легкоусвояемых углеводов (мед, сладкие фрукты и ягоды), а также продукты, с большим содержанием полезных витаминов и микроэлементов;
- в рационе необходимо увеличить объем клетчатки и употреблять больше свежих фруктов и овощей;
- суточная калорийность рациона – не менее 1500ккал, при этом следует готовить вкусные блюда, так как у многих пациентов наблюдается отсутствие аппетита.
После улучшения состояния постепенно возвращаются к прежнему рациону и вводят в меню сначала растительные белки, затем молочные продукты. При хорошей переносимости такого рациона включают в питание больного диетическое мясо.
ЛЕЧЕНИЕ ПЕЧЁНОЧНОЙ НЕДОСТАТОЧНОСТИ
Полностью излечить человека от этого заболевания получится только при условии проведения трансплантации печени. Однако если грамотно применить терапевтические методики, то возможны стабилизация состояния пациента и достижение стойкой клинической ремиссии. Тактика ведения таких больных предусматривает несколько подходов:
- Устранение интоксикации, восстановление электролитных нарушений. Для этого внутривенно вводят большие объемы 5% раствора глюкозы, кокарбоксилазу, панангин, витамины В6, B12, эссенциале, липоевую кислоту. Для устранения аммиачной интоксикации используют раствор глутаминовой кислоты или орницетила;
- Устранение причины (если это возможно). Если нет (например, в случае развития цирроза), прием метаболических препаратов, способствующих регенерации гепатоцитов и улучшению функционирования печени. Урсосан обладает доказанной эффективностью при лечении первичного билиарного цирроза в фазе компенсации;
- Для подавления процессов гниения в кишечнике назначают короткие курсы антибиотиков широкого спектра и лактулозы;Коррекция рациона питания. С учетом того, что печень у таких пациентов не способна в полной мере перерабатывать пептидные соединения, диета должна предусматривать исключение животного белка;
- Симптоматическая терапия – устранение патологических состояний, ухудшающих качество жизни больного и/или представляющих для него непосредственную опасность;
- При развитии печеночно-клеточной комы показано введение преднизолона; для борьбы с гипоксией целесообразно проведение кислородных ингаляций, гипербарической оксигенации.
- В некоторых ситуациях (когда это возможно), выполняется трансплантация печени.
Терапия печеночной недостаточности во многом зависит от причины ее возникновения и конкретных симптомов. Целесообразность принятия неотложных лечебных мероприятий определяется формой печеночной недостаточности (как уже было сказано ранее, она может быть острой и хронической). В первом случае пациент проходит лечение в условиях стационара, во втором больной после обследований и врачебного наблюдения направляется на амбулаторное лечение.
Диагностика печеночной недостаточности
Выделяют несколько стадий данного процесса.
1. Начальная компенсированная. (Характеризуется бессонницей, расттройствами поведения и настроения, адинамией, повышением температуры, высыпаниями на теле. Желтуха усиливается).2. Выраженная декомпенсированная. (Усиление симптомов первой стадии. Сонливость. Неадекватность поведения иногда агрессия, Дезориентация. Головокружения, обмороки. Замедление и невнятность речи. «Хлопающий тремор», потливость, печеночный запах изо рта).3. Терминальная дистрофическая. (Ступор, пробуждение с трудом. Возбуждение, беспокойство, крики. Спутанность сознания. Нарушение контакта при сохранении адекватной реакции на боль).4. Печеночная кома. (Потеря сознания. Спонтанные движения и реакция на боль в начале комы и в дальнейшем исчезают. Расходящееся косоглазие. Отсутствие зрачковых реакций. Патологические (подошвенные) рефлексы. Судороги. Ригидность. ЭЭГ — замедление ритма, уменьшение амплитуды по мере углубления комы).
Диагностика печеночной недостаточности основывается на совокупности всех мероприятий, которые должен предпринять ваш врач. При выраженных симптомах и остром состоянии обратитесь в скорую медицинскую помощь, если у вас были эпизоды отравления. Необходимо в точности описать препараты, которые вы употребляли, или жидкости которые пили
Врач должен вас осмотреть и обратить внимание на внешние симптомы которые ранее уже были описаны
Параклинические мероприятия включают в себя забор крови на определение таких биохимических показателей как АЛТ и АСТ, билирубин, щелочная фосфотаза, лактатдегидрогеназа (ЛДГ) – данные показатели отражают степень активности процесса в печени и чем они выше, тем активнее происходит процесс распада в печени. УЗИ печени может увидеть как острый так и хронический процесс, описать размер печени ее структурные и морфологические изменения.
Дополнительные методики такие как ЭКГ, общий анализ крови, общий анализ мочи, функциональные пробы и показатели свёртывающей и противосвёртывающей системы, даст представление о вовлеченности других органов и тканей в патологический процесс.
ОТСРОЧЕННЫЕ ПРОЯВЛЕНИЯ ПЕЧЁНОЧНОЙ НЕДОСТАТОЧНОСТИ
Некоторые симптомы возникают только при выраженной печеночной недостаточности. К ним относится почечная энцефалопатия – состояние, при котором грубо нарушаются когнитивные процессы, происходящие в головном мозге, страдает высшая нервная деятельность. Возникновение этого состояния можно объяснить выраженной интоксикацией, манифест которой связан с тем, что печень перестает выполнять свои функции.
Метаболические нарушения, такие как гипокалиемия и гипергликемия, могут стать причиной летального исхода – по причине остановки сердца и развития гипогликемической комы соответственно.
У многих пациентов с печеночной недостаточностью имеет место нарушение функции почек. Причина этого явления до сих пор не идентифицирована. Печеночная недостаточность в сочетании с почечной формирует гепаторенальный синдром.
Основные признаки патологии
Заболевание принято делить на стадии. Подобная классификация используется врачами для оценки степени структурных изменений паренхимы органа, а также в качестве основного инструмента для прогнозирования исхода расстройства. В развитии печеночно-клеточной недостаточности выделяют следующие этапы:
- На первой стадии процесса симптомы могут не проявляться.
- Позже отмечается постепенное ухудшение состояния пациента. Оно связано с неспособностью организма компенсировать происходящие патологические изменения. На второй стадии прогрессирования расстройства отмечается появление специфического окрашивания слизистых оболочек и кожи, формирование болевого синдрома. Пациенты жалуются на общую слабость и недомогание. На фоне интоксикации возникает рвота и диарея, усугубляющие течение расстройства.
- Третья стадия сопряжена с выраженными нарушениями функции органа. Она носит название «терминальной». Изменения, произошедшие в структуре печени, не позволяют ей выполнять свои функции. Развивается асцит, усугубляется интоксикация, к клинической картине присоединяются признаки поражения других систем. Боль в правом подреберье снижает качество жизни человека.
- При отсутствии лечения пациент впадает в печеночную кому. Это состояние с трудом поддается терапии, поэтому чаще всего приводит к гибели.
Принято выделять несколько синдромов, сопровождающих недостаточность гепатобилиарной системы. Они связаны с функциями, которые выполняет данная структура в организме человека:
- Диспепсические явления включают в себя рвоту, изменение характера стула, анорексию. Синдром нарушения питания связан с активным участием желчи в процессах расщепления и усвоения нутриентов. Постепенно подобные изменения приводят к истощению и обезвоживанию организма. При этом на начальном этапе развития патологии клинические признаки неспецифичны.
- Лихорадка связана с активной гибелью гепатоцитов. Клетки утилизируются, что сопровождается выделением тепла и повышением температуры тела. Способствует этому и высокая интенсивность воспалительных реакций.
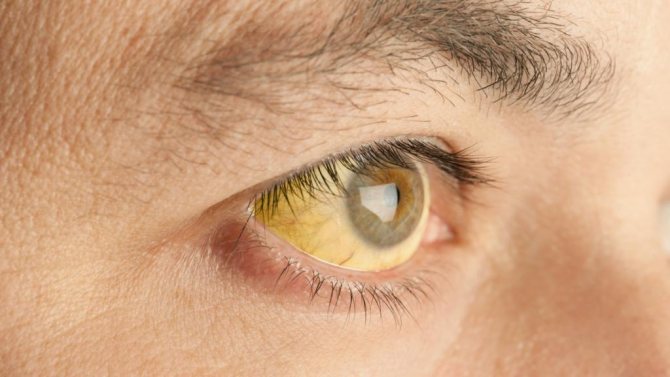
- Желтуха относится к классическим проявлениям печеночной недостаточности. Специфическое окрашивание слизистых оболочек и кожного покрова связано с накоплением в тканях билирубина. Этот пигмент в норме выводится через желудочно-кишечный тракт вместе с желчью. При нарушении функции печени соединение накапливается. Билирубин имеет желтый цвет, что и обеспечивает специфический оттенок видимых покровов.
- Синдром нарушения гемодинамики возникает на более поздних этапах прогрессирования печеночной недостаточности. Гибель гепатоцитов сопровождается выбросом биологически активных веществ. Сначала они вызывают вазодилатацию, а позже, напротив, провоцируют сильное сужение сосудов. Подобный каскад реакций усугубляется нарушением функции почек. В таких случаях возникает гепаторенальный синдром. У пациента отмечается снижение уровня артериального давления, изменение реологических свойств крови. Такие сбои считаются предпосылкой к развитию геморрагий.
- Синдром эндокринных нарушений возникает вследствие тесной связи всех систем организма между собой. На фоне печеночной недостаточности отмечается угнетение работы половых желез, развитие сахарного диабета и дисфункция гипофиза.
Диета и режим дня
Для начала стоит уточнить, что при невозможности принятия пищи — постоянная рвота, тошнота — внутривенно вводятся питательные растворы, что и составляет основной “рацион” больного в течение нескольких дней, пока врачи не стабилизируют состояние.
Основная цель диеты — обеспечить поступление необходимых минералов, витаминов, сохранить оптимальный водно-солевой баланс и снизить количество аммиака, выделяемого бактериями.
Для этого существует специальная диета, называемая “печеночной”. Стоит отметить, что не стоит самовольно менять питание при подобных недугах — лечащий врач подскажет вам, что нужно кушать в вашем, индивидуальном, случае.
На картинке указаны рекомендованные и нежелательные продукты для употребления при болезнях печени и желудочно-кишечного тракта.
Для начала рекомендуется сократить употребление белка до 40 гр в день (при норме на здорового человека от 120 гр при расчете 2,5 гр белка на килограмм живой массы). Заметьте, в расчет берется переваримый белок, а его количество варьируется в разных белковых продуктах. Некоторые больные спокойно себя чувствуют при повышении количества белка до 60-80 гр в день. Помните, длительный дефицит белка чреват нарушением обмена веществ, кроветворения, функциональности мышц, поэтому врач будет постепенно доводить его до нормы. Белок нужно вводить постепенно, начиная с растительного белка и со временем, при отсутствии отрицательной реакции, давать мясо и мясопродукты.
Желательно употреблять продукты, полезные для печени. О них мы расскажем вам в другой статье.
Необходимо обеспечивать максимальное поступление всех незаменимых аминокислот для ускорения регенерации печени. Аминокислоты — это строительный материал, из которого
Включите в рацион отруби и каши — они помогут очищению кишечника.
Для ослабления интоксикации нужно принимать лактулозу, которая снижает усвоение азота бактериями кишечника.
Причины возникновения печеночной недостаточности
Нарушение функции органа связано с гибелью гепатоцитов. Несмотря на способность этих клеток к регенерации, активный лизис структурных единиц паренхимы сопровождается выраженными клиническими проявлениями. К появлению симптомов печеночной недостаточности способны привести следующие этиологические факторы:
- Расстройство функции желчных путей. Гепатобилиарная система представляет собой единое целое. Именно поэтому при изменении состава секрета или его застое происходит нарушение структуры печени. К возникновению патологии приводит формирование уролитов, изменение качественного и количественного состава желчи. Наиболее опасны в этом отношении обструктивные поражения гепатобилиарной системы.
- Патологии печени также сопровождаются нарушением ее функции. Провоцировать подобные расстройства способны как инфекционные, так и незаразные проблемы. Самой распространенной причиной поражения считается цирроз. Это заболевание приводит к замещению нормальных клеточных элементов паренхимы печени соединительной тканью. Подобная реакция является ответом организма на хронические воспалительные процессы. Они возникают в печени вследствие воздействия некоторых видов гельминтов, вируса гепатита и других возбудителей заразных болезней. Отравления и злоупотребление алкоголем также относятся к числу провоцирующих факторов возникновения цирроза, а значит, способны вызывать развитие печеночной недостаточности.
- Патологический синдром формируется и при поражении других органов. Например, он может развиваться вследствие застоя в портальной системе, который является осложнением гемодинамических расстройств. Подобный каскад реакций возникает в организме при нарушении функции сердечно-сосудистой системы, а также из-за сбоя работы почек. Заболевания желудочно-кишечного тракта и желез внутренней секреции способны негативно влиять на состояние гепатоцитов, провоцируя возникновение синдрома печеночной недостаточности.
Классификация печеночно-клеточной недостаточности
Печеночно-клеточная недостаточность может быть острой или хронической.
Острая форма развивается через несколько недель после поражения клеток паренхимы печени. Болезнь протекает в несколько стадий:
- Начальная (компенсированная). На фоне удовлетворительного самочувствия имеют место неярко выраженные боли, горечь во рту, увеличение печени, а иногда и селезенки. Лабораторные исследования изменений функционального состояния печени не показывают. Больной не теряет вес, желтуха не проявляется.
- Субкомпенсированная. Пациента мучают боли, тошнота, рвота, диарея. Вес заметно снижается, явно выражена желтуха. Печень и селезенка увеличены. Анализы крови указывают на умеренную анемию, снижается количество тромбоцитов и лейкоцитов. В 2,5 раза вырастает уровень билирубина, а содержание альбумина в крови снижается почти на половину от нормы.
- Выраженная декомпенсация. Больной сильно худеет и слабеет. Желтуха ярко выражена. Имеют место отеки, кожа чешется. Проницаемость стенок сосудов увеличивается, что приводит к местным кровоизлияниям. Уровень билирубина в три или более раз превышает норму, а содержание общего белка, альбумина и холестерина резко падает.
Стадия декомпенсации может сопровождаться печеночной энцефалопатией:
- Нарушается психическое состояние больного.
- Имеют место нервно-мышечные расстройства.
- Развивается гипервентиляция: больной жалуется на укороченный вдох, стеснение в груди, онемение конечностей, дискомфорт в эпигастрии (зоны живота от пупка до ребер).
- Наблюдается гипераммониемия – рост содержания аммиака из-за дефицита ферментов мочевины.
Часто имеется печеночный запах, обусловленный наличием в выдыхаемом воздухе меркаптанов. Это летучие вещества, которые у здорового человека образуются бактериями в кале. При печеночной недостаточности они выводятся из организма легкими.
Четвертая стадия заболевания называется печеночной комой и в 80% случаев приводит к гибели пациента.
Симптомы
Признаки поражения печени и недостаточности во многом зависят от формы течения патологии. При острой разновидности недостаточности функционирования печени наблюдается стремительное ухудшение состояние. У пациентов появляются жалобы на сильные боли в области правого подреберья. Неприятные ощущения настолько интенсивны, что больному требуется срочная госпитализация. Болевые приступы могут усиливаться после приема пищи. В дальнейшем появляются жалобы:
- на тошноту и рвоту;
- на повышение температуры тела;
- на озноб;
- на общую слабость;
- на повышенную утомляемость при минимальных физических нагрузках;
- на усиливающий кожный зуд;
- на пожелтение склер глаз и кожных покровов;
- на запах тухлого мяса изо рта;
- на тремор верхних конечностей;
- на снижение артериального давления;
- на увеличение селезенки;
- на одышку;
- на кашель;
- на кровотечения из органов ЖКТ;
- на массированные назальные кровотечения;
- на стремительное снижение уровня глюкозы в крови;
- на критическое снижение АД.
Также у пациентов наблюдается появление диареи. Кал становится белого или светло-бежевого цвета. При этом моча может темнеть. На фоне этого патологического состояния у пациентов нередко наблюдается снижение аппетита. У некоторых больных возникает острое желание попробовать несъедобные предметы.
По мере ухудшения состояния у пациентов появляется боль в суставах, причем как в крупных, так и в мелких. Имеется изменение размеров печени. У пациентов наблюдается стремительное увеличение объемов живота из-за накопления жидкости в брюшной полости. При острой разновидности недостаточности печени у больных отмечается стремительная потеря веса.
В течение нескольких часов или дней после начала приступа появляются признаки печеночной энцефалопатии, являющейся результатом поражения ЦНС на фоне повышения уровня токсических соединений в крови. У многих пациентов даже при остром течении патологии наблюдается появление сосудистых звездочек, которые особенно хорошо выражены на передней стенке живота и на плечах.
Выделяется не менее 4 стадий развития хронической формы недостаточности. Для каждой из них характерны свои симптомы. Начальная стадия патологического процесса считается компенсированной, т. к. в это время не наблюдается появления выраженной клинической картины из-за того, что повышается активность оставшихся здоровых клеток. Только при проведении лабораторных исследований можно выявить снижение функции органа.
При переходе заболевания во вторую декомпенсированную стадию наблюдается появление выраженных признаков портальной гипертензии. У пациентов возникают выраженные сосудистые звездочки не только на коже живота, но и на лице. Нередко появляются гематомы даже без какого-либо травматического воздействия. Возможны массированные кровотечения из органов ЖКТ и носа. Данные симптомы являются результатом снижения свертываемости крови.
У большинства пациентов уже на этой стадии хронической печеночной недостаточности наблюдается появление асцита, эмоциональной лабильности или развитие депрессивных расстройств. Возможны нарушения сна. Выраженными становятся диспепсические расстройства, в т. ч. тошнота, рвота и диарея. Появляется кахексия, т. е. истощение.
Стремительно атрофируются мышечные ткани. Кожа сильно истончается и приобретает желтушный оттенок. Подобный цвет могут приобретать склеры глаз и слизистые оболочки. Ладони и ступни могут отличаться красным оттенком. Ухудшается состояние волос и ногтей. Общее самочувствие пациента также стремительно ухудшается. Данная стадия может продолжаться на протяжении от нескольких недель до месяца и более.
При переходе заболевания в третью, т. е. терминальную, стадию все ранее присутствующие симптомы становятся выраженными. Печень уменьшается в размерах. Кровь почти не сворачивается. Это становится причиной развития массированного кровотечения. Нарастают проявления со стороны ЦНС.
Последней стадией хронического течения является кома. Данное состояние в большинстве случаев заканчивается летальным исходом из-за отека мозга и развития полиорганной недостаточности.
Диагностика
В настоящее время используют следующие методы диагностики клеточно-печеночной недостаточности, позволяющие создать целостную картину:
- Сбор анамнеза с целью уточнения фактов злоупотребления пациентом алкоголя, не является ли он наркоманом, болел или нет вирусным гепатитом, нарушен ли в организме обмен веществ, есть ли хронические болезни печени и злокачественные опухоли, какие лекарственные препараты в данный момент принимает, страдает ли от отеков конечностей.
- УЗИ органа, позволяющее наиболее точно оценить его состояние.
- Биохимический анализ крови, направленный на выявление повышенного уровня билирубина, снижения количества белка, патологии свертывания, электролитных нарушений и прочих показателей.
- Метод электроэнцефалографии, используемый для выявления нарушений в амплитуде ритма головного мозга.
- Биопсия, являющаяся методом установления причины развития заболевания и актуальных показателей органа.
- МРТ, выявляющая степень изменений в тканях печении.
Фульминантная печеночная недостаточность определяется на основании таких клинических проявлений, как желтуха, значительное уменьшение печени в размерах, энцефалопатия и биохимических показателях, определяемых по анализу крови.
Определение и причины
Внезапно ухудшающиеся функции печени у больных быстро приводят к развитию печёночной энцефалопатии. Постепенно нарушается плазменный гемостаз. Причиной подобного процесса могут стать:
- вирусные гепатиты (В, D, А);
- вирусная инфекция (по типу CMV, EBV, HSV);
- лекарственные препараты по типу Парацетамола, Галотана, Фенитоина;
- фитопрепараты по типу китайских трав;
- токсические вещества;
- шоковое состояние;
- острые или хронические панкреатиты;
- ишемия печени;
- сепсисы;
- развитие острой жировой дистрофии печени в период вынашивания ребёнка у женщин.
Острая печёночная недостаточность может привести к обширному дистрофическому, фиброзному или некротическому изменению паренхимы печени. В некоторых случаях печёночная недостаточность может развиться на фоне нарушения печёночного кровообращения. Довольно часто подобное состояние возникает при сепсисах, тромбозах воротной вены.
Употребление алкогольных напитков, наркоз при оперативном вмешательстве, желудочно-кишечное кровотечение могут стать причиной почечной недостаточности. При гепатитах и циррозах возможно возникновение печёночной недостаточности. Патологические сдвиги, которые развиваются при острой печёночной недостаточности, обусловлены скоплением аммиачных, аминокислотных и феноловых соединений в кровеносной системе.
Соединения быстро оказывают церебротоксическое воздействие на организм, нарушают водно-электролитный и кислотно-щелочной баланс. Достигая тяжёлого состояния, в органе нарушается процесс детоксикации. Печень перестаёт принимать полноценное участие в обменных процессах разнообразных органов.
Острая печёночная недостаточность может привести к обширному дистрофическому изменению паренхимы печени