Острая надпочечниковая недостаточность или аддисонический криз
Содержание:
- К каким докторам следует обращаться если у Вас Аддисонический криз (острая недостаточность коры надпочечников):
- Диагностика[править | править код]
- Механизм развития
- Лечение
- Формы болезни
- Симптомы острой надпочечниковой недостаточности
- Лечение
- Лечение
- Диагностика
- Причины аддисонического криза
- Причины аддисонического криза
- Клиническая картина
- Симптомы аддисонического криза
- Виды криза при недостаточности надпочечников
- Формы болезни
- Аддисонический криз
- Клиническая картина
- Формы аддисонического криза
- Классификация
- Формы заболевания
- Классификация
- Медицинские статьи
- Течение заболевания у детей
- Лечение
- Этиология и патогенез
- Стадии острой формы
К каким докторам следует обращаться если у Вас Аддисонический криз (острая недостаточность коры надпочечников):
Эндокринолог
Реаниматолог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Аддисонического криза (острой недостаточности коры надпочечников), ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Диагностика[править | править код]
На основании данных анамнеза (болезнь Аддисона), объективных данных и изменения электролитного баланса:
- резкое падение уровня натрия (до 130 ммоль/л и ниже) в плазме крови, снижение его экскреции с мочой (менее 10 г/сут),
- повышение уровня калия в плазме крови до 5—6, иногда 8 ммоль/л,
- резкое снижение коэффициента Na/K до 20 и ниже (норма 32),
- низкое содержание глюкозы в плазме крови,
- увеличение концентрации мочевины и остаточного азота в плазме крови,
- ацидоз.
Усиление пигментации на фоне прогрессирующией артериальной гипотензии, хотя у 10% пациентов с первичным гипокортицизмом («белый Аддисон») и у всех пациентов со вторичным и третичным гипокортицизмом гиперпигментация отсутствует.
Проведение диагностических тестов противопоказано!
Механизм развития
Кора надпочечников вырабатывает ряд важных гормонов, к которым относятся глюкокортикостероиды, минералокортикоиды, а также половые стероиды. Резкое снижение продукции данных биологически активных соединений приводит к тяжелым изменениям в организме. При недостатке глюкокортикостероидов снижается системное артериальное давление (артериальная гипотония), уменьшается концентрация глюкозы в крови (гипогликемия), нарушается работа сердца. Недостаточное количество минералокортикоидов приводит к нарушению водно-солевого обмена с уменьшением уровня жидкости и ионов натрия в организме, а также повышением концентрации солей калия. Резкое снижение половых гормонов на начальных стадиях развития патологического процесса не отображается на функциональном состоянии организма. При длительном уменьшении концентрации данных гормонов изменяются вторичные половые признаки, а также нарушается функциональное состояние репродуктивной системы.
Лечение
Дополнительные сведения: Болезнь Аддисона
Незамедлительно начинают внутривенное капельное введение жидкостей и лечение глюкокортикоидами.
Основные мероприятия направлены на ликвидацию обезвоживания, заместительную гормональную терапию и симптоматическую терапию (ликвидация нарушений сердечно-лёгочной недостаточности, если криз вызван инфекционным заболеванием — адекватная антибиотикотерапия). Наиболее опасны первые сутки.
Когда состояние пациента стабилизируется, дозу глюкокортикоидов постепенно снижают. Обычно для перехода на поддерживающую дозу гидрокортизона требуется 5 дней.
Осложнения терапии
Связаны с передозировкой. Наиболее часто развивается отёчный синдром, парестезии, параличи (причина — гипокалиемия). Следует уменьшить дозу ДОКСА, отменить вливание хлорида натрия и добавить введение хлорида калия. При явлениях отёка мозга — маннитол, мочегонные средства.
Формы болезни
В зависимости от симптоматики могут быть разные формы аддисонического криза.
Кишечная форма
В этом случае появляется острая диспепсия: постоянно тошнит, появляется сильная рвота, пропадает аппетит, наблюдается жидкий стул. Иногда возникает отвращение к пище, спастическая боль.
Перитонеальная форма
Симптоматика похожа на ту, что возникает при остром животе: беспокоит резкая боль в животе, при которой сильно напрягаются мышцы брюшной стенки.
Сердечная форма
Заболевание характеризуется острой недостаточностью в кровообращении. Все заканчивается цианотичным окрашиванием слизистой оболочки, кожи. Также холодеют конечности, наблюдается тахикардия, гипотония.
Психическая форма
В данном случае больного беспокоит невыносимая головная боль, состояние бреда, галлюцинации, судороги, угнетается сознание.
Как правило, одна форма встречается крайне редко, чаще всего при надпочечниковой недостаточности появляется ряд разных симптомов.
Обращаем ваше внимание, адиссонический криз может длиться несколько часов или дней. В предкризовый период резко падает артериальное давление, беспокоит боль в мышцах, слабость, усиливается пигментация на коже, человек полностью теряет аппетит
Симптомы острой надпочечниковой недостаточности
При остром и массивном кровоизлиянии в ткань надпочечных желез или закупорке сосудов тромбом симптоматика нарастает практически мгновенно:
- снижается давление крови;
- внезапно возникает обморок;
- по коже распространяются мелкие подкожные кровоизлияния (петехии);
- повышается температура тела;
- прогрессирует недостаточность кровообращения (затрудненное дыхание, посинение кожных покровов, учащение пульса).
Гемодинамические показатели (давление, скорость пульса, сердечный выброс) становятся неуправляемыми. Отмечается многократная рвота, понос. Затем нарушается сознание вплоть до коматозного состояния. Неблагоприятным признаком является распространенное внутрисосудистое свертывание крови (ДВС-синдром).

Острый криз протекает тяжелее, чем обострение уже имеющейся надпочечниковой недостаточности, так как организм не успевает запустить механизмы компенсации. Нарушения затрагивают работу сердца, головного мозга, почек и системы пищеварения. Больные с длительно текущей болезнью Аддисона постепенно частично адаптируются к отклонениям состава крови, особенностям обмена веществ.
Лечение
Дополнительные сведения: Болезнь Аддисона
Незамедлительно начинают внутривенное капельное введение жидкостей и лечение глюкокортикоидами.
Основные мероприятия направлены на ликвидацию обезвоживания, заместительную гормональную терапию и симптоматическую терапию (ликвидация нарушений сердечно-лёгочной недостаточности, если криз вызван инфекционным заболеванием — адекватная антибиотикотерапия). Наиболее опасны первые сутки.
Когда состояние пациента стабилизируется, дозу глюкокортикоидов постепенно снижают. Обычно для перехода на поддерживающую дозу гидрокортизона требуется 5 дней.
Осложнения терапии
Связаны с передозировкой. Наиболее часто развивается отёчный синдром, парестезии, параличи (причина — гипокалиемия). Следует уменьшить дозу ДОКСА, отменить вливание хлорида натрия и добавить введение хлорида калия. При явлениях отёка мозга — маннитол, мочегонные средства.
Лечение
Дополнительные сведения: Болезнь Аддисона
Незамедлительно начинают внутривенное капельное введение жидкостей и лечение глюкокортикоидами.
Основные мероприятия направлены на ликвидацию обезвоживания, заместительную гормональную терапию и симптоматическую терапию (ликвидация нарушений сердечно-лёгочной недостаточности, если криз вызван инфекционным заболеванием — адекватная антибиотикотерапия). Наиболее опасны первые сутки.
Когда состояние пациента стабилизируется, дозу глюкокортикоидов постепенно снижают. Обычно для перехода на поддерживающую дозу гидрокортизона требуется 5 дней.
Осложнения терапии
Связаны с передозировкой. Наиболее часто развивается отёчный синдром, парестезии, параличи (причина — гипокалиемия). Следует уменьшить дозу ДОКСА, отменить вливание хлорида натрия и добавить введение хлорида калия. При явлениях отёка мозга — маннитол, мочегонные средства.
Диагностика
Для подтверждения острой надпочечниковой недостаточности необходим ряд лабораторных и инструментальных исследований.
Лабораторная диагностика:
- общий анализ крови (выявление увеличения количества эритроцитов, лейкоцитов, эозинофилов и гемоглобина, повышения СОЭ);
- биохимический анализ крови (выявление снижения уровня глюкозы, увеличения количества мочевины, креатинина);
- анализ крови на электролиты (выявление снижения уровня натрия, хлоридов, увеличения содержания калия);
- общий анализ мочи (на белок, единичные цилиндры, эритроциты, иногда ацетон);
- проба с АКТГ (синактеном).
Инструментальная диагностика заключается в проведении ЭКГ. Для аддисонического криза характерно увеличение амплитуды зубца Т: он становится высоким и остроконечным; возможны уширение комплекса QRS, замедление атриовентрикулярной проводимости.
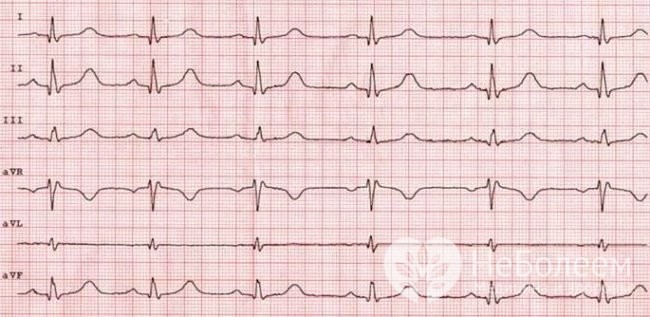 ЭКГ – метод диагностики недостаточности коры надпочечников
ЭКГ – метод диагностики недостаточности коры надпочечников
Причины аддисонического криза
Поводов для развития криза очень много. К сожалению, человек зачастую сам провоцирует такое состояние.Вот основные причины болезни:
Криз может возникнуть во время хирургической операции.
Неосторожное превышение дозы лекарств из разряда нейролептиков, транквилизаторов, инсулина и др.
Травмы поясницы или сильные ожоги.
Любые инфекции и воспалительные процессы.
Недопустимая физическая нагрузка, эмоциональное перенапряжение и нервные срывы.
Пропуски или прекращение приёма глюкокортикоидов.
Злоупотребления алкоголем, сопровождающиеся тяжёлым отравлением.
Так же обратите внимание, что беременность и роды могут стать причиной вспышки заболевания
Причины аддисонического криза
Поводов для развития криза очень много. К сожалению, человек зачастую сам провоцирует такое состояние.
Вот основные причины болезни:
Криз может возникнуть во время хирургической операции.
Неосторожное превышение дозы лекарств из разряда нейролептиков, транквилизаторов, инсулина и др.
Травмы поясницы или сильные ожоги.
Любые инфекции и воспалительные процессы.
Недопустимая физическая нагрузка, эмоциональное перенапряжение и нервные срывы.
Пропуски или прекращение приёма глюкокортикоидов.
Злоупотребления алкоголем, сопровождающиеся тяжёлым отравлением.
Так же обратите внимание, что беременность и роды могут стать причиной вспышки заболевания
Клиническая картина
Болезнь Аддисона обычно развивается медленно, в течение нескольких месяцев или лет, и симптомы её могут оставаться незамеченными или не проявляться до тех пор, пока не случится какой-либо стресс или заболевание, резко повышающее потребность организма в глюкокортикоидах.
Наиболее частые симптомы болезни Аддисона:
- Хроническая усталость, постепенно усугубляющаяся с течением времени;
- Мышечная слабость;
- Потеря веса и аппетита;
- Тошнота, рвота, понос, боли в животе;
- Низкое артериальное давление, ещё больше снижающееся в положении стоя (ортостатическая гипотензия);
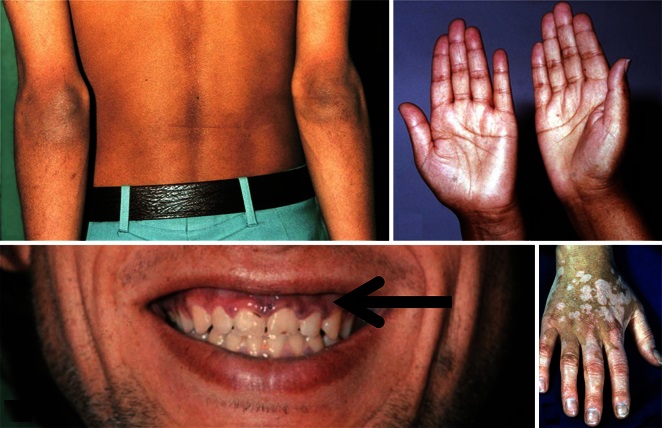
- Гиперпигментация кожи в виде пятен в местах, подвергающихся солнечному облучению, известная как «мелазмы Аддисона»;
- Дисфория, раздражительность, вспыльчивость, недовольство всем;
- Депрессия;
- Влечение к и пище, а также к их комбинациям, жажда, обильное питьё жидкости;
- Гипогликемия, низкий уровень глюкозы в крови;
- У женщин менструации становятся нерегулярными или исчезают, у мужчин развивается импотенция;
- Тетания (особенно после употребления молока) вследствие избытка фосфатов;
- Парестезии и нарушения чувствительности конечностей, иногда вплоть до паралича, вследствие избытка калия;
- Повышенное количество эозинофилов в крови;
- Избыточное количество мочи;
- Гиповолемия (снижение объёма циркулирующей крови);
- Дегидратация (обезвоживание организма);
- Тремор (дрожание рук, головы);
- Тахикардия (учащённое сердцебиение);
- Тревога, беспокойство, внутреннее напряжение;
- Дисфагия (нарушения глотания).
Симптомы аддисонического криза
Аддисонический криз как тяжелое острое проявление декомпенсации хронической недостаточности коры надпочечников, обычно развивается медленно в течение нескольких дней, реже (при оперативных вмешательствах, присоединении инфекций, тяжелом физическом и психическом напряжении) — в течение нескольких часов. Характерным является усиление симптомов, свойственных болезни Аддисона:
- прогрессирующее усиление пигментации
- общей мышечной слабости
- утомляемости
- снижение массы тела.
Больному трудно передвигаться, в связи с чем он вынужден находиться в постели. Утомляет разговор из-за выраженной мышечной слабости, которая приобретает характер адинамии, больному трудно сидеть, изменить положение в постели, есть, его приходится кормить.
Одновременно с нарастающей мышечной слабостью возникает головокружение, особенно при вставании с постели, вплоть до обморочных состояний, может быть коллапс, что связано с резким падением артериального давления и свойственной болезни Аддисона ортостатической гипотензии. Систолическое давление нередко ниже 10,7-9,3 кПа (80-70 мм рт. ст.), диастолическое — 5,3-2,7 кПа (40-20 мм рт. ст.) и ниже.
Исчезает аппетит, появляется или усиливается тошнота, присоединяется рвота, которая при развившемся кризе становится неукротимой; беспокоит боль в животе, чаще в надчревной области, в дальнейшем разлитая по всему животу. Боль в животе может напоминать таковую при перфоративной язве желудка, сопровождаться кровавой рвотой и меленой, симптомами раздражения брюшины в результате множественных эрозий слизистой оболочки желудка. Следует отметить, что рвота не облегчает страдания больного.
Присоединяется понос. Указанные симптомы нередко внушают диагноз острого живота, что приводит к необоснованному хирургическому вмешательству.
В ряде случаев боль локализуется в поясничной области и подобна таковой при почечной патологии, что на фоне олигурии и анурии (в результате артериальной гипотензии и нарушения клубочковой фильтрации) может послужить поводом к диагностике острой почечной патологии.
Осложнение
В дальнейшем, без лечения состояние больных ухудшается — рвота и понос усугубляют потерю натрия, хлоридов, вызывают тяжелую обезвоженность организма. Артериальное давление из-за потери натрия, падения сосудистого тонуса, уменьшения массы циркулирующей крови и сердечного выброса резко падает, ухудшается кровоснабжение жизненно важных органов, возникает гипоксия мозга, падает перфузионное давление в почках, клубочковая фильтрация, олигурия сменяется анурией и почечной недостаточностью.
Нарушается выделение продуктов белкового обмена, в крови нарастает уровень остаточного азота, мочевины крови, происходит дальнейшее увеличение калия, попов водорода, развивается ацидоз. Указанные нарушения водно-электролитного, белкового обмена, артериальная гипотензия вплоть до коллапса сопровождаются снижением уровня сахара в крови (вследствие нарушения процессов неогликогенеза, относительного гиперинсулинизма), падением энергетического обеспечения тканей, в первую очередь мозга. На тяжелое нарушение функционального состояния центральной нервной системы указывают возникающие нередко эпилептические припадки, псевдоменингеальный синдром (как проявление гипогликемии), маниакальный или параноидный психоз, делирий.
В начале аддисонического криза температура тела нормальная, в дальнейшем снижена, в терминальном состоянии может быть гипертермия как следствие глубокого (из-за дегидратации мозга) нарушения терморегуляции. Высокая температура в начале гипоадреналового криза свидетельствует о присоединении инфекции.
При развившемся кризе сознание затемнено, кожа холодная на ощупь, сухая, тургор (эластичность) ее снижен, мышцы дряблые, глазные яблоки мягкие, пульс малый, нитевидный, брадикардия (следствие гиперкалиемии) или не прощупывается, артериальное давление не определяется, топы сердца резко ослаблены. Больной теряет сознание, наступает кома и смерть.
Виды криза при недостаточности надпочечников
Клиническими формами этой патологии бывают:
- кардиальная (сердечная);
- гастроинтестинальная (с преобладанием нарушений со стороны желудка и кишечника);
- церебральная (расстройства психики и неврологические отклонения).
Кардиальная
На первый план выходят:
- быстрое снижение артериального давления;
- ослабление и учащение пульса;
- проявления сосудистого коллапса: холодная бледная кожа, потливость, потемнение в глазах, обморок.

Из-за посинения кожных покровов их цвет становится более темным.
Гастроинтестинальная
Больные испытывают:
- снижение аппетита,
- отвращение к еде,
- тошноту,
- непрекращающуюся рвоту.
Нарастает обезвоживание, усиливается боль по всему животу, спазмы.
У части пациентов этот симптом бывает настолько выражен, что его ошибочно принимают за острую хирургическую патологию (клиника острого живота). Если в период аддисонического криза проводится операция, то она зачастую имеет летальный исход.
Церебральная
Психоневрологические расстройства включают:
- судорожный синдром, который не снимается противосудорожными препаратами, только гормоны помогают его устранить;
- менингеальные проявления (трудно голову наклонить вперед, разогнуть согнутую ногу, светобоязнь, головная боль);
- потерю ориентации во времени и пространстве, ступор;
- бред, галлюцинации.

Формы болезни
В зависимости от симптоматики могут быть разные формы аддисонического криза.
Кишечная форма
В этом случае появляется острая диспепсия: постоянно тошнит, появляется сильная рвота, пропадает аппетит, наблюдается жидкий стул. Иногда возникает отвращение к пище, спастическая боль.
Перитонеальная форма
Симптоматика похожа на ту, что возникает при остром животе: беспокоит резкая боль в животе, при которой сильно напрягаются мышцы брюшной стенки.
Сердечная форма
Заболевание характеризуется острой недостаточностью в кровообращении. Все заканчивается цианотичным окрашиванием слизистой оболочки, кожи. Также холодеют конечности, наблюдается тахикардия, гипотония.
Психическая форма
В данном случае больного беспокоит невыносимая головная боль, состояние бреда, галлюцинации, судороги, угнетается сознание.
Как правило, одна форма встречается крайне редко, чаще всего при надпочечниковой недостаточности появляется ряд разных симптомов.
Обращаем ваше внимание, адиссонический криз может длиться несколько часов или дней. В предкризовый период резко падает артериальное давление, беспокоит боль в мышцах, слабость, усиливается пигментация на коже, человек полностью теряет аппетит
Аддисонический криз
Основная статья: Аддисонический криз
В некоторых случаях симптомы болезни Аддисона могут возникнуть неожиданно быстро. Состояние острой недостаточности коры надпочечников называется «аддисоническим кризом» и является крайне опасным, угрожающим жизни пациента. Развитие аддисонического криза наиболее вероятно в случае несвоевременного распознавания болезни Аддисона, у пациентов не получавших лечения, либо получавших неадекватно малую, недостаточную дозу кортикостероидов, либо в случае, когда доза глюкокортикоидов не была своевременно увеличена на фоне болезни, стресса, хирургического вмешательства и так далее. Таким образом, любое острое заболевание, кровопотеря, травма, операция или инфекция может обострить существующую надпочечниковую недостаточность и привести к аддисоническому кризу.
У ранее диагностированных и получающих адекватное лечение пациентов аддисонический криз может возникнуть в результате резкого прекращения лечения кортикостероидами или резкого снижения их дозы, либо при увеличении потребности организма в глюкокортикоидах (операции, инфекции, стресс, травмы, шок).
Аддисонический криз может возникнуть также у пациентов, не страдающих болезнью Аддисона, но получающих или получавших в недавнем прошлом длительное лечение глюкокортикоидами по поводу других заболеваний (воспалительных, аллергических, аутоиммунных и др.) при резком снижении дозы или резкой отмене глюкокортикоидов, а также при повышении потребности организма в глюкокортикоидах. Причиной этого является угнетение экзогенными глюкокортикоидами секреции АКТГ и эндогенных глюкокортикоидов, постепенно развивающаяся функциональная атрофия коры надпочечников при длительном глюкокортикоидном лечении, а также снижение чувствительности рецепторов тканей к глюкокортикоидам (десенситизация) при терапии супрафизиологическими дозами, что приводит к зависимости пациента от поступления экзогенных глюкокортикоидов в организм («стероидная зависимость»).
Симптомы аддисонического криза
- Внезапная сильная боль в ногах, пояснице или животе;
- Сильная рвота, диарея, приводящие к дегидратации и развитию шока;
- резкое снижение артериального давления;
- потеря сознания;
- Острый психоз или спутанность сознания, делирий;
- резкое снижение уровня глюкозы в крови;
- Гипонатриемия, гиперкалиемия, гиперкальциемия, гиперфосфатемия;
- Коричневый налёт на языке и зубах вследствие гемолиза и развития дефицита железа.
Клиническая картина
Острая недостаточность коры надпочечников характеризуется крайне низкой концентрацией в плазме крови кортизола, кортикостерона, альдостерона, дезоксикортикостерона. Экскреция 17-оксикортикостероидов также заметно снижена. Содержание в плазме крови АКТГ высокое. Имеются признаки нарушения минерального и водного обмена.
Основные клинические проявления: высокая лихорадка, дегидратация, тошнота, рвота, боли в мышцах, падение артериального давления, которое быстро приводит к обмороку. При дефиците минералокортикоидов наблюдаются гиперкалиемия и гипонатриемия. Дегидратация приводит к повышению уровня азота мочевины плазмы крови и (не всегда) к гиперкальциемии.
Причины гиперкальциемии при гипоадреналовом кризе: снижение ОЦК, гемоконцентрация, снижение скорости клубочковой фильтрации (усиливает канальцевую реабсорбцию кальция), вымывание кальция из костной ткани, связанное с повышением чувствительности к витамину D.
Формы аддисонического криза
Специалисты выделяют четыре (иногда всего три) формы этого заболевания. Каждая из них определяется следующей симптоматикой:
- Желудочно-кишечная (характерны боли в области живота, а так же расстройства стула, тошнота и рвота).
- Псевдоперитонеальная (мучительное напряжение мышц живота и боли в этой области).
- Сердечно-сосудистая (нарушается кровообращение, появляются синюшные оттенки на коже и слизистых, начинается тахикардия, человеку не хватает воздуха).
- Нервно-психическая (бессвязная речь, галлюцинации, сильная головная боль, нервное возбуждение или наоборот подавленное состояние).
Классификация
Адиссонический криз разворачивается в течение периода от нескольких часов до нескольких суток. Выделяют предкризовую стадию, при которой пациенты испытывают общую слабость, мышечные боли, снижение аппетита, и стадию развернутой клинической картины, характеризующуюся прогрессивным ухудшением самочувствия. Другая классификация основана на различиях в клинической картине. Согласно ей выделяют пять форм аддисонического криза:
- Желудочно-кишечная. На первый план выходят острые диспепсические расстройства. Преобладает рвота, тошнота, диарея, спастические абдоминальные боли, отсутствует аппетит.
- Псевдоперитонеальная. Данная форма криза клинически схожа с острым животом. Характеризуется резкими болями, напряжением мышц живота.
- Миокардиальная. Ведущие симптомы связаны с нарушением функций сердца и сосудов. Недостаточность кровообращения проявляется синюшностью слизистых и кожи, гипотонией, замедлением пульса.
- Менингоэнцефалическая. Доминируют нервно-психические нарушения. Развивается очаговая и галлюцинаторно-бредовая симптоматика, судороги, угнетение сознания, делирий.
- Респираторная. Проявляется дыхательной недостаточностью. Нарастает одышка, общая слабость, головокружения, возникает чувство нехватки воздуха.
Формы заболевания
Выделяют 4 основные формы аддисонического криза, которые различаются преобладающей клинической симптоматикой:
- Желудочно-кишечная форма. Характеризуется симптомами острой диспепсии (тошнота, неукротимая рвота, жидкий стул, отсутствие аппетита, вплоть до отвращения к пище, боли спастического характера в эпигастрии и области живота).
- Псевдоперитонеальная форма. Напоминает симптоматику острого живота (резкие боли в животе, сопровождающиеся защитным напряжением мышц передней брюшной стенки).
- Сердечно-сосудистая (миокардиальная, или коллаптоидная) форма. Доминируют проявления острой недостаточности кровообращения (цианотичное окрашивание кожных покровов и слизистых оболочек, похолодание конечностей, выраженная гипотония, тахикардия, нитевидный пульс).
- Нервно-психическая (или менингоэнцефалитическая) форма. Характеризуется бурной очаговой симптоматикой, бредом, галлюцинациями, нестерпимой головной болью, судорогами, угнетением сознания или, напротив, ажитацией.
Некоторые авторы описывают 3 формы аддисонического криза, относя псевдоперитонеальную форму к желудочно-кишечной. В ряде источников встречается упоминание о респираторной форме аддисонического криза, проявляющейся дыхательной недостаточностью.
Изолированно та или иная форма в клинической практике встречается редко; обычно острая надпочечниковая недостаточность сопровождается совокупностью различных симптомов.
Классификация
Болезнь Аддисона может быть следствием:
Первичной недостаточности коры надпочечников, первично-железистой (при которой поражена или плохо функционирует сама кора надпочечников) — аутоиммунной агрессии, туберкулеза, гипоплазии, опухоли или метастазы в надпочечниках, генетических дефектов синтеза гормонов, снижения чувствительности надпочечников к АКТГ.
Вторичной недостаточности коры надпочечников, гипоталамо-гипофизарная – при которой передняя доля гипофиза производит недостаточно адренокортикотропного гормона для адекватной стимуляции коры надпочечников. Опухоли, ишемия, травма, облучение гипоталамо-гипофизарной области
Ятрогенная форма – после длительного приема экзогенных кортикостероидов наступает атрофия надпочечников и разрыв гипоталамо-гипофизарно-надпочечниковой связи. При резком прекращении приема стероидов развивается синдром отмены.
Медицинские статьи

Офтальмология является одной из наиболее динамично развивающихся областей медицины. Ежегодно появляются технологии и процедуры, позволяющие получать результат, который еще 5–10 лет назад казался недостижимым. К примеру, в начале XXI века лечение возрастной дальнозоркости было невозможно. Максимум, на что мог рассчитывать пожилой пациент, — это на…
Почти 5% всех злокачественных опухолей составляют саркомы. Они отличаются высокой агрессивностью, быстрым распространением гематогенным путем и склонностью к рецидивам после лечения. Некоторые саркомы развиваются годами, ничем себя не проявляя…
Вирусы не только витают в воздухе, но и могут попадать на поручни, сидения и другие поверхности, при этом сохраняя свою активность. Поэтому в поездках или общественных местах желательно не только исключить общение с окружающими людьми, но и избегать…
Вернуть хорошее зрение и навсегда распрощаться с очками и контактными линзами – мечта многих людей. Сейчас её можно сделать реальностью быстро и безопасно. Новые возможности лазерной коррекции зрения открывает полностью бесконтактная методика Фемто-ЛАСИК.
Течение заболевания у детей
 Заболевания надпочечников имеют врождённое или приобретённое происхождение, но наблюдаются они довольно редко.
Заболевания надпочечников имеют врождённое или приобретённое происхождение, но наблюдаются они довольно редко.
А острая надпочечниковая недостаточность у детей встречается ещё реже.
Обычно дети с патологиями эндокринной системы уже находятся под наблюдением.
А если в семейной истории уже встречаются случаи подобных недугов – дети находятся в группе риска и подлежат осмотру эндокринологом каждые полгода. Им ставят специальные пробы АКТГ, а в России – и внутримышечные пробы с введением Тетракозактида для анализа гормонального уровня.
Начало аддисонического криза или обострения надпочечниковой недостаточности проявляется в следующих симптомах:

- ребёнок мало двигается, тонус мышц снижен;
- падает давление крови;
- пульс учащается, ребёнок часто дышит;
- суточное количество жидкости, выделяемой почками, значительно снижается;
- разлаживается работа желудочно-кишечного тракта, возникают различной интенсивности боли в животе, ребёнка тошнит, рвёт, частый жидкий стул обезвоживает тело;
- показатели температуры тела снижаются, руки и ноги холодеют;
- кожные покровы приобретают оттенок синюшности, на некоторых участках проявляется «мраморность», кровоизлияния.
Если не оказать ребёнку немедленную помощь, он теряет сознание и впадает в кому. Само обострение и нарастание симптоматики может занимать от нескольких часов до недели. Это зависит от причины, приведшей к острой фазе.
хроническая надпочечниковая недостаточность
Также усиливаются признаки разлада работы сердца, развивается сердечнососудистая недостаточность. Конечный симптом, к которому может привести криз, – кома.
Если же причина обострения заключается в кровоизлиянии в надпочечники или отмены и/или задержки введения необходимых гормонов, то тогда состояние ухудшается до коматозного очень быстро. Возможна и остановка сердца.
Лечение также проводится в госпитальных условиях. Дети, особенно маленькие, нуждаются в особенном наблюдении и внимании, поэтому нужно не упустить время!
Лечение
Дополнительные сведения: Болезнь Аддисона
Незамедлительно начинают внутривенное капельное введение жидкостей и лечение глюкокортикоидами.
Основные мероприятия направлены на ликвидацию обезвоживания, заместительную гормональную терапию и симптоматическую терапию (ликвидация нарушений сердечно-лёгочной недостаточности, если криз вызван инфекционным заболеванием — адекватная антибиотикотерапия). Наиболее опасны первые сутки.
Когда состояние пациента стабилизируется, дозу глюкокортикоидов постепенно снижают. Обычно для перехода на поддерживающую дозу гидрокортизона требуется 5 дней.
Осложнения терапии
Связаны с передозировкой. Наиболее часто развивается отёчный синдром, парестезии, параличи (причина — гипокалиемия). Следует уменьшить дозу ДОКСА, отменить вливание хлорида натрия и добавить введение хлорида калия. При явлениях отёка мозга — маннитол, мочегонные средства.
Этиология и патогенез
Дополнительные сведения: Болезнь Аддисона
Чаще развивается у пациентов с первичным или третичным гипокортицизмом, а также может быть первым признаком латентно протекающих недиагностированных болезни Аддисона и синдрома Шмидта. Гипоадреналовый криз может быть вызван двусторонним кровоизлиянием в надпочечники, например при передозировке гепарина.
Гипоадреналовый криз могут спровоцировать: тяжёлые инфекции (менингококковая инфекция, дифтерия, токсические формы гриппа), травма или хирургическое вмешательство у пациентов с хронической надпочечниковой недостаточностью.
Стадии острой формы
ОНН проявляется в виде аддисонического криза. Длительность его может быть от 2-3 часов до 2-3 дней. Характерно последовательное появление нарушений в соответствии со стадиями:
| Стадии острой формы | Краткое описание |
| Начальная | Нарастает слабость, потемнение кожи (при обострении хронической недостаточности), отмечается тошнота, головная боль, снижается аппетит, давление крови. Медикаменты с сосудосуживающим эффектом не устраняют гипотензию, она корректируется только гормонами |
| Выраженных проявлений | Больные обессилены, истощены, появляется боль в животе и неукротимая рвота, лихорадка, прогрессирует обезвоживание, перестает выделяться моча, катастрофически снижается давление |
| Кома | Исчезает сознание, рефлексы, падает температура тела, вероятно наступление смерти |
Если ОНН вызвана тромбозом, кровоизлиянием, то первой стадии может не быть.