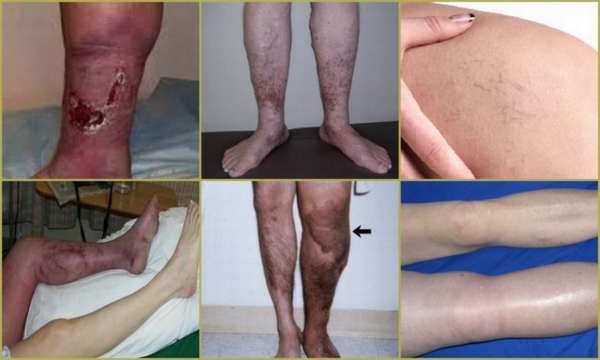
Венозная недостаточность нижних конечностей: симптомы, лечение
Содержание:
- Медикаментозное лечение
- Формы ВН
- Основные проявления ХВН
- Хроническая венозная недостаточность
- Что такое венозная дисциркуляция
- Венозная недостаточность: нижних конечностей, симптомы, лечение, хроническая, препараты, ХВН, 1, 2 степени, классификация, что это такое, признаки
- Хирургические методы лечения
- Какие существуют формы патологического состояния
- Профилактика и лечение хронической венозной недостаточности
- Венозные магистрали международного значения
- Диагностика
Медикаментозное лечение
Выбирая тактику лечения, сосудистый хирург учитывает стадию заболевания, возраст и пол пациента, длительность заболевания. Как правило, пациентам предлагается комплексный вариант лечения, где ведущее место отдается медикаментозному способу борьбы. Основными принципами лечения венозной недостаточности можно назвать следующие:
 Диосмин
Диосмин
- лечение проводится курсами (в среднем он длится 2-2,5 месяца);
- методы и препараты подбираются в индивидуальном порядке;
- больной принимает активное участие в борьбе с болезнью;
- применение препаратов должно дополняться другими методами, в частности гимнастикой, компрессионным лечением.
На всех стадиях заболевания пациентам предлагается использование венотоников. Хотя состав их может отличаться, однако все они направлены на выполнение общей задачи – повышение тонуса стенок вен и стабилизацию всех структурных частей вены. В качестве главного действующего вещества в них, как правило, выступает микронизированный диосмин.
В более сложных случаях, когда наблюдается синдром гипервязкости (выявить его можно через анализ крови), больным рекомендуется использование антикоагулянтов. Наибольшей популярностью среди средств такого типа пользуется низкомолекулярный гепарин. В отличие от других, он имеет более длительный период действия, не требует такого частого контроля над течением заболевания, существенно уменьшает вероятность осложнений. Пройдя курс лечения им, дальше больной должен перейти на оральные антикоагулянтные препараты, являющиеся производными фенодина и кумарина.
Для уменьшения вероятности появления тромбов, врачи рекомендуют тромбоцитарные дезагреганты (например, Дипиридамол, низкомолекулярные декстраны, Пентоксифиллин). В случае появления трофических язв, комплексное лечение дополняется приемом антибактериальных и антисептических препаратов.
 Пентоксифиллин
Пентоксифиллин
Отдельную группу составляют медицинские препараты, предназначенные для местного использования. Они отличаются относительно недорогой ценой, но хорошим эффектом. Такие средства могут иметь различные формы:
- Гели. Как правило, выполняются на основе гепарина и пантенола. Гели дают быстрый эффект, фактически мгновенно впитываются, не оставляют пятен на одежде. С их помощью удается укрепить стенки сосудов, снять усталость и тяжесть, охладить кожу.
- Мазь. Отличается большим разнообразием вариантов. Может выполняться на основе гепарина или же содержать антисептические компоненты. Мазь впитывается в кожу значительно дольше, чем гель, а поэтому врачи рекомендуют после ее нанесения покрывать ногу легкой марлевой повязкой.
- Антисептические лосьоны. Используются в случае открытых ран (трофических язв). Способны уничтожать вредные бактерии, которые могут попасть в кровоток, подсушить кожу, улучшить регенерацию клеток.
Что включает компрессионное лечение
Компрессионное лечение предусматривает ношение специального белья, чулок, носков, колгот, которые помогают в лечении ХНВ. Среди основных преимуществ такого вида лечения можно назвать:
- защиту ног от внешних повреждений;
- улучшение циркуляции крови;
- нормализацию обменных процессов;
- улучшение функционирования венозных клапанов.
Но со второй стадии данный метод может быть только вспомогательным, но не основным. К достоинствам его следует отнести и то, что абсолютных противопоказаний к его использованию просто нет, значит, уместен он для беременных, подростков и пожилых людей.
 Компрессионное белье
Компрессионное белье
В зависимости от давления, которое осуществляет компрессионное белье на сосуды, принято выделять 4 его класса. Как лечить и какое именно белье использовать больному, решать должен врач. Механизм воздействия компрессионного белья заключается в следующих функциях:
- сдавливании перфорантных и поверхностных вен, в результате чего объем кровотока по глубоким венам увеличивается, а застойные явления уменьшаются;
- ускорении продвижения лимфы, что дает возможность быстрее выводить лишнюю жидкость и избегать отеков;
- увеличении давления на ткани вокруг вен, благодаря чему выводится из клеток ненужная жидкость.
Формы ВН
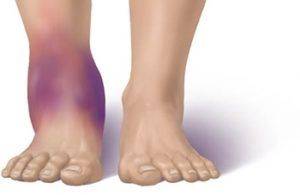 Синий цвет ног при отёке
Синий цвет ног при отёке
Острая ВН развивается очень быстро. Наблюдается перекрытие глубоких сосудов ног. Отток крови в них нарушается сильно. В патологический процесс вовлечены исключительно глубокие сосуды, поверхностные остаются не тронутыми. Кожа нижних конечностей у больного становится синего цвета, развивается отек. Сосудистый рисунок на коже ярко выражен. В направлении магистральных вен человек испытывает болевые ощущения. Симптомы венозной недостаточности могут быть следующими:
- травмы, из-за которых произошла перевязка сосудов;
- острые формы тромбоза.
Хроническая ВН затрагивает поверхностные подкожные сосуды, глубокие вены остаются нетронутыми. Болезнь является неприятной и довольно тяжелой. Наблюдается постоянное нарушение кровообращения. Трофика голеностопного сустава претерпевает патологические изменения. Пройдет несколько стадий, прежде чем ХВН разовьется особенно сильно. На самой ранней стадии, на коже наблюдаются пигментные пятна в районе нарушения кровообращения. С развитием недуга пигментные пятна увеличиваются. Далее образовываются трофические язвы. На последней стадии недуга имеют место различные аномалии сосудов, в том числе, образуются тромбы, развивается пиодермия. Причины болезни
Признаки венозной недостаточности появляются у больных из-за самых разных причин. Можно к ним отнести:
- различные патологии сосудов;
- перенесенные травмы конечностей;
- флеботромбоз;
- варикозное расширение вен.
Есть ряд негативных факторов, которые оказывают непосредственное влияние на возникновение ВН:
- прием гормональных препаратов;
- статические нагрузки;
- преклонный возраст;
- запоры;
- постоянный подъем тяжестей;
- сидячий образ жизни;
- вредные привычки, в том числе, чрезмерный прием алкоголя и курение;
- наследственная предрасположенность;
- высокий уровень эстрогенов в крови у женщин;
- беременность, роды;
- повышенная масса тела.
Основные проявления ХВН
Самые первые проявления заболевания ХВН — это чувство тяжести в ногах и впечатление, что их распирает изнутри. Эти ощущения усиливаются, когда человек длительное время выполняет однообразную работу стоя (учителя, продавцы, рабочие у станка) или сидя. Через некоторое время после начала движения (ходьбы) они уменьшаются и окончательно проходят в положении «лежа», с приподнятыми ногами.
удороги и острая боль в икроножных мышцахпосттромбофлебитную стадию
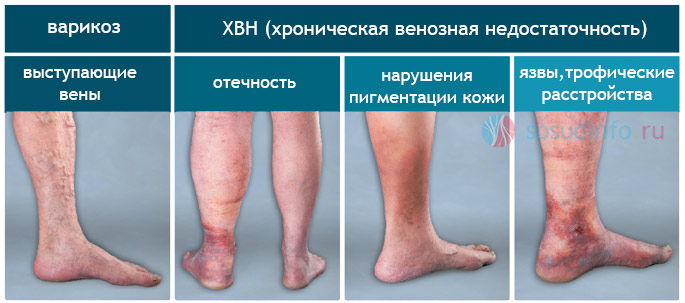
Многие пациенты жалуются на появления сосудистых звездочек (признаки варикозного расширения) на кожных покровах, гиперпигментации и различных дерматитов. В местах изменения пигментации выпадают волосы, кожа теряет эластичность. Постепенно атрофируются и мягкие подкожные ткани. Самая тяжелая стадия заболевания проявляется возникновением трофических язв, которые могут быть небольшими (не больше полсантиметра в диаметре) или опоясывать нижнюю часть голени над лодыжкой. При этом наблюдается ухудшение общего состояния больного. У него отмечаются сильные головные боли, слабость и одышка.
Основная проблема диагностирования ХВН заключается в слабой информированности населения. Большинство людей тяжесть в ногах, отечность и прочие проблемы связывает с напряженным трудовым днем, усталостью и т.д. Они даже не догадываются, что это признаки тяжелого заболевания кровеносных сосудов. А реклама лекарственных препаратов, быстро избавляющих от этих недомоганий, дезинформирует людей, вводит их в заблуждение, призывает к самолечению. В результате, человек не торопится за врачебной помощью. А заболевание прогрессирует, диагноз устанавливается на поздних стадиях, когда патология уже распространилась на обширные зоны и бороться с ней намного сложнее.
Хроническая венозная недостаточность
Для такого вида заболевания, как хроническая венозная недостаточность, характерно прогрессирование в подкожных венах, которые занимают 10% венозной системы, расположенной в нижних конечностях. Судя по проценту, может показаться, что заболевание вполне безобидное, но стабильное нарушение кровообращения, способствует развитию патологических изменений, в виде варикоза, посттромботической болезни, аномалий венозных сосудов. В медицине различают три стадии хронического вида заболевания.
I стадия – стадия компенсации
Для I стадии характерны косметические изменения на коже нижних конечностей в видетелеангиэктазии или варикоза. Внешние проявления не сильно заметны, а диагностировать первую стадию хронической венозной недостаточности можно только с помощью специального обследования. Человек замечает наличие патологического процесса на ногах по ощущениям боли, распирания, тяжести. Если не обращать внимания на первые симптомы, появляется отечность в конце дня, судороги в ночное время.
II стадия – стадия субкомпенсации
Для II стадии характерным является наличие трофических изменений, которые еще имеют обратимый характер. Внешне проявляется изменение сосудов в виде пигментации на кожных покровах, возможны экземы и липодерматосклероз на пораженных участках нижних конечностей. Для постановки диагноза достаточно провести пальпационный осмотр. Человек высказывает жалобы на сильные боли, повышенную утомляемость, «нестухающие» отеки, стабильное присутствие судорог, кожный зуд.
III стадия – стадия декомпенсации
 Геморрой в 79% случаев убивает пациента
Геморрой в 79% случаев убивает пациента
Для III стадии характерны необратимые трофические нарушения. Они могут проявляться в виде слоновости, трофических язв и других проявлений. Возможны кровотечения из-за истончения стенок вен. Наиболее опасным считается именно эта стадия, так как такой человек считается нетрудоспособным. Патология требует обязательного лечения, которое проводится посредством оперативного вмешательства.
Что такое венозная дисциркуляция
Такие явления в медицинской практике наиболее часто встречаются в головном мозге, позвоночных сосудах, но это не говорит о том, что таких явлений не может быть в других органах и системах.
Важно! Дисгемия может на короткое время развиться по причине кашля, резких поворотах головы, физических нагрузках, натуживании практически у каждого человека.
Анатомические данные
Артерии и вены различного калибра головы и всего тела человека – это главные элементы сосудистой системы головного мозга человека. Вены, в свою очередь, делятся на:
- Поверхностные.
- Глубокие.
Участие вен в кровоснабжении головного мозга, если описать кратко, происходит следующим образом:
- Поверхностные вены головы – локализованы в мягкой оболочке головного мозга. Их задача – это обеспечить венозный отток от коры и отдельных участков белого вещества.
- Глубокие вены головы – расположены непосредственно в головном мозге. Основная цель таких сосудов – собрать кровь со всех остальных участков мозга.
- По мере прохождения по всем отделам головного мозга, венозная кровь в нормальных условиях подлежит сбросу в венозные синусы:
- Верхний продольный.
- Нижний продольный.
- Поперечный.
- Циркулярный.
Важно! Отток венозной крови из головы после прохождения по всему головному мозгу из полости черепа направляется через внутреннюю яремную вену.
В случае нарушения кровотока на любом из уровней венозного русла развиваются застойные явления, что сопровождается патологией пострадавшего от таких явлений органа.
Почему затруднен венозный отток
Любое нарушение со стороны венозного оттока приводит к развитию патологических состояний различных органов, систем и всего организма в целом.
К таким нарушениям кровотока могут приводить разнообразные факторы и причины:
- Атеросклероз.
- Артериальная гипертензия.
- Ишемическая болезнь сердца.
- Сердечная недостаточность.
- Гипотония.
- Легочная недостаточность.
- Черепно-мозговые травмы.
- Травмы позвоночника, грудной, брюшной полостей.
- Остеохондроз.
- Протрузия, выпадение межпозвоночных дисков.
- Состояние после перенесенных инсультов.
- Болезни эндокринной системы, особенно диффузный токсический зоб, который сдавливает внутреннюю яремную вену.
- Сдавление вен.
- Тромбозы.
- Тромбоэмболии.
- Опухоли.
- Врожденные сосудистые аномалии.
- Длительное лечение с применением контрацептивов, нитратов, сосудорасширяющих препаратов.
- Гематомы.
- Неотложные состояния.
- Системные заболевания.
- Артериовенозные мальформации (образование патологических сосудов между венами и артериями).
Важно! Причины венозной дисциркуляции могут быть внутримозговыми (голова) и внемозговыми (позвоночник, шея, брюшная полость).
Следует знать, что кроме непосредственных причин, которые приводят к венозной дисгемии и нарушениям кровотока, есть факторы риска, которые, к сожалению, также могут в краткие сроки привести к венозной недостаточности:
- Курение.
- Алкоголизм.
- Наркомания.
- Сильные, частые стрессы.
- Выраженные физические нагрузки.
- Плохие условия труда.
- Воздействие высоких и низких температур.
Важно! Зафиксировано много случаев, когда даже незначительное нервное напряжение вызывает стойкий дефект в венозном русле, вследствие чего развивается нарушение венозного оттока крови!
Как развивается заболевание
Основа развития венозной циркуляции крови – это дисбаланс притока и оттока крови. 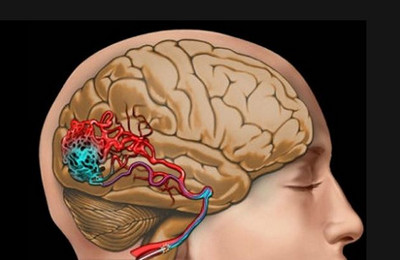
Различают несколько видов таких ситуаций:
- Физиологическая – такие явления возникают однократно.
- Патологическая – нарушения притока/оттока крови возникают постоянно. При этом включаются процессы адаптации организма, вены расширяются, клапаны подвергаются растяжению, теряется их эластичность и вен, и клапанов. Постепенно такой процесс становится необратимым.
В местах, где постоянно наблюдается нарушение оттока крови, развиваются застойные явления, что запускает каскад патологических изменений любого органа и системы, которые зависят от тех или иных венозных сосудов.
Венозная недостаточность: нижних конечностей, симптомы, лечение, хроническая, препараты, ХВН, 1, 2 степени, классификация, что это такое, признаки
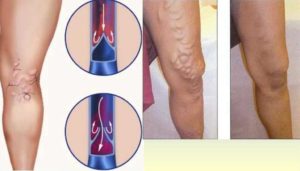
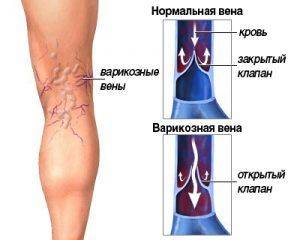
Венозная недостаточность — это сосудистая патология, при которой нарушается отток венозной крови. Чаще всего страдают сосуды ног. Данная патология является исходом варикоза или тромбофлебита.
Распространенность ХВН среди взрослого населения достигает 15-30%.
Наиболее часто эта патология выявляется в трудоспособном возрасте (в 20-50 лет), что обусловлено застойными процессами, сидячей работой или длительным нахождением в положении стоя. Нередко ХВН сочетается с трофическими язвами.
Причины появления
Кровь оттекает из ног к сердцу по глубоким и поверхностным венам, которые соединены между собой небольшими сосудами-венулами. Этот процесс обеспечивается рядом физиологических механизмов. Первый и важнейший – сокращение мышц ног во время движения человека.
Сокращаясь, мышечная ткань сжимает вены, заставляя находящуюся в них биологическую жидкость двигаться. Однако кровь, на которую действует сила тяжести, устремляется не вверх, а вниз.
Ее оттоку в неправильную сторону препятствует второй механизм – венозные клапаны, которые образованы складками оболочек, покрывающих вены изнутри. Они перекрывают просветы в сосудах, и кровь благополучно поднимается вверх.
Причины развития заболевания:
- тромбофлебит – закупорка тромбами поверхностных сосудов;
- флеботромбоз – закупорка тромбами глубоких сосудов;
- варикозное расширение вен;
- посттромбофлебитический синдром – осложнение тромбоза глубоких вен;
- врожденные аномалии в развитии сосудов;
- заболевания крови, приводящие к нарушению ее свертывания;
- онкологические патологии;
- нарушение метаболизма;
- травмирование вен: ушибы, уколы;
- избыточный вес;
- регулярный подъем тяжестей;
- гормональные нарушения.
Риск развития заболевания повышается под влиянием следующих факторов:
- генетическая предрасположенность, в том числе нарушение синтеза коллагена;
- пожилой возраст – с годами стенки сосудов утрачивают эластичность;
- беременность – возрастает нагрузка на кавернозные сосуды;
- гендерная принадлежность – у женщин болезни вен возникают чаще чем у мужчин, так как у них выше уровень эстрогена.
Клапанная недостаточность
Клапанная недостаточность вен – одна из разновидностей заболевания. Венозные клапаны играют важную роль в борьбе с гравитацией, кроме того, они принимают активное участие в кровообращении, препятствуя обратному движению крови.
Клапанная недостаточность возникает в тех случаях, когда венозные клапаны по каким-либо причинам перестают нормально выполнять свои функции. При низком качестве лечения клапанной недостаточности вен нижних конечностей у пациента возможно ухудшение общего самочувствия, уменьшение выносливости организма, а также повышение риска возникновения сердечно-сосудистых заболеваний.
Механизм развития патологии
Застойные процессы на фоне недостаточной активности, ослабление тонуса венозных стенок, аномалии в строении клапанов, – результатом всех этих нарушений становится застой крови в венах и их расширение.
Просвет в сосудах увеличивается, что препятствует смыканию створок клапанов. В итоге развивается клапанная недостаточность – состояние, при котором этот аппарат плохо выполняет функцию по предотвращению оттока крови в неправильную сторону.
Со временем застойные процессы усиливаются, и давление в венах растет. Проницаемость их стенок увеличивается, и плазма начинает просачиваться в окружающие ткани – так образуется отек ног.
В идеале часть лимфы должна поступать в вены. Но из-за повышенного давления в сосудах этот процесс нарушается, что обусловливает сбой в работе лимфатической системы и усугубляет нарушение метаболизма. В итоге в патологический процесс вовлекаются мягкие ткани, на коже формируются трофические язвы.
Механизм зарождения недостаточности вен проиллюстрирован на картинке:
Диагностика заболевания
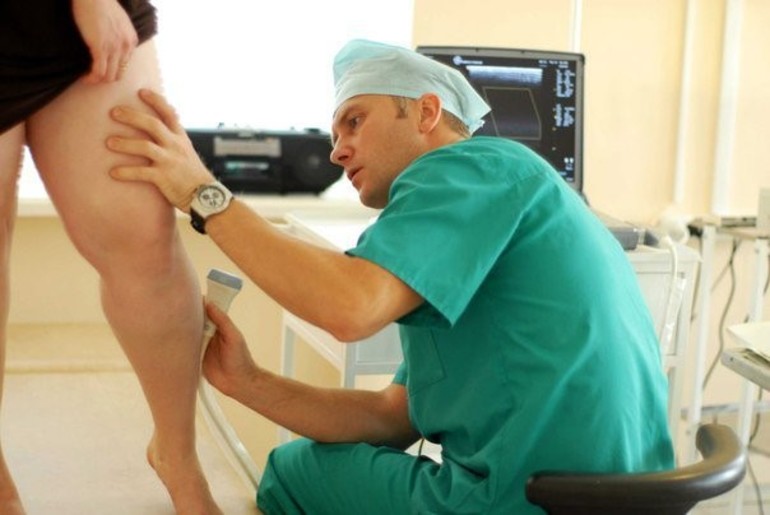
Диагностировать хроническую недостаточность вен возможно с помощью УЗИ-методов – допплеровского ультразвукового исследования и дуплексного ультразвукового сканирования.
Допплеровское ультразвуковое исследование позволяет изучить течение кровотока у того или иного пациента благодаря способности волн менять частоты при взаимодействии с исследуемым объектом. Кроме того, с помощью данной манипуляции возможно определение давления в сосудах благодаря отражению ультразвуковых волн от эритроцитов.
Дуплексное ультразвуковое сканирование – метод исследования, позволяющий также установить наличие патологий относительно течения кровотока, а также объективно оценить состояние вен.
Хирургические методы лечения
При неэффективности традиционной терапии и неуклонном прогрессировании венозной недостаточности назначается хирургическое лечение, которое заключается в удалении варикозных вен. Показанием к задействованию методов хирургии может стать тромбофлебит, кровотечение из язв, выраженный косметический дефект.
Схема операции разрабатывается индивидуально и зависит от характера патологии. В современной флебологии практикуются такие способы оперативного лечения недостаточности вен:
| Метод лечения | Приблизительная стоимость в Москве | Можно ли делать по полису ОМС |
| Склеропатия (склеротерапия) | 4–40 тыс. р. | Да |
| Облучение лазером | 35–75 тыс. р. | Нет |
| Радиочастотная абляция | 40–50 тыс. р. | Нет |
| Флебэктомия | 30–70 тыс. р. | Да |
| Перевязка перфорантных вен | 10–30 тыс. р. | Да |
Стоимость оперативного вмешательства зависит от внутренней политики выбранной клиники, объема и сложности работы. Если нужно удалить несколько сосудистых звездочек, процедура будет стоить недорого.
Введение склерозантов
Самый простой метод оперативного лечения венозной недостаточности – склеротерапия. Он проводится только при ХВН, проявляющейся варикозным расширением поверхностных вен и сосудистыми звездочками.
Склеротерапия – бесшовное вмешательство. В просветы пораженных венок вводятся склерозанты, которые «пломбируют» их изнутри. В результате прооперированный сосуд перестает участвовать в кровотоке.
Лазерная терапия
Лазерная абляция – миниинвазивный способ удаления варикозных вен. Через прокол в сосуд вводят радиальный световод. А затем, используя помпу, накачивают в область вокруг него раствор антисептика, который обезболивает ткани и сдавливает вену. Благодаря уменьшению ее диаметра периферические ткани не перегреваются.
Процедура проводится с помощью специального сосудистого лазера, который испускает два вида волн: одни поглощаются входящим в состав крови гемоглобином, вторые – венозными стенками. В результате вена «заваривается». Длительность операции – 40–60 минут.
Радиочастотная абляция
Радиочастотная абляция проводится с помощью катетера РЧА и ультразвукового аппарата. Через маленький прокол в подколенной области в поврежденный сосуд вводится катетер. Затем на него воздействуют ультразвуком. В результате вена сжимается вокруг катетера.
После процедуры врач вытягивает катетер и пролечивает сосуд по всей длине. Кровоток в конечности распределяется по здоровым венам.
Флебэктомия
Флебэктомия проводится с помощью специальных зондов. Пораженную вену перевязывают. Через небольшие разрезы в нее вводится зонд, и поврежденный участок вытягивается наружу. Завершается процедура наложением косметических швов.
Перевязка перфорантных вен
Недостаточность перфорантных вен лечится путем их хирургической перевязки. Операция проводится открытым и закрытым способом.
В первом случае врач делает надрез над больной веной, отсекает ее и перевязывает. Затем операционный доступ ушивается. Процедура осуществляется под местным или общим наркозом, поэтому безболезненна.
Во втором случае хирург делает разрез над веной и вводит в него эндоскоп. Порядок дальнейших действий зависит от размера сосуда: маленькие прижигаются, большие перевязываются. По окончании процедуры операционная рана ушивается.
Какие существуют формы патологического состояния
В 90-х годах прошлого столетия впервые была предпринята попытка систематизировать патологии вен нижних конечностей. После многочисленных доработок была создана Международная Классификация венозной недостаточности СЕАР, которая применяется во всем мире при проведении дифференцированной диагностики.
Аббревиатура СЕАР отражает изменения, которые происходят в сосудистом русле при развитии патологического процесса:
С – клинические проявления заболевания:
- 0 степень характеризуется отсутствием у пациента видимых признаков поражения вен;
- при 1 степени на кожных покровах образуются аномально расширенные мелкие сосуды (венулы и артериолы) в виде сосудистых звездочек или сеточек;
- при 2 степени на ногах при осмотре специалист может выявлять участки неустойчиво расширенных вен, при изменении положения пациента и снижении нагрузки на нижние конечности вены приходят в норму;
- при 3 степени в периферических отделах ног формируются стойкие отеки;
- при 4 степени появляются признаки нарушения трофики тканей в нижних отделах ног;
- при 5 степени нарушение метаболических процессов в тканях периферических отделов нижних конечностей приводит к образованию заживающих язв;
- при 6 степени трофические язвы трудно поддаются лечению и не заживают.
Е – этиология болезни:
- ЕС – заболевание обусловлено генетическими факторами;
- ЕР – причины возникновения патологических нарушений установить невозможно;
- ES – провоцирующим фактором является предшествующая травма или склонность к повышенному тромбообразованию.
А – локализация и глубина патологических изменений:
- поражение подкожных, соединительных или глубоких вен;
- поражение нижней полой или большой подкожной вены.
Р – патофизиологические изменения, сопровождающие развитие заболевания:
- ХВН с наличием рефлюкса;
- ХВН с развитием обструкции;
- ХВН, сочетающая оба предыдущих признака.
Помимо системы СЕАР в отечественной флебологии разработана систематизация венозной недостаточности по таким признакам, как тяжесть поражения сосудистого русла и характер развития заболевания.
В зависимости от стадии развития патологического процесса и наличия/отсутствия осложнений существуют следующие степени хроническая венозная недостаточность нижних конечностей:
- ХВН 0 степени – несмотря на наличие телеангиэктазий, клиническая картина прогрессирования заболевания не определяется.
- ХВН 1 степени – развивается повышенная утомляемость ног, периодически возникают неустойчивые отеки.
- Хроническая венозная недостаточность нижних конечностей 2 степени – отеки становятся устойчивыми, изменяется цвет кожных покровов ног, может развиться экзема.
- ХВН 3 степени – поверхность кожных покровов нижних конечностей изъязвляется. Возникают осложнения в виде кровотечений различной интенсивности, тромбофлебита.
В зависимости от характера течения патологического процесса различают 2 типа патологии.
Острая венозная недостаточность – развивается стремительно и заключается в нарушении проходимости глубоко расположенных вен. Специфическая симптоматика заключается в изменении цвета кожных покровов пораженной ноги в очень короткие сроки (они приобретают синюшный оттенок), возникновении постоянной острой боли по ходу вены, нога быстро отекает. Купирование этой формы венозной недостаточности не создает трудностей. Первая помощь – холод на пораженную конечность и срочная госпитализация в специализированное учреждение.
Хроническая – клинические признаки проявляются постепенно и у разных больных они отличаются. Когда развивается эта венозная недостаточность нижних конечностей, симптомы, преимущественно, следующие:
- повышенная утомляемость ног, ярко выраженная в них тяжесть после вынужденного длительного пребывания в вертикальном положении;
- формирование устойчивых отеков;
- появление судорог икроножных мышц в ночное время;
- изменение окрашивания кожных покровов;
- появление признаков нарушения трофики тканей нижних конечностей – кожные покровы иссушаются и утрачивают эластичность;
- изъязвление поверхности кожных покровов;
- приступы головокружения, возможна потеря сознания.
Если человек отмечает у себя хоть один из перечисленных признаков, ему необходимо в кратчайшие сроки обратиться в лечебное учреждение для консультации специалиста.
Профилактика и лечение хронической венозной недостаточности
Первичная профилактика предполагает антикоагулянтную терапию после глубокого венозного тромбоза и использование компрессионных чулок в течение 2 лет после глубокого венозного тромбоза или повреждения венозных сосудов нижней конечности. Изменение образа жизни (например, снижение массы тела, регулярные физические упражнения, сокращение потребления поваренной соли) также играют важную роль.
Лечение включает возвышенное положение ноги, компрессию с использованием бандажей, чулок и пневматических устройств, уход за повреждениями кожи и хирургическое лечение в зависимости от серьезности патологии. Лекарственные средства не играют никакой роли в рутинном лечении хронической венозной недостаточности, хотя многим больным назначают ацетилсалициловую кислоту, глюкокортикоиды для наружного применения, мочегонные средства для устранения отека или антибиотики. Некоторые эксперты полагают, что снижение массы тела, регулярные физические упражнения и сокращение потребления в пищу поваренной соли могут принести пользу больным с двусторонней хронической венозной недостаточностью. Однако все эти мероприятия трудно осуществимы для многих пациентов.
Подъем ноги выше уровня правого предсердия уменьшает венозную гипертензию и отек, что подходит для всех больных (это необходимо выполнять как минимум 3 раза в день на 30 мин или более). Однако большинство больных не могут соблюдать такой режим в течение дня.
Компрессия эффективна для лечения и профилактики проявлений хронической венозной недостаточности и постфлебитического синдрома, она показана всем пациентам. Эластическое бинтование используют сначала, пока отек и язвы не исчезнут, а размер ноги не стабилизируется; после этого применяются готовые компрессионные чулки. Чулки, обеспечивающие дистальное давление 20-30 мм рт. ст., назначают при малых варикозных венах и умеренной хронической венозной недостаточности; 30-40 мм рт. ст. — при больших варикозных венах и умеренной выраженности болезни; 40-60 мм рт. ст. и более — при тяжелом заболевании. Чулки необходимо надевать сразу после пробуждения, пока отек ноги не увеличился вследствие физической активности. Чулки должны обеспечивать максимальное давление в области голеностопных суставов и постепенно уменьшать давление проксимально. Приверженность к этому методу лечения изменяется: многие молодые или активные пациенты считают чулки раздражающими, ограничивающими или оказывающими плохой косметический эффект; старшие пациенты могут иметь трудности при их надевании.
Интермиттирующая пневматическая компрессия (ИПК) использует насос для циклического наполнения и выкачивания воздуха из полых пластмассовых гетр. ИПК обеспечивает внешнее сжатие и поступление венозной крови и жидкости выше по сосудистому руслу. Это мероприятие эффективно при тяжелом постфлебитическом синдроме и венозных варикозных язвах, однако по действию может быть сопоставимо с ношением компрессионных чулок.
Уход за повреждениями кожи очень важен в отношении язв при венозном стазе. После наложения повязки «Unna boot» (пропитанного цинка оксидом бандажа), покрываемой компрессионным бандажом и еженедельно меняемой, почти все язвы заживают. Компрессионные средства и приспособления обеспечивают влажную среду для заживления раны и стимулируют рост новой ткани. Их можно использовать для лечения язв, чтобы уменьшить экссудацию, но, скорее всего, они ненамного эффективнее обычной повязки «Unna» и дороги. Обычные повязки обладают абсорбирующим действием, что оказывает хороший эффект при более выраженном выпоте.
Лекарственные препараты не играют никакой роли в рутинном лечении хронической венозной недостаточности, хотя многим больным назначают ацетилсалициловую кислоту, глюкокортикоиды для наружного применения, мочегонные средства для устранения отека или антибиотики. Хирургическое лечение (например, лигирование вены, ее удаление, реконструкция клапана) также в целом неэффективно. Пересадка аутогенной кожи или кожи, созданной из эпидермальных кератоцитов или кожных фибробластов кожи, может быть выбором для больных с устойчивыми варикозными язвами, когда все другие меры неэффективны, но трансплантат может повторно изъязвиться, если не устранена первичная венозная гипертензия.
Венозные магистрали международного значения
Ширина вен колеблется от 1 мм до 2 см. Самые тонкие сосуды получают кровь из артерий, а потом доставляют её к широким венам. Именно по ним кровоток движется до самого сердца.
У каждого типа вен своя функция.
Яремная вена
Это сосуды на шее, которые перекачивают кровь от мозга и лица к сердцу. Главные яремные вены:
- Наружная
- Внутренняя
Наружная яремная вена перекачивает кровь из поверхностных тканей шеи, мозга и лица в субклавиальные вены. Она заметна при крике и пении.
Внутренняя яремная вена выводит кровь из черепа и потому более широкая, чем наружные сосуды.
Лёгочные вены
Среди всей венозной системы эти сосуды больше других отличаются от своих собратьев.
Вены перекачивают кровь без кислорода.
Мы уже упоминали об этом.
Лёгочные вены — исключение из правила, поскольку они доставляют кровь с кислородом от лёгких к сердцу. Соединяют левое предсердие с лёгкими. По две вены на лёгкое:
- Правая нижняя
- Правая верхняя
- Левая нижняя
- Левая верхняя
Ещё лёгочные вены соединены с поверхностными и глубокими бронхиальными венами.
Воротная вена
По этому сосуду кровь из селезёнки и кишечника течёт в печень. Она не соединена с сердцем и не считается настоящей веной. Впрочем, её роль важна. По ней движется до 75% кровотока в печени. Также она — крупный сосуд, до 8 см в длину и до 1,5 см в ширину.
Воротная вена поставляет в печень кровь, которая богата питательными веществами. Есть в ней и токсичные примеси. Печень фильтрует токсичные вещества и пропускает дальше чистую, полезную кровь.
Воротная вена не у всех людей одинакова. Иногда она расщепляется на 2 сосуда — левый и правый, а потом соединяется с печенью.
Верхняя полая вена
Крупный сосуд без клапанов, который перекачивает кровь из верхней половины тела в правое предсердие. Его диаметр достигает 2 см, а длина 7 см.
Вся кровь из головы, рук и грудной клетки объединяется в верхней полой вене и через неё попадают в сердце.
Клапанная система в сосуде не нужна. Сила тяжести не препятствует кровотоку, и он движется только в одном направлении.
Нижняя полая вена
Сосуд соединён с венами ног и правым предсердием. Нижняя полая вена перекачивает тёмную венозную кровь без кислорода.
На венозных стенках — клапанная система.
Клапаны задерживают кровь, которая стекает вниз из-за силы притяжения.
По нижней полой вене течёт огромное количество крови, а её повреждение вызывает смертельную кровопотерю.
Подвздошная вена
Вена расположена на уровне живота, возле 5-го поясничного позвонка. Она соединена с половыми органами. Сплетения сосудов формируются в анальном отверстии, предстательной железе, мочевом пузыре, матке и влагалище.
Подвздошная вена получает кровь из половых органов и нижних конечностей, а потом передаёт её дальше, в нижнюю полую вену.
Бедренная вена
Так называется крупный сосуд в ногах, который соединён с подвздошной веной. Его подпитывают подколенные вены. Вся кровь из кожи и мышц бедра проходит через бедренный сосуд.
Нарушение кровотока в вене может привести к лёгочной эмболии и тромбозу.
Подколенная вена
Подколенный сосуд начинается с места, где соединяются полые задние и передние большеберцовые вены. Чуть выше в него втекает кровь из мышечных вен.
Венозные стенки с клапанами.
Как и в других сосудах ног, кровь здесь перекачивается с помощью клапанной системы, которая позволяет ей двигаться только к сердцу.
Подкожная большая вена ноги
Крупный сосуд под поверхностью кожи. Известен как самая длинная вена — начинается на верхней стороне ступни и заканчивается на уровне бедра, где соединяется с бедренной веной. Содержит от 10 до 20 клапанов.
Скрытая малая вена ноги
Небольшие подкожные сосуды, которые начинаются у мизинца. Проходят по нижней части ног и движутся вверх, пока не соединяются с подколенной веной в области колена.
Короткий факт.
Рядом с малой веной ноги тянется икроножный нерв — главный нерв в этой части тела.
Диагностика
Диагноз ХВН устанавливают после сбора жалоб, объективного осмотра и проведения дополнительных методов исследования. Жалобы пациента помогают заподозрить заболевание и косвенно определить тяжесть течения патологии.
При объективном осмотре врач-флеболог или хирург оценивает внешний вид подкожных вен и кожных покровов, выявляет отеки и болезненность в ногах, выслушивает дыхание над легкими и тоны сердца.
Для уточнения диагноза проводят инструментальные методы обследования:
- Дуплексное УЗИ.
- Доплеровское УЗИ.
- Флебография — рентгенография вен с контрастным веществом.
В большинстве случаев достаточно назначения ультразвукового обследования для постановки окончательного диагноза.