Причины, симптомы и лечение пароксизмальной тахикардии
Содержание:
- Причины пароксизмальной тахикардии
- Пароксизмальная тахикардия. Предсердная пароксизмальная тахикардия
- Симптомы пароксизмальной тахикардии
- Симптомы
- Народные средства
- Проявления пароксизмальной тахикардии
- Описание пароксизмальной тахикардии
- Тахикардия у ребенка: формы, классификация
- 1 Варианты наджелудочковой тахикардии
- I47.1 Наджелудочковая тахикардия: описание, симптомы и лечение
- Лечение
- Предсердная тахикардия с антероградной AB блокадой II степени
Причины пароксизмальной тахикардии
Наджелудочковая пароксизмальная тахикардия возникает в результате повышения активации симпатического отдела нервной системы. Желудочковая является следствием некротического, воспалительного, склеротического или дистрофического поражения сердечной мышцы.
При желудочковой форме очаг эктопического возбуждения находится в пучке Гиса, его ножках и волокнах Пуркинье, то есть в желудочковых отделах проводящей нервной системы. Наиболее часто патология диагностируется у пожилых мужчин, перенесших инфаркт миокарда, ишемическую болезнь сердца, болеющих гипертонией, миокардитами, пороками сердца.
К главным причинам развития пароксизмальной тахикардии относятся также:
1. Наличие в миокарде дополнительных врожденных путей проведения импульса. То есть:
- пучок Кента между предсердиями и желудочками, обходящий атриовентрикулярный узел;
- волокна Махейма между атриовентрикулярным узлом и желудочками.
2. Наличие в миокарде дополнительных путей проведения импульса, ставших следствием поражения миокарда (инфаркт, миокардит, кардиомиопатия).
3. Дополнительные проводящие пути вызывают патологическое движение возбуждения по миокарду.
Кардиологии известны случаи, когда в атриовентрикулярном узле появляется продольная диссоциация, обуславливающая нескоординированное функционирование волокон атриовентрикулярного соединения. Тогда часть волокон функционирует нормально, а другая, — наоборот, проводит возбуждение в ретроградном (противоположном) направлении и выступает в качестве основы для круговой циркуляции импульсов из предсердий в желудочки и по противоположным волокнам обратно в предсердия.
У маленьких детей иногда диагностируется эссенциальная (идиопатическая) пароксизмальная тахикардия неясной этиологии.
Лучшие врачи по лечению пароксизмальной тахикардии
9.6
Кардиолог
Врач второй категории
Синягина Наталья Владимировна
Стаж 16
лет
Клиника здорового позвоночника Здравствуй!
г. Москва, ул. Люблинская, д. 108
Марьино
410 м
Братиславская
1.3 км
8 (499) 519-34-63
9.2
Терапевт
Нефролог
Гастроэнтеролог
Кардиолог
Врач высшей категории
Саидмагомедова Марям Ахмедовна
Стаж 11
лет
Кандидат медицинских наук
Евромедклиник
г. Москва, Сиреневый бульвар, д. 32а
Щелковская
900 м
Первомайская
980 м
Евромедклиник 24 Жулебино
г. Москва, Люберцы, м-н Городок Б, ул. 3-е Почтовое Отделение, д. 102
Жулебино
830 м
Котельники
950 м
8 (495) 185-01-01
8 (499) 969-25-84
8.7
Дерматолог
Трихолог
Миколог
Венеролог
Врач первой категории
Дохтов Ауейс Магомедович
Стаж 7
лет
Кандидат медицинских наук
Евромедклиник
г. Москва, Сиреневый бульвар, д. 32а
Щелковская
900 м
Первомайская
980 м
МедЦентрСервис в Медведково
г. Москва, ул. Полярная, д. 32
Медведково
1.4 км
Евромедклиник 24 Жулебино
г. Москва, Люберцы, м-н Городок Б, ул. 3-е Почтовое Отделение, д. 102
Жулебино
830 м
Котельники
950 м
8 (495) 185-01-01
8 (499) 969-25-66
8 (499) 969-25-84
9
Гастроэнтеролог
Кардиолог
Терапевт
Врач первой категории
Камбарова Асель Алымовна
Стаж 9
лет
Кандидат медицинских наук
Евромедклиник 24 Жулебино
г. Москва, Люберцы, м-н Городок Б, ул. 3-е Почтовое Отделение, д. 102
Жулебино
830 м
Котельники
950 м
8 (499) 969-25-84
9.6
Кардиолог
Врач функциональной диагностики
Аритмолог
Соколова Светлана Олеговна
Стаж 22
года
Кандидат медицинских наук
Медцентр Столица на Арбате
г. Москва, Большой Власьевский пер., д. 9
Смоленская
760 м
Кропоткинская
1 км
Смоленская
1.3 км
8 (499) 519-39-10
8.4
Кардиолог
Терапевт
Врач высшей категории
Грачев Сергей Александрович
Стаж 12
лет
Диамед на Марьиной Роще
г. Москва, ул. Шереметьевская, д.27
Марьина Роща
1.2 км
Бутырская
1.5 км
Алексеевская
2.7 км
8 (499) 519-36-46
9
Кардиолог
Терапевт
Страхов Андрей Александрович
Стаж 8
лет
Кандидат медицинских наук
ABC медицина на Коломенской
г. Москва, пр-т Андропова, д. 42, корп.1
Коломенская
830 м
8 (499) 519-36-05
9.9
Кардиолог
Думикян Анаит Шаликоевна
Стаж 34
года
Кандидат медицинских наук
Медцентр ОН КЛИНИК на Цветном бульваре
г. Москва, Цветной б-р, д. 30, корп. 2
Цветной бульвар
390 м
Трубная
540 м
Сухаревская
920 м
8 (499) 519-37-05
10
Кардиолог
Невролог
Пульмонолог
Ревматолог
Рефлексотерапевт
Гирудотерапевт
Врач высшей категории
Сафиуллина Аделия Юрьевна
Стаж 30
лет
Кандидат медицинских наук
Клиника Доктор АС на Рубцовской набережной
г. Москва, Рубцовская наб., д. 2, корп. 3
Бауманская
1.2 км
8 (499) 519-39-95
10
Кардиолог
Врач первой категории
Тихомирова Елена Андреевна
Стаж 20
лет
Кандидат медицинских наук
Медцентр Медквадрат на Воротынской
г. Москва, ул. Воротынская, д. 4
Планерная
4.6 км
8 (499) 519-35-25
Пароксизмальная тахикардия. Предсердная пароксизмальная тахикардия
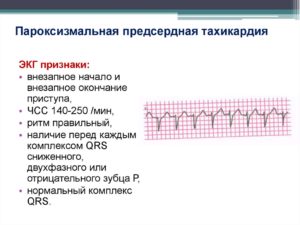
Пароксизмальной тахикардией называют приступ учащения правильного ритма (обычно 160-220 в мин.) с внезапным началом и окончанием под влиянием импульсов, исходящих вне синусового узла.
Различают предсердную форму (80% всех пароксизмальных тахикардии), антриовентрикулярную и желудочковую. Пароксизмальная тахикардия чаще возникает при различных заболеваниях сердца и сосудов, но в молодом возрасте может иметь и функциональный характер.
Основные причины пароксизмальной тахикардии представлены в таблице.
Предсердная пароксизмальная тахикардия
Способствующие пароксизмальной тахикардии факторы – нарушение электролитного состава, нарушение окислительно-восстановительного процесса, уменьшение центрального и коронарного кровотока, сопровождающиеся расстройством микроциркуляции.
Провоцирующие пароксизмальную тахикардию факторы – физическая и эмоциональная нагрузка, курение, алкоголь, токсическое воздействие лекарств (в основном сердечных гликозидов).
Больные отмечают внезапное появление сильного сердцебиения (с начальным ударом в области сердца, в большинстве случаев без предвестников), общую слабость, страх, возбуждение, чувство тяжести в области сердца, ощущение сжатия в грудной клетке, головокружение (может быть обморок), ощущение тяжести в голове, шум в ушах.
При осмотре обращает внимание бледность кожных покровов, набухание шейных вен и их усиленная пульсация, частое дыхание. При аускультации сердца: 1 тон – усиленный, 2 – ослабленный, учащенный маятникообразный ритм (т.н
эмбриокардия), частота сердечных сокращений 160-220 в мин.
при правильном ритме. Нередко приступ пароксизмальной тахикардии сопровождается повышением потоотделения, слюнотечением, тошнотой, рвотой, могут быть позывы к дефекации.
Диагностическими ориентирами предсердной пароксизмальной тахикардии являются: • внезапное начало и внезапный конец приступа; • тахикардия с частотой более 160 ударов в минуту; • правильный ритм (этим отличается от мерцательной аритмии); • «спастическая» моча;
• возможная остановка приступа при проведении вагусных проб.
ЭКГ критерии пароксизмальной тахикардии: • правильный ритм; • комплекс QRS не меняется;
• цепь следующих друг за другом в быстром и ритмичном темпе предсердных экстрасистол.
Атриовентрикулярная пароксизмальная тахикардия встречается реже и обычно вызывается органическими поражениями сердца и интоксикацией гликозидами наперстянки. Диагностическими ориентирами являются: • относительно меньшая частота сердечных сокращений (чаще 140-160 в мин.
); • быстрое развитие сердечной недостаточности (признаки правожелудочковой недостаточности при неясной ЭКГ-картине чаще всего связывают с антриовентрикулярной формой пароксизмальной тахикардии); • быстрое появление набухания и пульсации яремных вен;
• реже дают эффект «вагусные» пробы.
ЭКГ критерии пароксизмальной тахикардии – отрицательный зубец Р (но он может быть очень низким и трудно отличимым, с наслоением на зубец Т при высокой частоте сердечных сокращений).
Следует отметить, что точная дифференцировка между разновидностями межжелудочковой пароксизмальной тахикардии (синоатриальной, предсердной, атриовентрикулярной) не всегда бывает возможной без проведения электрофизиологических исследований. В этих случаях допустимо ограничиться диагнозом суправентрикулярной пароксизмальной тахикардии.
– Также рекомендуем “Неотложная помощь при предсердной пароксизмальной тахикардии.”
Оглавление темы “Неотложная помощь в аритмологии.”: 1. Неосложненные нарушения ритма сердца. Фармакотерапия антиаритмических препаратов. 2. Побочные эффекты антиаритмических средств. Острые нарушения ритма сердца. 3. Фибрилляция желудочков. Неотложная помощь при фибрилляции желудочков. 4. Электромеханическая диссоциация. Неотложная помощь при электромеханической диссоциации. 5. Желудочковые аритмии. Диагностика желудочковых аритмий. 6. Неотложная помощь при желудочковой тахикардии. 7. Пароксизмальная тахикардия. Предсердная пароксизмальная тахикардия. 8. Неотложная помощь при предсердной пароксизмальной тахикардии. 9. Мерцательная аритмия. Неотложная помощь при мерцательной аритмии сердца. 10. Неотложная помощь при впервые возникших мерцательных аритмиях сердца.
Симптомы пароксизмальной тахикардии
Приступ пароксизмальной тахикардии всегда начинается и оканчивает внезапно. Его продолжительность может составлять от нескольких минут до нескольких суток. Больной ощущает непонятный «толчок» в области сердца. Затем сердцебиение резко усиливается и достигает 120-220 уд./мин. Правильный сердечный ритм сохраняется.
Пароксизм может сопровождаться:
В некоторых случаях имеет место неврологическая очаговая симптоматика — гемипарезы, афазия.
Пароксизм наджелудочковой тахикардии нередко проявляется вегетативной дисфункцией, которую характеризуют:
Когда приступ заканчивается, через несколько часов наблюдается полиурия (увеличенное образование мочи). Если пароксизмальная тахикардия затягивается, может снизиться артериальное давление, возникнуть сильная слабость, обморочное состояние.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Симптомы
Симптомы тахикардии во многом зависят от ее вида, формы, первопричины, возраста и степени выраженности. Тахикардия у ребенка младшего возраста обычно более выражена и несет большую долю риска, если является патологической или проявляется в тяжелой форме.
Симптомами учащенных сокращений сердца у маленьких детей, даже если они вызваны физиологическими причинами, могут становиться следующие проявления:
- капризность;
- беспокойное поведение;
- ухудшение аппетита или отказ от приема пищи.
Более старшие дети могут жаловаться на слабость, ощущение слышимого и ощущаемого тактильно сердцебиения, дискомфорт в грудной клетке. Эпизоды физиологической тахикардии в некоторых случаях сопровождаются одышкой, бледностью, потливостью, упадком сил и даже обморочными состояниями.
При патологической тахикардии наблюдаются следующие симптомы:
- бледность кожных покровов;
- слабость;
- повышенная потливость;
- ощущение нехватки воздуха;
- набухание вен на шее;
- тошнота;
- частые или более редкие позывы к мочеиспусканию;
- одышка;
- головокружение;
- ощущение страха смерти;
- артериальная гипотония;
- хлопающие тоны сердца (при наджелудочковой пароксизмальной тахикардии).
Все вышеописанные проявления являются вариабельными и определяются формой возникающей тахикардии или ее разновидностью. Степень выраженности этих симптомов также может быть различной. Особенно тяжело переносятся желудочковые формы учащенного сокращения сердца. Особенно они опасны у новорожденного!
Тахикардия у ребенка лечится при помощи консервативных или хирургических методик.
Народные средства
Рецепты народной медицины нельзя применять в качестве самостоятельной терапии – только как вспомогательные средства. Они предназначены для укрепления сердечных мышц и восстановления частоты ритма
Некоторые средства оказывают седативное воздействие, что немаловажно при тахикардических приступах
Лучшие рецепты:
- Настойка боярышника. Высушенные плоды (100 грамм) перемолоть на мясорубке или в блендере. Пересыпать в стеклянную ёмкость и залить литром спирта (70%). Плотно закрыть тару и переместить в темное прохладное место на неделю. Затем настойку процеживают и пьют по 50-60 капель перед принятием пищи, но не чаще 3-х раз в день.
- Лекарственный сбор. Состав: дудочник аптечный, боярышник, календула, ромашка, цикорий. Каждого сухого сырья по 3 столовые ложки. Залить литром «крутого» кипятка и настоять 10 минут. Принимается в процеженном виде по 30 мл не реже 7-ми раз в сутки.
- Измельчить листья винограда и добавить в воду. Поставить на умеренный огонь и варить около 25-ти минут. Остудить отвар и употреблять два раза в день по 0,5 стакана. Длительность лечения – 2,5 недели.
- Измельчить 4 лимона через мясорубку, туда же добавить 16 грамм перемолотой кураги и 20 штук миндаля. В полученную массу высыпать 200 грамм мёда. Для улучшения эффекта в смесь накапать по 15 капель настойки боярышника и валерианы. Хранить в прохладном месте. Съедать на завтрак по 20 грамм смеси. Курс лечения и перерыв составляют по 30 дней.
- Взять по 30 грамм ромашки, крапивы, мелисы и липы. Залить литром «крутого» кипятка. Разделить на три порции, которые нужно выпить в течение всего дня перед принятием пищи.
- Чеснок (10 зубков) очистить и измельчить. Выдавить сок из 10-ти лимонов и все компоненты перемешать с мёдом. Полученную массу оставить на 7 дней в холодильнике. Принимать по 20-30 грамм один раз в день. Длительность терапии 2 месяца.
- Перемолоть корень валерианы и залить водой. Поставить на медленный огонь и варить в течение 5-ти минут. После чего дать настояться около 8-ми часов. Употреблять по столовой ложке 3-4 раза в день.
- Чай с мелиссой. Заварить лекарственное средство в термосе и оставить на 30 минут до полного настаивания. Принимают в виде чая после еды.
- Ингредиенты: мята, мелисса, календула, ромашка. Способ приготовления: сушеные сборы заливаются 1,5 литрами воды. Кипятятся на огне 20 минут и настаиваются 60 минут. Принимается отвар по 0,5 стакана перед едой.
- Примочки с эфирными маслами. В стеклянной ёмкости перемешать масло майорана, апельсина, кедра, петитгрейна, иланг-иланга и лайма. Обмокнуть ватную палочку в масло и нанести в места солнечного сплетения, сердца и висков.

Проявления пароксизмальной тахикардии
Пароксизмальная тахикардия возникает внезапно, возможно — под влиянием провоцирующих факторов или же среди полного благополучия. Больной замечает четкое время начала пароксизма и хорошо ощущает его завершение. На начало приступа указывает толчок в области сердца, за которым следует различной продолжительности приступ усиленного сердцебиения.
Симптомы приступа пароксизмальной тахикардии:
- Головокружение, обмороки при продолжительном пароксизме;
- Слабость, шум в голове;
- Одышка;
- Сжимающее чувство в сердце;
- Неврологические проявления — нарушение речи, чувствительности, парезы;
- Вегетативные расстройства — потливость, тошнота, вздутие живота, незначительное увеличение температуры, избыточное выделение мочи.
Выраженность симптомов выше у пациентов с поражениями миокарда. У них же серьезнее и прогноз заболевания.
Учитывая роль вегетативных расстройств, легко объяснить и другие признаки пароксизмальной тахикардии. В редких случаях аритмии предшествует аура — начинает кружиться голова, ощущается шум в ушах, сердце как бы сжимает. При всех вариантах ПТ отмечается частое и обильное мочеиспускание при начале приступа, но в течение первых нескольких часов выделение мочи нормализуется. Этот же симптом характерен и для окончания ПТ, а связывают его с расслаблением мышц мочевого пузыря.
У многих пациентов с длительными приступами ПТ повышается температура до 38-39 градусов, в крови нарастает лейкоцитоз. Лихорадку также связывают с вегетативной дисфунцией, а причина лейкоцитоза — перераспределение крови в условиях неадекватной гемодинамики.
Так как сердце в период тахикардии работает неполноценно, крови в артерии большого круга поступает недостаточно, то появляются такие признаки как боли в сердце, связанные с его ишемией, расстройство кровотока в мозге — головокружение, дрожь в руках и ногах, судороги, а при более глубоком повреждении нервной ткани затрудняется речь и движения, развиваются парезы. Между тем, тяжелые неврологические проявления встречаются довольно редко.
- Предсердные формы пароксизмальной тахикардии сопровождаются ритмичным пульсом, чаще от 160 сокращений в минуту.
- Желудочковая пароксизмальная тахикардия проявляется более редкими сокращениями (140-160), при этом возможна некоторая нерегулярность пульса.
При пароксизме ПТ меняется внешний вид больного: характерна бледность, дыхание становится частым, появляется беспокойство, возможно — выраженное психомоторное возбуждение, шейные вены набухают и пульсируют в такт ритму сердца. Попытка подсчитать пульс может стать затруднительной ввиду его чрезмерной частоты, он слабый.
Ввиду недостаточного сердечного выброса снижается систолическое давление, в то время как диастолическое может оставаться неизменным или пониженным незначительно. Сильная гипотония и даже коллапс сопровождают приступы ПТ у пациентов с выраженными структурными изменениями сердца (пороки, рубцы, крупноочаговые инфаркты и др.).
По симптоматике можно отличить предсердную пароксизмальную тахикардию от желудочковой разновидности. Так как в генезе предсердной ПТ решающее значение имеет вегетативная дисфункция, то и симптоматика вегетативных расстройств будет всегда выражена (полиурия до и после приступа, потливость и т. д.). Желудочковая форма, как правило, лишена этих признаков.
В качестве главной опасности и осложнения синдрома ПТ выступает сердечная недостаточность, нарастающая по мере увеличения продолжительности тахикардии. Она возникает из-за того, что миокард переутомляется, его полости не опорожняются полностью, происходит накопление продуктов обмена и отек в сердечной мышце. Недостаточное опорожнение предсердий приводит к застою крови в легочном круге, а малое наполнение кровью желудочков, сокращающихся с огромной частотой, – к снижению выброса в большой круг кровообращения.
Недостаточный сердечный выброс ухудшает доставку крови не только к другим внутренним органам, но и, прежде всего, к самому сердцу. На этом фоне возможна коронарная недостаточность, выраженная ишемия и инфаркт.
Осложнением ПТ может стать тромбоэмболия. Переполнение кровью предсердий, нарушение гемодинамики способствуют тромбообразованию в ушках предсердий. При восстановлении ритма эти свертки отрываются и попадают в артерии большого круга, провоцируя инфаркты в других органах.
Описание пароксизмальной тахикардии
Главная особенность пароксизмальной тахикардии — генерация дополнительных импульсов эктопическим очагом, который может располагаться в различных областях сердца — предсердиях, желудочках, атриовентрикулярном узле. Соответственно различают одноименные виды ПТ — предсердный, желудочковый и узловой.
Длительность ПТ может быть различной — от секундных приступов до затяжных пароксизм, длящихся часы и сутки. Больше всего неприятна продолжительная пароксизмальная тахикардия, опасно ли это? Безусловно, поскольку страдает не только сердце, но и другие органы и системы организма. Поэтому лечение назначается всем без исключения больным пароксизмальной тахикардией, которое отличается методами проведения.
Тахикардия у ребенка: формы, классификация
У детей могут выявляться следующие виды тахикардии:
- физиологическая – в большинстве случаев синусовая, является неопасной и провоцируется изменениями в организме, которые преимущественно вызываются внешними или возрастными факторами;
- патологическая – вызывается заболеваниями и патологиями сердечно-сосудистой системы или других органов и систем.
В детском возрасте обнаруживаются следующие формы тахикардии:
- синусовая. Выявляется чаще всего. При этом варианте учащения пульса ритм остается таким же, как в норме, увеличивается только частота. В большинстве случаев является неопасной и самоустраняется после устранения фактора, провоцирующего приступ;
- пароксизмальная. Появляющиеся приступы учащения пульса называют пароксизмами. Эти нарушения в сокращении сердца возникают внезапно и являются опасными для здоровья. У новорожденного пароксизмы могут приводить к остановке сердца. Приступ продолжается от 2–3 минут до 3–4 часов и прекращается так же внезапно, как и начинается. Среди детей младшего возраста при пароксизме пульс может достигать 200 ударов в минуту, а у детей старшего возраста – 160 ударов.
Пульс регулируется нервными и гуморальными факторами. Понять, что это такое, поможет краткая справка об анатомии и физиологии. Функцию водителя ритма в норме выполняет синусовый узел, который локализируется в месте впадения в правое предсердие верхней полой вены. На него оказывает влияние вегетативная нервная система: парасимпатические нервы подавляют его работу и пульс замедляется, а симпатические, наоборот, активизируют его деятельность. Их чрезмерная активность может становиться первопричиной развития тахикардии.
Среди синусовых тахикардий выделяют три степени тяжести, зависящие от уровня повышения пульса:
- умеренная – пульс возрастает на 10–20%;
- средней тяжести – показатели возрастают на 20–40%;
- выраженная – частота сокращений сердца возрастает на 40–60%.
Для детей опасны те варианты синусовой тахикардии, которые протекают длительно и могут становиться причиной развития сердечной недостаточности. Например, они могут наблюдаться при ожирении или приеме некоторых лекарств.
В зависимости от первопричин развития, среди пароксизмальных тахикардий выделяют:
- желудочковые пароксизмы – провоцируются нарушениями работы миокарда;
- наджелудочковые пароксизмы – чаще вызываются внесердечными патологиями.
Первопричины пароксизмальной тахикардии определяют форму пароксизма.
1 Варианты наджелудочковой тахикардии
Наджелудочковая тахикардия может развиваться при:
- Ускоренной выработке импульсов из синусового узла. В ситуации, когда синоатриальный узел генерирует импульсы с частотой 90 ударов и более в минуту, сокращения сердца будут правильными, ритмичными, но учащенными. Такая тахикардия называется синусовой. Наиболее часто ЧСС при синусовой тахикардии в пределах 90-160 ударов в мин.
- Угнетении или прекращении работы синусового узла. В ситуации, когда работа СА-узла нарушается или прекращается, активизируются клетки, атипичные, в здоровом сердце неактивные, которые берут на себя роль генератора импульсов. Эти «самозванцы» называются эктопическими клетками, они вырабатывают большое количество импульсов, заставляющие предсердия сокращаться с ускоренной частотой. Ритм, который они вырабатывают, называется предсердным. А тахикардия — предсердной.
- Нарушении работы атриовентрикулярного соединения. Могут возникать ситуации, когда работа центра автоматизма 1 порядка не нарушена, но возникают проблемы на другом уровне. АВ-соединение начинает генерировать повышенное количество импульсов. Тахикардия из АВ-соединения встречается довольно редко, но имеет место быть, и так же как и два вышеописанных варианта, относится к наджелудочковой.
Пароксизмальная наджелудочковая тахикардия
Суправентрикулярная тахикардия может быть:
- Пароксизмальной — если приступ учащенного сердцебиения возникает внезапно и прекращается также внезапно. При пароксизмальной тахикардии ЧСС в среднем 140-250 в минуту. Если пароксизм наджелудочковой тахикардии длится более 30 секунд, то ее называют устойчивой. Если пароксизмально ускоренный ритм длится менее 30 секунд — неустойчивым.
- Хронической — учащенное сердцебиение, не имеющее четкого начала или окончания, оно сопровождает пациента длительное время, иногда годами. Если высокая ЧСС иногда прерывается эпизодами нормального ритма, она называется возвратной. Если не прерывается — постоянной.
I47.1 Наджелудочковая тахикардия: описание, симптомы и лечение
Наджелудочковая аритмия — повторяющиеся приступы учащенного сердцебиения, начинающиеся в верхних камерах сердца. В основном наблюдается у детей. Иногда является семейным заболеванием. Факторы риска — физическая нагрузка, злопотребление алкоголем и кофеином. Пол значения не имеет.
Наджелудочковая тахикардия (НЖТ) — это форма аритмии, вызванная нарушением электрической проводимости и регуляции частоты сердечных сокращений. Во время приступа НЖТ. который может продлиться несколько часов, сердце бьется быстро, но ровно. Частота сердечных сокращений достигает 140–180 ударов в минуту, а иногда и больше. В здоровом сердце каждое сокращение инициируется электрическим импульсом из синусно-предсердного узла (водителя ритма сердца), расположенного в правом предсердии (верхней камере сердца).
Затем импульс проходит во второй узел, который посылает импульс в желудочки. При НЖТ синусно-предсердный узел не контролирует сердечные сокращения, как из-за формирования патологических проводящих путей, по которым электрический импульс постоянно циркулирует между предсердно-желудочковым узлом и желудочками, так и из-за образования дополнительного узла, который посылает дополнительные импульсы, нарушающие сердечный ритм. НЖТ может впервые появиться в детстве или подростковом возрасте, хотя это заболевание возможно в любом возрасте. В некоторых случаях причина НЖТ — врожденное нарушение проводящей системы сердца. Приступы начинаются без видимых причин, но их может спровоцировать физическая нагрузка, кофеин и алкоголь.
Симптомы НЖТ обычно появляются внезапно. Они могут сохраняться от нескольких секунд до часов. В их числе:
— учащенное сердцебиение;
— головокружение;
— боль в груди или шее.
Осложнением НЖТ является сердечная недостаточность. В некоторых случаях длительный приступ НЖТ может понизить давление до угрожающего уровня.
Если врач предполагает НЖТ. то пациента направят на ЭКГ, чтобы записать электрическую активность сердца. Эти исследования продолжаются 24 часа или больше, поскольку НЖТ проявляется периодически. Возможны дополнительные исследования для выявления патологии проводящей системы сердца.
При продолжительных и тяжелых приступах НЖТ требуется срочное стационарное лечение. В больнице пациенту дадут кислород и сделают внутривенные инъекции антиаритмических лекарств. В некоторых случаях проводят электроимпульсную терапию, чтобы восстановить нормальный сердечный ритм.
Пациенты с короткими и редкими приступами НЖТ могут контролировать сердечный ритм, стимулируя блуждающий нерв. Одним из способов такой стимуляции является растирание кожи на шее над сонной артерией, хотя это не рекомендуется делать людям старше 50 лет — так можно спровоцировать инсульт. Можно также умыться ледяной водой или начать тужиться, как при дефекации. Врач расскажет об этих методах стимуляции. Тяжелые приступы НЖТ можно лечить продолжительным курсом антиаритмических лекарств. Также для лечения НЖТ применяют радиочастотную абляцию, которую выполняют во время электрофизиологических исследований. При этом разрушают патологические проводящие пути, но есть опасность полной блокады проводящей системы сердца. В большинстве случаев НЖТ не влияет на продолжительность жизни.
Синонимы нозологической группы:
- Наджелудочковая пароксизмальная тахикардия
- Наджелудочковая тахиаритмия
- Наджелудочковая тахикардия
- Наджелудочковые нарушения ритма
- Наджелудочковые пароксизмальные тахикардии
- Наджелудочковые тахиаритмии
- Наджелудочковые тахикардии
- Неврогенная синусовая тахикардия
- Ортодромные тахикардии
- Параксизмальная наджелудочковая тахикардия
- Пароксизм наджелудочковой тахикардии
- Пароксизм наджелудочковой тахикардии при WPW-синдроме
- Пароксизм предсердной тахикардии
- Пароксизмальная наджелудочковая тахиаритмия
- Пароксизмальная наджелудочковая тахикардия
- Политопная предсердная тахикардия
- Предсердная аритмия
- Предсердная истинная тахикардия
- Предсердная тахикардия
- Предсердная тахикардия с АВ блокадой
- Реперфузионная аритмия
- Рефлекс Берцольда-Яриша
- Рецидивирующая устойчивая наджелудочковая пароксизмальная тахикардия
- Симптоматические вентрикулярные тахикардии
- Синусовая тахикардия
- Суправентрикулярная пароксизмальная тахикардия
- Суправентрикулярная тахиаритмия
- Суправентрикулярная тахикардия
- Суправентрикулярная экстрасистолия
- Суправентрикулярные аритмии
- Тахикардия из AV соединения
- Тахикардия наджелудочковая
- Тахикардия ортодромная
- Тахикардия синусовая
- Узловая тахикардия
- Хаотическая политопная предсердная тахикардия
- Синдром Вольфа-Паркинсона-Уайта
Лечение
Лечение пароксизмальной тахикардии включает в себя две стадии – купирование приступа (неотложная помощь) и предотвращение приступов (лечение основного заболевания).
Для купирования пароксизма необходимо:
- Если пароксизм спровоцирован приёмом лекарственного препарата – немедленно отменить его;
- Если пациент в сознании и знает, какой препарат обычно помогает ему от приступов – ввести этот препарат;
- Медикаментозное купирование приступа в несколько этапов:
- Первый этап – применение лидокаина внутривенно струйно, если на него нет аллергии;
- Второй этап – новокаинамид внутривенно струйно медленно или амиодарон в 5% р-ре глюкозы внутривенно капельно до нормализации ритма;
- Третий этап – бретилия тозилат внутривенно капельно в качестве поддерживающей терапии.
Электроимпульсная кардиоверсия – восстановление ритма с помощью дефибриллятора. Применяется при тяжёлых расстройствах сердечного ритма, состояниях, угрожающих жизни, неэффективности медикаментозной кардиоверсии. Дополнительно для большей эффективности восстановления ритма применяются препараты – лидокаин, амиодарон, бретилия тозилат, хинидин.
Прогноз при пароксизмальной тахикардии зависит от степени нарушения возбудимости и проводимости. Если ЭКГ показывает участки патологического возбуждения, изменение проводимости в нескольких направлениях, то прогноз более чем серьёзен и велик риск развития тяжёлых нарушений ритма. Также опасны нарушения, при которых можно спровоцировать устойчивый или сопровождающийся выраженными симптомами приступ при внутрисердечном ЭФИ. Если же, несмотря на приступы, функция обоих желудочков остаётся нормальной, то риск относительно невелик.
https://youtube.com/watch?v=zMqFEXqZrSc
Профилактировать пароксизмальную желудочковую тахикардию невозможно, но можно снизить риск внезапной сердечной смерти. Для этого пациентам назначают поддерживающую антиаритмическую терапию – амиодарон, соталол и другие препараты, а также препараты, назначаемые при сердечной недостаточности – ингибиторы АПФ, диуретики, бета-адреноблокаторы, статины. При их неэффективности может быть установлен кардиовертер-дефибриллятор, проведена радиочастотная абляция или аневризмэктомия, в крайнем случае может потребоваться пересадка сердца.
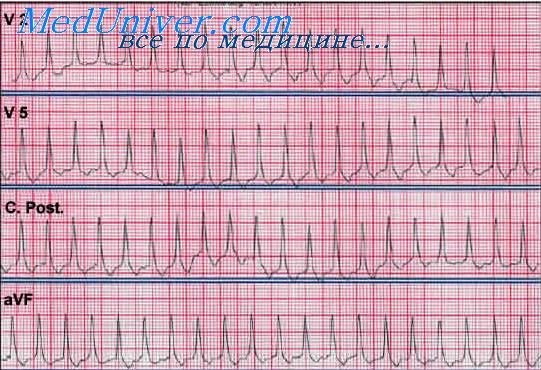
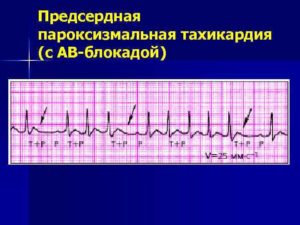
Предсердная тахикардия с антероградной AB блокадой II степени
Впервые описанная Т. Lewis (1909), она стала интенсивно изучаться после того, как В. Lown и Н. Levine (1958) обнаружили ее связь с дигиталисной интоксикацией. Дигиталис был причиной 82 из 112 (73%) эпизодов тахикардии, наблюдавшихся этими авторами.
Среди других патологических состояний, осложняющихся подобным нарушением сердечного ритма, следует упомянуть легочное сердце, эмболию легочной артерии, острую потерю ионов К+, гипоксию при врожденных пороках сердца, ИБО, включая перенесенный инфаркт миокарда .
Мы зарегистрировали такую тахикардию у нескольких молодых людей, не имевших видимых признаков повреждения сердца. Тахикардия начинается как в ранней, так и в поздней фазе диастолы синусового цикла. Иногда можно видеть период «разогрева», т. е.
постепенное’ нарастание частоты ритма, которая в разгаре тахикардии колеблется у разных больных от величины >100 до 150—200 в 1 мин. В большинстве случаев она меньше 200 в 1 мин. Полярность мономорфных эктопических зубцов Р обычно бывает положительной в отведениях II, III, aVF; реже встречаются нижнепредсердные тахикардии с инверсией зубцов Р в этих отведениях.
В половине случаев предсердный ритм нерегулярен, иногда это зависит от блокады выхода из эктопического центра . Возможны также чередования длинных и коротких интервалов Р—Р, причем интервал Р—Р, заключающий комплекс QRS, бывает короче свободного интервала Р—Р, как при вентрикулофазной синусовой аритмии.
Такая вариабельность признаков этой тахикардии, вероятно, связана с тем, что существуют две ее разновидности: реципрокная (re-entry) и очаговая (триггерная) тахикардия с АВ блокадой II степени.
Все это отличает данную форму тахикардии от других предсердных тахикардии, при которых тоже иногда развивается АВ блокада II степени, однако в последнем случае этот признак не является ни обязательным, ни характерным.
Своеобразие рассматриваемого наии варианта предсердной тахикардии состоит, следовательно, в том, что те же факторы, которые вызывают эктопическую активность, нарушают одновременно проведение импульса в АВ узле. Только таких больных (10) мы включили в нашу статистическую таблицу под этой рубрикой.
Выраженность антероградной АВ узловой блокады варьирует от периодики Венкебаха 3 : 2, 4: 3 до блокады 2:1 — 4: 1 и т. д. (рис. 85, 86). Нередко уже первый эктопический зубец Р оказывается блокированным (рис 87). При значительной АВ блокаде число желудочковых комплексов становится небольшим. Массаж синокаротидной области усиливает АВ блокаду, не оказывая влияния на предсердные зубцы Р У больных с дигиталисной интоксикацией не следует прибегать к сипокаротидному массажу. Предсердная тахикардия с АВ блокадой II степени имеет склонность закрепляться, т. е. приобретать хроническое или интермиттирующее течение.
Важной клинико-электрокардиографической проблемой является разграничение этой формы тахикардии от ТП В случае предсердной тахикардии с АВ блокадой II степени, вызванной передозировкой сердечного гликозида, диагностическая ошибка (т
е. диагноз ТП) и, как ее следствие, — продолжение дигитализации грозят летальным исходом. Вместе с тем дигиталис может быть незаменим при лечении истинного приступа ТП. Дифференциальная диагностика основывается на следующих критериях Прежде всего учитывают форму интервалов Р—Р и Т—Р При предсердной тахикардии эти интервалы изоэлектрические. В большинстве случаев ТП вместо изоэлектрическои линии регистрируется пилообразная либо волнистая линия
Далее принимают во внимание частоту предсердных импульсов. Для предсердной тахикардии более характерна частота импульсов менее 200 в 1 мин; ТП отличается числом волн Б порядка 250—350 в 1 мин
Наконец, очень важно, что при ТП волны Б приходят строго регулярно, тогда как при предсердной тахикардии с АВ блокадой эта регулярность часто нарушается. Рис
85
Рис. 85.
Предсердная тахикардия с АВ блокадой II степени
(2 :1). Частота возбуждений предсердий около 200 в 1 мин, желудочков — около 100 в ] мин, больной 55 лет, перенес инфаркт миокарда
Рис. 86.
Предсердная тахикардия с АВ блокадой II степени
(3 : 2). Больной 31 года с тетрадой Фалло (не оперирован). Частота возбуждений предсердий 230 в 1 мин, желудочковый ритм неправильный (143—187 в 1 мин).
Рис. 87.
Три варианта (а, б, в) очаговой предсердной тахикардии с АВ блокадой II степени
. Видны различия интервалов Р’—Р’ и блокирование уже первых зубцов Р’.
Способствует окончанию приступа внутривенное капельное вливание раствора калия хлорида (0,8— 1 г на вливание) или фенотоина по 50—100 мг каждые 5 мин до 1 г.
Иногда калия хлорид только замедляет частоту тахикардического ритма до уровня