Холестатический гепатит: причины и симптомы
Содержание:
- Прогноз и профилактика
- Диагностика патологии
- Лекарства
- Общие сведения
- Общие сведения
- Советы по рациону питания
- Диета при алкогольном гепатите печени
- Симптомы
- Профилактика и образ жизни
- 4 Симптоматические проявления
- Правильный режим питания
- Возможные симптомы
- Этиопатогенез и патоморфология
- Чего ждать
- Холестатический гепатит: причины и лечение
- Этапы развития и характерные симптомы
- Вам все еще кажется, что вылечить печень и желсные протоки тяжело?
- Диагностические процедуры
- Диагностика
- Описание
Прогноз и профилактика
Гепатит обычно выявляется на поздних этапах, когда бессимптомный период формирования изменений уже миновал. Это создает тенденцию к развитию цирроза и сопряжено с риском печеночной недостаточности. Прогноз неблагоприятный, однако существуют нюансы:
- Установление диагноза до образования соединительной ткани в паренхиме при своевременном начале терапии дает шанс остановить или значительно замедлить процесс.
- При токсическом поражении прерывание контакта с ядовитым веществом ведет к явному регрессу симптомов – если пациент находится в доцирротической стадии, многие изменения обратимы.
- Для лечения гепатита С разработаны препараты, способные прекратить патологический процесс – это Софосбувир и его аналоги. Они показывают отличную эффективность даже на позднем этапе течения.
Раннее выявление вирусного инфицирования позволяет рассчитывать на хороший прогноз, если больной получает адекватную терапию, у него еще нет ярко выраженной печеночной недостаточности. При аутоиммунной форме шансы пациента на улучшение состояния зависят от варианта патологии: при первом типе течение более благоприятно, при втором считается агрессивным.
Автор статьи врач-инфекционист, гепатолог
2019 – 2020. Все права защищены.
Диагностика патологии
Специалист проводит осмотр пациента, пальпацию органов передней брюшной стенки. Обязательно собирается анамнез жизни и заболевания. В диагностике холестатического гепатита важную роль играют инструментальные и лабораторные методы исследования. 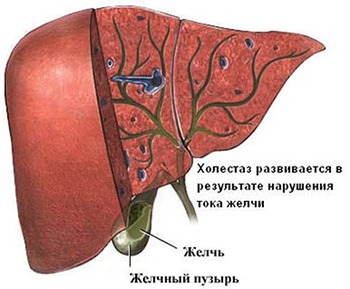 Основной анализ – биохимия крови. В результатах исследования врач может обнаружить повышение показателей билирубина, АЛТ, АСТ, щелочной фосфатазы и холестерина.
Основной анализ – биохимия крови. В результатах исследования врач может обнаружить повышение показателей билирубина, АЛТ, АСТ, щелочной фосфатазы и холестерина.
По необходимости оценивается уровень различных фракций жиров, желчных кислот в крови. Для того чтобы подтвердить вирусное происхождение заболевания, специалист назначает серологические методы исследований, а также ПЦР.
Подтвердить внутрипеченочный застой желчи можно на основании определения антител к митохондриям. Диагностика выполняется в комплексе с уточнением уровня трансаминаз и щелочной фосфатазы.
Инструментальные методы исследования гепатита:
- ультразвуковая диагностика печени, желчного пузыря;
- холецистография – рентгенологическое исследование состояния желчного пузыря с использованием контрастного вещества;
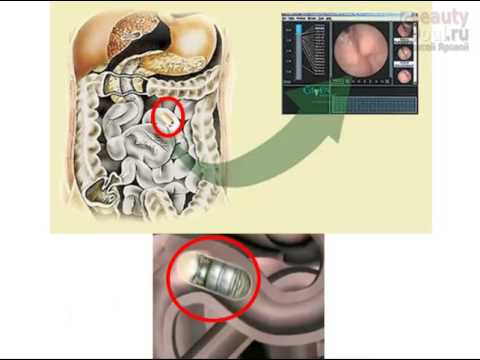
- ретроградная холангиопанкреатография – процесс введения эндоскопа с дальнейшим заполнением контрастным веществом желчных и панкреатических протоков, а также последующим рентгеновским излучением;
- транскутанная чреспеченочная холангиография – использование йодсодержащего контрастного вещества, заполнение им желчевыводящих протоков и дальнейшая рентгенограмма (инвазивный метод);
- МРТ, КТ;
- биопсия печени – позволяет определить анатомические изменения клеток печени.
Лекарства
Фото: womanjour.ru
Выделяют следующие группы гепатопротекторов:
- эссенциальные фосфолипиды (Эссенциале Форте, Антралив, Фосфоглив), которые содержат фосфатидилхолин и ненасыщенные жирные кислоты. Действие данных препаратов заключается в восстановлении клеточной стенки гепатоцитов, которые в большей степени состоят из фосфолипидов. Помимо этого, эссенциальные фосфолипиды усиливают дезинтоксикационную функцию печени, препятствуют появлению соединительной ткани в паренхиме печени, а также обладают антиоксидантными свойствами. Чтобы достичь желаемый эффект, данные средства используются не менее полугода;
- аминокислоты (Гептрал, Гепа-мерц). Участвуют в синтезе фосфолипидов, которые являются структурным компонентом клеточной стенки гепатоцитов, обладают регенерирующим и дезинтоксикационным эффектом. Препараты данной группы рекомендуется использовать с помощью внутривенного введения, поскольку при пероральном приеме аминокислоты метаболизируются и доходят до печени в незначительном количестве;
- витамины (В1 (тиамин), В6 (пиридоксин), В12 (цианокобаламин), Е (токоферол)). Облегчают обменные процессы в печени, тем самым способствуют восстановлению ее клеток. Как правило, не используются в качестве монотерапии, а дополняют другие гепатопротекторы;
- ингибиторы перекисного окисления липидов (Тиогамма, Берлитион). Действие препаратов направлено на ускоренное выведение из клеток печени молочной кислоты, которая оказывает токсическое действие. Образование молочной кислоты происходит в результате соединения азота с кислородом. Данные препараты могут назначаться как в форме инъекций, так и в форме таблеток;
- урсодезоксихолевая кислота (Урсофальк). Стимулирует вывод желчи из печени, благодаря чему достигается гепатопротективный эффект;
- комбинированные препараты, которые содержат компоненты, относящиеся к нескольким группам гепатопротекторов (Эссел Форте, Фосфонциале, Резалют Про, Гепатрин, Сирепар).
В лечении холестаза предпочтение отдается препаратам урсодезоксихолевой кислоты. Не используются эссенциальные фосфолипиды, поскольку их длительное использование может привести к застою желчи.
При развитии клинической картины гипо- или авитаминоза назначаются витаминные или витаминно-минеральные комплексы, содержащие необходимое для нормального функционирования организма количество витаминов и минералов. В настоящее время на фармакологическом рынке существует большое количество различных наименований данных препаратов. К Вашему вниманию предлагаем следующие:
- Ревит – в своем составе содержит витамины А, В1, В2 и С. Подходит для использования как взрослым, так и детям;
- Дуовит – является довольно распространенным представителем витаминно-минеральных комплексов. В каждой упаковке препарата находятся капсулы красного цвета, содержащие витамины (А, Е, С, Д3, В1, В2, В5, В6, В12 и фолиевую кислоту) и капсулы голубого цвета, содержащие микроэлементы (кальций, фосфор, магний, железо, медь, цинк, марганец, молибден). Такое разделение капсул на цвета значительно облегчает их применение. Дело в том, что рекомендуется разделять прием комплекса витамином и минералов в разные дни, поэтому созданная форма в виде капсул голубого и красного цветов позволяет не запутаться в чередовании;
- Теравит. Содержит витамины А, С, Д3, В2, В1, Е, РР, В5, В6, В12, а также ряд микроэлементов: кальций, железо, фосфор, йод, магний, цинк, селен, медь, марганец, хром, молибден и калий. Назначается взрослым и детям после 12 лет.
- Супрадин. В своем составе содержит такие витамины, как А, Е, С, Д2, В1, В2, В3, В5, В6, В9 и В12. Из микроэлементов в препарате содержатся следующие: кальций, магний, фосфор, медь, железо, марганец, цинк, молибден.
Как правило, длительность приема витаминных или витаминно-минеральных комплексов составляет 1 месяц, при необходимости курс продлевается.
Холестирамин усиливает выведение из организма желчных кислот, а также уменьшает всасывание холестерина в кишечнике. Препарат выпускается в форме порошка, который, согласно инструкции, разводится с помощью воды. На один порошок приходится ½ стакана кипяченной воды
Важно отметить, что после изготовления раствора и перед его применением не должно пройти свыше 10 минут. Продолжительность курса приема холестирамина составляет не менее 1го месяца
Общие сведения
Холестатический гепатит представляет собой достаточно редкую патологию, в основе патогенеза которой лежит внутрипеченочный холестаз с ухудшением экскреторной функции клеток и повреждением протоков. Частота выявления заболевания не превышает 10% среди всех гепатитов с хроническим течением. Холестатический гепатит преимущественно встречается у людей пожилого возраста.
Несмотря на свою относительно низкую распространенность, заболевание плохо поддается лечению в связи с тем, что не всегда возможно четко установить его причину. Изучением этиологии и патогенеза, а также разработкой новых методов терапии холестатического гепатита занимается клиническая гастроэнтерология.
Холестатический гепатит
Общие сведения
Холестатический гепатит представляет собой достаточно редкую патологию, в основе патогенеза которой лежит внутрипеченочный холестаз с ухудшением экскреторной функции клеток и повреждением протоков. Частота выявления заболевания не превышает 10% среди всех гепатитов с хроническим течением. Холестатический гепатит преимущественно встречается у людей пожилого возраста.
Несмотря на свою относительно низкую распространенность, заболевание плохо поддается лечению в связи с тем, что не всегда возможно четко установить его причину. Изучением этиологии и патогенеза, а также разработкой новых методов терапии холестатического гепатита занимается клиническая гастроэнтерология.
Холестатический гепатит
Советы по рациону питания
Желчный пузырь будет проще очистить, если придерживаться правильного режима питания, налаживать выработку желчной массы по различным каналам. Диета способствует предотвращению накапливания желчной массы, правильному распределению.
Принцип такой терапии базируется на употреблении пищевых продуктов, стабилизирующих выработку желчи. Рацион для пациентов, у которых диагностирован холестаз, нужно формировать правильно. Обязательно учитываются не только продукты, но и режим их употребления. Порции должны быть всегда одинаковые.
Количество приемов пищи за день нужно увеличить до 5 или 6. Все продукты употребляются пациентом в одно и тоже время. Рацион должен быть обогащен клетчаткой, магнием. Эти компоненты способствуют лучшей выработке желчи, распределению жидкости в организме.
Перечень разрешенных продуктов:
- фрукты и овощи;
- каши;
- кисломолочная;
- сладости;
- обезжиренная рыба или мясо;
- хлеб;
- соки или компоты;
- профессиональный диетолог помогает составить правильно рацион питания.
Перечислим продукты, которые нельзя употреблять:
- Жирная еда.
- Печеная.
- Выпечка.
- Соление.
- Жареная еда.
- Копченая.
- Спиртные напитки.
- Кофеин.
- Минеральная вода.
Указанный перечень продуктов питания будет всем полезен.
Диета при алкогольном гепатите печени
У большинства больных гепатитом алкогольного типа в клинической истории наблюдалось истощение организма ввиду отсутствия полноценного питания. Для улучшения здоровья и снижения тяжести на печень нужен особый рацион. Диета при алкогольном гепатите включает следующие рекомендации:
- отказ от жирного мяса, сала, рыбы, яиц, консервированных и копченых продуктов;
- запрет на грибы, приправы и соус, выпечку, белый хлеб, крепкий чай, кофе;
- нельзя есть орехи, лук, чеснок, щавель, редьку, кондитерские изделия, мороженое;
- не злоупотреблять приемом газированной воды, жирных сыров, творога, сметаны, сливочного масла;
- категорический запрет на алкоголь, никотин;
- продукты могут готовиться на пару, запекаться, вариться;
- включение в рацион каш, подсушенных тостов, отрубей, молочных продуктов, телятины, постной рыбы, обезжиренного творога, курицы;
- полезно есть овощи, фрукты, зеленый чай, сухофрукты, зеленые овощи, инжир;
- питание 5-6 раз в день, раздельное – не смешивать белки с углеводами в одном приеме, фрукты есть отдельно.
Симптомы
Фото: womanadvice.ru
Достаточно длительное время единственным симптомом холестаза является кожный зуд, который беспокоит преимущественно в ночное время и уменьшается днем. Выраженный кожный зуд приводит к расчесыванию кожи, что опасно вторичным инфицированием данных расчесов, в результате чего появляются гнойничковые высыпания. Также могут появляться жалобы на боль в эпигастральной области или правом подреберье. В некоторых случаях отмечается иррадиация боли в правое плечо, лопатку или правую половину шеи. Интенсивность болевых ощущений различна, при развитии желчной колики боль становится нестерпимой и мучительной. Диспептические расстройства проявляются в виде тошноты, рвоты, чувства горечи во рту. Кроме того, как правило, отмечается снижение аппетита, в исключительных случаях наблюдается полная его потеря. Снижение аппетита на протяжении длительного времени приводит к потере массы тела.
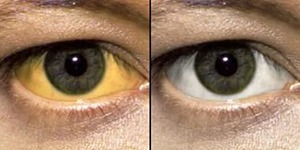
Также на развитие холестаза будет указывать желтушность кожных покровов и видимых слизистых оболочек. Наиболее часто в первую очередь желтеют склеры глаз. Помимо этого, на веках могут появляться, так называемые, ксантелазмы – образования желтовато-коричневого цвета. Как правило, данные образования имеют небольшой размер и расположены в большинстве случаев симметрично. Также имеются ксантомы, которые, в отличие от предыдущих образований, располагаются на груди, спине или локтях, имеют желтый оттенок. Поскольку отток билирубина в кишечник заблокирован, в результате чего нарушается его выведение из организма вместе с калом, наблюдается обесцвечивание каловых масс. Также каловые массы могут содержать повышенное количество жира, что связано с нарушением переваривания жира, поступающего с пищей, возникающего вследствие нарушения поступления желчи в кишечник. На данное явление будет указывать «жирный» блеск кала. Помимо этого, моча обретает темный цвет (цвет пива), что также указывает на возможность наличия холестаза.
Так как желчь участвует в процессе всасывания витаминов, поступающих в организм с пищей, при холестазе наблюдается клиническая картина гиповитаминоза. Для этого состояния характерно следующее:
- быстрая утомляемость, снижение работоспособности и концентрации внимания;
- повышенная сонливость, в особенности в дневное время суток;
- сухость кожных покровов;
- повышенная ломкость волос и ногтей;
- мышечная слабость;
- снижение сумеречного зрения;
- повышенная кровоточивость десен.
Профилактика и образ жизни
Прежде всего, нарушение работы печени вызвано неправильным образом жизни и питанием, поэтому необходимо заранее позаботиться о своем организме и стараться поменьше употреблять фастфуд и другие вредные для пищеварительного тракта блюда. Постарайтесь исключить или довести до минимума алкоголь, ведь его употребление неизбежно приводит к разрушительным процессам печени. Обратиться к врачу нужно при первом же появлении симптомов патологии, так как при своевременном обнаружении и лечении холестатическая желтуха полностью поддается лечению, и исход для больного вполне благоприятен.
4 Симптоматические проявления
Клиническая картина прогрессирующего холестаза базируется на определенных нарушениях гистологического характера: расширение капилляров, формирование желчного тромбоза, пропадание ворсинок с мембран, поражение клеточных мембран, повышение проницаемости мембран. Кроме того, запущенная стадия болезни включает разрушения в контактах и билирубиностаз, появление печеночных розеток, отек перидуктального типа, склероз тканей, желчный инфаркт, что усиливается проявлением микроабсцессов, воспалительными реакциями мезенхимального и перипортального типа.
Основные признаки холестаза обусловлены накоплением желчи в гепатоцитах и канальцах и желчных компонентов в крови. Симптомы патологии зависят от этиологического механизма, тяжести токсического поражения. Любой тип холестаза характеризуется такими проявлениями: увеличение печени, болевой синдром и тяжесть в области подреберья справа, кожный зуд, обесцвечивание каловой массы, потемнение мочи, пищеварительные проблемы.
Характерным признаком холестаза является усиление интенсивности кожного зуда вечером и после обмывания теплой водой. Печеночный дискомфорт вызывает проявление невротических признаков: раздражительность, бессонница. Другой характерный симптом — изменение цвета кала. Он бледнеет с момента зарождения болезни, а на запущенной стадии становится бесцветным. При этом дефекация заметно учащается, появляется диарея с резким зловонным запахом.
Прогрессирование патологии нарушает свертываемость крови, что повышает кровоточивость, в т.ч. внутреннюю. Существенно ухудшается всасывание витаминов А, Д, Е, К, приводящее к ряду нарушений. В частности дефицит витамина Д изменяет костную структуру, снижая прочность костей, и как результат частые переломы, болевые синдромы в конечностях и позвоночнике. При нехватке витамина А страдает зрение.
Холестаз существенно влияет на обменные процессы, происходящие в человеческом организме. В частности, нарушение медного обмена ведет к разрастанию фиброзной ткани, в т.ч. в печени. Липидный дисбаланс провоцирует появление подкожных ксантом на веках, в районе молочных желез, на шее, спине, ладонях.
Сложность выявления холестаза в хронической стадии заключается в том, что в ряде случаев симптомы не выражены явно. Кожный зуд списывается на дерматиты или аллергические реакции. В результате этого часто возникает ситуация, когда болезнь выявляется только через несколько лет, когда уже переходит в запущенную стадию, а поражения носят необратимый характер. В то же время холестаз может вызвать серьезные осложнения. Так при желтушной форме патологии уже через 3-4 года может сформироваться печеночная недостаточность. Другая серьезная неприятность — печеночная энцефалопатия. Наконец, при длительном отсутствии адекватного лечения существует риск развития сепсиса.
Правильный режим питания
Совместно с медикаментозным лечением для больного при застое желчи врач формирует меню правильного питания. Пациенты из рациона исключают острое, жареное, разного рода выпечку, консервированные изделия, специи, наваристые мясные бульоны, любые жирные блюда. Диета формируется из блюд, содержащих овощи, фрукты.
Больше половины всей потребляемой пищи, должна подвергаться термической обработке, подаваться тёплой. Можно есть каши из овсяных, гречневых круп. Следует учитывать, что готовить нужно на пару, в мультиварке и духовке. Холодные напитки рекомендуют исключить или перед употреблением разогреть до комнатной температуры, для этого можно на некоторое время оставить напиток в теплом помещении.
Что можно и что нельзя есть при застое желчи
Диета предполагает ржаной хлеб, несдобные изделия, мёд, варенье. Из молочных изделий можно сметану, сыры, творожные продукты (нежирные). Соки, напитки только из сладких ягод, фруктов. Пить можно и компоты, некрепкий чай. Следует употреблять много зелени, овощей, фруктов, ягод. Супы должны быть овощными с крупами, макаронами, можно нежирное мясо: крольчатину, телятину, курятину, индейку. Растительные жиры в рационе рекомендуют ограничивать 50 г в сутки.
Запрещено при диете употреблять сало, жиры животного происхождения, суп из жирных сортов мяса, рыбы. Не вся зелень разрешена, следует избегать употребления лука зеленого, щавелевых листьев, шпината. Нельзя редьку, редиску. Из напитков запрет на алкоголь, крепкий кофе, любые холодные. Консервированные продукты (маринованные овощи, икру, копчения) тоже диетологи не советуют для употребления. Исключают из меню кондитерскую выпечку, шоколад, мороженое, специи, горчицу, хрен, кислые сорта фруктов и ягод.
Для лечения очень полезно пить обезжиренное молоко – это хороший источник кальция. Когда возникает признак холестаза в виде зуда, нужно обратиться к врачу для исследования печени, этот симптом может появиться намного раньше других, его не нужно игнорировать, потому что промедления часто приводят к печеночной недостаточности. Лечение, начатое своевременно, может снять симптомы, наладить работу печени.
Возможные симптомы
Холестатический гепатит имеет аналогичные симптомы, как при различных заболеваниях печени в тяжелой форме.
Среди основных проявлений выделяют:
- Зуд кожи. Данный признак относится к самым первым для холестаза. Врачи считают, что кожа чешется в результате соединения желчных кислот с опиоидными рецепторами. В таком случае кислоты проникают в кровоток, вызывая сильный зуд.
- Желтуха. Подобный симптом характерен для любого вида гепатита и болезней печени. При заболевании признак появляется после прохождения инкубационного периода. Длительность симптома разная от 2 до 6 недель. У человека кожа на теле и слизистая становится желтого оттенка.
- Осветление каловых масс. Пациенты с гепатитом могут замечать, что после дефекации кал значительно белеет, цвет нехарактерен для здоровых людей.
- Потемнение мочи.
- Увеличение печени. Такой признак можно заметить по болям, которые появляются справа под ребром, в результате давления печени, а также при помощи обычной пальпации. Если орган сильно увеличен, то определить его можно через живот.
- Рост температуры. Некоторые люди отмечают слабость, которая дополняется незначительным повышение температуры. Появляются общие симптомы интоксикации.
Если появляется хоть один из описанных симптомов, сразу необходимо обратиться за медицинской помощью, что позволит избежать негативных последствия болезни, осложнений.
В ходе лечения холестатического гепатита могут развиваться неприятные последствия, которые нередко появляется по причине употребления гормональных медикаментозных средств или хирургического вмешательства для удаления холестаза.
Среди осложнений можно выделить:
- Остеопороз, исключить его можно при помощи использования препаратов с кальцием. Также пополнять запас вещества можно правильным питанием и народными средствами.
- Образование камней.
- Холецистит в острой форме.
- Панкреатит.
- Свищи и абсцессы.
У некоторых людей появляются нарушения работы сердца, возможно расстройство пищеварительной системы разного вида.
Исключить вероятные осложнения поможет правильное питание, лечение гепатита и советы докторов, которые надо строго соблюдать.
Этиопатогенез и патоморфология
Этиопатогенетические факторы холестаза:
- Вирусные гепатиты,
- Цирроз печени,
- Холангит,
- Интоксикация организма алкоголем или медикаментами,
- Обменные нарушения,
- Дисбактериоз кишечника,
- Бактериальные инфекции,
- Лимфогранулематоз,
- Аутоиммунная патология,
- Наследственные заболевания,
- Калькулезный холецистит,
- Сужение холедоха,
- Спазм сфинктера Одди,
- Обтурация желчного тракта новообразованием, камнем или паразитами,
- Послеоперационные рубцы и спайки на холедохе.
Практически любое заболевание органов гепатобилиарной системы проявляется холестатическим синдромом.
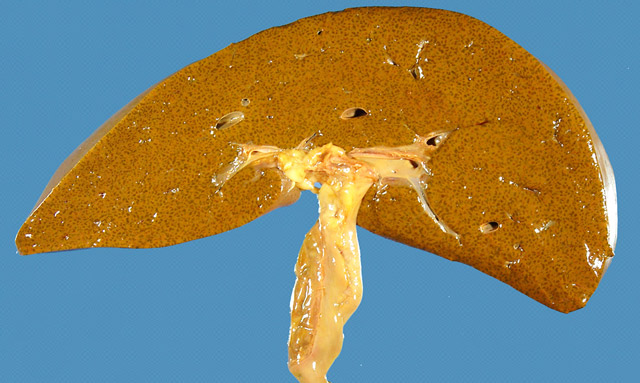
печень при холестатическом синдроме
Патогенетические звенья недуга:
- Нарушение желчеобразования или появление преграды на пути желчеоттока,
- Желчная гипертензия,
- Расширение и перерастяжение междольковых желчных капилляров,
- Нарушение проницаемости мембран гепатоцитов и транспортировки желчных кислот,
- Обратная диффузия компонентов желчи в кровеносные капилляры,
- Поражение внутриклеточных печеночных структур,
- Дисциркуляция, сгущение и застой желчи,
- Преципитация желчи с белком и образование желчных тромбов,
- Повреждение эпителия, выстилающего изнутри стенки желчных протоков,
- Избыток желчных компонентов в крови, приводящий к отравлению организма,
- Недостаток желчи в кишечнике, нарушающий процессы всасывания и усвоения питательных веществ,
- Разрушение под воздействием желчи гепатоцитов,
- Возникновение симптомов синдрома.
Патоморфологические признаки холестаза:
- Зеленоватая и гипертрофированная печень с округлым краем и узловатой поверхностью,
- Застой желчи и «перистая» дистрофия печени,
- Некротические очаги в паренхиме органа,
- Обтурация билиарного тракта желчными тромбами,
- Нарушение проходимости желчных протоков,
- Разрастание фиброзной ткани,
- Реактивное воспаление клеток печени,
- Образование вакуолей в печени, содержащих метаболиты желчи,
- Расширение и извитость желчных канальцев, утолщение их стенок за счет воспалительного отека,
- Избыток меди, жиров и холестерина в крови,
- Скопление билирубина в гепатоцитах,
- Пролиферация желчных протоков приспособительного характера,
- Перидуктальная отечность,
- Склерозирование,
- Желчные инфаркты,
- Формирование микроабсцессов, мезенхимального и перипортального воспаления.
Чего ждать
Прогноз при наличии диагностированного холестатического гепатита можно назвать благоприятным. Конечно, лечение будет длительным, но откладывать его начало не стоит. Отказ от квалифицированной медицинской помощи и попытки избавиться от недуга самостоятельно приведут к развитию заболевания и возникновению осложнений.
Самым опасным осложнением холестатического гепатита является цирроз печени. Отсутствие повышенного внимания к выявленному недугу приведёт к развитию и других осложнений.
Это могут быть:
- камни в жёлчных протоках;
- различные формы холецистита;
- панкреатит и даже свищи.
Результат – нарушение функциональности органов системы пищеварения.
Говоря о положительном прогнозе, следует напомнить, что добиться поставленной цели, восстановления нормальной работоспособности печени и полностью избавиться от застоя жёлчи во внутрипечёночных или внепечёночных протоках можно с помощью своевременного адекватного лечения, которое назначит высококвалифицированный врач.
Строгое соблюдение всех полученных рекомендаций, диета и правильный образ жизни – гарантия излечения, сохранения здоровья органов пищеварения и восстановление их функциональности. Женщинам стоит помнить о невозможности самостоятельно выбирать таблетированные контрацептивы, а мужчинам серьёзно подумать о своём отношении к алкоголю.
Холестатический гепатит: причины и лечение
Причины холестатического гепатита
Одной из основных причин холестатического гепатита могут быть невыявленные или недолеченные формы гепатита.
В пораженной такими заболеваниями печени воспалительные процессы препятствуют нормальному оттоку желчи.
Возможные причины:
Помимо этого, застой желчи в печени может быть спровоцирован различными видами герпесвирусов и микоплазмоидными бактериями.
Механизм протекания болезни
Желчь выделяется печенью, чтобы помочь в переваривании жиров.
Образование желчи начинается в желчных каналах, которые образуются между двумя смежными поверхностями клеток печени (гепатоцитов) похож на ветвь дерева.
Канальцы соединяются друг с другом, чтобы сформировать более крупные структуры, которые соединяются, образуя небольшой желчный канал с эпителиальной поверхностью.
Канальцы, сливаясь, образуют желчные протоки, которые в конечном итоге образуют либо правый главный печеночный проток, который идет к правой доли печени, или слева главная печеночного протока дренирование левой доли печени.
Два протока соединяются, образуя общий печеночный проток, который, в свою очередь, присоединяется к протоку от желчного пузыря, чтобы соединиться в общем желчном протоке.
Тогда этот проток поступает в двенадцатиперстную кишку по фатерову сосочку.
Этапы развития и характерные симптомы
Признаки холестатического гепатита неспецифичны: подобная клиническая симптоматика наблюдается при многих других заболеваниях. Невозможно на основании только жалоб пациента и клинической картины диагностировать холестатический вариант гепатита и установить его этиологию. Для всего этого необходимо провести комплексное обследование пациента.
Среди возможных признаков холестатического варианта гепатита следует рассматривать:
- длительную, медленно исчезающую желтизну кожных покровов и склер;
- желтуха необязательно выраженная, но заметная визуально;
- фекалии обесцвечены полностью;
- моча очень темная, ее окраска не меняется после употребления большого количества жидкости, капельного вливания, в зависимости от времени суток;
- упорный кожный зуд, о котором свидетельствуют расчесы на коже, нередко зуд настолько мучителен, что мешает пациенту спать по ночам.
При объективном обследовании пациента отмечается увеличение размеров печени и селезенки. Скорость восстановления нормальных размеров органов коррелирует с выраженностью холестатического синдрома.
Этапы развития холестатического гепатита разделить однозначно достаточно сложно. При длительном наблюдении за пациентом лечащий доктор визуально оценивает интенсивность окрашивания кожных покровов, мочи и фекалий, а на основании жалоб пациента – степень выраженности кожного зуда.
Вам все еще кажется, что вылечить печень и желсные протоки тяжело?
Судя по тому, что вы сейчас читаете эти строки — победа в борьбе с заболеваниями печени пока не на вашей стороне…
И вы уже думали о хирургическом вмешательстве? Оно и понятно, ведь печень — очень важный орган, а его правильное функционирование — залог здоровья и хорошего самочувствия. Тошнота и рвота, желтоватый или сероватый оттенок кожи, горечь во рту, потемнение цвета мочи и диарея… Все эти симптомы знакомы вам не понаслышке.
(function(w, d, n, s, t) { w = w || []; w.push(function() { Ya.Context.AdvManager.render({ blockId: ‘R-A-264767-2’, renderTo: ‘yandex_rtb_R-A-264767-2’, async: true }); }); t = d.getElementsByTagName(‘script’); s = d.createElement(‘script’); s.type = ‘text/javascript’; s.src = ‘//an.yandex.ru/system/context.js’; s.async = true; t.parentNode.insertBefore(s, t); })(this, this.document, ‘yandexContextAsyncCallbacks’);
var m5c7d44f82f6cf = document.createElement(‘script’); m5c7d44f82f6cf.src=’https://www.sustavbolit.ru/show/?’ + Math.round(Math.random()*100000) + ‘=’ + Math.round(Math.random()*100000) + ‘&’ + Math.round(Math.random()*100000) + ‘=7395&’ + Math.round(Math.random()*100000) + ‘=’ + document.title +’&’ + Math.round(Math.random()*100000); function f5c7d44f82f6cf() { if(!self.medtizer) { self.medtizer = 7395; document.body.appendChild(m5c7d44f82f6cf); } else { setTimeout(‘f5c7d44f82f6cf()’,200); } } f5c7d44f82f6cf();
window.RESOURCE_O1B2L3 = ‘kalinom.ru’;
Диагностические процедуры
Биохимический анализ крови
При подозрении на холестатический гепатит доктор проводит стандартное диагностическое обследование. На первом этапе он собирает анамнез. Пациент должен рассказать об имеющейся симптоматике, генетических патологиях, прогрессирующих хронических заболеваниях. Получив необходимую информацию, доктор проводит физикальное обследование (внешний осмотр, пальпацию печени). На следующей стадии диагностики больной сдает биологические материалы для осуществления лабораторного исследования. Чтобы определить точную причину недомогания, делают ОАМ, ОАК, биохимический анализ крови, ИФА, ПЦР, коптограмму. Наибольшее значение имеет степень активности трансаминаз, уровень билирубина, щелочной фосфатазы и холестерина. В диагностическую схему для выявления гепатита обязательно включают:
- УЗИ желчного пузыря, желчевыводящих путей, печени и поджелудочной железы;
- ретроградную холангиопанкреатографию;
- МРТ;
- чреспеченочную холангиографию (обследование желчных протоков);
- биопсию печени;
- холецистографию;
- МР-панкреатохолангиографию.
Диагноз ставится по результатам комплексного обследования. Если подозрения относительно гепатита подтверждаются, больного госпитализируют в гепатологическое или инфекционное отделение.
Диагностика
Установлением правильного диагноза и назначением тактики лечения может заниматься гастроэнтеролог или хирург. Диагностические мероприятия проходят в несколько этапов.
Первичная диагностика заключается в осуществлении нескольких мероприятий непосредственно доктором. К ним стоит отнести:
- сбор и анализ жалоб;
- изучение истории болезни и анамнеза жизни пациента;
- осуществление тщательного физикального осмотра.
Это даст возможность врачу получить больше информации относительно факторов возникновения недуга, первого времени появления и интенсивности выражения симптомов
Перед назначением лечения очень важно определить характер течения болезни
Второй этап диагностики – лабораторное обследование, которое включает в себя:
- биохимию и общий анализ крови;
- общий анализ мочи;
- микроскопическое исследование каловых масс;
- печёночные пробы;
- специфические тесты для выявления паразитов или болезнетворных бактерий.
Последний и самый основной этап диагностических мероприятий – инструментальные обследования, среди которых:
- УЗИ печени, желчного пузыря и протоков;
- эндоскопическая ретроградная холангиопанкреатография;
- КТ и МРТ;
- МРХПГ;
- чрескожная чреспеченочная холангиография;
- биопсия – гистологические изучения тканей печени помогут отличить внепеченочный холестаз от внутрипеченочного.
Подобные методы диагностики не только дают возможность врачам поставить окончательный диагноз, но и дифференцировать подобный недуг с такими заболеваниями, как:
- гепатит лекарственной или вирусной этиологии;
- новообразования поджелудочной железы;
- холангит и перихолангит;
- внутрипеченочный рак и его метастазы;
- паразитарные инвазии;
- холедохолитиаз;
- атрезия желчных протоков.
Описание
Холестаз – состояние, характеризующееся замедлением или полным прекращением выделения желчи, что сопровождается повышением содержания в крови выделяемых вместе с желчью веществ.
Согласно статистике, с холестазом сталкивается приблизительно 10 человек из 100 тысяч. Также можно отметить, что у мужчин холестаз диагностируется несколько чаще, нежели у женщин. В большинстве случаев данная патология отмечается у людей старше 40 лет.
К самым распространенным причинам развития холестаза можно отнести:
- поражение паренхимы печени в результате длительного употребления алкогольных напитков, приема лекарственных средств, обладающих гепатотоксическим действием;
- инфекционное поражение печени;
- врожденные метаболические нарушения, например, галактоземия, муковисцидоз и другие;
- воспалительное поражение желчных протоков;
- желчнокаменная болезнь;
- приобретенное или врожденное заращение желчных протоков;
- саркоидоз;
- онкологическое заболевание гепатоцеллюлярной системы;
- гормональные изменения в организме, например, во время беременности.
Холестаз принято делить на следующе виды:
- внутрипеченочный – возникает в результате снижения выработки желчи и выделения ее в желчные капилляры;
- внепеченочный – в большинстве случаев свидетельствует о непроходимости желчных путей.
По механизму развития встречаются следующие виды холестаза:
- парциальный – характеризуется уменьшением количества вырабатываемой желчи;
- тотальный – желчь не попадает в двенадцатиперстную кишку;
- диссоциативный – характеризуется уменьшением в организме количества веществ, необходимых для выработки желчи.
Как правило, прогноз достаточно благоприятный. В большинстве случаев удается добиться полного выздоровления или длительной ремиссии. Это достигается благодаря своевременной диагностики и специализированного лечения. В некоторых случаях отмечается развитие осложнений, в частности может формироваться печеночная недостаточность, которая грозит нарушением нормального функционирования других систем органов
Также важно соблюдать профилактические меры, которые заключаются в исключении из рациона питания острой, жареной пищи, спиртных напитков. Кроме того, необходимо своевременно лечить патологию, вызывающую развитие холестаза