Лекарственный гепатит: симптомы и лечение
Содержание:
Возбудитель гепатита B
Рекомендуем прочитать: Гепатит B: симптомы, пути заражения, лечение
Возбудителем гепатита B является вирус семейства гепаднавирусов (его часто обозначают аббревиатурой ВГВ или HBV). Он очень стойкий к различным химическим и физическим воздействиям, поэтому простого мытья, кипячения недостаточно для обеззараживания предметов, контактировавших с кровью больного. Этим объясняется прогрессирующее распространение инфекции среди населения земного шара.
В последнее время все чаще у больных обнаруживают мутированные штаммы вируса ВГВ. Штаммы «мутанты» чаще приводит к развитию хронической формы болезни, которая хуже поддается лечению и вообще прогностически считается более неблагоприятной в сравнении с заболеванием, вызванным обычным «диким» штаммом ВГВ.
Лечение болезни
Лечение лекарственного гепатита только комплексное, с соблюдением диетотерапии.
В первую очередь отменяется прием гепатотоксичных препаратов. Затем, назначается дезинтоксикационная терапия.
Для выведения из организма токсических веществ назначается:
- инфузионная терапия;
- в более тяжелых случаях — плазмаферез и гемодиализ.
Медикаментозная терапия подразумевает замену гепатотоксичного препарата на безопасный аналог. Если данное не представляется возможным, то для предотвращения развития хронического лекарственного гепатита назначается прием гепатопротекторов.
Длительность приема лекарств, дозировку и режим назначает строго лечащий врач. Внесение самовольных корректировок в курс лечения недопустимо.
Программа лечения как острого, так и хронического лекарственного гепатита обязательно включает в себя диетотерапию. Диета при токсическом лекарственном гепатите подразумевает исключение следующего:
- спиртные напитки;
- жирные сорта мяса, рыбы, субпродукты;
- продукты с повышенным содержанием холестерина;
- какао, крепкий чай, кофе;
- шоколад;
- продукты с содержанием щавелевой кислоты.
Рацион больного должен состоять из легких, но в то же время питательных продуктов. Диета подразумевает такой суточный белково-энергетический состав:
- углеводы — 350–400 грамм;
- жиры — не более 90 грамм, из них 30 грамм растительного происхождения;
- белки – не более 100 грамм, из них 60 грамм животного происхождения;
- поваренной соли не более 4 грамм в сутки.
Пища должна быть только теплой, приготовленной на пару или в отварном виде. Предпочтительная консистенция блюд – жидкая, перетертая, пюреобразная. Питание больного должно быть частым (4–5 раз в день), небольшими порциями и с интервалом в 2,5–3 часа.
Также важно соблюдение питьевого режима. Объем выпитой жидкости за сутки должен быть не менее двух литров
Рекомендуется употреблять минеральную воду без газа.
Что такое гепатит
Гепатит – общее название острых и хронических диффузных воспалительных заболеваний тканей печени, вызываемых вирусами, токсинами и другими факторами.
Современная медицина использует этиотропную классификацию гепатитов, то есть классификацию по причинам возникновения болезни. Согласно этой классификации различают следующие виды гепатитов:
1) вирусный, или инфекционный, гепатит с разновидностями:
гепатит А;
гепатит В;
гепатит С;
гепатит D;
гепатит E;
гепатит G;
2) токсический гепатит с разновидностями:
алкогольный гепатит;
лекарственный гепатит;
гепатиты при отравлении различными химическими веществами;
3) гепатиты как следствие аутоиммунных заболеваний.
Аутоиммунный гепатит – разрушение тканей печени собственной иммунной системой организма;
4) лучевой гепатит (компонент лучевой болезни).
Лучевой гепатит – редкая форма гепатита, развивающаяся при воздействии на организм больших доз ионизирующего излучения.
Вирусный, или инфекционный, гепатит
Этот вид гепатита встречается наиболее часто. Рассмотрим последовательно самые распространенные разновидности вирусного гепатита.
Гепатит А
Гепатит А раньше называли болезнью Боткина, так как этот ученый одним из первых высказал предположение об инфекционной природе заболевания, определяющей его эпидемический характер. Многие годы, вплоть до обнаружения возбудителя, болезнь носила имя этого великого ученого. А вообще гепатит А известен как желтушная болезнь еще со времен Гиппократа. У этой разновидности гепатита есть только острая форма.
Наиболее высокий уровень заболеваемости гепатитом А отмечается у детей в возрасте до 15 лет, при этом каждые 5–10 лет случаются крупные эпидемии. Во время эпидемии вирус очень легко распространяется среди малолетних детей, в результате чего примерно у 30–50 % детей младше 5 лет позднее обнаруживаются признаки перенесенного заболевания.
По механизму распространения гепатит А относится к кишечным инфекциям, среди которых он составляет 11 %. Наиболее активно, примерно в 63 % случаев, вирус гепатита А передается через воду, затем примерно в 33 % случаев – контактно-бытовым путем и только в 4 % случаев через пищу. Особенно опасным временем, когда могут быть вспышки гепатита А, является весенний паводок. В этот период фильтры в очистных сооружениях водозаборов часто не справляются со своей задачей, и загрязненная вода может появиться в водопроводных сетях.
Гепатит В
Вирусный гепатит В по способу передачи возбудителя, в отличие от гепатитов А и E, относится к так называемым сывороточным гепатитам. Это значит, что заразиться такой болезнью можно при контакте с кровью, слюной, спермой, вагинальными выделениями, потом и слезами людей, инфицированных этим вирусом. Заразиться можно как от больных с острой и хронической формой гепатита В, так и от носителей инфекции, то есть от людей, больных в скрытой форме. Гепатит В опасен еще и тем, что от 2 до 10 % впервые зараженных взрослых людей становятся постоянными носителями вируса. У детей эти показатели еще выше. Кроме того, в дальнейшем у 20 % таких больных развивается цирроз печени, а у 30 % – первичный рак печени.
Гепатит С
Вирусный гепатит С – наиболее тяжелая форма из всех известных на сегодня вирусных гепатитов. До 1989 года, когда был открыт вирус гепатита С, эта разновидность болезни входила в группу так называемых гепатитов «ни А, ни В», к которой относились также гепатиты E, D и G. В мире гепатит С считают одним из самых коварных и опасных заболеваний нашего времени. Заразиться им очень легко, а распознать можно только с помощью специальных анализов крови. Гепатит опасен прежде всего потому, что в итоге он приводит к циррозу и раку печени, которые, к счастью, возникают не всегда.
Главным источником заражения гепатитом С являются уже больные им люди, особенно когда нет ярко выраженных симптомов болезни. Основную группу риска составляют наркоманы, вводящие наркотики с помощью шприца.
Лечение медикаментозного гепатита
Данное заболевание является довольно опасным, которое без надлежащего лечения может достаточно быстро перейти в цирроз печени и вызвать печеночную недостаточность. Лечение медикаментозного гепатита должно проходить под контролем лечащего врача. Лечение состоит из нескольких этапов:
- отмена лекарственного препарата, вызвавшего медикаментозное поражение печени. Отмена лекарства, вызвавшего развитие заболевания, обязательно должна быть согласована с лечащим врачом. Он оценит степень риска при отмене данного лекарства и при необходимости назначит другой препарат;
- проведение дезинтоксикационной терапии — удаление из крови токсических веществ, повреждающих печень. Как правило, дезинтоксикационная терапия включает в себя капельницы с препаратами, очищающими кровь (к примеру, гемодез);
- после этого нужно провести восстанавливающую терапию. Это делают с помощью гепатопротекторов, которые улучшают обмен в клетках печени. К ним относятся такие препараты, как Эссенциале форте, Гептрал, Метионин и др.;
- проведение симптоматической терапии (по показаниям).
При приеме лекарственных препаратов с выраженным гепатотоксическим действием гепатопротекторы назначаются с первых дней терапии токсичным лекарством и до окончания применения данного лекарства. Подобный принцип лечения помогает предотвратить возникновение болезни и дает возможность проводить необходимое лечение (например, при туберкулезе).
При данном заболевании лечение должно проводиться при соблюдении строгой диеты. При медикаментозном гепатите рекомендуется диета «Стол № 5», который назначается всем печеночным больным. Она включает в себя:
- ограничение приема острой, жареной и жирной пищи;
- дробное питание;
- полное исключение из рациона алкоголя;
- употребление в пищу продуктов с высоким содержанием углеводов;
- добавочное клеточное питание (витамины, аминокислоты, минералы).
При профилактике лекарственного гепатита очень важно проводить мониторинг состояния печени во время проводимой терапии. Для этого еженедельно осуществляется контроль уровня ферментов печени. После выписки контроль за ферментами необходимо производить каждый месяц
После выписки контроль за ферментами необходимо производить каждый месяц.
Диагностика заболевания
Лекарственный гепатит важно обнаружить на ранней стадии, так как нужно своевременно устранить повреждающий фактор, иначе патология будет прогрессировать дальше. Если появились настораживающие симптомы, необходимо как можно быстрее посетить гастроэнтеролога
Специалист должен собрать анамнез болезни и получить информацию о приеме медикаментозных средств, их дозировке и продолжительности курса лечения, провести пальпацию органа и дать направление на лабораторные и инструментальные исследования.
Инструментальные методы
Пациента с подозрением на токсическое поражение печени обязательно отправляют на УЗИ. Исследование позволяет обнаружить изменения, происходящие в органе, оценить его размеры.
Также врач может рекомендовать проведение:
- сцинтиграфии печени. В ходе исследования используются радиоактивные изотопы, которые вводятся в организм, а далее регистрируется их излучение. Метод позволяет оценить форму и размер пораженного органа, обнаружить нарушения в его структуре;
- МРТ. Является наиболее точным методом исследования. Дает возможность обнаружить нарушения даже на начальном этапе развития;
- биопсии печени. Позволяет оценить выраженность воспаления, установить причины патологии.
Лабораторные методы
Обнаружить отклонения в работе органа можно с помощью таких лабораторных методов диагностики:
- биохимического анализа крови. При заболевании уровни билирубина, АлТ и АсТ будут повышены, также увеличивается активность щелочной фосфатазы;
- коагулограммы. Позволяет оценить состояние системы свертывания крови;
- общих анализов мочи и крови.
Дифференциальная диагностика
Чтобы исключить другие формы гепатита, рекомендуется проведение иммуноферментных анализов крови на антитела. Также необходимо дифференцировать заболевание от доброкачественных и злокачественных опухолей печени, онкологии поджелудочной железы, желчнокаменной болезни, которые имеют схожие признаки.
Диагностика
Проявления лекарственного гепатита довольно яркие и на фоне приема гепатотоксических лекарств позволяют опытному клиницисту поставить предварительный диагноз. Дополнительные методы обследования рекомендуется провести для подтверждения диагноза, а также с целью дифференциальной диагностики с другими видами гепатитов.
При осмотре пациента выявляется следующее:
- кожа, склера и видимые слизистые оболочки могут быть желтушными, но это не постоянный признак;
- на коже видны следы расчесывания;
- язык обложен желтоватым налетом. Если у пациента развилась цитолитическая форма лекарственного гепатита, налет будет белым;
- при прогрессировании патологии визуально отмечается похудание пациента (подтверждается взвешиванием);
- у похудевших пациентов и людей с астеническим типом телосложения при запущенных формах медикаментозного гепатита печень будет выпирать в правом подреберье.
При пальпации живота (прощупывании) отмечаются такие данные:
- наблюдается не только болезненность в правом подреберье при глубокой пальпации, но и чувствительность кожи передней брюшной стенки в проекции печени при поверхностном прощупывании;
- отмечается увеличение печени, при прогрессировании заболевания ее край выходит из-под реберной дуги справа, он неэластичный, поверхность печени плотная, в большинстве случаев однородная.
При перкуссии живота (простукивании):
- подтверждается выхождение края печени из-под реберной дуги;
- если обследование проводится в тот момент, когда больного мучает запор, над конечным отделом левой ободочной кишки – притупление звука из-за скопления каловых масс.
Аускультация живота (прослушивание фонендоскопом) информативна:
- при поносе – отмечается усиление кишечных шумов, в животе «бурчит»;
- при запоре – ослабление перистальтики.
В случае развития желтухи также отмечаются:
- светлый оттенок кала – из-за нарушения выведения желчи в 12-перстную кишку и ее желчных пигментов, в норме окрашивающих кал в характерный коричневый цвет;
- потемнение мочи (из-за характерного оттенка симптом называется «моча цвета пива») – наблюдается из-за усиленного поступления желчных пигментов в кровь, а затем при ее фильтрации почками – в мочу.
Данные инструментальных методов диагностики при лекарственном гепатите не являются специфическими, но их привлекают для получения более полной диагностической картины. Применяют такие методы, как:
- обзорная рентгеноскопия и -графия – позволяет выявить увеличение печени и заподозрить гепатит. Метод малоинформативен при тех лекарственных гепатитах, которые не сопровождаются увеличением печени или сопровождаются им только при прогрессировании болезни или при ее осложнениях;
- ультразвуковое исследование органов печени (УЗИ) – с его помощью можно увидеть увеличение печени и диффузные изменения в ней, но нельзя судить про причины таких изменений;
- компьютерная томография (КТ) – благодаря компьютерным срезам метод позволяет уточнить, являются ли изменения в печени локальными (в определенном месте) или диффузными (по всему органу), но так же не позволяет судить об их причине;
- магниторезонансная томография (МРТ) – ее возможности те же, что и у компьютерной томографии.
Более высокую значимость в диагностике лекарственного гепатита представляют лабораторные методы диагностики:
- биохимические пробы печени – при лекарственном гепатите фиксируют повышение активности трансаминаз (АсАТ и АлАТ), щелочной фосфатазы, увеличение количества билирубина, а также некоторых фракций глобулинов;
- общий анализ крови – так как лекарственный гепатит имеет невоспалительное происхождение, то реактивное увеличение лейкоцитов будет незначительным;
- коагулограмма – изменяется время свертываемости крови;
- общий анализ мочи – в ней фиксируется повышенная концентрация желчных пигментов, а также эритроцитов и белка;
- копрограмма – при исследовании кала определяют отсутствие желчных пигментов.
Обратите внимание
В ряде случаев лекарственный гепатит можно диагностировать только с помощью лабораторных методов исследования.
Лечение
Важно в момент, как только было выявлено развитие лекарственного гепатита, в срочном порядке отменить употребление лекарства, которое спровоцировало недуг. В самом начале заболевания этих мер бывает достаточно, для того чтобы организм больного восстановился
В других случаях при серьёзном поражении печени применяют дезинтоксикационную терапию. К данному типу терапии можно отнести внутривенное введение таких препаратов, как:
- раствор Рингера;
- раствор глюкозы 5–10%;
- Реополиглюкин;
- Гемодез;
- Реосорбилакт.
В некоторых случаях, когда лечится лекарственный гепатит, целесообразно вводить внутривенным методом раствор альбумина 5–10%. Медикамент вводится каждый день, однако суточная дозировка не может превышать 300–400 мл. С целью выведения токсических скоплений из кровеносной системы следует использовать гемодиализ.
Восстановление нормального функционирования органа возможно благодаря гепатопротекторам, по типу Эссенциале, Гептрала, Метионина. Лекарственные препараты могут быть назначены как в таблетированной форме, так и в виде инъекций. Продолжительность курса терапии не может превышать 30 дней.
При необходимости врачи дополнительно назначают препараты, которые купируют симптоматику заболевания. Лечение лекарственного гепатита медикаментами продолжительно, но если соблюдать все предписания врача весьма эффективно.
Во время продолжительного лечения гепатотоксическими средствами важно принимать гепатопротекторы в профилактических целях
Народные методы лечения
Ниже представлены наиболее эффективные народные способы лечения лекарственного гепатита.
Календула
Подготовив несколько ст. л. цветов календулы, нарезаем их мелко и заливаем 250 мл кипящей воды. Жидкость настаивается не менее 60 минут. Настой процеживается и принимается по 60 мл несколько раз в сутки. Народное средство эффективно выводит желчь и быстро поможет устранить лекарственный гепатит.
Цикорий
700 мл кипятка заливаем 3 ст. л. цикория. Добавляем в напиток ложку мёда и 1 ч. л. сока лимона. Перемешав напиток, употребляем в течение дня вместо чая и кофе.
Одуванчик
Измельчаем 3 ст. л. корней одуванчика, добавляем 400 мл очищенной воды. Ставим эмалированную ёмкость с компонентами на медленный огонь и провариваем 60 минут. Остудив отвар, принимаем его по 15 мл несколько раз в день до трапезы.
Зверобой
Взяв 3 ст. л. зверобоя, измельчаем его и заливаем 400 мл кипятка. Кипятим на медленном огне 5–10 минут. После остывания процеживаем отвар и принимаем по 80–100 мл до каждого приёма пищи. Зверобой эффективное средство, помогающее лечить гепатиты и печень.
Девясил
Стебли девясила (2 ст. л.) измельчаются и заливаются 700 мл кипящей воды. Настаивается жидкий состав 9 часов. Процедив напиток можно пить его по 60 мл через каждые 4–5 часов.
Хрен
Корни хрена натираются на мелкой тёрке. 3 ст. л. натёртого хрена добавляются в 300 мл домашнего молока и доводятся на медленном огне до кипения. Напиток можно принимать по 15 мл каждые 3–4 часа. Травы и растения оказывают эффективную помощь в лечении гепатита, однако не стоит забывать и о традиционных методах лечения.
 Токсический гепатит можно эффективно лечить травяными настоями и отварами
Токсический гепатит можно эффективно лечить травяными настоями и отварами
Диета
На время лечения больной обязательно должен отказаться от распития алкогольных напитков и табакокурения. Питание должно быть дробным, чтобы ускорить процесс выведения желчи.
Из рациона должны быть полностью исключены:
- соль и специи;
- сладкие блюда и выпечка;
- свинина и баранина;
- консервы;
- копчёности;
- кислая и жареная пища;
- рыбные блюда и птица.
Основная часть рациона должна состоять из углеводов, клетчатки, которые не нагружают желудок и восполняют утраченный запас энергии. Питание должно быть натуральным и полезным.
Диагностические процедуры
Диагностика гепатита С включает в себя 2 этапа:
- Обнаружение вируса в крови.
- Оценка общего состояния организма человека, в частности печени.
Наиболее информативными считаются данные исследования:
- анамнез;
- общий анализ крови и биохимия;
- анализ кала на скрытую кровь;
- анализ на обнаружение антител путем ИФА и РНК;
- ультразвуковое исследование и компьютерная томография органов брюшной полости;
- биопсия печени (если есть подозрение на цирроз);
- коагулограмма (свертываемость крови).
Самым популярным способом диагностики данного заболевания считается определение наличия антител к вирусу гепатита С (анти-HCV) и HCV-РНК. По положительным результатам обоих тестов можно со стопроцентной уверенностью говорить о наличии инфекции. Если присутствуют антитела класса IgM (анти-HCV IgM), то можно отличить активный гепатит от носительства (в этом случае АЛТ в норме и нет антител IgM).
Метод полимеразной цепной реакции (ПЦР) определяет присутствие РНК гепатита С в крови пациента. Он является обязательным для всех больных с подозрением на вирусный гепатит. Большим преимуществом данного исследования является его эффективность с первых дней инфицирования. Благодаря ему можно диагностировать гепатит С на начальной стадии.
Лечение медикаментозного гепатита
Лечение лекарственного гепатита представляет определенные сложности, так как не разработаны специальные антидоты и другие специфические нейтрализующие медикаменты.
Терапия направлена на прекращение воздействия повреждающего фактора и восстановление функциональных способностей печени. Главным залогом успешного лечения и полного выздоровления пациента является установление приема гепатотоксичного лекарства и прекращение его приема.
Можно ли полностью вылечить
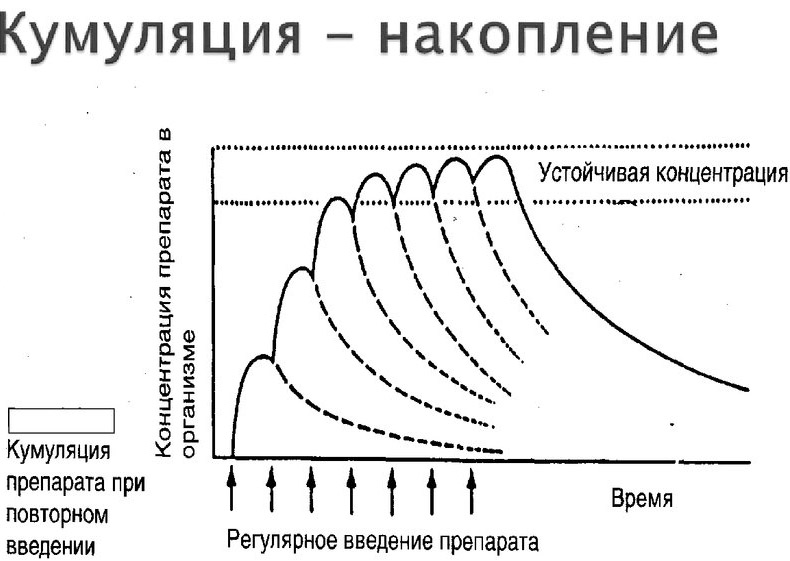
Однозначно ответить на вопрос, можно ли вылечить лекарственный гепатит полностью, не всегда возможно. Если речь идет о дозозависимом препарате и развитии явления кумуляции (накопления действующей субстанции), то после отмены этого лекарственного препарата клинические проявления и изменения биохимических показателей нормализуются в течении короткого срока. Угрозы для жизни пациента нет.
Спрогнозировать развитие ситуации в случае острого лекарственного гепатита с цитолитическим синдромом (разрушение клеток печени). Порядка 60-70% таких гепатитов протекают тяжело с развитием острой печеночной недостаточности и летальным исходом.
Более благоприятно течение лекарственно-индуцированного гепатита с синдромом холестаза, то есть с преимущественным нарушением выведения желчи без существенного нарушения клеточной структуры печени. Желтизна кожных покровов исчезает длительно, но заболевание завершается полным выздоровлением.
Схемы лечения
На сегодняшний день нет 100% эффективных медикаментов, которые бы позволили вылечить лекарственно-индуцированный гепатит. В комплекс терапии включаются такие направления:
- дезинтоксикационная терапия для ускорения выведения токсической субстанции (солевые и коллоидные растворы, альбумин, свежезамороженная плазма);
- энтеросорбенты;
- гепатопротекторы на основе аминокислот или силимарина;
- урсодезоксихолевая кислота;
- препараты, способствующие повышения свертываемости крови (при развитии геморрагического синдрома).
Длительность терапии лекарственно-индуцируемого гепатита определяется степенью повреждения печени, выраженностью нарушений ее функциональных способностей и общим состоянием больного.
Гепатопротекторы
В первые дни развития клинической симптоматики лекарственного гепатита предпочтительно использовать инъекционные формы гепатопротекторов. Это вещества, содержащие аминокислоты, которые способствуют восстановлению клеточной структуры гепатоцитов и нормализации функции печени.
Следующая ступень в терапии – таблетированные формы гепатопротекторов, как препарат первой линии рассматриваются гепатопротекторы на основе силимарина (Карсил, Легалон). Эта субстанция обладает антифиброзным, мембраностабилизирующим, регенеративным, противовоспалительным и дезинтоксикацинным эффектами. Длительность лечения варьируется от 2 до 6 месяцев.
Домашние методы
Лечить лекарственно-индуцированный гепатит народными средствами – занятие опасное и непредсказуемое. Разнообразные составляющие биологически активных добавок и травяных сборов могут обладать гепатотоксичным эффектом (описано выше). Самостоятельное назначение любого традиционного и нетрадиционного средства при лекарственном гепатите должно проходить под контролем врача.
Этиология
Причинами развития хронического гепатита являются: лекарственные препараты, алкоголь, бытовые, растительные и промышленные яды.

- Лекарственное токсическое поражение печени. Симптомы его могут возникнуть при однократном введении большой дозы или длительном применении малых накапливающихся доз некоторых препаратов. Например, при употреблении «Тетрациклина», «Парацетамола». Некоторые вещества могут угнетать ферменты гепатоцитов. Это такие как, например: «Эритромицин», «Рифампицин», «Кларитромицин», алкоголь, курение, противогрибковые и антиретровирусные препараты, пенициллины. Также токсическим действием обладают такие противоэпилептические субстанции: «Оксациллин», «Флуклоксациллин», «Амоксициллин» «Клавулонат» («Амоксиклав»), сульфаниламиды, «Ко-тримаксазол», «Сульфосалазин», «Нифурантоин», «Изониаид», «Тубазид», «Фтивазид», противосудорожные. Общий код по МКБ 10 у токсического гепатита лекарственного генеза — К71. Далее он обозначается в зависимости от морфологических изменений органа.
- Алкоголь, наркотические вещества. Общий код по МКБ 10 у токсического гепатита алкогольного генеза — К70.
- Промышленные яды. Пестициды, мышьяк, фосфор, инсектициды, фенолы, альдегиды, хлорированные углеводороды и др.
- Растительные яды. Горчак, крестовник, яды грибов и др. Общий код по МКБ 10 у токсического гепатита, вызванного химическими или растительными ядами, тоже К71.
Симптомы лекарственного гепатита
Медикаментозный гепатит способен проходить в двух формах:
- острой – такая форма развивается внезапно, на фоне клинического благополучия, признаки токсического поражения печени нарастают в течении короткого времени и так же быстро способны привести к развитию осложнений;
- хронической – сначала метаболиты (производные) лекарственных средств накапливаются в организме (особенно те, у которых длинный период полураспада), затем начинают действовать деструктивно на клетки печени.
Со своей стороны, среди острых лекарственных гепатитов выделены:
- холестатические – из-за деструктивного процесса в мелких желчных протоках печени развивается застой желчи со всеми вытекающими;
- цитолитические – проходят с омертвением и распадом гепатоцитов, а также с жировой формой гепатоза (невоспалительного заболевания, характеризующегося замещением нормальной паренхимы печени жировой тканью);
- смешанные – одинаково страдают желчные протоки и печеночные клетки.
В ряде случаев без знания анамнеза (истории) болезни лекарственный гепатит заподозрить тяжело, так как он проходит с типичной симптоматикой других гепатитов.
Клиническая картина лекарственного довольно яркая – симптомы разнообразные по своему проявлению. Самые показательные проявления лекарственного гепатита это:
- боли в животе;
- потеря аппетита;
- тошнота с присоединяющейся рвотой;
- отрыжка с привкусом желчи;
- кожный зуд (иногда нестерпимый, сопровождающийся интенсивным расчесыванием кожи пациента);
- понос, сменяющийся запором.
Характеристики болей:
- локализуются в правом подреберье. Одной или нескольких точек болезненности не наблюдается – со слов пациента, «болит вся печень»;
- иррадиация не характерна;
- по характеру – довольно разнообразны: ноющие, сжимающие, давящие (в последнем случае пациент характеризует ощущение «Словно камень в боку лежит»). Иногда может возникать даже не болезненность, а выраженное неопределенное чувство дискомфорта в правом подреберье;
- по силе развития – в начале заболевания достаточно умеренные, далее нарастающие, но терпимые. Сильный болевой синдром возникает вследствие развития усложнений;
- по длительности болевого приступа – в начале заболевания проявляются в виде спорадических приступов неинтенсивных болей. Далее промежутки между болями уменьшаются, и больной жалуется на практически постоянную боль в правом подреберье, то стихающую, то усиливающуюся.
При дальнейшем развитии лекарственного гепатита начинают проявляться общие неспецифические нарушения со стороны организма:
- прогрессирующая (хоть и не быстро) потеря веса;
- нарастающий упадок сил;
- непонятная утомляемость, несоизмеримая с выполненными нагрузками;
- снижение работоспособности – как умственной, так и физической.
Обратите внимание
Нередко четыре последних симптома низвергают продвинутых и немного разбирающихся в медицине пациентов в панику, так как напоминают общие изменения, наблюдающиеся при поражении того или иного органа злокачественной опухолью.
 Общие изменения объясняются тем, что пораженная токсинами печень не способна в полной мере выполнять свою дезинтоксикационную роль, и «недообработанные» метаболиты, попадая с током крови в головной мозг, угнетают функции его центров.
Общие изменения объясняются тем, что пораженная токсинами печень не способна в полной мере выполнять свою дезинтоксикационную роль, и «недообработанные» метаболиты, попадая с током крови в головной мозг, угнетают функции его центров.
В ряде случаев описанным изменениям (в частности, местным) предшествует так называемый продромальный период с астенизацией (исхуданием и дальнейшим истощением пациентов) и аллергическими проявлениями. Такие признаки должны насторожить клиницистов, если на фоне обычной реактивности у пациента появляются внезапные аллергические реакции – причину следует искать в первичных нарушениях не со стороны иммунной системы, а со стороны печени.