Атеросклеротический кардиосклероз
Содержание:
- Причины заболевания
- Медикаментозное лечение
- Характерная симптоматика
- Основные симптомы атеросклеротического кардиосклероза
- Тактика лечения
- Атеросклеротический кардиосклероз – осложнения
- Причины и симптомы
- Патогенез
- Причины и факторы риска
- Что нужно знать об атеросклеротическом кардиосклерозе
- Симптоматика болезни
- Drug Support
- Опасность и осложнения
Причины заболевания
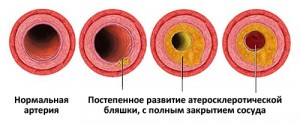
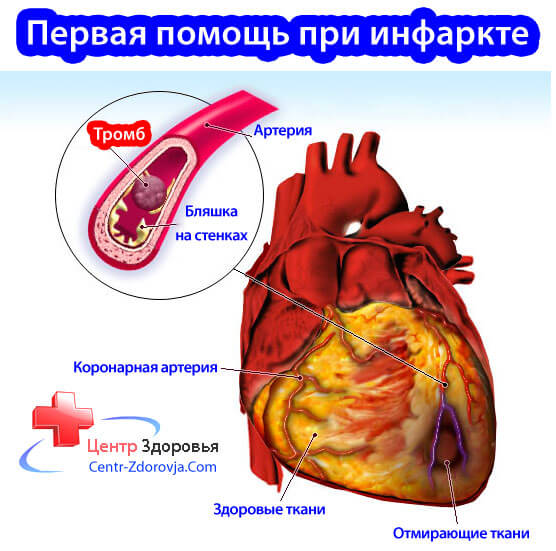
Главную причину заболевания можно распознать по названию кардиосклероза — атеросклеротический, что означает появление в сосудах атеросклеротических бляшек. Их образование начинается с того, что в русле сосуда повреждается ткань, а на это место наслаивается циркулирующий холестерин и жировые отложения.
С течением времени объем бляшки увеличивается, что приводит к большему сужению просвета сосуда. Из-за этого нарушается ток крови, питательных веществ и кислорода, а сам сосуд становится кривым. Если сосуд слишком сильно закупорен бляшками, это провоцирует сердечные заболевания.
По причине регулярной гипоксии мышцы сердца возникает ИБС, а при отсутствии эффективного лечения начинает развиваться обсуждаемый нами синдром. При таком состоянии сердечная мышца не способна функционировать должным образом, клетки мышечной сердечной ткани утрачиваются, а повреждения затягиваются соединительной тканью. В таком положении сердце не может правильно сокращаться.
Выделяют две формы заболевания.
- Диффузная крупноочаговая форма кардиосклероза.
- Диффузная мелкоочаговая форма. Участки склероза при этом не превышают двух миллиметров.
Можно сделать вывод, что необходимо предотвратить образование и развитие самих атеросклеротических бляшек, а для этого нужно вспомнить причины их появления и повреждения сосудов:
- Артериальная гипертензия.
- Неправильное питание.
- Сахарный диабет: при нем происходит нарушение углеводного обмена.
- Курение: никотин приводит к повышению плохого холестерина в крови, вызывает спазм сосудов, усиливает склеивание тромбоцитов, что приводит к нарушению кровотока.
- Ожирение.
- Гиподинамия: отсутствие мышечной активности приводит к тому, что снижается обмен веществ.
- Повышенное количество в крови холестерина. Надо отметить, что повышенная выработка холестерина внутри организма зависит от того, сколько мы потребляем холестерина: чем меньше его попадает извне, тем больше образуется внутри, а как раз это и приводит к оседанию его на стенки сосудов. Если холестерина недостаточно, это вызовет расстройство нервной системы, а если слишком много, это приведет к развитию атеросклероза.
Медикаментозное лечение
При атеросклеротическом кардиосклерозе принято применять следующие виды медикаментов:
Диуретики (Фуросемид, Спиронолактон, Верошпирон). Ингибиторы АПФ. Призваны снижать негативный эффект, оказываемый на сердечную мышцу
Обладают способностью понижать АД, потому при гипотонии используют их осторожно. Препараты для снятия ИБС приступов
Как правило, это нитроглицерин, который нужно использовать только в строго определенной дозировке. Если приступы длительные, то нитроглицерин заменяют изосорбид мононитратом или изосорбид динитратом. Эти лекарственные средства действуют до 12 часов. Средства, понижающие холестериновый уровень в крови (Симвастатин, Розувастатин, Аторвастатин). Лечение должно быть всецело направлено на предотвращение новых отложений на сосудистых стенках, так как они являются первопричиной болезни. Антикоагулянты. При постоянном применении удается предотвратить до 76% инфарктов при атеросклерозе. Принимать можно Кардиомагнил, Аспирин кардио или другие средства. Бета-блокаторы. Способны оказывать на организм негативные эффекты, поэтому их подбирают строго индивидуально. Они улучшают работоспособность миокарда, снимают постоянную потребность в кислороде, в результате чего предотвращают многие осложнения.
Лечение атеросклеротического кардиосклероза медикаментами следует начинать только в случае достоверного и подтвержденного наличия сердечной недостаточности и поражения сосудов. Для этого используются такие группы средств, как гипотензивные препараты, средства для борьбы с сердечной недостаточностью, статины, фибраты и метаболиты.
Гипотензивная терапия включает в себя использование ингибиторов ангиотензинпревращающего фермента (“Эналаприл”, “Каптоприл”), диуретиков (“Индап”, “Фуросемид”). Диуретики используются также при наличии сердечной недостаточности и являются одними из тех препаратов, что назначаются в первую очередь.
Для улучшения работы сердца рекомендуется использовать метаболические препараты (“Милдронат”, “Кардиомагнил”). Они позволяют улучшить кровоснабжение сердечной мышцы, а также способствуют запуску регенераторных процессов.
В лечении сердечно-сосудистых заболеваний физиотерапевтические методы особого применения не нашли, однако для облегчения состояния пациентов и некоторой приостановки патологического процесса они могут использоваться.
Обычно применяется локальный электрофорез на область сердца с использованием препаратов. Чаще всего при помощи тока непосредственно в сердце доставляют статины. При этом удается создать локальную концентрацию вещества, которое будет действовать непосредственно на сердце и с током крови разноситься по всем сосудам.
Лечебная физкультура помогает нормализовать артериальное давление, частично снизить, за счет физических упражнений, уровень холестерина и углеводов и привести себя и свое тело в тонус.
Характерная симптоматика
Одним из наиболее характерных симптомов является одышка. Изначально она проявляется только при выполнении физического труда, утренних пробежках, однако через некоторое время возникает при быстрой ходьбе.
Проявляется болевой синдром в области сердца, боли ноющего характера. Несмотря на то что патологический процесс протекает в зоне сердца, боль может распространяться на уши, голову. Часто больные жалуются на хроническую усталость. Сердечная астма также указывает на вероятность развития данного заболевания.
Атеросклеротический кардиосклероз – это болезнь, которая может протекать на протяжении длительного времени. Если не проводить соответствующую терапию, то патологический процесс будет усугубляться.
На начальных этапах развития у больного не наблюдается никаких проявлений. Диагноз обычно ставят случайно в ходе электрокардиографии.
Патологические процессы с развитием дополняются новыми проявлениями:
- Вначале у больного часто наблюдается чувство нехватки воздуха в период физических нагрузок. Постепенно, человеку становится трудно дышать, даже, если он медленно ходит. Больной начинает быстро уставать, страдает от слабости и не может в полной мере выполнять привычную работу.
- В грудной клетке слева появляются болезненные ощущения. В ночное время суток они начинают усиливаться. Могут наблюдаться проявления, сходные с приступами стенокардии. Неприятные ощущения распространяются на лопатку, всю руку и в другие части тела.
- Часто болит голова, закладывает уши и слышится шум. Это свидетельствует о недостаточном поступлении кислорода в головной мозг.
- Нарушается ритм сокращений сердца. Частота ударов увеличивается, появляются признаки мерцательной аритмии.
https://youtube.com/watch?v=0I2pOMmqDHI
Все эти симптомы появляются уже при наличии серьезных сбоев в работе сердца
Поэтому важно регулярно обследоваться, чтобы определить нарушения в начале развития
В самом начале развития заболевания симптомы могут быть слабо выражены или отсутствовать совсем. Затем появляются сердечные боли, отдающие в левую руку, под лопатку, в область желудка.
Также имеются другие проявления миокардиосклероза:
- быстрая утомляемость, снижение памяти;
- одышка даже при небольшой нагрузке, ходьбе и т.д.;
- экстрасистолия и мерцательная аритмия;
- головокружения и головные боли;
- шум в ушах, тахикардия;
- перемежающаяся хромота;
- предсердножелудочковые и внутрижелудочковые блокады.
Если развивается тяжелая сердечная недостаточность, то возникают следующие признаки:
- застойные явления в легких;
- плеврит и асцит;
- периферические отеки.
Симптомы атеросклеротического кардиосклероза имеют разную интенсивность, это зависит от локализации процесса и его распространенности. На начальных стадиях заболевания пациента беспокоит одышка, причем возникает она при таких физических нагрузках, которые раньше никаких симптомов не вызывали. С развитием заболевания одышка начинает появляться и в покое. Кроме того, атеросклеротический кардиосклероз проявляется следующим образом:
- развивается аритмия;
- появляется боль в области сердца, причем ее интенсивность может быть очень вариабельной — от небольшого дискомфорта до сильнейших приступов, часто болевые ощущения отдаются в левую сторону тела;
- артериальное давление принимает скачкообразный характер;
- возможны приступы головокружения и заложенность ушей;
- появляются отеки.
Если постинфарктный кардиосклероз все эти симптомы имеет в яркой и постоянной форме, то атеросклеротический характеризуется волнообразным течением, так как патологические процессы в миокарде происходят постепенно.
Основные симптомы атеросклеротического кардиосклероза
Указанное кардиологическое заболевание опасно главным образом тем, что в ранних фазах развития его непросто диагностировать из-за отсутствия особых симптомов. Поскольку эта болезнь представляет собой форму ишемической болезни сердца, врачи обычно ориентируются на признаки ИБС.
Тем не менее специалисты выделяют несколько симптомов, которые указывают на большую вероятность заболевания именно атеросклеротическим кардиосклерозом. В частности, о нем могут свидетельствовать внезапные или ноющие загрудные болевые ощущения, причем боли могут исходить не только из области сердца, но и отдавать в лопатку или левую руку. Кардиосклероз часто сопровождается головными болями, шумом в ушах и быстрым наступлением усталости.
Другой характерный симптом — появление одышки. Прогрессирует она постепенно, сначала возникая после значительного физического напряжения (тяжелая работа, спортивные тренировки), а со временем начиная сильно беспокоить человека даже во время медленной ходьбы.
Плохим признаком является третий симптом — обострения сердечной астмы. Если параллельно с ней в нижней части легких различается хрип, следует немедленно обратиться к врачу.
Еще один возможный признак атеросклеротического кардиосклероза — значительно учащенное сердцебиение (тахикардия). У пациента, страдающего указанным заболеванием, измерения пульса нередко показывают 160 и более ударов в минуту.
Едва ли не самым ярким проявлением кардиосклероза является формирование отечности на конечностях, которую провоцируют проблемы с увеличенной печенью.
Тактика лечения
Заболевание достаточно сложное, поэтому требует комплексного подхода при лечении. Главная его задача направлена на то, чтобы:
- устранить ишемию;
- сохранить здоровые волокна миокарда;
- убрать симптомы сердечной недостаточности и аритмию.
В первую очередь необходимо наладить здоровый образ жизни. Ограничить физические нагрузки и отказаться от вредных привычек. Исключить такие продукты:
- жареное и мясное;
- крепкий чай, кофе;
- холестеринсодержащие продукты;
- повышающие газообразование в кишечнике;
- острые блюда и приправы.
Питаться нужно дробно по 5-6 раз в день. Блюда лучше запекать или варить. Нужно ограничить употребление соли – она задерживает жидкость в клетках.
Медикаментозная терапия
Лекарства врач может назначить только в том случае, если подтвержден диагноз заболевания. Комплекс препаратов при атеросклеротическом кардиосклерозе включает несколько групп.
Для нормализации кровообращения назначаются:
- Нитраты (Нитроглицерин, Нитросорбид) – снижают нагрузку на стенку сердца, усиливают кровоток.
- Бета-адреноблокаторы (Индерал, Анаприлин) – уменьшают потребность мышечных волокон в кислороде, снижают артериальное давление.
- Антагонисты кальция (Верошпирон, Нифедипин) – снимают сосудистые спазмы, понижают давление.
Для снижения в крови атерогенных липопротеинов и ее насыщения протеинами высокой плотности назначается прием статинов и фибратов. Не все пациенты хорошо переносят такие препараты, поэтому принимать их стоит под строгим контролем врача с мониторингом состояния:
- Розувастатин;
- Ловастатин;
- Симвастатин;
- Клофибрат;
- Гемфиброзил.
В случае необходимости назначаются:
- Ингибиторы АПФ (Каптоприл, Рамиприл);
- Антиаргеганты (Аспирин-кардио, Кардиомагнил);
- Мочегонные средства (Фуросемид).
Операция
Если медикаментозные средства неэффективны, необходимо оперативное вмешательство. При данной патологии проводят стентирование, шунтирование и баллонную ангиопластику.
При стентировании в полость сосуда вводится металлическая конструкция, которая расширяет его. Шунтирование – опасная операция, которую проводят на открытом сердце. Баллонная ангиопластика – помещение в сосуд катетера с баллоном. На месте сужения его раздувает, таким образом, сосуд расширяется.
Атеросклеротический кардиосклероз – осложнения
Помехами на пути импульсов становятся уплотненные ткани, рубцы, некроз. Миокард вследствие этого сокращается неравномерно.
Одни клетки работают в своем ритме, который диссонирует с основным сердечным ритмом, другие – не сокращаются совсем. Развивается экстрасистолия – нарушение сердечного ритма, при котором появляются внеочередные импульсы отдельных частей сердца.
При выявлении атеросклеротического кардиосклероза может развиться сердечная недостаточность. Это зависит от количества тканей, испытывающих кислородное голодание.
Сердце при данном заболевании не может полноценно выталкивать кровь. В результате этого могут развиться такие симптомы, как:
- одышка;
- головокружение;
- обморок;
- отек конечностей;
- набухание шейных вен;
- боли в ногах;
- побледнение кожи.
В первую очередь, нарушение работы сердца в результате его поражения атеросклерозом сказываются на образе жизни пациента. Может развиваться сильная одышка при совершении какой-либо работы.
Нередко, если развивается атеросклеротический кардиосклероз, осложнения могут проявиться в виде нарушения сердечных сокращений и появлении срывов ритма. Обычно имеют место фибрилляция желудочков и предсердий, развитие блокад, синдрома слабости синусового узла. В редких случаях наблюдается асистолия и внезапная сердечная смерть.
Со временем поражение сосудов распространяется по всему организму. В данном случае, лечение не имеет особой эффективности и действует сугубо симптоматически. При запущенном процессе единственный исход, на который может рассчитывать человек, у которого имеет место атеросклеротический кардиосклероз – смерть.
Как и любое заболевание сердечно-сосудистой системы, атеросклеротический кардиосклероз имеет ряд скрытых осложнений. В результате тяжелого поражения сердечной мышцы, человек замечает ухудшение качества жизни и затруднение при социальной адаптации.
Наиболее грозным осложнением является асистолия и летальный исход. Внесердечные осложнения на фоне кардиосклероза проявляется в виде атрофических изменений на верхних и нижних конечностях, нарушении чувствительности и снижении остроты зрения.
Прогнозы относительно качества жизни и выживаемости напрямую зависят от тех результатов исследования, которые пациент последовательно выполняет
Во внимание берётся степень поражения миокарда, уровень проводимости в сердечной мышце, характер и интенсивность нарушений сердечного ритма, уровень кислородного голодания, а также степень проходимости коронарных сосудов сердца
Полному излечению данное заболевание не поддаётся, однако своевременная медикаментозная терапия способна замедлить прогрессирование болезни.
Таким людям рекомендуют отказаться от употребления алкоголя, избыточного употребления жирной и жареной пищи, а также табакокурения. Кроме того, первичная профилактика предусматривает нормализацию веса и показателей артериального давления.
При соблюдении перечисленных рекомендаций, каждый человек имеет возможность избежать развития столь серьёзного заболевания, а также предотвратить развитие уже имеющейся патологии.
Причины и симптомы
Болезни сердца и сосудистой системы занимают одну из первых ступеней в перечне наиболее распространенных заболеваний в мире.
Чаще от патологий дегенеративного характера страдают люди пожилого возраста, но на протяжении последних нескольких лет наблюдается значительное «омоложение» многих недугов. Коронарокардиосклероз является одним из них и основными причинами тому становятся:
- курение;
- неправильное питание;
- малоподвижный образ жизни.
Немаловажную роль в развитии атеросклероза артерий, питающих сердце, играет гипертоническая болезнь (повышенное артериальное давление). Стойкая гипертензия – основной враг здоровью сосудов и виновник ускоренного развития склероза стенок сердца. Атеросклероз влияет на повышение давления. Эти две патологии тесно взаимосвязаны — чистка сонной артерии от липидных отложений способна избавить от гипертензии.
Не меньший вклад в патологический процесс вносит повышенный холестерин крови, спровоцированный такими факторами:
- неправильный обмен липидов;
- эндокринные заболевания;
- частые стрессы;
- нарушения неврологического характера;
- курение и употребление алкоголя.
Нередко можно столкнуться диагнозом мультифокального атеросклероза коронарных артерий, означающий поражение холестериновыми отложениями сразу двух или трех сосудов сердца.
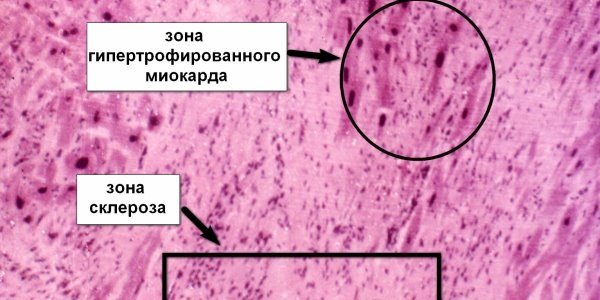
Образование атеросклеротических бляшек на стенках сосудов приводит к сужению просвета сосудов, а впоследствии – их полной закупорке. Стеноз нарушает кровообращение, что становится причиной недостатка кислорода и питательных веществ в тканях. По причине ишемии мышечные клетки сердца отмирают, а на месте некротизированных очагов образуются рубчики. Рубцовая ткань не обладает той эластичностью, которую имеет здоровая мышца, не проводит электрические потенциалы, отличается структурой и толщиной. Пораженные участки сердца не в состоянии выполнять свою функцию.
Советуем почитать
- Связь ИБС и атеросклеротического кардиосклероза
- Атеросклероз аортального клапана: симптомы и способы устранения
- Атеросклероз маг: в чем его опасность, способы лечения
Миокардиосклероз, возникший на фоне такой патологии, как атеросклероз сосудов сердца, характеризуется длительным развитием. Гипоксия клеток мышечной ткани главного органа кровеносной системы развивается медленно, что объясняет диффузный характер болезни. Более опасным является постинфарктный кардиосклероз, развивающийся стремительно и нередко приводит к осложнениям, инвалидности, летальному исходу.
Наличие сахарного диабета негативно влияет на состояние сосудов. Развивается макроангиопатия — деформация и истончение стенок сосудов сердечной мышцы.
Патологический процесс развития кардиосклероза сопровождается симптомами:
- стенокардия (боль в груди);
- одышка;
- головная боль;
- шум в ушах;
- повышенная утомляемость;
- приступы удушья.
Прогрессирование патологии приводит к сердечной недостаточности, которая влияет на работу других органов. Застойные явления в таком случае сопровождаются:
- отеком легких;
- увеличением печени;
- приступами сердечной астмы;
- периферическими отеками.
При тяжелой форме атеросклеротического кардиосклероза развивается плеврит (воспаление оболочки легких) или асцит (скопление жидкости в брюшной полости).
Нарушение сердечного ритма приводит к внеочередным сокращениям всей сердечной мышцы (экстрасистолия), частым сокращениям предсердий (мерцательная аритмия) и внутрижелудочковыми блокадами (нарушение проводимости импульсов), что сопровождается симптомами.
При экстрасистолии:
- сильные толчки в груди;
- чувство замирания сердца;
- ощущение нехватки воздуха;
- тревожное состояние.
При мерцательной аритмии:
- потливость;
- слабость;
- хаотическое сердцебиение;
- дрожь;
- страх;
- головокружение;
- обморок;
- увеличение образования мочи.
Атеросклеротический вид кардиосклероза в большинстве случаев сопровождается патологиями сосудов:
- коронарный атеросклероз;
- стенозный атеросклероз аорты;
- поражение бляшками церебральных артерий;
- холестериновые отложения на стенках периферических артерий.
Вышеперечисленное состояние сосудов приводит к снижению памяти, головным болям, головокружениям, отечности ног и рук, перемежающейся хромоте (преходящие боли в нижних конечностях при ходьбе).
Патогенез
Существует три основных механизма развития кардиосклероза, которые связаны с теми или иными сердечно-сосудистыми заболеваниями:
- Дистрофические изменения — характеризуются нарушением питания миокарда, вследствие ранее развившегося заболевания сердца по типу атеросклероза, кардиомиопатии, миокардиодистрофии или хронической ишемии. Чаще всего способствует развитию диффузного кардиосклероза.
- Некротические процессы — выражаются в омертвении сердечной ткани, что в основном случается при инфаркте, травмах, повреждениях, сделанных в ходе операции. Могут вызвать образование очагового кардиосклероза.
- Воспаление миокарда — образуется во время развития ревматизма, инфекционного миокардита, что приводит к формированию очагового или диффузного кардиосклероза.
Наличие в анамнезе жизни заболеваний, которые могут вызвать кардиосклероз, относит больного к группе риска. Поэтому даже в случае полного излечения основного заболевания признаки КС могут со временем проявиться.
Причины и факторы риска
Кардиосклероз – достаточно распространенное заболевание, которому подвержены люди всех возрастов. Но причины, по которым в тканях сердечной мышцы начинают происходить патологические процессы, могут различаться в зависимости от возраста.
Дети зачастую страдают от этого недуга в результате дистрофических или воспалительных процессов, протекающих в миокарде. У взрослых патология чаще формируется под влиянием нарушенного обмена веществ. Причины развития недуга различаются в зависимости от его вида.
Основными факторами, способствующими развитию кардиосклероза, являются:
- Повышенное артериальное давление. У гипертоников кровь намного быстрее движется по сосудам. В результате этого иногда возникают завихрения в кровеносном потоке, что способствует накоплению холестерина, сужению коронарных сосудов и пониженному доступу питательных веществ к тканям сердечной мышцы.
Нарушение обмена жиров. Уровень холестерина в организме может повыситься и в результате нарушения обменных процессов.
Курение. Под воздействием никотина в сердечной мышце возникают спазмы, которые кратковременно ухудшают кровоснабжение. Также частое курение способствует накоплению холестерина и сужению коронарных сосудов.
Наследственность. Кардиосклероз может быть врожденным заболеванием, при котором ребенок рождается с патологически суженными сосудами сердца.
Избыточный вес. Если человек страдает ожирением, его сердечная мышца подвергается повышенной нагрузке. Чтобы обеспечить нормальную циркуляцию крови, сердечной мышце приходится работать намного интенсивнее, что повышает ее износ и может вызвать нарушение клеточных функций миокарда.
Нервные перегрузки. Постоянные стрессовые ситуации вызывают повышенную активность надпочечников. Они начинают в усиленном режиме вырабатывать гормоны, которые снижают тонус сосудов и нарушают обмен веществ.
Радиационное облучение. При облучении может нарушиться молекулярная структура клеток миокарда, в результате чего они начнут разрушаться, замещаясь соединительной тканью.
Кардиосклероз может сформироваться и в качестве осложнения других заболеваний:
- Саркоидоз. Данное заболевание вызывает патологические процессы в миокарде, которые приводят к появлению новообразований воспалительного характера. В процессе лечения новообразования успешно устраняются, но на их месте возникает соединительная ткань, которая и вызывает патологию.
- Гемохроматоз. Болезнь характеризуется накоплением железа в стенках сердца. Когда уровень железа превысит допустимые пределы, возникает воспаление, сопровождающееся ростом соединительной ткани.
- Склеродермия. Заболевание, при котором в организме начинает интенсивно разрастаться соединительная ткань. Эти процессы могут затронуть и сердечную мышцу, что приведет к образованию кардиосклероза.
Другими провоцирующими факторами являются инфекции различного происхождения, аллергические реакции, интоксикация организма, а также хронические воспалительные заболевания.
Что нужно знать об атеросклеротическом кардиосклерозе
Коварство этой патологии заключается в отсутствии ярко выраженной симптоматики. Пациент обращается за помощью уже тогда, когда заболевание находится в запущенной стадии. Что же представляет собой кардиосклероз?
Болезнь носит диффузный либо очаговый характер, в процессе своего развития мышечная ткань сердца, заменяется соединительной, образовывая так называемые рубцы, которые приводят к нарушению кровотока. В процессе заболевания сердце воспринимает чужеродную ткань как собственные волокна, и пытается функционировать в привычном режиме. Здесь и начинаются сбои в работе миокарда, да и всего организма в целом.
https://www.youtube.com/watch?v=xlgOHRft2xA
Причиной заболевания может стать:
- ишемическая болезнь сердца (ИБС);
- атеросклероз коронарных сосудов;
- возрастные изменения организма;
- нарушение холестеринового обмена;
В группе риска находятся мужчины от 55 – 70 лет.
Симптомы заболевания в начальной стадии напоминают обычное истощение — физическую утомляемость, рассеянность мыслей, снижение работоспособности. В связи с чем, многие пациенты считают, что небольшой отдых и разгрузка организма даст положительный результат и уберет данную симптоматику, без приема лекарственных препаратов. Как правило, этого не происходит, а начинаются более серьезные отклонения, такие как одышка и отечность нижних конечностей.
По мере увеличения численности рубцов, сердцу все тяжелей качать кровь и насыщать ее кислородом. Орган увеличивается в объеме слева, приглушаются тоны сердца, наблюдается характерный хрип на выдохе. Артериальный кардиосклероз, проявляет себя в качестве аритмии и стенокардии. Заболевание сопровождается сердечной недостаточностью, сердечной астмой, отеком легких, увеличением печени и подкожными отеками всего организма.
Как правило, атеросклеротический кардиосклероз, имеет длительное течение, без явных резких проявлений. Но уже зафиксированы случаи, когда этот диагноз становился причиной летального исхода пациентов.
При обращении к специалисту необходимо полностью описать собственные ощущения и присутствующую симптоматику. Основываясь на осмотре пациента, и данных анализов, специалист и ставит этот диагноз.
Интересный факт: Некоторые специалисты считают атеросклеротический кардиосклероз мифическим заболеванием, неким собирательным названием для ряда симптомов сердечной патологии, но в официальной медицинской классификации этот термин не существует. Вернее, существует, но как проявление старения сердца и его возрастное изменение, присущее у всех без исключения, начиная с 55 лет.
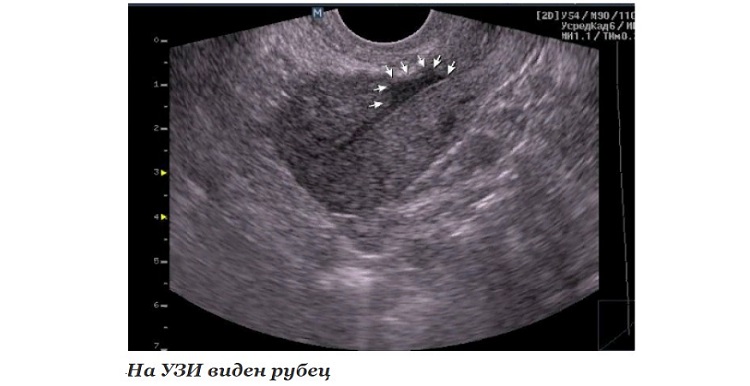
Для диагностики заболевания назначают:
- УЗИ сердца;
- электрокардиограмму (ЭКГ);
- эхокардиограмму (ЭХОКГ);
Лечение этой сердечной патологии направлено на:
- Выявление и лечение основного заболевания — ИБС или атеросклероза, вследствие которого стартовал атеросклеротический кардиосклероз.
- Восстановление нормального сердечного ритма (прием препаратов снижающих аритмию или оперативное вмешательство).
- Лечение стенокардии.
- Улучшение обменных процессов в миокарде (прием лекарственных препаратов улучшающих метаболизм в сердечной мышце).
- Лечение коронарной недостаточности и недостаточности кровообращения.
Лечение заболевания, как правило, зависит от присутствующих у пациента симптомов. В большинстве случаев кардиолог назначает нитроглицерин для улучшения коронарного кровообращения. В малых дозах назначают аспирин в течение месяца. Целесообразным будет прием статинов, препаратов, замедляющих процессы атеросклероза.
Пациентам с таким диагнозом показано санаторно-курортное лечение и специальная лечебная гимнастика.
Симптоматика болезни
Обычно на ранних стадиях симптомы заболевания выражены слабо. Диффузный атеросклероз очаговой формы проявляется нарушением сердечного ритма и слабой давящей болью. Аритмия может также свидетельствовать о развивающемся склерозировании. Диффузная форма часто имеет симптомы сердечной недостаточности, сила которых возрастает с увеличением площади пораженной ткани.
Симптоматика кардиосклероза после пережитого инфаркта и атеросклеротической формы схожа:
- Учащенное сердцебиение, сопровождаемое болевыми ощущениями;
- Отдышка даже в состоянии покоя;
- Повышенная утомляемость;
- Отек легких;
- Блокады, мерцательная аритмия;
- Отечность;
- Повышение АД.
Симптомы заболевания развиваются по мере прогрессирования кардиосклероза. Чем больше сужение коронарных сосудов — тем сильнее проявление патологии. Недостаточное кровоснабжение внутренних органов может провоцировать частые и сильные головные боли, нарушения сна, проблемы с ЖКТ и мочевыделительной системой.
Лечение атеросклеротического кардиосклероза проводится только на основе полученных данных после комплекса диагностических мер.
Направлено лечение не только на устранение причин и на снижение уровня холестерина в крови, коррекцию АД, восстановление эластичности артерий и нормализацию кровоснабжения. Для этого пациенту назначают комплексное лечение, состоящее из медикаментозной терапии, перемены образа жизни и диеты. Если заболевание находится в запущенной стадии, то применяют хирургические методы (стентирование или шунтирование, удаление аневризмы или установка кардиостимулятора).
Никотиновую кислоту включают для улучшения обменных процессов, для нормализации окислительно-восстановительных реакций и укрепления иммунной системы. Корректоры микроциркуляции и ангиопротекторы (Ксантинола никотинат) прописывают для расширения сосудов, нормализации реологических свойств крови и повышения проницаемости сосудов. Лекарство также снимает отечность и запускает метоболические процессы в тканях кровеносных сосудов.
Для снижения уровня холестерина и регуляции уровня липопротеидов в крови назначают статины (Правастатин или Ловастатин). Чтобы предотвратить разрушение клеточных мембран пациенту дополнительно рекомендуют принимать гепатопротекторы (Тиоктоновая кислота).
Блокирование бета-адренорецепторов происходит при помощи бета-адреноблокаторов (Бисопролол, Талинолол, Атенолол). Чтобы устранить мерцательную аритмию и иные нарушения сердечного ритма выписывают антиаритмические лекарства (Аденозина фосфат).
Дополнительно по результатам анализов могут быть назначены:
- Корректоры нарушения кровообращения головного мозга;
- Витамины;
- Метаболики;
- Анальгетики;
- Аденозинергические препараты;
- Нитратоподобные лекарства;
- Адсортенты и антациды;
- Репаранты;
- Ингибиторы АПФ.
Необходимым условием для выздоровления является повышение физической активности и постоянное соблюдение диеты.
Чтобы избежать риска развития осложнений необходимо уделять время продолжительным прогулкам на свежем воздухе, ЛФК и плаванию. В питании кардиологи рекомендуют:
- Отказаться от соли;
- Отказаться от жирной пищи, консервов, фаст-фуда, масла;
- Контролировать потребление жидкости;
- Отказаться от продуктов, возбуждающих нервную и сердечно-сосудистую систему;
- Употреблять больше овощей и фруктов, морепродуктов, круп и орехов;
- Готовить на пару или запекать вместо жарки.
Drug Support
The use of pharmacological drugs plays an important role in improving the well-being of patients suffering from atherosclerosis. Drug support does not allow to eliminate the dystrophic processes that occur in the myocardium, but with its help it is possible to reduce the burden on the heart and increase the life expectancy of patients.
Treatment includes:
- β-blockers — reduce blood pressure, reduce heart rate, restore heart rate;
- Digoxin is one of the last representatives of the class of cardiac glycosides. As a rule, tachyforms are prescribed for atrial fibrillation;
- Diuretics — can reduce the amount of fluid in the body and reduce the burden on the myocardium.
- Lipid-lowering drugs — are aimed at preventing the formation of new and stabilizing existing atherosclerotic plaques.
Опасность и осложнения
Основная опасность кардиосклероза заключается в том, что новообразованная ткань не может выполнять сократительную функцию и проводить электрические импульсы, соответственно, органа не выполняет свою работу в полной мере.
Если патология прогрессирует, миокард начинает сильно расширяться, в процесс вовлекаются различные отделы сердца, вследствие чего развиваются пороки, мерцательная аритмия, нарушение кровотока внутренних органов, отек легких и другие осложнения.
Смерть пациентов с данным диагнозом обычно наступает вследствие тромбозов, антриовентрикулярной блокады, разрыва аневризмы и острой сердечной недостаточности.