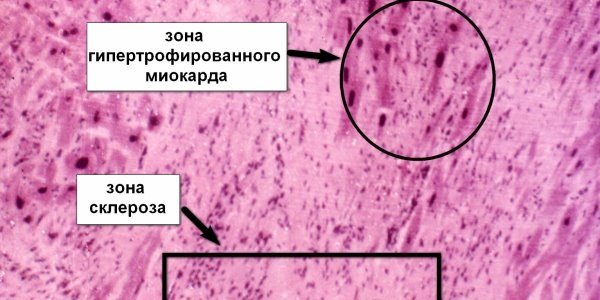
Постинфарктный кардиосклероз
Содержание:
- Проявления и осложнения постинфарктного кардиосклероза
- Образ жизни и диета
- Субпиксели
- Признаки
- Клинический пример синдрома Дресслера
- Этиологические формы кардиосклероза
- Лечение и реабилитация
- Терапия и прогноз
- Что такое кардиосклероз?
- Лечение
- Рекомендации по образу жизни
- Симптомы заболевания
- Разрешение телескопов
- Лечение
- История болезни: Ишемическая болезнь сердца: прогрессирующая стенокардия, постинфарктный кардиосклероз (ваша дата)…
- Причины и классификация постинфарктного кардиосклероза
- Кратные и дольные единицы
- 3 Симптоматические проявления
- Диагностика
- Виды кардиосклероза
- ЭТАПНЫЙ ЭПИКРИЗ
- ПИКС
- Диагностика: главные методы
- Причины развития заболевания
- Симптоматика
Проявления и осложнения постинфарктного кардиосклероза
Симптоматика постинфарктного кардиосклероза зависит от объема и месторасположения рубца, но практически всегда она состоит в:
-
- Нарастающей недостаточности органа;
- Патологии проведения нервных импульсов.
Если рубец едва заметен и возник после мелкоочагового некроза, то симптомов может и вовсе не быть, но такое явление — скорее, исключение из правил. В абсолютном большинстве случаев избежать недостаточности кровообращения невозможно.
Наиболее частыми симптомами постинфарктного кардиосклероза являются:
-
- Одышка;
- Учащение пульса или его нерегулярность;
- Быстрая утомляемость и слабость;
- Отеки.
По мере снижения сократимости миокарда нарастает одышка, которая усиливается в лежачем положении и при физических усилиях. Пациенты стремятся занять полусидячее положение, чтобы облегчить нагрузку на венозный отдел сосудистого русла и легкие.
Характерна слабость, быстрая утомляемость, а в запущенных случаях ХСН больному сложно совершать даже простые бытовые задачи, выходить на улицу, готовить еду, принимать душ и т. д. Эти действия провоцируют усиление одышки, возможно головокружение, усугубление аритмий.
Специфическим признаком недостаточности сердца считаются приступы сухого кашля и одышки в ночное время, когда больной спит лежа. Это явление называют сердечной астмой, возникающей из-за застоя крови в легких. Указанные симптомы заставляют проснуться и сесть или встать. Кровь устремляется в вены нижней половины тела, несколько разгружая легкие и сердце, поэтому больной чувствует облегчение уже примерно через четверть часа или даже раньше.
Особую опасность сердечная астма представляет при сопутствующей гипертонии, так как нагрузка давлением на левый желудочек еще больше нарушает его сократимость, в результате чего возможна острая недостаточность левого желудочка и отек легких — потенциально смертельное осложнение.
Болевой синдром не считается непременным спутником кардиосклероза после инфаркта, но чаще всего пациентов беспокоят боли по типу стенокардии — за грудиной, слева в грудной клетке, с распространением в левую руку или под лопатку. Чем крупнее рубец, тем вероятнее болевой приступ. Если имеется диффузный склероз миокарда, то явления стенокардии практически неизбежны.
Расширение камер сердца нарушает деятельность правой его половины, затрудняет венозный возврат, провоцирует застой в венах, что проявляется отеками. Сначала они заметны лишь в конце дня, локализуются на стопах и голенях, но нарастание ХСН усугубляет их, и при тяжелой недостаточности сердца отеки уже не проходят к утру, поднимаясь вверх — на руки, брюшную стенку, лицо.
Со временем происходит накопление жидкости в полостях — брюшной, грудных, перикардиальной. Запущенные стадии заболевания характеризуются синюшностью кожи, набуханием вен шеи, увеличением размеров печени, тотальной отечностью.
Расстройства ритма — характерный симптом даже при небольших участках склероза в миокарде. Импульс, идущий по проводящей системе, встречает на своем пути препятствие в виде рубцовой ткани и либо останавливается, либо меняет свое направление. Так возникают тахикардия, блокады, фибрилляция предсердий, экстрасистолы.
Аритмии проявляются чувством дискомфорта, ощущением усиленных сердцебиений или замирания в груди, слабостью, при блокадах нередки головокружения и обморочные состояния.
Большую опасность представляют предсердно-желудочковые блокады и пароксизмальная тахикардия, при которой пульс может достигать 200 и более ударов в минуту. При полной блокаде, наоборот, развивается выраженная брадикардия, и сердце в любой момент может остановиться.
При хронической аневризме резко возрастает вероятность внутрисердечного тромбообразования, а свертки крови способны отрываться и мигрировать в большой круг — тромбоэмболический синдром. Такое осложнение может проявиться недостаточностью почек, нарушением кровообращения в мозге с клиникой инсульта. Разрыв аневризмы повлечет острую сердечную недостаточность на фоне гемотампонады перикарда и гибель больного.
Причиной смерти пациентов с постинфарктным кардиосклерозом считаются такие осложнения, как:
-
- Декомпенсированная сердечная недостаточность;
- Тромбоэмболический синдром;
- Фибрилляция желудочков или остановка сердца;
- Разрыв миокарда в зоне рубца.
Образ жизни и диета
Физические нагрузки
Всем пациентам, у которых выявили постинфарктный кардиосклероз, врачи рекомендуют ограничить физические нагрузки. Тяжелая работа и спорт категорически противопоказаны – но не отдавайте предпочтение и сидячему образу жизни. Проконсультируйтесь со своим кардиологом и подберите индивидуальный режим физических нагрузок, который будет включать в себя легкую лечебную физкультуру и непродолжительные прогулки на свежем воздухе.
Также откажитесь от всех вредных привычек и постарайтесь избегать стрессов. Если вы постоянно нервничаете и ничего не можете с этим сделать, обратитесь к своему врачу с просьбой подобрать вам успокоительное средство.
Питание
Придерживайтесь диеты, которая показана всем пациентам с сердечно-сосудистыми заболеваниями:
| Рекомендуемые продукты | Запрещенные продукты |
|---|---|
| Гречка и овсянка | Жирные мясо и рыба, сало, колбасы, сосиски |
| Фрукты (особенно цитрусовые), сухофрукты, ягоды, овощи, зелень | Яичные желтки, субпродукты |
| Молочные продукты с низкой жирностью, кисломолочные продукты | Крепкий чай, кофе, алкоголь |
| Нежирные мясо и рыба, морепродукты (особенно полезны кальмары, мидии, ламинария) | Специи, острые приправы |
| Орехи, бобы | Соления, копчености |
| Растительное масло | Жареные продукты |
| Белки яичные | Овощи и фрукты, богатые щавелевой кислотой (щавель, ревень, салат, смородина, редис, крыжовник) |
| Слабый чай с лимоном, с шиповником |
Примерное меню для пациента с кардиосклерозом на один день:
| Завтрак | |
|---|---|
| Ланч | |
| Обед | |
| Полдник | |
| Ужин |
Меню для пациента с кардиосклерозом
Такое меню приблизительное. Для подбора точного рациона на все дни недели обратитесь к диетологу либо к своему лечащему кардиологу.
Субпиксели
Многие дисплеи и изображения систем по разным причинам не способны отображать или воспринимать различные цветовые каналы в одном и том же месте. Таким образом, пиксельная сетка делится на одноцветные области, которые способствуют отображению или восприятию цвета при просмотре на расстоянии. В некоторых дисплеях, таких как LCD, LED и плазменных дисплеях, эти одноцветные области являются отдельно адресуемыми элементами, которые стали известны как субпиксели. Например, ЖК-дисплеи, как правило, делят каждый пиксель по горизонтали на три субпикселя. Когда квадратный пиксель делится на три субпикселя, каждый субпиксель обязательно является прямоугольным. В терминологии дисплейной промышленности, субпиксели часто называют пикселями, так как они являются основными адресуемыми элементами в точке видимых аппаратных средств, а следовательно, используются пиксельные схемы, а не подпиксельные.
Признаки
Пока склеротическим процессам подвергаются незначительные участки миокарда, заболевание никак себя не проявляет, поскольку на начальном этапе болезни сердечные стенки сохраняют эластичность, мышца не ослабевает. По мере увеличения площади склерозирования патология становится более заметной. Если изменениям подвергается в большей степени левый желудочек, у больного наблюдаются:
- повышенная утомляемость;
- повышение частоты пульса;
- кашель, чаще сухой, но возможно отделение пенистой мокроты;
- боли в грудине давящего характера.
Для левожелудочкового постинфарктного кардиосклероза характерно формирование так называемой сердечной астмы – сильной одышки по ночам, вызывающей приступы удушья. Она вынуждает больного сесть. В вертикальном положении дыхание нормализуется в среднем через 10-15 минут, при возвращении в горизонтальную позицию, приступ может повториться.
Если рубцеванию подвергается правый желудочек, проявляются такие симптомы, как:
- синюшность губ и конечностей;
- набухание и пульсация вен на шее;
- отеки ног, усиливающиеся к вечеру; начинаются со стоп, постепенно поднимаются, доходя до паха;
- болезненность в правом боку, вызванная увеличением печени;
- накопление воды в брюшине (отек по большому кругу кровообращения).
Аритмии характерны для рубцевания любой локализации, даже когда поражены небольшие части миокарда.
Внимание: кардиосклероз тяжелой формы вызывает головокружения и обмороки. Эти симптомы говорят о гипоксии головного мозга.
Чем раньше обнаружена патология, тем более благоприятен лечебный прогноз
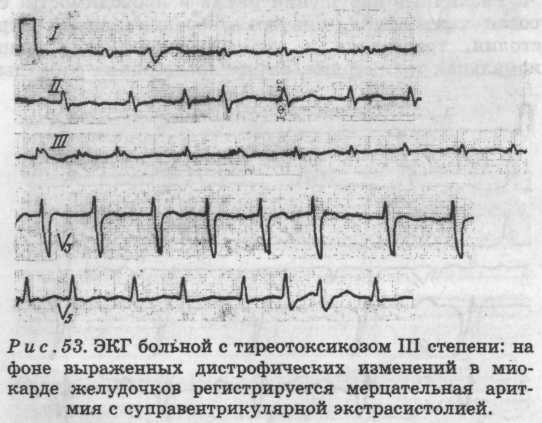
Специалист сможет увидеть начальную стадию постинфарктного кардиосклероза на ЭКГ
Чем раньше обнаружена патология, тем более благоприятен лечебный прогноз. Специалист сможет увидеть начальную стадию постинфарктного кардиосклероза на ЭКГ.
Симптомы при постинфарктном кардиосклерозе
На ЭКГ
Данные электрокардиографии имеют большую диагностическую ценность при анализе заболеваний ССС.
Признаками постинфарктного кардиосклероза на ЭКГ являются:
- изменения миокарда;
- наличие зубцов Q (в норме их значения отрицательны), почти всегда свидетельствует о нарушение функциональности сосудов сердца, особенно когда на графике зубчик Q достигает четверти высоты пика R;
- зубец Т слабо выражен, либо имеет отрицательные показатели;
- блокада ножек пучка Гиса;
- увеличенный левый желудочек;
- сбои сердцебиения.
Когда результаты ЭКГ в статичном положении не выходят за пределы нормативных, а симптомы проявляются периодически, позволяя предположить склеротичный процесс, могут быть назначены тесты с физической нагрузкой или холтер-мониторинг (24-х часовое исследование работы сердца в динамике).
Расшифровкой кардиограммы должен заниматься квалифицированный специалист, который по графической картине определит клиническую картину заболевания, локализацию патологичных очагов. Для уточнения диагноза могут применяться иные методы лабораторной диагностики.
Диагностические процедуры
Помимо сбора анамнеза и ЭКГ, диагностика постинфарктного кардиосклероза включает следующие лабораторные исследования:
- эхокардиография проводится для обнаружения (либо исключения) хронической аневризмы, оценки размеров и состояния камер, а также стенки сердца, помогает выявить нарушения сокращений;
- вентрикулография анализирует работу митрального клапана, процент выброса, степень зарубцованности;
- УЗИ сердца;
- рентгенография показывает увеличение тени сердца (чаще слева);
- сцинтиграфия с применением радиоактивных изотопов (при введении состава эти элементы не проникают в патологичные клетки) позволяет отделить поврежденные участки органа от здоровых;
- ПЭТ выявляет устойчивые участки со слабой микроциркуляцией крови;
- коронарография позволяет провести оценку коронарного кровоснабжения.
Объем и количество диагностических процедур определяет врач-кардиолог. На основе анализа полученных данных назначается адекватное лечение.
Клинический пример синдрома Дресслера
Клинический пример постинфарктного синдрома
Больной Т., 62 лет, около 7 ч утра почувствовал боли за грудиной сжимающего характера с иррадиацией в левую руку и нижнюю челюсть. Через 15 мин боль стала значительно сильнее и распространилась на правую половину грудной клетки. Неоднократный приём нитроглицерина под язык не принёс облегчения. Через 30 мин в связи с сильными болями в грудной клетке была вызвана бригада скорой помощи. На ЭКГ была зафиксирована монофазная кривая в I, 11, aVL, Vi-V6 отведениях. Диагностирован инфаркт миокарда передне-боковой стенки левого желудочка, острейшая стадия. Внутривенно был введён морфин, под язык дано 250 мг ацетилсалициловой кислоты, затем больной был транспортирован в кардиологическое отделение. При осмотре в приёмном отделении: бледность кожных покровов, потливость, АД 90/55 мм рт. ст. (при привычном для данного больного АД 120/80 мм рт. ст.), ЧСС 110 в минуту. При аускультации сердца выслушивались тахикардия, глухие тоны, «ритм галопа». Больной был немедленно госпитализирован.
Во время переноса больного с носилок на постель он внезапно потерял сознание. При присоединении монитора зафиксирована желудочковая тахикардия. В связи с этим была проведена кардиоверсия (разряд 200 Дж), после чего восстановился синусовый ритм с частотой 80 в минуту, нормализовалось АД (120/80 мм рт.ст.). Был установлен носовой катетер для подачи кислорода, начато введение стрептокиназы в дозе 1,5 млн ЕД в/в капельно на 0,9% растворе натрия хлорида (через 2 ч от начала заболевания). Спустя 4 ч подъём сегмента ST сохранялся в отведениях I, II, aVL, Vi-V6 и сформировались патологические зубцы Q в этих же отведениях. Болевой синдром уменьшился, но не исчез, в связи с чем повторно дважды вводили морфин до полного купирования боли. После прекращения введения стрептокиназы подъём сегмента ST стал менее выраженным. В последующем были назначены гепарин в дозе 20000 ЕД в/в капельно со скоростью 1000 ЕД/ч, ацетилсалициловая кислота в дозе 100 мг/сут. В анализах крови через 8 ч от начала заболевания: лейкоцитоз 12 o 109/л, высокая концентрация МВ-изофермента КФК (J20 ЕД/л).
В течение 2 сут больной находился под непрерывным мониторным наблюдением (ЭКГ, АД, ЧСС, ЧДД). Нарушений ритма более не возникало, гемодинамика оставалась стабильной, и больной был переведён в блок интенсивной терапии. В связи с низкой фракцией выброса левого желудочка (по данным эхокардиографии — 38%) на 3-й день от начала заболевания был назначен рамиприл в дозе 2,5 мг/сут. В дальнейшем острый период инфаркта миокарда протекал без осложнений. Через 18 дней больной был направлен в отделение реабилитации, при выписке рекомендован приём 100 мг ацетилсалициловой кислоты в сутки, рамиприла по 5 мг/сут и атенолола в дозе 25 мг/сут.
Заключение
В данном случае наблюдалась типичная клиническая картина, позволившая поставить диагноз инфаркта миокарда: загрудинная боль с обширной иррадиацией, отсутствие эффекта от нитроглицерина, монофазная кривая на ЭКГ. Подтверждением инфаркта миокарда послужили изменения со стороны крови (лейкоцитоз, высокая концентрация МВ-фракции КФК), сохранение изменений на ЭКГ. Острейшая стадия инфаркта миокарда осложнилась кардиогенным шоком (тахикардия, бледность, снижение АД) и серьёзным нарушением ритма сердца — желудочковой тахикардией. Наиболее адекватным методом лечения желудочковой тахикардии в данной ситуации была кардиоверсия. Своевременное вмешательство восстановило синусовый ритм и гемодинамику. Быстрое начало введения стрептокиназы от момента развития заболевания (не позднее 6 ч), по-видимому, позволило предотвратить возможные последующие нарушения ритма и гемодинамики и приостановить дальнейшее увеличение размеров инфаркта миокарда.
Этиологические формы кардиосклероза
Миокардитическая форма кардиосклероза развивается на месте бывшего воспалительного очага в миокарде. Развитие миокардитического кардиосклероза связано с процессами экссудации и пролиферации в строме миокарда, а также деструкцией миоцитов. Миокардитический кардиосклероз характеризуется наличием в анамнезе инфекционных и аллергических заболеваний, хронических очагов инфекции, обычно молодым возрастом пациентов. По данным ЭКГ отмечаются изменения диффузного характера, более выраженные в правом желудочке, нарушения проводимости и ритма. Границы сердца равномерно увеличены, АД в норме или снижено. Часто развивается правожелудочковая хроническая недостаточность кровообращения. Биохимические показатели крови обычно не изменены. Выслушиваются ослабленные тоны сердца, акцент III тона в проекции верхушки сердца.
Атеросклеротическая форма кардиосклероза обычно служит проявлением длительной ишемической болезни сердца, характеризуется медленным развитием и диффузным характером. Некротические изменения в миокарде развиваются в результате медленной дистрофии, атрофии и гибели отдельных волокон, вызванных гипоксией и метаболическими нарушениями. Гибель рецепторов вызывает снижение чувствительности миокарда к кислороду и прогрессирование ИБС. Клинические проявления длительное время могут оставаться скудными. По мере того, как кардиосклероз прогрессирует, развивается гипертрофия левого желудочка, затем явления сердечной недостаточности: сердцебиение, одышка, периферические отеки и выпот в полостях сердца, легких, брюшной полости.
Склеротические изменения в синусовом узле ведут к развитию брадикардии, а рубцовые процессы в клапанах, сухожильных волокнах и папиллярных мышцах могут приводить к развитию приобретенных пороков сердца: митрального или аортального стеноза, клапанной недостаточности. При аускультации сердца выслушивается ослабление I тона в проекции верхушки, систолический шум (при склерозе аортального клапана – очень грубый) в области аорты и верхушки сердца. Развивается левожелудочковая недостаточность кровообращения, АД выше нормальных значений. При атеросклеротическом кардиосклерозе нарушения проводимости и ритма возникают по типу блокад различной степени и участков проводящей системы, мерцательной аритмии и экстрасистолии. Исследование биохимических показателей крови выявляет повышение холестерина, увеличение уровня β-липопротеидов.
Постинфарктная форма кардиосклероза развивается при замещении участка погибших мышечных волокон рубцовой соединительной тканью и носит мелко- или крупноочаговый характер. Повторные инфаркты способствуют образованию рубцов различной протяженности и локализации, изолированных или смыкающихся друг с другом. Постинфарктный кардиосклероз характеризуется гипертрофией миокарда и расширением полостей сердца. Рубцовые очаги могут растягиваться под действием систолического давления и вызывать образование аневризмы сердца. Клинические проявления постинфарктного кардиосклероза аналогичны атеросклеротической форме.
Редкой формой заболевания является первичный кардиосклероз, сопровождающий течение коллагенозов, врожденного фиброэластоза и т.д.
Лечение и реабилитация
После перенесенного инфаркта образ жизни пациента должен измениться
Необходимо обратить особое внимание на лечение основного заболевания (ИБС) и осложнений (сердечная недостаточность, аритмии). Цель терапии – восстановить физическую и социальную активность, нормализовать качество жизни
Немедикаментозная терапия
В зависимости от результатов нагрузочного ЭКГ-тестирования пациенту рекомендуется умеренная физическая активность. В большинстве случаев полезна ходьба в спокойном темпе по ровной дороге в течение получаса 5 — 7 раз в неделю. При этом повседневные нагрузки тоже не стоит ограничивать.
Обязательно прекращение курения и употребления спиртных напитков. Рекомендуется уменьшить в рационе питания долю животных жиров. Основа диеты – овощи, морская рыба, растительное масло, цельнозерновой хлеб. Рекомендуется снизить вес до нормы (ИМТ 18,5 — 24,9 кг/м2).
Медикаментозная терапия
В обязательном порядке, если нет противопоказаний, пациентам с постинфарктным кардиосклерозом назначаются:
-
- статины даже при нормальном уровне холестерина неопределенно долгое время, они доказанно улучшают прогноз заболевания;
- аспирин, бета-блокаторы и ингибиторы АПФ неопределенно долго;
- клопидогрел в течение года.
Для лечения суправентрикулярных аритмий лучше всего использовать бета-блокаторы, а при мерцательной аритмии – кордарон или соталол. При тяжелых желудочковых аритмиях рассматриваются показания для установки кардиовертера-дефибриллятора. При развитии А-В блокад II — III степени показана имплантация кардиостимулятора.
Обязательно лечить сопутствующий сахарный диабет, поддерживая уровень гликированного гемоглобина не выше 6,5%. Уровень сахара в крови не является надежным индикатором эффективности лечения.
Метаболическая терапия, антиоксиданты, витамины не показали положительного влияния на течение и прогноз патологии. Единственным исключением стал препарат Омакор, содержащий омега-3-полиненасыщенные жирные кислоты.
Хирургическое вмешательство при аневризме
Постинфарктная аневризма стенки левого желудочка удаляется хирургическим путем в таких случаях:
-
- крупный размер выпячивания, особенно в сочетании с тромбом в его полости;
- наличие угрожающих жизни желудочковых аритмий (желудочковая тахикардия);
- признаки тяжелой сердечной недостаточности, связанной с нарушением сократимости сердца.
Такие операции выполняются только в крупных кардиологических клиниках.
Психотерапия
Нередко инфаркт миокарда возникает у пациентов внезапно, и они не готовы изменить свою жизнь после заболевания. Поэтому в программу реабилитации включены индивидуальные и групповые занятия с медицинским психологом. Они призваны сформировать у больного правильное отношение к своему заболеванию, уверенность в успешном лечении.
В дальнейшем помощь психолога может потребоваться пациентам, утратившим трудоспособность, или, например, отказывающимся от лечения. Направляет на такую консультацию кардиолог, ведущий больного.
Сестринский уход
Постинфарктный кардиосклероз не требует постоянного медицинского ухода. Лишь при развитии осложнений и госпитализации медсестра должна выполнять такие функциональные обязанности:
-
- регулярно следить за самочувствием больного, при необходимости обращаясь за помощью к врачу;
- измерять пульс и артериальное давление;
- выдавать назначенные препараты, проводить внутримышечные и внутривенные инъекции;
- соблюдать санитарно-гигиенический режим в палате, ежедневно проводить обеззараживание воздуха;
- проводить с пациентами индивидуальные и групповые беседы, посвященные причинам заболевания и его лечению, оказывать психологическую поддержку больному.
Диспансерное наблюдение
Пациент, перенесший инфаркт миокарда, находится на диспансерном наблюдении у кардиолога как минимум год. В дальнейшем его наблюдает участковый терапевт, при необходимости направляя к кардиологу.
В первые месяцы пациент регулярно, не реже раза в месяц, посещает врача, при каждом визите назначается ЭКГ.
Период временной нетрудоспособности длится 4 — 6 месяцев. Затем больной направляется на МСЭК для определения трудоспособности. Перед этим проводится ЭКГ, суточное мониторирование ЭКГ, нагрузочное тестирование и ЭхоКГ. Берутся анализы крови – общий и биохимический с определением содержания холестерина, липидных фракций, трансаминаз, сахара.
В дальнейшем лабораторные исследования повторяются 2 раза в год, мониторирование ЭКГ – ежегодно, ЭхоКГ можно делать раз в 2 года, если нет необходимости переосвидетельствования на МСЭК. При необходимости назначается и нагрузочное ЭКГ-тестирование.
Терапия и прогноз
Сердечные заболевания являются одной из главных причин летального исхода, поэтому важно своевременно приступать к лечению патологии. Некоторые болезни сердца могут сопровождаться болевым синдромом, но есть и такие, которые протекают бессимптомно
Какие препараты назначают пациентам с постинфарктным кардиосклерозом:
- Каптоприл, Эналаприл являются ингибиторами АПФ. Они необходимы для снижения повышенного АД, лекарства снижают риск увеличения сердечной мышцы и растяжения камер миокарда.
- Эгилок и Конкор – противоаритмические средства, уменьшающие интенсивность сокращений сердца.
- Индапамид и Лазикс относятся к группе мочегонных препаратов. Эти лекарства помогают вывести излишки скопившейся жидкости и снизить симптомы сердечной недостаточности.
- Нитроглицерин – классическое средство, используемое при болевом синдроме, возникающем при сердечном приступе.
- АТФ, Мексикор и Рибоксин назначают больным в целях улучшения процессов обмена в сердечной мышце.
Каким будет прогноз при таком заболевании, сказать сложно. Все зависит от того, насколько выражена сердечная недостаточность, какая область сердца поражена. Нарушение функций левого желудочка и низкая фракция выброса (менее 20%), приводят к снижению качества жизни больного. При такой патологии медикаментозная терапия малоэффективна. Если пациенту не сделать пересадку сердца, прогноз на выживаемость очень низкий, максимум 5 лет.
Вылечить данную патологию не представляется возможным. Поэтому целью проводимой терапии служат:
- профилактика внезапной сердечной смерти;
- предупреждение угрожающих жизни аритмий;
- препятствие формированию ишемической кардиомиопатии;
- контроль за артериальным давлением и частотой сердечных сокращений;
- улучшение качества жизни пациентов;
- увеличение выживаемости больных.
Такие цели достигаются путем назначения целого комплекса мероприятий, включающих:
- немедикаментозный компонент;
- консервативную терапию;
- оперативное лечение.
К первому пункту относятся общие рекомендации по ведению здорового образа жизни, отказу от сигарет и алкоголя.
Медикаментозный блок составляет применение следующих групп препаратов:
- бета-адреноблокаторов: Метопролол, Карведилол, Бисопролол;
- ингибиторов АПФ: Лизиноприл, Эналаприл;
- сартанов: Валсартана;
- антиаритмических средств: Кордарон, Соталол;
- диуретиков: Диувер, Фуросемид, Лазикс;
- антагонисты минералококтикоидных гормонов: Верошпирон, Спиронолактон, Инспра;
- гиполипидемические лекарства: Аторвастатин, Розувастатин;
- дезагреганты: Аспирин Кардио, Кардиомагнил, Ацетилсалициловая кислота, Плавикс, Лопирел, Зилт;
- антигипоксанты: Предуктал МВ, Предизин;
- омега-3-полиненасыщенные жирные кислоты: Омакор.
Необходимую схему лечения подбирает лечащий врач.
Что такое кардиосклероз?
Кардиосклероз – заболевание, при котором на сердце образуются рубцы
Кардиосклероз как заболевание относится к спектру так называемых кардиомиопатий. Патология характеризуется поражением миокарда сердца: в мышечной ткани образуются прослойки из грубых волокон соединительнотканного происхождения. Такой патологический процесс также можно назвать рубцеванием миокарда. Рубец, образованный на месте мышечных волокон, не способен осуществлять сократительную функцию, из-за чего нарушается работа сердца.
Самой частым вестником кардиосклероза является ишемическая болезнь сердца. Клиническая картина этого заболевания подразумевает недостаточное кровенаполнение сердца, из-за чего миокард не получает кислород и питательные элементы в нужном количестве. Если мышечная ткань сердца недополучает кровь достаточно долго, клетки миокарда умирают.
Кардиосклероз может иметь местную и распространенную форму:
- Местная (она же локальная) форма патологии предполагает образование соединительнотканной прослойки в конкретном участке сердечной мышцы, при этом остальная часть миокарда не поражена.
- Распространенная форма кардиосклероза может поражать всю сердечную мышцу.
Последствия кардиосклероза схожи с осложнениями острого инфаркта миокарда. Сердечная мышца старается компенсировать функциональную утрату путем гипертрофии миоцитов, то есть разрастанием мышечных элементов органа. Такая нездоровая компенсация постепенно приводит к расширению сердца (дилатации). Расширенное сердце не способно полноценно обеспечивать насосную функцию, из-за чего возникают гемодинамические расстройства. Кроме того, дилатация приводит к поражению клапанов сердца.
Причины и признаки недуга
Симптомы кардиосклероза зависят от его формы
Этиология кардиосклероза почти ничем не отличается от причин развития атеросклероза и ишемической болезни сердца. Некоторые исследователи отмечают, что кардиосклероз скорее является последствием этих патологий сердца, а не самостоятельным заболеванием.
Тем не менее, можно отметить следующие причины развития болезни:
- Генетическая предрасположенность к сердечно-сосудистым заболеваниям.
- Кардиомиопатии различного происхождения.
- Атеросклероз.
- Хроническая артериальная гипертензия.
- Ожирение.
- Сахарный диабет.
- Воспалительные заболевания сердца.
- Хронические заболевания почек.
- Амилоидоз.
- Сидячий образ жизни.
- Курение и алкоголизм.
Исходя из названных причин, следует отметить, что не только атеросклероз и ишемическая болезнь сердца являются предвестниками кардиосклероза. В сущности, образование рубцов в сердечной мышце происходит после смерти клеток. Сами причины клеточной смерти могут быть крайне разнообразны.
К основным проявлениям заболевания относят:
- Чувство постоянной усталости.
- Сбивчивое дыхание в отсутствие физических нагрузок.
- Головокружение и обмороки.
- Тахикардия.
- Отеки в области нижних конечностей.
- Бессонница.
- Увеличение веса.
- Боль в груди.
Кардиосклероз в большей степени является патологоанатомической находкой. Жалобы пациентов с кардиосклерозом могут не отличаться от симптомов других сердечно-сосудистых патологий.
Лечение
Образ жизни, режим труда и отдыха пересматриваются уже на этапе диагностики острого инфаркта. Вредные привычки должны быть исключены. Пациентам рекомендованы ограничение физической активности и эмоциональных перегрузок, соблюдение диеты и регулярный прием медикаментов, назначенных кардиологом.
Чтобы снизить нагрузку на сердце и затормозить атеросклероз следует ограничить объем выпиваемой жидкости и соли, изменить рацион в сторону овощей, фруктов, нежирных сортов мяса и рыбы, отказавшись от животного жира в любом виде, солений, копчений, жареных продуктов, полуфабрикатов.
При лечении постинфарктного кардиосклероза больной принимает ряд препаратов из разных групп. Обычно это:
- Ингибиторы АПФ — эналаприл, лизиноприл и др., которые нормализуют артериальное давление и кровоток в органах;
- Нитраты — продолжительного или быстрого действия — нитроглицерин, изосорбида динитрат, помогающие снимать приступы стенокардии и улучшающие сократительную функцию сердца;
- Бета-адреноблокаторы — метопролол, бисопролол, атенолол — устраняют тахикардию, снижают нагрузку на больное сердце, улучшают перфузию органов;
- Мочегонные — фуросемид, верошпирон, альдактон — борются с отеками, снижают нагрузку на сердце путем выведения излишка жидкости;
- Средства для улучшения метаболизма и повышения устойчивости ткани к гипоксии — инозин, препараты АТФ, калий-поляризующая смесь, милдронат, тиотриазолин;
- Витамины и микроэлементы (особенно — группы В, магний, калий);
- Антикоагулянты и антиагреганты — аспирин кардио, кардиомагнил и другие аспирин-содержащие средства, варфарин.
Большинство препаратов пациенты должны принимать пожизненно. Особенно это касается антиаритмиков, гипотензивных средств, ацетилсалициловой кислоты.
Раннее начало активной профилактики тяжелой ХСН может способствовать продлению активной жизнедеятельности и трудоспособности, а также снижает риск опаснейших осложнений.
При тяжелых формах хронической ИБС может потребоваться хирургическое вмешательство. Оно может состоять в имплантации кардиостимулятора или кардиовертер-дефибриллятора, аорто-коронарном шунтировании, стентировании, пластике сосудов при выраженной окклюзии артерий сердца атеросклеротическими бляшками. Крупные аневризмы могут быть резецированы.
Больному нужно себя беречь, но отказываться от умеренных нагрузок в виде прогулки на свежем воздухе, посещений бассейна, санаторно-курортного лечения не стоит, если лечащий врач считает их безопасными. Инвалидность показана пациентам с запущенной хронической недостаточностью сердца, затрудняющей трудовую деятельность. Группа устанавливается исходя из степени нарушений трудоспособности и результатов всестороннего обследования.
2012-2020 sosudinfo.ru
Вывести все публикации с меткой:
Кардиосклероз
Перейти в раздел:
Заболевания сердца и аорты, аритмология, функц. диагностика, кардиофармакология и хирургия
Рекомендации читателям СосудИнфо дают профессиональные медики с высшим образованием и опытом профильной работы.
На ваш вопрос в форму ниже ответит один из ведущих авторов сайта.
Рекомендации по образу жизни
Пациентам с подтвержденным диагнозом необходимо будет изменить свой привычный уклад жизни в части физической активности и рациона питания. Также обязательно нужно будет отказаться от курения, употребления спиртного.
Они дадут индивидуальные рекомендации по подбору режима физической активности. Обычно это комплекс упражнений лечебной физкультуры, плавание в бассейне, пешие прогулки в неспешном темпе не менее 30 минут в день по 6 раз в неделю.
Особое значение для больных сердечно-сосудистыми заболеваниями имеет диета. Необходимо составить рацион питания таким образом, чтобы он состоял преимущественно из рекомендованных к употреблению продуктов.
Разрешенные продукты:
- фрукты (в частности, цитрусовые), сухофрукты (особенно, чернослив), ягоды;
- свежие овощи, зелень;
- обезжиренная молочная и кисломолочная продукция;
- мясо и рыба нежирных сортов, морепродукты;
- орехи;
- яичный белок;
- овсяная и гречневая каши.
Под запретом окажутся следующие блюда:
- жирные мясные продукты и субпродукты (колбаса, консервы);
- яичный желток;
- копченое, соленое;
- острые специи;
- кофе, крепкий чай, энергетические напитки;
- жареные продукты;
- овощи и фрукты с содержанием щавелевой кислоты (редис, щавель, крыжовник, смородина).
При необходимости может потребоваться консультация диетолога для составления меню на каждый день.
После медикаментозного лечения основная медицинская рекомендация – это ограничение физической активности. Хотя любые нагрузки – эмоциональные или физические – категорически противопоказаны, но и вести инертный образ жизни больному может быть опасно. Врач подберет специальный режим лечебной гимнастики, которую нужно выполнять, но не перенапрягаться.
Мнение эксперта
Кардиолог Вишневский Петр Леонидович
Кардиолог, врач высшей квалификации, Пермский государственный медицинский университет имени академика Е. А. Вагнера.
Найти врача с отзывами
После перенесенного заболевания человек получает инвалидность, но это не означает, что он может махнуть на себя рукой. Ему необходим постоянный уход, но главное в лечении подобных заболеваний – это любовь и участие близких людей.
После перенесенного инфаркта и при наличии кардиосклероза человеку нельзя питаться как попало и придется полностью отказаться от вредных привычек. Сейчас табак и алкоголь – злейшие враги, которые могут стать причиной гибели пациента.
В свое меню нужно включить нежирные молочные продукты, рыбу, морепродукты, водоросли, постную птицу и мясо, цитрусовые, фрукты, ягоды, свежую зелень, яичные белки, орехи, сухофрукты, бобовые, качественное растительное масло, зеленый слабый чай (особенно с лимоном), отвар плодов шиповника.
Чтобы понимать, как возникает постинфарктный кардиосклероз и как образуются рубцовые постинфарктные изменения маиокарда, следует представлять, что происходит при инфаркте. Инфаркт миокарда в своем развитии проходит несколько стадий.
Инфаркт миокарда
Первая стадия ишемии, когда клетки испытывают кислородный «голод». Это острейшая стадия, как правило, весьма непродолжительная, переходящая во вторую стадию — стадию некроза. Это стадия, на которой происходят необратимые изменения — отмирание мышечной ткани сердца. Затем наступает подострая стадия, а вслед за ней — рубцовая. Именно в рубцовую стадию на месте очага некроза начинает формироваться соединительная ткань.
Природа не терпит пустоты и словно пытается возместить погибшие мышечные волокна сердца соединительнотканными. Но молодая соединительная ткань не обладает функциями сократимости, проводимости, возбудимости, которые были свойственны клеткам сердца. Поэтому такая «замена» вовсе не равноценна. Соединительная ткань, разрастаясь на месте некроза, формирует рубец.
Развивается постинфарктный кардиосклероз в среднем спустя 2 месяца после перенесенного инфаркта. Величина рубца зависит от величины поражения сердечной мышцы, поэтому различают как крупноочаговый кардиосклероз, так и мелкоочаговый кардиосклероз. Мелкоочаговый кардиосклероз чаще представлен отдельными вкраплениями соединительнотканных элементов, вросших в мышечную ткань сердца.
Симптомы заболевания
На фоне ИБС ПИКС развивается сердечная недостаточность – один из главных симптомов заболевания. Проявление симптоматики зависит от того, в какой части миокарда произошел инфаркт. Если затронут правожелудочковый отдел, у пациента возникают характерные признаки:
- печень увеличивается, появляется болевой синдром, затрагивающий правое подреберье;
- нарушается микроциркуляция крови, органы не получают необходимый объем кислорода, из-за чего конечности приобретают сине-фиолетовый оттенок;
- в брюшине, в полостях перикарда и плевры скапливается жидкость;
- вены на шее набухают, наблюдается синдром патологической пульсации;
- возникают периферические отеки.
Симптомы левожелудочковой недостаточности выглядят следующим образом:
- у пациента возникает одышка, которая усиливается в положении лежа;
- мокроты имеют пенистую структуру, в них могут появляться кровянистые прожилки;
- усиление кашля может быть следствием отека слизистых оболочек бронхов;
- уровень переносимости физической активности снижается.
Если сократительные функции миокарда нарушены, больной может проснуться ночью от внезапного приступа астмы сердечной. После того как человек принял вертикальное положение, болевой синдром проходит в течение нескольких минут.
Бывают случаи, когда на фоне ИБС ПИКС стенки сосудов истончаются, то есть развивается аневризма. Это приводит к формированию тромба в артериях, и возникновению заболевания под названием тромбоэмболия. При этой патологии происходит повреждение сосудов головного мозга и ног. Если у пациента присутствует такой врожденный дефект, как открытое овальное окошко, кровяной сгусток может попасть в легочную артерию. Истонченные стенки сосудов могут разрываться (чаще всего при инфаркте). В этот период кардиосклероз еще не сформирован.
Методы диагностики кардиосклероза
Постинфарктный кардиосклероз проявляется признаками, характерными для хронической сердечной недостаточности. Вот их список:
- одышка;
- дискомфорт и боль в груди;
- отеки (конечностей, легких, реже – брюшной полости);
- повышенное давление;
- головокружение;
- быстрая утомляемость;
- аритмия;
- непереносимость физических нагрузок;
- отсутствие аппетита.
Часто заболевание сопровождается повышенным артериальным давлением, которое обязательно нужно устранить, так как оно увеличивает риск отека легких.
Разрешение телескопов
Шкала пикселей использует в астрономии угловое расстояние между двумя объектами на небе, которые попадают в один пиксель друг от друга на детекторе (CCD или инфракрасного чипа). Шкала s измеряется в радианах отношением пиксельного р и фокусного расстояния F из предыдущих оптики, S = P / F. (Фокусное расстояние является произведением фокусного соотношения по диаметру соответствующей линзы или зеркала). Поскольку р обычно выражается в единицах угловых секунд на пиксель, потому что 1 радиан равен 180/π*3600≈206,265 секунды дуги, из-за диаметра часто даются в миллиметрах и размеров пикселей в микрометре, что дает еще один фактор 1000, формула часто используется как s=206p/f.
Лечение
Лечение постинфарктного кардиосклероза может быть консервативным или хирургическим. Оно направлено не на ликвидацию рубца, удалить который полностью невозможно ни лекарствами, ни скальпелем хирурга, а на предупреждение прогрессирования ХСН, устранение аномалий ритма, профилактику повторных некрозов.
Образ жизни, режим труда и отдыха пересматриваются уже на этапе диагностики острого инфаркта. Вредные привычки должны быть исключены. Пациентам рекомендованы ограничение физической активности и эмоциональных перегрузок, соблюдение диеты и регулярный прием медикаментов, назначенных кардиологом.
Чтобы снизить нагрузку на сердце и затормозить атеросклероз следует ограничить объем выпиваемой жидкости и соли, изменить рацион в сторону овощей, фруктов, нежирных сортов мяса и рыбы, отказавшись от животного жира в любом виде, солений, копчений, жареных продуктов, полуфабрикатов.
При лечении постинфарктного кардиосклероза больной принимает ряд препаратов из разных групп. Обычно это:
-
- Ингибиторы АПФ — эналаприл, лизиноприл и др., которые нормализуют артериальное давление и кровоток в органах;
- Нитраты — продолжительного или быстрого действия — нитроглицерин, изосорбида динитрат, помогающие снимать приступы стенокардии и улучшающие сократительную функцию сердца;
- Бета-адреноблокаторы — метопролол, бисопролол, атенолол — устраняют тахикардию, снижают нагрузку на больное сердце, улучшают перфузию органов;
- Мочегонные — фуросемид, верошпирон, альдактон — борются с отеками, снижают нагрузку на сердце путем выведения излишка жидкости;
- Средства для улучшения метаболизма и повышения устойчивости ткани к гипоксии — инозин, препараты АТФ, калий-поляризующая смесь, милдронат, тиотриазолин;
- Витамины и микроэлементы (особенно — группы В, магний, калий);
- Антикоагулянты и антиагреганты — аспирин кардио, кардиомагнил и другие аспирин-содержащие средства, варфарин.
Большинство препаратов пациенты должны принимать пожизненно. Особенно это касается антиаритмиков, гипотензивных средств, ацетилсалициловой кислоты.
Раннее начало активной профилактики тяжелой ХСН может способствовать продлению активной жизнедеятельности и трудоспособности, а также снижает риск опаснейших осложнений.
При тяжелых формах хронической ИБС может потребоваться хирургическое вмешательство. Оно может состоять в имплантации кардиостимулятора или кардиовертер-дефибриллятора, аорто-коронарном шунтировании, стентировании, пластике сосудов при выраженной окклюзии артерий сердца атеросклеротическими бляшками. Крупные аневризмы могут быть резецированы.
Прогноз при постинфарктном кардиосклерозе всегда серьезен, так как осложнения его представляют непосредственную угрозу для жизни больного
Для замедления прогрессирования патологии важно принимать назначенные препараты, избегать стрессовых ситуаций, а главное — своевременно лечить инфаркт, не стремясь как можно быстрее покинуть клинику и приступить к привычному уровню обязанностей и работе
Больному нужно себя беречь, но отказываться от умеренных нагрузок в виде прогулки на свежем воздухе, посещений бассейна, санаторно-курортного лечения не стоит, если лечащий врач считает их безопасными. Инвалидность показана пациентам с запущенной хронической недостаточностью сердца, затрудняющей трудовую деятельность. Группа устанавливается исходя из степени нарушений трудоспособности и результатов всестороннего обследования.
История болезни: Ишемическая болезнь сердца: прогрессирующая стенокардия, постинфарктный кардиосклероз (ваша дата)…
Похожие материалы:
| История болезни: ИБС: прогрессирующая стенокардия, ПИКС (2000, 2002). Блока …Клинический диагноз: Основной: ИБС: прогрессирующая стенокардия, ПИКС (2000, 2002). Блокада передне-верхней ножки пучка Гиса. Осложнения: Хроническая аневризма передней стенки левого желудочка. НК I. Фон: Гипертоническая болезнь III стадия, риск 4. |
| История болезни: ИБС. Инфаркт миокарда. Артериальная гипертензия. Стадия I, …Клинический диагноз: Основной: ИБС. Инфаркт миокарда. Артериальная гипертензия. Стадия I, Риск II |
| История болезни: Ишемическая болезнь сердца: острый крупноочаговый Q инфарк …Клинический диагноз: Основной: Ишемическая болезнь сердца: острый крупноочаговый Q инфаркт миокарда заднебоковой стенки левого желудочка от 14.11.2016, тромболитическая терапия фортелизином 14.11.2016, коронароангиография и стентирование правой |
| История болезни: Ишемическая болезнь сердца, крупноочаговый инфаркт миокард …Клинический диагноз: Основной: Ишемическая болезнь сердца, крупноочаговый инфаркт миокарда боковой стенки левого желудочка, рецидивирующего типа, постинфарктный кардиосклероз (инфаркт миокарда от 12.12.94). Гипертоническая болезнь II стадии |
| История болезни: Крупноочаговый инфаркт миокарда передней стенки левого жел …Клинический диагноз: Основной: крупноочаговый инфаркт миокарда передней стенки левого желудочка. Осложнения основного заболевания: постинфарктный кардиосклероз. Гипертония 2 стадии. Сопутствующие заболевания: варикозная болезнь ног. |
| История болезни: ИБС. Стабильная стенокардия напряжения, ФК II. Кардиосклер …Клинический диагноз: Основной: ИБС. Стабильная стенокардия напряжения, ФК II. Кардиосклероз диффузный. Гипертоническая болезнь II стадии, степень АГ 3. Дислипидемия. Риск ССО 4. ХСН I, ФК II. Хронический панкреатит, вне обострения |
| История болезни: Гипертоническая болезнь III стадии, 4 степени риска, III с …Клинический диагноз: Основной: Гипертоническая болезнь III стадии, 4 степени риска, III степени; ИБС: нестабильная стенокардия напряжения (прогрессирующая); фибрилляция предсердий, тахисистолическая, постоянная форма. Осложнения основного диагноза: ХСН |
| История болезни: Острый инфаркт миокарда с зубцом Q, обширный инфарктКлинический диагноз: Основной: Острый инфаркт миокарда с зубцом Q, обширный инфаркт |
| Азбука ЭКГ и боли в сердце — Зудбинов Ю.И. — 2008 год — 235 с.Боли в сердце — наиболее частая жалоба, заставляющая пациентов обратиться к врачу за помощью. Причин появления указанных болей — великое множество. Это и заболевания сердца, и болезни легких, и патология органов брюшной полости, и нарушение функций |
| История болезни: ИБС: стенокардия напряжения 3 ф.к. острая коронарная недос …Клинический диагноз: Основной: ИБС: стенокардия напряжения 3 ф.к. острая коронарная недостаточность от (ваша дата), Постинфарктный кардиосклероз (инфаркт миокарда в (ваша дата)) Осложнения: Недостаточность кровообращения 1 степени. Сопутствующие |
Причины и классификация постинфарктного кардиосклероза
Постинфарктный кардиосклероз – форма ишемической болезни сердца
Кардиосклероз имеет несколько форм, но наиболее распространенной является постинфарктная его разновидность. При инфаркте некротические процессы в миокарде приводят к рубцеванию ткани. Мышечная сердечная ткань заменяется соединительной, что значительно снижает сократительную способность сердца и может привести к хронической сердечной недостаточности.
О том, как возникает постинфарктный кардиосклероз, причина смерти и прогноз при заболевании – все это расскажет врач-кардиолог. Основной причиной кардиосклероза является очаговый некроз миокарда, который возникает при инфаркте. На сердце образуются своеобразные рубцы, которые не дают желудочкам нормально сокращаться, что снижает объем перекачиваемой крови.
К кардиосклерозу может приводить не только инфаркт миокарда, но и миокардиодистрофия (дистрофические процессы и дисфункция сердечной мышцы), различные травмы грудной клетки.
В зависимости от локализации и тяжести течения заболевания выделяют три разновидности кардиосклероза:
- Очаговый. Очаговая форма кардиосклероза характеризуется точечным, очаговым поражение мышцы. Очаговый кардиосклероз встречается после инфаркта очень часто, в зависимости от обширности поражения появляются различные осложнения.
- Диффузный. При диффузной форме заболевания рубцовая ткань равномерно распределяется по всей поверхности сердечной мышцы и поражает довольно обширную часть миокарда. Эта форма кардиосклероза может развиваться при любой форме ишемической болезни сердца и чаще всего приводит к хронической сердечной недостаточности.
- С поражением клапанного аппарата. Если кардиосклероз поражает клапаны сердца, они начинают деформироваться. Клапанная недостаточность приводит к порокам сердца и прочим осложнениям.
В зависимости от обширности пораженных тканей выделяют мелкоочаговый и крупноочаговый кардиосклероз. Чем крупнее рубцы, тем больше выражена симптоматика и тем выше опасность летального исхода.
Локализация рубцов также влияет на течение заболевания. Самым опасными являются левожелудочковые рубцы, которые значительно нарушают работу сердца. Рубцы на предсердиях или перегородках считаются менее опасными.
Диагностика и симптоматика
При патологии рубцовые процессы могут затрагивать и клапаны сердца
Симптомы кардиосклероза могут проявляться в различной степени. Это зависит от локализации рубцов и разновидности болезни. Чаще всего симптомы постинфарктного кардиосклероза совпадают с клинической картиной сердечной недостаточности. У больного появляется одышка, которая поначалу беспокоит во время физической активности, а затем появляется и в состоянии покоя. Со временем симптомы усиливаются, больной начинает просыпаться ночью от сильной нехватки воздуха, что заставляет его принимать вертикальное положение.
При постинфарктном кардиосклерозе нередко наблюдается тахикардия (учащенное сердцебиение, иногда болезненное), головокружение, слабость, быстрая утомляемость. Тахикардия может возникать резко, без видимых причин и приводить к болезненным ощущениям в грудной клетке. При сильных нарушениях кровообращения наблюдается посинение конечностей, кожи вокруг губ.
При диагностике заболевания врач собирает анамнез, а затем назначает диагностические процедуры:
- ЭКГ. С электрокардиограммы начинается обследование любого сердечного заболевания. Это довольно простая, недорогая и быстрая процедура, которая позволяет с помощью сердечных импульсов оценить работу сердца, его сократительную функцию, ритм и частоту сердечных сокращения. Процедура безболезненная и занимает не больше пары минут. Результат в виде кардиограммы выдается пациенту в тот же день.
- ЭхоКГ. Процедура ЭхоКГ объединяет в себе ЭКГ и УЗИ сердца. Процедура безболезненная и занимает от 10 до 30 минут. Она проводится с помощью стандартного аппарата УЗИ. ЭхоКГ позволяет оценить не только сократительную способность сердца, но и увидеть наличие кист, опухолей, увеличение желудочков.
- Ангиография. Это метод рентгенологического исследования кровеносных сосудов с помощью контрастирующего вещества. Процедура имеет ряд противопоказаний, но является одной из самых информативных при диагностике атеросклероза и других поражений сосудов, артерий.
Перед назначением обследования врач посоветует сдать анализ крови, чтобы оценить состояние организма. Также диагностика включает в себя анализ мочи. Это позволит определить направление для дальнейшего обследования.
Кратные и дольные единицы
| Кратные | Дольные | ||||||
|---|---|---|---|---|---|---|---|
| величина | название | обозначение | величина | название | обозначение | ||
| 101 пикс | декапиксель | дапикс | dapel | 10−1 пикс | деципиксель | дпикс | dpel |
| 102 пикс | гектопиксель | гпикс | hpel | 10−2 пикс | сантипиксель | спикс | cpel |
| 103 пикс | килопиксель | кпикс | kpel | 10−3 пикс | миллипиксель | мпикс | mpel |
| 106 пикс | мегапиксель | Мпикс | Mpel | 10−6 пикс | микропиксель | мкпикс | µpel |
| 109 пикс | гигапиксель | Гпикс | Gpel | 10−9 пикс | нанопиксель | нпикс | npel |
| 1012 пикс | терапиксель | Тпикс | Tpel | 10−12 пикс | пикопиксель | ппикс | ppel |
| 1015 пикс | петапиксель | Ппикс | Ppel | 10−15 пикс | фемтопиксель | фпикс | fpel |
| 1018 пикс | эксапиксель | Эпикс | Epel | 10−18 пикс | аттопиксель | апикс | apel |
| 1021 пикс | зеттапиксель | Зпикс | Zpel | 10−21 пикс | зептопиксель | зпикс | zpel |
| 1024 пикс | иоттапиксель | Ипикс | Ypel | 10−24 пикс | иоктопиксель | ипикс | ypel |
| применять |
3 Симптоматические проявления
При мелкоочаговом процессе болезнь часто бессимптомна. Атеросклеротический и постинфарктный кардиосклероз одинаковы по клинической картине:
- некоторое время симптомы могут отсутствовать, не проявляя себя, потом возникают давящие боли в области сердца;
- усиление и учащение сердцебиения (тахикардия);
- одышка;
- нарушения ритма с ощущением замираний сердца, перебоев;
- асциты;
- отеки конечностей, причем такие, что человек не может работать;
- снижение аппетита до полного его отсутствия и работоспособности;
- артериальная гипертензия (АГ).
На более поздних этапах болезни присоединяются головокружения и обмороки.
Одышка часто является первым звонком. Сначала возникает при физической нагрузке, потом появляется и в состоянии покоя; если в положении лежа — это ортопноэ. Она говорит о повышении давления в легочном круге кровообращения, чаще возникает ночью. Нужно придать больному сидячее положение, тогда одышка проходит через какое-то время, обычно в течение 20 минут. Одышка часто сочетается с сухим кашлем.
Отек легких возникает при левожелудочковой недостаточности, при правожелудочковой отмечаются отеки на ногах, цианоз ногтей, носогубного треугольника, набухание шейных вен, увеличение печени. Отеки на ногах свидетельствуют о застое в большом круге кровообращения. Сначала они бывают по утрам, позже — в течение всего дня, со стоп переходят на другие участки ног. В далеко зашедших случаях развивается гидроторакс, гидроперикард, нарушения ритма. Наиболее частые признаки: мерцательная аритмия, экстрасистолии, блокады, пароксизмальная тахикардия и полная AV- блокада. Приступ стенокардии при этом может развиться спонтанно. Аритмии всегда повышают риск тромбообразования.
Диагностика
Оно позволяет определить размеры камер, толщину стенки, наличие аневризмы и процент пораженных областей, не участвующих в сокращении. Кроме того, с помощью специальных расчетов можно установить фракцию выброса левого желудочка, которая является очень важным показателем и влияет на лечение и прогноз заболевания.
На ЭКГ можно зарегистрировать признаки перенесенного инфаркта миокарда, сформировавшейся аневризмы, а также различные нарушения ритма и проводимости. Этот метод тоже является диагностически значимым.
При рентгенографии органов грудной клетки можно заподозрить расширение левых отделов сердца, однако информативность этого метода довольно низкая. Чего нельзя сказать о позитронно-эмиссионной томографии.
Для определения степени атеросклеротического процесса, проводят ангиографию коронарных артерий. Ее выполняют путем введения рентген-контрастного вещества непосредственно в область предполагаемого поражения. Если наполнить препаратом левый желудочек, то можно снять вентрикулографию, которая позволяет более точно посчитать фракцию выброса и процент рубцовой ткани.
Алгоритм диагностики постинфарктного кардиосклероза включает анализ анамнеза, проведение электрокардиографии, УЗИ сердца, ритмокардиографии, ПЭТ сердца, коронарографии и др.
Физикальное обследование при постинфарктном кардиосклерозе выявляет смещение верхушечного толчка влево и вниз, ослабление первого тона на верхушке, иногда – ритм галопа и систолический шум на митральном клапане. При рентгенографии органов грудной клетки определяется умеренное увеличение сердца, преимущественно за счет левых отделов.
Данные ЭКГ характеризуются очаговыми изменениями после перенесенного инфаркта миокарда (при отсутствии повышения активности ферментов), а также диффузными изменениями миокарда, гипертрофией левого желудочка, блокадой ножек пучка Гиса. Для выявления преходящей ишемии используются нагрузочные пробы (велоэргометрия, тредмил-тест) или холтеровское мониторирование.
Информативность эхокардиографии в отношении постинфарктного кардиосклероза чрезвычайно высока. Исследование обнаруживает хроническую аневризму сердца, дилатацию и умеренную гипертрофию левого желудочка, локальные или диффузные нарушения сократимости.
При вентрикулографии может определяться нарушение движения створок митрального клапана, свидетельствующее о дисфункции сосочковых мышц.
При этом рентгенологическая картина может варьировать от неизмененных коронарных артерий до трехсосудистого поражения.
Виды кардиосклероза
Существуют следующие формы патологии:
- очаговая;
- диффузная;
- с поражениями клапанного аппарата.
Диффузное поражение наблюдается не столько после острого инфаркта, сколько при хронической форме ИБС. Рубцовая ткань распространяется равномерно по всему миокарду.
Поражение клапанного аппарата при этой патологии происходит крайне редко. Все объясняется очень просто – клапанный аппарат и сам имеет строение, напоминающее соединительную ткань.
Атеросклеротические рубцы после перенесенного острого инфаркта зачастую очаговой формы. Но такая же степень поражения может быть при миокардите локализованного течения. При постинфарктном кардиосклерозе очаги образования соединительной ткани четко очерчены и не выходят за рамки некроза.
Постинфарктные факторы, влияющие на степень очагового поражения
https://youtube.com/watch?v=cEEvagli7h8
Следует отметить, что тяжесть состояния, а следовательно и очагового поражения ткани сердца, будет напрямую зависеть от степени тяжести перенесенного инфаркта.
- Глубина некроза. Патологическое поражение миокарда может носить поверхностный характер, а может поражать всю толщину сердечной мышцы.
- Размер. Крупноочаговый кардиосклероз вызывает более яркую клиническую картину, нарушение функций органа значительно. Такое поражение может быть смертельно опасным.
- Локализация очага некроза. Поражение стенок предсердий либо межжелудочковых перегородок несут меньшую опасность и большие шансы на частичное восстановление функций органа. А вот локализация очагов некроза на стенках левого желудочка крайне опасна.
- Число очагов поражения. Именно от количества участков, пораженных некрозом, будет напрямую зависеть прогноз на жизнь и восстановление.
Если атеросклеротические очаги поражения локализовались в проводящих пучках сердца, то функциональные нарушения будут самыми тяжелыми, восстановление без проведения экстренной хирургической помощи практически невозможно. Но прискорбно также и то, что даже кардинальное оперативное лечение может не дать результатов.
В современной медицине рассматривается несколько разновидностей подобного заболевания:
- очаговая – замещение соединительной тканью наблюдается лишь на некоторых участках миокарда;
- диффузная – сердечная мышца полностью подвергается замещению тканей. Рубцовое поражение распространяется равномерно и повсюду;
- с вовлечением в патологию клапанного аппарата – наиболее редкая разновидность заболевания.
Очаговая форма недуга имеет собственное разделение, отчего выделяют:
рассеянный или мелкоочаговый постинфарктный кардиосклероз – во время диагностики выражается в небольших штрихах, полосках или участках, имеющий белесоватый оттенок. Такой зачастую развивается на фоне атрофии или дистрофии тканей сердца; крупноочаговый постинфарктный кардиосклероз – отличается тем, что обладает неблагоприятным прогнозом – это объясняется сложностью лечения
В поражённой области нередко формируется аневризма, отчего немаловажное значение имеет место его локализации
Тяжесть протекания патологии и степень выраженности симптоматики зависит от нескольких факторов, на которые обращают внимание кардиологи во время диагностики. Таким образом, болезнь может также разделяться по таким критериям:
- глубина некротического поражения – поверхностная или трансмуральная. Во втором случае происходит распространение некроза на все слои мышечной стенки;
- локализация очага некроза – стенки предсердий, межжелудочковые перегородки, стенки левого или правого желудочка. Наиболее опасным считается поражение левого желудочка;
- общее количество образовавшихся очагов – единичные (зачастую крупные) и множественные (наиболее часто бывают мелкими).
В медицине существуют различные классификации поражений сердечной мышцы, которые объединены под общим наименованием «кардиосклероз». Одной из таких классификаций является разделение по распространенности патологического процесса на:
- очаговый кардиосклероз;
- диффузный кардиосклероз.
ЭТАПНЫЙ ЭПИКРИЗ
Больной x 66 лет поступил в 1 терапевтическое отделение 3 городской клинической больницы 21 апреля 1998 года со следующими жалобами: боли за грудиной сжимающего характера, приступообразные, возникающие после минимальной физической нагрузки, сопровождающиеся страхом смерти, тревогой, не купирующиеся нитроглицерином. Кроме того, больного беспокоили перебои в работе сердца, головная боль после приема нитроглицерина и одышка с затруднением вдоха при физической нагрузке. Из анамнеза известно, что в январе 1997 года больной перенес инфаркт миокарда, после которого периодически возникали приступы стенокардии. Больной постоянно принимал капотен, анаприлин, для купирования приступов нитроглицерином не пользовался. Количество приступов начало нарастать по силе и продолжительности с осени 1997 года. 18 апреля приступы стали очень частыми (до 10-15 в сутки) и интенсивными, появилось ощущение перебоев в работе сердца. Состояние ухудшалось, нитроглицерин перестал оказывать действие и 21 апреля больной вызвал бригаду СМП, которая доставила его в 3 городскую больницу.
В анамнезе имеется указание на перенесенный 20 лет назад приступ почечной колики, после которого был поставлен диагноз мочекаменной болезни. Кроме того, в стационаре больной предъявил жалобы на интенсивные боли в поясничной области. У больного в анамнезе также имеются эпизоды повышения артериального давления до 160-180/110-100 мм рт ст.
На основании предъявленных жалоб, анамнестических данных, результатов объективного обследования, лабораторных и инструментальных исследований был поставлен диагноз:
Основной:
ИБС, постинфарктный кардиосклероз (от января 1997 года, поражение задней стенки левого желудочка), прогрессирующая стенокардия напряжения, синусовая аритмия, недостаточность кровообращения 1 степени.
Фоновый:
Гипертоническая болезнь II стадии? Симптоматическая почечная артериальная гипертензия?
Сопутствующее заболевание:
Мочекаменная болезнь в стадии обострения.
Назначено лечение гепарином, аспирином (антикоагулянтная и антиагрегантная терапия), b-блокатор анаприлин, антагонисты кальция верапамил и коринфар.
После 2 недель терапии состояние больного улучшилось: приступы загрудинной боли возникают значительно реже (3-4 раза в неделю) они стали менее интенсивными, перебоев в работе сердца нет.
Больному рекомендовано продолжение лечения в стационаре, а также проведение дополнительных исследований для выяснения природы артериальной гипертензии.
Необходимо провести курс лечения мочекаменной болезни, либо решить вопрос об оперативном вмешательстве.
После выписки рекомендуется продолжать лечение комбинацией антиангинальных препаратов (их количество будет определено в зависимости от достигнутого функционального класса стабильной стенокардии.
Кроме того, больному необходимо продолжать наблюдение у участкового терапевта, скорректировать диету для предупреждения прогрессирования атеросклероза (исключить продукты, богатые холестерином).
ПИКС
Найдено (41 сообщение)
-
кардиолог
13 февраля 2018 г. / Светлана… / Барнаул -
У моего мужа такой диагноз: ИБС, ПИКС 14.01.2016, ЧТКА со стентированием п/з ПНА от 27.01.2016, ХСН 1, 2 ФК . в это же время было проведено стентирование , полная ликвидация стеноза. На данный момент все вроде бы благополучно, но по результатам … открыть
-
кардиолог
22 марта 2016 г. / ирина / свердловская область михайловск -
Здравствуйте мой диагноз основной-нестабильная стенокардия прогрессирующая без стенок покоя первичная-1В ПИКС без Q передне-боковой январь 2009 СтентированиеПНА январь 2009 Ангиопластика в стенте ПНА май 2009/дистальнее стента и между стентами/ КАГ 16. … открыть
-
кардиолог
6 января 2016 г. / Сергей / Омск -
Здравствуйте, мне 66 лет. Мой диагноз ИБС: атеросклеротическая болезнь сердца. Персистируящая форма фибрилляции предсердий. ВКДС.ПИКС 2004,2009г. Гипертоническая болезнь 3 стадия, риск 4. Недостаточность АК. ХСН IIа ФК II, декомпенсация. Десциркуляция … открыть
-
кардиолог
20 апреля 2015 г. / вера / ростов -
… ,паника-нечем дышать.дрожь начинается,сушит во рту,тахикардия.это особенно происходит,в транспорте.есть проблемы с сердцем—на экг-пикс,поражен миокард рубцами по передней и задней стенке.в бсмп 2,очень умна вас сказала—нет инфарктов,их доказать надо на … открыть
-
кардиолог
15 апреля 2014 г. / Роза / Краснодар -
… масса тела (ИМТ-27 кг/м2)
ИБС. Пароксизмальная фибрилляция предсердий (срыв ритма от14.06.13). Стенкардия напряжения 3 фн кл. (ПИКС (1999г). ХСН 2 В-3 фн кл. Гипертоническая болезнь 3 ст. риск 4.ДЭП 2 ст., переноенный ОНМК в ПСМА (2013г.)
Хронический … открыть
-
кардиолог
13 апреля 2014 г. / Валентина… / г. Онега -
… ФК 2-3. Стенозирующий атеросклероз коронарных артерий. КАГ. Агиография дуги аорты 10.12.2013г. тандемный стеноз ПМЖА 30%.ПИКС(ОИМ2007г) со снижением сократительной способности миокарда. Нарушение ритма сердца по типу одиночной.бигемении. парной желудочной … открыть
-
кардиолог
3 февраля 2014 г. / Татьяна / Уфа -
Добрый день, доктор! Моему пожилому отцу с диагнозом ИБС: ПИКС. Артериальная гипертония 3 ст. Параксизм.форма фибрилляции предсердий: тахисистолический вариант. Экстрасистолическая аритмия, — назначает курсами: кордарон-конкор-небилет. Слышал, что есть … открыть
-
кардиолог
30 января 2014 г. / Татьяна / Екатеринбург -
Добрый день! Моему любимому папе 71 год. 2 года назад делали АКШ — 4 шунта. Диагноз на сегодняшний день такой. ИБС: ПИКС (передневерхушечн. обл. левого жел. с Q-зубцом). Арт.гипертония 3 ст., 2 ст., риск 3. ХСН 2-3 ф.кл. по NYHA. Параксизм.форма … открыть
-
кардиолог
23 декабря 2013 г. / Ирина / Рязань -
Принципиально ли различие между препаратами физиотенз и тензотран? Можно ли одно заменить другим? Диагноз — стенокардия, ИБС, ПИКС. Вечернее давление от 170 до 220. открыть
-
кардиолог
12 декабря 2013 г. / Светлана… / Хабаровск -
… диагноз ВПС,Аневризма МПП,Гемодинамическая стенокардия.Постинфарктный кардиосклероз(ИМ 2013г).ХСН1 ст,ФК2.Пароксизмальная неустойчивая тахикардия.ПИКС.Мне 42 года На сколько это серьёзно.Сейчас у меня сохраняется одышка,тахикардия,быстрая утомляемость … открыть
Диагностика: главные методы
Полностью вылечить постинфарктный кардиосклероз, к сожалению, невозможно.
Лечение направлено на то, чтобы остановить дальнейшее ухудшение состояния пациента и, по возможности, продлить ему жизнь.
Терапия позволяет:
- затормозить распространение зоны рубцевания;
- стабилизировать ритм сердца;
- улучшить кровоснабжение;
- сохранить состояние оставшихся здоровых клеток миокарда и предотвратить их некроз;
- предотвратить развитие осложнений, приводящих к смерти больного.
Медикаментозное
Лекарственные препараты выписывает врач-кардиолог с учетом характера течения болезни конкретного пациента и наличия сопутствующих заболеваний. Лечение комплексное и подразумевает прием лекарственных средств нескольких групп для достижения различного эффекта.
Больному назначают:
- Ингибиторы АПФ – для снижения артериального давления и улучшения кровообращения (Капотен, Эналаприл, Лизиноприл).
- Нитраты – для снятия болевого синдрома в сердце и устранения эпизодов стенокардии (Нитроглицерин, Нитросорбид).
- Гликозиды – для улучшения способности миокарда сокращаться и снижения ЧСС (Дигоксин).
- Бета-адреноблокаторы – для снижения артериального давления и устранения тахикардии (Метопролол, Анаприлин, Бисопролол).
- Антиагреганты – для разжижения крови и предотвращения образования тромбоза (Ацетилсалициловая кислота, Кардиомагнил).
- Диуретики – для выведения излишней жидкости из организма и профилактики отеков (Фуросемид, Верошпирон, Клопамид).
- Препараты, улучшающие метаболизм миокарда (Рибоксин, Панангин, Милдронат, витамины группы В).
Продолжительность курса терапии также определяет лечащий врач, но пациенту нужно настроиться на то, что принимать лекарства надо всю оставшуюся жизнь.
Хирургическое
Оперативное вмешательство может быть следующее:
- АКШ (или аортокоронарное шунтирование) – операция направлена на возобновление кровотока в сосудах сердца за счет установки специальных протезов (шунтов). Шунтирование, по сути, является созданием обходного пути вместо поврежденной сосудистой зоны. Одновременно с установкой шунта осуществляют иссечение истонченной стенки миокарда.
- Баллонная ангиопластика и стентирование коронарных артерий – операция заключается в расширении сосудистого участка, который сузился из-за развития патологии. Достигается расширение с помощью раздувания специального баллончика, введенного в сосуд и установки стента – каркаса, который вставляется в просвет коронарного сосуда.
В результате хирургического лечения у пациентов улучшается кровоснабжение сердца, устраняется признаки ишемии, повышается процент выживаемости. Такие операции проводятся с применением общего наркоза и подключением пациента к аппарату искусственного кровообращения.
При тяжелых формах аритмии больному показана операция по установке электрокардиостимулятора или дефибриллятора-кардиовертера.
Комплексное обследование включает в себя процедуру забора крови для биохимического исследования.
- биохимия крови;
- обзорный тип рентгенограммы легких, благодаря которой определяется недостаточность левого желудочка;
- Эхо-КГ, выясняющая расположение патологического процесса;
- холтеровское обследование на протяжении суток, посредством которого выясняется сердечный ритм;
- СМАД, предусматривающий измерения давления в артериях в течение 24 часов;
- ангиография.
Причины развития заболевания
Постинфарктный кардиосклероз – это самостоятельная форма ишемической болезни сердца, при которой рубцовое замещение мышечной ткани происходит в результате инфаркта миокарда. Такой диагноз выставляется спустя 2-4 месяца после инфаркта, т.е. процесс рубцевания завершится полностью.
Как не трудно догадаться из названия, основной причиной постинфарктного кардиосклероза является инфаркт миокарда. Но это не единственная причина, такая форма кардиосклероза также развивается в результате травмы сердца и миокардиодистроии. Но это не единственная причина, постинфарктный кардиосклероз также развивается в результате травмы сердца и миокардиодистрофии. Но такие случаи встречаются намного реже.
Патогенез
Инфаркт миокарда – это острое нарушение кровоснабжения участка сердечной мышцы. Если вовремя не предпринять никаких мер, то на этом месте образуется очаговый некроз. В последствие он замещается соединительной тканью, которая заполняет имеющийся дефект. Величина таких участков и их положение будут определять тяжесть постинфарктного кардиосклероза.
Соединительная ткань не способна сокращаться и не может проводить электрические импульсы, поэтому нарушается внутрисердечная проводимость, могут возникать аритмии, уменьшении фракции сердечного выброса. В процессе компенсации этих недостатков происходит гипертрофия миокарда, расширение камер сердца, может возникать сердечная недостаточность.
Клиника постинфарктного кардиосклероза будет зависеть от места локализации некроза и его размером и глубиной распространения в сердечную мышцу. Другими словами, чем больше участок рубцовой ткани, тем хуже функциональная активность миокарда и тем выше вероятность развития сердечной недостаточности или аритмии.
Одним из наиболее часто встречающихся симптомов постинфарктногокардиосклероза является одышка. Сначала она беспокоит больных только при физической нагрузке, но по мере нарастания сердечной недостаточности она появляется и в покое. Одышка может возникать и в положении лежа, такое состояние носит название ортопоноэ, оно возникает из-за перераспределения крови вен брюшной полости и нижних конечностей.
https://youtube.com/watch?v=LClCMMW5KX8
Если очаги соединительной ткани располагаются в проводящей системе сердца, то возникают различного рода нарушения сердечного ритма, причем размер кардиосклероза здесь практически не имеет значения. Крупноочаговый кардиосклероз в этом случае будет иметь сходную симптоматику с незначительным по размеру повреждением ткани миокарда.
При диагностике постинфарктного кардиосклероза врач опирается на анамнез пациента, а также назначает ряд диагностических исследований. Как правило это ЭКГ, УЗИ сердца, при необходимости проводят ритмокардиографию, коронарографию, нагрузочные пробы, холтеровское мониторирование.
Для этого могут назначаться следующие препараты:
- Ингибиторы АПФ.
- Нитраты.
- В-адреноблокаторы.
- Дезагреганты.
- Препараты, направленные на нормализацию метаболизма.
Лечение может проходить как консервативно, когда пациент принимает назначенные препараты в виде таблеток дома, и инфузионно, когда пациент получает назначенные препараты в виде внутривенных капельных вливаний .
Пациенты с постинфарктным кардиосклерозом должны осознавать, что всю дальнейшую жизнь им придется придерживаться строгих правил:
- Ограничение физической и эмоциональной нагрузки.
- Постоянный прием лекарств, которые им назначил врач.
- Соблюдение определенной диеты.
- Отказ от курения и чрезмерного употребления алкоголя.
Тяжелое течение постинфарктного кардиосклероза решается вопрос об операции. В медицинском центре ГарантКлиник лечением пациентов, имеющих заболевания сердца занимается главный врач, кардиолог, терапевт Георгий Карапетович Антанян. Его обширная практика, большой опыт, а также диагностические возможности центра позволяют проводить максимально эффективное лечение, насколько это позволяет ситуация. В любом случае, мы сделаем все возможное, чтобы сохранить здоровье каждого нашего пациента.
О стоимости наших услуг Вы можете узнать в разделе Цены
Основными причинами развития кардиосклероза у взрослых больных являются следующие болезни и состояния:
- инфаркт миокарда;
- миокардиодистрофия;
- травмы сердца.
При этом заболевании отмирающая мышечная ткань заменяется соединительной, сердечная стенка истончается, а желудочек становится больше из-за повышенной нагрузки. Больной страдает от симптомов сердечной недостаточности и ИБС.
Симптоматика
Признаки заболевания не уникальны и характерны для всех проявлений сердечной недостаточности. Больной жалуется на следующие симптомы:
- боли и чувство сдавливания в грудной клетке;
- одышка;
- гипертоническая болезнь;
- отечность конечностей (реже живота);
- аритмия;
- головокружения;
- слабость, больной быстро устает, не может работать физически;
- пониженный или отсутствующий аппетит.
При наличии большого рубца больному трудно элементарно двигаться, для него проблемой становится даже движение по лестнице. Особую опасность представляет гипертония, потому что может стать причиной смертельно опасного отека легких.