Желудочковая аритмия
Содержание:
Описание наджелудочковой аритмии
Наджелудочковая аритмия (НЖА) еще определяется как предсердная или суправентрикулярная. Источник распространения внеочередных сокращений находится в предсердиях, то есть над желудочками, отсюда и название патологии.
В основе образования НЖА лежит формирование патологического очага триггерной активности, который посылает периодические внеочередные импульсы. В некоторых случаях электрический сигнал передается по предсердиям или в атриовентрикулярном узле по механизму reentry, тогда наблюдается циклическое распространение импульса, приводящий к ускорению сердечной деятельности.
Развитие наджелудочковой аритмии может происходить на фоне сердечно-сосудистых заболеваний, что характерно для пожилого возраста, или же без видимых клинических признаков во время становления организма, то есть у детей и подростков.
Если патология связана с другими сердечно-сосудистыми расстройствами, тогда важно регулярно проходить осмотры у кардиолога. В противном случае придется узнать, чем опасна наджелудочковая аритмия, на собственном опыте

Традиционное лечение
Желудочковую аритмию довольно сложно вылечить, а тактика назначения лечебной терапии определяется факторами, которыми было вызвано патологическое состояние. Легко можно справиться лишь с экстрасистолией 0 класса, которая себя не проявляет (если у человека никаких интра- и экстракардиальных патологий не было обнаружено, лечение могут вовсе не проводить).
Если же желудочковая аритмия имеет хорошо выраженную клиническую картину, назначают лечебную терапию, направленную на сохранение электролитического баланса и контроля над уровнем артериального давления.
Чтобы избежать серьезных обострений во время лечения, стоит избегать таких факторов, как:
- Сильная психоэмоциональная нагрузка.
- Злоупотребление алкоголем.
- Курение.
Помимо лекарственных препаратов, больному нужна правильная диета, которая будет содержать значительные количества солей калия. Умеренное повышение физических нагрузок окажет положительный эффект в борьбе с гиподинамией.
В состав антиаритмической терапии включены такие группы препаратов:
- Блокаторы быстрых натриевых каналов. Препараты этой группы, в свою очередь, подразделяются на класс 1А, 1В и 1С, выбор между которыми уже будет зависеть от переносимости лекарства больным, необходимого уровня биодоступности, периода полувыведения и побочных действий средств.
Уровень смертности у больных, которые перенесли инфаркт миокарда и принимали лекарственные препараты, повышен, что было доказано клиническими исследованиями.
- Бета-адреноблокаторы. Понижают функции всех 4-х основных функций сердца: автоматизм, проводимость, возбудимость (сократимость) и рефрактерность.
- Амиодарон и Сотолол. Используют только в крайних случаях, когда аритмия уже напрямую угрожает жизни человека.
- Блокаторы кальциевых каналов. Используют только при строгом назначении в связи с факторами, которые спровоцировали аритмию, и в малых дозах.

Радиочастотную абляцию (РЧА) при желудочковой аритмии назначают не каждому больному, а лишь тем людям, которым медикаментозное лечение не помогло, и у них наблюдают мономорфную желудочковую экстрасистолию. РЧА представляет собой катетерную операцию малого риска, которая отлично помогает восстановить сердечный ритм больным. Проводят вмешательство под рентгенологическим контролем.
Также людям с желудочковой аритмией могут произвести имплантацию кардиовертеров-дефибрилляторов. Чаще используется, если жизни пациента угрожает внезапная сердечная смерть.
Народные средства
Народные средства также могут помочь в борьбе с желудочковой аритмией, но стоит понимать, что их прием не может самостоятельно излечить от серьезного патологического состояния, и принимать средства народной медицины стоит лишь после того, как посоветуетесь с лечащим врачом.
Рецепты, которые могут помочь при лечении желудочковой аритмии:
- Настой валерианы. Благодаря седативному воздействию растения его могут использовать люди, жизнь которых по тем или иным причинам связана с частыми стрессовыми ситуациями. Чтобы приготовить настой, необходимо 1 столовую ложку корней валерианы залить стаканом кипятка. Дальше даем настояться в темной посуде 12 часов, процеживаем, и можно употреблять по 1 столовой ложке 3 раза на день.
- Настой василька. Особо эффективно средство для борьбы с острыми приступами желудочковой аритмии. Чтобы приготовить настой необходимо 1 столовую ложку синих васильков залить 200 мл кипятка. Дальше настаиваем жидкость в плотно закрытой емкости, процеживаем и храним в затемненном месте. Употреблять по 10-15 минут до трапезы по четверти стакана. Лучше всего использовать в день, когда случился приступ аритмии.
- Настой прострела. Растение оказывает положительный эффект на сердечную деятельность. Для приготовления настоя 2 чайные ложки прострела залить 1 стаканом кипяченой воды и дать настоятся жидкости 12 часов. После процеживаем средство и храним в затемненном уголке. Принимать по трети стакана 3 раза на день.
- Настой календулы. Оказывает положительное действие при нарушениях сердечного ритма. Для приготовления настоя 2 чайные ложки календулы залить двумя стаканами горячей воды. Далее даем настояться час и процеживаем полученную жидкость. Принимать средство необходимо по полстакана 4 раза на день.
Лечение
В последние годы лечение аритмий значительно изменилось. Основная причина — введение и улучшение инвазивного лечения. Однако не следует забывать о еще важных методах терапии первой линии.
Основным принципом хронического лечения желудочковых аритмий является компенсация факторов, которые могут способствовать его возникновению. Примером этого является выравнивание нарушений электролита, таких как, например, дефицит калия или магния.
За лечением следует правильное добавление
Также может быть важно изменить свой образ жизни — уменьшить стресс, улучшить количество и качество сна, исключить никотин и другие стимуляторы
Фармакотерапия также используется для лечения аритмии. Наиболее широко используемыми препаратами являются бета-блокаторы и амиодарон.
В случае желудочковой аритмии от ишемической болезни, особенно частым после инфаркта миокарда, niebagataleną роль реваскуляризации для улучшения коронарного кровообращения — ангиопластика коронарных артерий, сердечной хирургии и аортокоронарное шунтирование, или в просторечии как «обойти».
В случае неэффективности антиаритмической фармакотерапии можно применять инвазивное лечение — перкутанную абляцию. Абляция — это процедура, связанная с разрушением аритмии. Таким образом, он вызывает постоянное лечение.
Абляция непосредственно предшествует электрофизиологическое исследование (EPS), который направлен точно диагностировать тип аритмии и найти огнь, отвечающий за его содержание.
Вся процедура обычно проводится под местной анестезией под контролем рентгеновского излучения.
Периферийные венозные и артериальные сосуды вводят специальные диагностические электроды и надлежащий абляционный электрод в сердце. Конец последнего нагревается (с использованием радиочастотного тока), что приводит к разрушению области вызывающей специфическое нарушение ритма. Для этого также можно использовать охлаждаемый электрод. Затем мы говорим о так называемых криоаблации.
Абляция характеризуется высокой эффективностью, но иногда для достижения длительного эффекта необходимо повторить процедуру несколько раз.
Вышеуказанные методы предназначены прежде всего для предотвращения возникновения аритмий. Совершенно другая проблема заключается в прерывании атаки желудочковой тахикардии.
Если тахикардия гемодинамически нестабильна, то есть она сопровождается отеком легких, значительным падением артериального давления, болью в клетке или нарушениями сознания, необходимо провести электрическую кардиоверсию — обеспечить электрический удар поверхности тела пациента, чтобы восстановить нормальный сердечный ритм.
При отсутствии симптомов гемодинамической нестабильности можно использовать фармакологическое лечение, например, инфузию амиодарона.
Сердечная остановка (в ходе фибрилляция предсердий или желудочковой тахикардии без наличия импульса) является показателем немедленной сердечно-легочной реанимации с дефибрилляцией как можно скорее. Все длительные симптомы, которые могут указывать на предполагаемые аритмии требуют срочной помощи.
Предлагаем вам ознакомится со статьей: ➫ Что принимать при аритмии сердца — лекарства для укрепления сердца
https://youtube.com/watch?v=8dtkqa8eSnU
Элемент желудочковой аритмии — особенно фибрилляция желудочков и тахикардия — является имплантируемым кардио-дефибриллятором (ICD).
Это устройство, состоящее из специальной «банки», содержащей батарею, электронную схему и электроды, расположенные внутри сердечных полостей. Задача МКБ — выявить опасные для жизни аритмии и прервать их кардиоверсией, дефибрилляцией или быстрой стимуляцией.
Классические показания к имплантации кардиовертер-дефибрилляторных пациентов включают предыдущий эпизод фибрилляция предсердий или гемодинамически нестабильной желудочковой тахикардии и стойкая пост-инфарктная симптоматическая сердечная недостаточность с уменьшенной фракцией выброса
Внимание!Информация, размещенная на этой странице, предоставлена исключительно в ознакомительных целях и не является руководством для самолечения
Предлагаем вам ознакомится со статьей: ➫ Что поможет от аритмии при стрессе на работе ➫ Причины Нарушения ритма сердца (аритмия сердца) ➫ Стенокардия Принцметала, вызывающая рецидив VT у пациента ➫ Синдром аритмии: симптомы, причины и прогноз ➫ Как диагностируется фибрилляция предсердий (мерцательная аритмия) ➫ Диагноз саркоидоз, все что нужно знать о болезни ➫ Лечение лимфедемы, все что нужно знать о симптомах и лечении болезни ➫ Почему аритмия сердца возникают после еды?
https://youtube.com/watch?v=C2XLH960U1s
Симптомы
Все виды экстрасистолии могут проявляться подобно другим разновидностям аритмий. Основными симптомами являются:
- ощущение сбивающегся сердцебиения;
- боли или дискомфорт в грудной клетке;
- одышка;
- головокружение;
- общая слабость тела, слабость в конечностях, предобморочные состояния или обмороки;
- повышенная потливость.

Одновременно с симптомами НЖА проявляется симптоматика основного заболевания, спровоцировавшего нарушение сердцебиения. Это могут быть не только заболевания кардиоваскулярной системы, но и нервной. Из возможных симптомов можно выделить следующие:
- повышенное артериальное давление;
- пульсация или напряжение в височной области;
- жар или озноб;
- тревожность;
- эмоциональная неустойчивость;
- сбивающееся неравномерное дыхание;
- эпизоды стенокардии или невралгии;
- шум в ушах.
Важно! При появлении сопроводительной симптоматики обязательно необходима консультация врача с вопросом об уточнении основного диагноза.
При определённых отклонениях, которые необходимо диагностировать, аритмические эпизоды могут проявляться даже в состоянии абсолютного покоя. А иногда аритмические эпизоды усиливаются в горизонтальном положении после приёма пищи.
В некоторых случаях экстрасистолия может протекать без явных симптомов, а также при отсутствии иных отклонений в работе сердечной мышцы. Эпизоды НЖА встречаются и у здоровых людей.
Симптомы

Симптомы экстрасистолии, независимо от причин возникновения заболевания, не всегда ярко выражены. Чаще всего больные жалуются на:
- Сбои в работе сердца (может возникать ощущение, что сердце будто переворачивается в грудной клетке);
- Слабость, дискомфорт;
- Повышенную потливость;
- «Приливы» жара;
- Нехватку воздуха;
- Раздражительность, чувство страха и тревоги;
- Головокружение. Частые экстрасистолы могут сопровождаться головокружениями. Это происходит в связи с уменьшением объема выброса крови сердечной мышцей и, как следствие, кислородным голоданием в клетках головного мозга.
Экстрасистолия может являться признаком других заболеваний. Например, экстрасистолия при вегето-сосудистой дистонии (ВСД) бывает вызвана нарушением автономной регуляции сердечной мышцы, повышенной активностью парасимпатической нервной системы, и потому может возникать и при физических нагрузках, и в спокойном состоянии. Сопровождается она именно симптомами расстройства нервной системы, то есть тревогой, страхом, раздражительностью.
Экстрасистолия, возникающая при остеохондрозе, связана с тем, что, при заболевании, между позвоночными дисками происходит сдавливание нервных окончаний и кровеносных сосудов.
У беременных женщин тоже достаточно часто фиксируют появление экстрасистол. Обычно экстрасистолии при беременности возникают при переутомлении или анемии, а также если у женщины были проблемы с щитовидной железой, сердечно-сосудистой и бронхо-легочной системами. Если беременная чувствует себя хорошо и никаких жалоб не предъявляет, то в этом случае лечение не требуется.
Экстрасистолия после еды – тоже не редкость. Она является функциональной и обычно лечения не требует. Такая экстрасистолия связана с парасимпатической нервной системой и возникает, если человек, после употребления пищи, принял горизонтальное положение. После еды частота сердечных сокращений уменьшается, и сердце начинает включать свои компенсаторные возможности. Происходит это как раз за счет лишних, внеочередных ударов сердца.
Причины развития патологии
Заболевание относится к полиэтиологическим состояниям. Его развитие провоцирует воздействие большого количества факторов.
Для удобства проведения диагностики и назначения лечения все факторы были поделены на 2 группы:
- Сердечные патологии.
- Экстракардиальные (не сердечные) причины.
Болезни сердца
Развитие желудочковой аритмии может быть результатом прогрессирования различных заболеваний сердца, к которым относятся:
- Ишемическая болезнь – патология, которая сопровождается постепенным ухудшением питания тканей сердца, обычно на фоне атеросклероза сосудов (откладывание холестерина с образованием бляшек, уменьшающих просвет артерии).
- Инфаркт миокарда – гибель участка сердечной мышцы различной локализации, спровоцированная резким прекращением поступления крови, обычно на фоне закупорки артерии тромбом.
- Кардиосклероз – замещение миокарда и структур проводящей системы (нервные узлы и волокна) соединительной тканью, которое является результатом некроза или ишемии тканей. При этом часто нарушается внутрижелудочковая проводимость.
- Гипертоническая болезнь – систематическое повышение уровня системного артериального давления, которое приводит к гипертрофии (увеличение в объеме) миокарда с последующей дилатацией (растягивание стенок) и нарушением ритма сокращений.
- Кардиомиопатия – нарушение метаболизма в клетках сердечной мышцы.
- Воспалительная патология, затрагивающая сердечную мышцу, внутреннюю поверхность (эндокард) и поверхностный листок сердца (перикард).
- Легочная гипертензия – повышение давления в малом кругу кровообращения, приводящее к гипертрофии и дилатации правого желудочка.
- Различные пороки сердца, которые имеют врожденное или приобретенное происхождение.
- Хроническая сердечная недостаточность (ХСН).
Развитие желудочковой аритмии на фоне сердечной патологии ухудшает прогноз.
Другие причины
Выделяется ряд состояний, на фоне которых может развиваться нарушение ритма и частоты сокращений желудочков без патологии сердца, к ним относятся:
- Курение и прием алкоголя, приводящие к интоксикации и нарушению функционального состояния проводящей системы сердца.
- Систематические негативные эмоции, стрессы.
- Частое умственное или физическое переутомление.
- Остеохондроз грудного или шейного отдела позвоночника, сопровождающийся сдавливанием вегетативных нервных волокон спинномозговых корешков.
- Эндокринная патология – повышенная активность щитовидной железы увеличивает вероятность развития аритмии.
- Нейроциркуляторная дистония – нарушение функциональной активности вегетативной части нервной системы, которая оказывает регулирующее влияние на сердце.
- Применение определенных медикаментов – сердечные гликозиды (дигоксин), петлевые мочегонные средства (фуросемид), агонисты бета-рецепторов (фенотерол, допамин), некоторые противоаритмические препараты (лидокаин), трициклические антидепрессанты (амитриптилин, дезипрамин).
Развитие желудочковой аритмии, спровоцированной внесердечными причинами, характеризуется благоприятным прогнозом. Часто состояние выявляется случайно, при обследовании человека с целью диагностики других заболеваний.
Лечение патологии
Медикаментозная терапия
Для скорейшего выздоровления важно, чтобы человек избавился от никотиновой зависимости. Мерцательная желудочковая аритмия — серьезное состояние
Любые назначения может делать только врач, опираясь на результаты диагностических мероприятий. Медикаментозная терапия назначается в комплексе со специальной диетой, которая богата на соли калия. Очень важно придерживаться здорового образа жизни, ограничить потребление стимулирующих напитков, алкоголя и бросить курить. Лечение включает устранение неблагоприятных факторов, что могут спровоцировать приступ, и предотвращение следующего кризиса. Купировать желудочковую аритмию помогут препараты, представленные в таблице:
Мерцательная желудочковая аритмия — серьезное состояние. Любые назначения может делать только врач, опираясь на результаты диагностических мероприятий. Медикаментозная терапия назначается в комплексе со специальной диетой, которая богата на соли калия
Очень важно придерживаться здорового образа жизни, ограничить потребление стимулирующих напитков, алкоголя и бросить курить. Лечение включает устранение неблагоприятных факторов, что могут спровоцировать приступ, и предотвращение следующего кризиса
Купировать желудочковую аритмию помогут препараты, представленные в таблице:
| Группа | Название |
| Бета-адреноблокаторы | «Бипрол» |
| «Атенол» | |
| Сердечные гликозиды | «Строфантин» |
| «Адонизид» | |
| Седативные | «Антарес» |
| «Персен» | |
| Антидепрессанты | «Паксил» |
| «Ципрамил» | |
| Жирные кислоты | «Витрум Кардио Омега-3» |
| Витамины | «Нейровитан» |
| «Нейромультивит» | |
| Содержащие калий, магний | «Панагин» |
| «Орокамаг» |
Хирургические мероприятия
 Окончательно устранить патологию у больного можно с помощью техники катетерной абляции.
Окончательно устранить патологию у больного можно с помощью техники катетерной абляции.
Операции проводятся, только в тех случаях, если купировать аритмию не получается консервативными методами. Чаще всего применяют такие хирургические методы:
- Катетерная абляция. Во время операции специалист вводит катетер в бедренную артерию, проводит его к желудочку сердца и делает прижигание места возникновения патогенного импульса.
- Открытая операция. Процедура проводится при необходимости установить искусственный клапан или устранить локальное расширение магистральной вены. Как второстепенная задача делается прижигание очага эктопического импульса.
- Вмонтирование кардиостимулятора. Аппарат регулирует ритм и частоту сердцебиения, купирует нарушение в работе сердца.
Народные рецепты
Возвратная аритмия хорошо лечится с помощью методов нетрадиционной терапии. Но любые меры воздействия можно проводить только после консультации со специалистом. Эффективные рецепты:
- Сбор трав. По 1 ст. л. валерианы, василька и календулы смешать и залить 500 мл кипятка. Напиток должен настояться 3 часа, затем его нужно процедить. Сбор пьют по 50 мл до еды.
- Полевой хвощ. Сухое, измельченное растение (3 ст. л.) заливают кипятком 750 мл. Остывший напиток процеживают и принимают 5 раз в день.
- Настойка из боярышника. Плоды растения 100 г залить литром спирта. Смесь должна настояться на протяжении 10 дней. По истечении срока лекарство пьют по 0,5 ст. л. 3 раз в день.
- Редька. Сок овоща смешивают с медом и принимают по 30 г 3 раза в сутки.
Экстрасистолия — симптомы, причины, лечение
По сути, экстрасистолия, это аритмия сердца, причем наиболее распространенный ее вид. Такому нарушению ритма свойственно появление экстрасистол — преждевременных парных или одиночных сокращений, которые вызваны возбуждением миокарда сердца, как правило, исходящего из эктопического очага.
Что происходит при экстрасистолах? Выброс крови уменьшается, а это вызывает ухудшение кровоснабжения мозга и других органов. Даже если при этом не наблюдается поражений сердца, экстрасистолы влияют на качество жизни, ухудшая ее.
Случайные выборки данных длительного мониторирования ЭКГ у людей старше 50 лет, показывают наличие симптомов экстрасистолии у 90 % обследуемых лиц. Практика показывает, что экстрасистолия случается и в более молодом возрасте, и даже у тех, кто много занимается спортом. Столь широкое распространение сбоев в сердечном ритме, заставляет многих думать об экстрасистолии, как о некой норме.
К сожалению, сегодня даже некоторые врачи считают, что экстрасистолия не нуждается в лечении, поскольку не представляет никакой опасности. Но это не так. Сбои в сердца могут иметь разные причины и разные последствия, к тому же, экстрасистолы являются психотравмирующим фактором, поскольку больной их ощущает. Эта болезнь требует к себе внимания, и потому не стоит надолго откладывать лечение экстрасистолии.
Осложнения и прогнозы
Нарушение частоты и ритма сокращений желудочка является опасным состоянием, которое может стать причиной следующих осложнений:
- Внутрисосудистое формирование тромбов – на фоне аритмии нарушается гемодинамика в полостях сердца, образовавшийся тромб отрывается, попадает в кровеносное русло и может закупорить артериальные сосуды различной локализации в организме.
- Асистолия (остановка сердца или внезапная сердечная смерть) – причина летального исхода, так как вовремя провести реабилитационные мероприятия удается редко.
Чтобы избежать тяжелых последствий нужно своевременно диагностировать и лечить аритмию.
https://youtube.com/watch?v=E_KJ08K7vY0
Последствием наджелудочковой аритмии может быть внезапная сердечная смерть. Это происходит, если присутствуют острые симптомы и потеря сознания в течение 1 часа после проявления первых симптомов.
Если симптомы проявляются часто, то обязательно нужно обращаться к врачу. Только при своевременном лечении можно избежать опасных осложнений.
Желудочковая экстрасистолия (аритмия) опасна в том случае, если есть сопутствующие заболевания сердечнососудистой системы и различные дисфункции миокарда. При этих нарушениях вполне возможна внезапная сердечная смерть. Так как может возникнуть стойкая желудочковая тахикардия и фибрилляция желудочков. Но если нет никаких патологий, то прогнозы вполне благоприятны, даже при частых приступах.
Следует отметить, что наиболее подвержены этому заболеванию:
- люди с избыточным весом;
- люди, которые злоупотребляют алкоголем, курением и наркотиками;
- пациенты с заболеваниями сердечнососудистой системы, при этом патологии могут быть как врожденные, так и приобретенные;
- пациенты с нарушениями в работе щитовидной железы и т.д.
Устанавливается диагноз наджелудочковая или желудочковая аритмии при:
- Осмотре врача;
- Определенных показателях таких лабораторных исследований как общий анализ крови и мочи, биохимический анализ крови и мочи, анализ на уровень гормонов;
- Определенных изменениях выявленных на электрокардиографии, возможно также применения электрокардиографии по Холтеру;
- Изменениях миокарда выявленных на ЭХО кардиографии;
- Проведении МРТ. Это обследование назначают, если все предыдущие оказались малоинформативными.
Лечение
Прежде чем начать лечение, необходимо обязательно проконсультироваться с врачом. Ни в коем случае не стоит заниматься самолечением, так как аритмия – серьезное заболевание, которое может привести к различным осложнениям. Врач проведет необходимый осмотр, измерит артериальное давление, назначит дополнительные методы обследования и, в случае необходимости, пропишет прием соответствующих препаратов. Запомните: лечение экстрасистолии сердца должен назначать только специалист!
- При функциональной экстрасистолии, лечение, скорее всего, не потребуется. Но в любом случае риск существует. Поэтому больному следует уменьшить употребление кофе, алкогольных напитков и количество выкуриваемых сигарет.
- Если причиной является стресс, то в этом случае достаточным будет назначение успокаивающих капель. Это может быть настойка валерианы, пустырника или боярышника. Также допускается их смешивать (принимают по 40–50 капель 3–4 раз в день). Капли, кроме успокоительного действия, обладают еще и слабым седативным эффектом, что оказывает положительное действие при лечении стрессов.
- При экстрасистолии, возникшей вследствие остеохондроза, необходимо медикаментозное лечение. Это могут быть сосудистые препараты (милдронат или мексидол), препараты, расслабляющие мышцы (миореалаксанты) и обладающие небольшим седативным и успокаивающим действием (сирдалуд). Последние лучше принимать перед сном, так как они могут тормозить реакцию.
- Если причина нарушения ритма сердца – переутомление, в этом случае стоит откорректировать режим дня, больше отдыхать и бывать на свежем воздухе. Не стоит забывать и про сон: оптимальное время сна, в течение которого организм человека отдохнет и подготовится к новому дню, – 8 часов. И при этом лучше ложиться спать до 23:00.
- При органической экстрасистолии, первое, что следует сделать – выяснить, чем она вызвана, и затем уже лечить основное заболевание. Дополнительно нужно будет пройти и соответствующую терапию. Чаще всего, независимо от того, предсердная экстрасистолия это или наджелудочковая, больному назначают бета-блокаторы (эгилок, метопролол, бисопролол). Дозировка назначается врачом строго индивидуально. Во время лечения необходимо следить за пульсом, так как эти препараты урежают частоту сердечных сокращений.
- Бета-блокаторы не назначают больным, у которых обнаружена брадикардия (ЧСС менее 60 ударов в минуту). В этом случае альтернативой послужат такие препараты, как беллатаминал. К тому же при выраженной экстрасистолии, когда состояние больного ухудшается, могут быть назначены противоаритмические препараты – кордарон, амиодарон, дилтиазем, новокаиномид, анаприлин, обзидан и некоторые другие. При приеме медикаментов больному необходимо постоянно наблюдаться у лечащего врача, периодически проходить ЭКГ и холтеровское мониторирование.
При неэффективности консервативной терапии, возможно оперативное вмешательство – установка искусственного водителя ритма. Он предотвратит возникновение аритмии и значительно улучшит качество жизни больного. В случае отсутствия положительной динамики после проведения антиаритмической терапии, больным может быть назначена радиочастотная катетерная аблация.
Лечение
При выявлении желудочковой экстрасистолии специальное лечение требуется не во всех случаях. При доброкачественном течении заболевания применения медикаментозных средств нецелесообразно. Пациенту даются рекомендации по изменению образа жизни. Необходимо:
- категорически исключить курение и злоупотребление алкоголем;
- нормализовать режим работы, сна и отдыха;
- больше находиться на свежем воздухе;
- рационально питаться.
 Тактика назначения пациенту с доброкачественной формой течения болезни агрессивных антиаритмических средств на сегодняшний день считается ошибочной. Такое лечение приносит больному больше вреда, чем пользы. Дело в том, что большая часть препаратов антиаритмического действия имеет довольно выраженные побочные эффекты, и их длительное и необоснованное применение может принести вред здоровью пациента.
Тактика назначения пациенту с доброкачественной формой течения болезни агрессивных антиаритмических средств на сегодняшний день считается ошибочной. Такое лечение приносит больному больше вреда, чем пользы. Дело в том, что большая часть препаратов антиаритмического действия имеет довольно выраженные побочные эффекты, и их длительное и необоснованное применение может принести вред здоровью пациента.
Кроме того, пациент, которому назначено столь серьезное лечение, начинает считать себя тяжелобольным, хотя ранее проявления желудочковой аритмии не вызывало у него какого-либо дискомфорта. А такое отношение может существенно ухудшить качество жизни человека, отразиться на его психоэмоциональном состоянии.
Однако и равнодушное отношение к появлению признаков желудочковой аритмии нельзя считать правильным подходом. Обязательное лечение требуется пациентам, если:
- у них выявлено потенциально опасная или злокачественная форма заболевания;
- обнаружено, что аритмия негативно сказывается на кровообращении;
- пациент плохо переносит приступы, предъявляя жалобы на ухудшение самочувствия.
По этой причине основным вопросом, который встает перед врачом после проведения обследования пациента с желудочковой аритмией, является определение необходимости назначения антиаритмических препаратов. Основной целью назначаемой терапии должно стать не устранение нарушений сбоев в ритмах сердца (зачастую это является невозможным), а улучшение качества жизни и прогноза.
Прежде чем назначить лечение, необходимо выявить причины, которые привели к появлению нарушения ритмов. Нередко у лиц, не имеющих органических поражений сердца, но плохо переносящих приступы аритмии, для лечения достаточным будет устранение провоцирующего фактора. Например, если приступы провоцируются нарушениями электролитического баланса, то для лечения достаточно будет назначения препаратов с содержанием микроэлементов, находящихся в дефиците.
Сложным является и вопрос о выборе оптимальных препаратов антиаритмического действия пациентам, имеющим органические поражения сердечной мышцы. К примеру, есть доказательства, что пациентам, перенесшим инфаркт, противопоказано назначение средств, оказывающих антиаритмическое действие, относящихся к IC классу (флекаинила, морицизина и пр.), так как эти лекарства повышают показатели смертности.
 Негативные последствия отмечены и при лечении пациентов в послеинфарктном состоянии препаратами, относящихся к классам IA и IB. Разумеется, речь идет о применении указанных лекарств длительными курсами и в существенных дозах. А вот применения этих же средств короткими курсами и малых дозах, напротив, дают хороший эффект.
Негативные последствия отмечены и при лечении пациентов в послеинфарктном состоянии препаратами, относящихся к классам IA и IB. Разумеется, речь идет о применении указанных лекарств длительными курсами и в существенных дозах. А вот применения этих же средств короткими курсами и малых дозах, напротив, дают хороший эффект.
Хорошие результаты дает применение средств, относящихся к I классу, для пациентов, у которых заболевания миокарда имеет некоронарогенную природу. А вот больным, которые восстанавливаются после инфаркта, рекомендуется назначать препараты из группы B-адреноблокаторов.
Применение B-адреноблокаторов у людей с диагностированными органическими поражениями сердца способствует подавлению нарушений ритмов и снижает риск смертности. Эти же средства дают неплохие результаты и для больных с некоронарными заболеваниями сердца. Поэтому назначение средств для подавления аритмии осуществляют индивидуально, учитывая состояние пациента.
Особенности аритмии желудочков
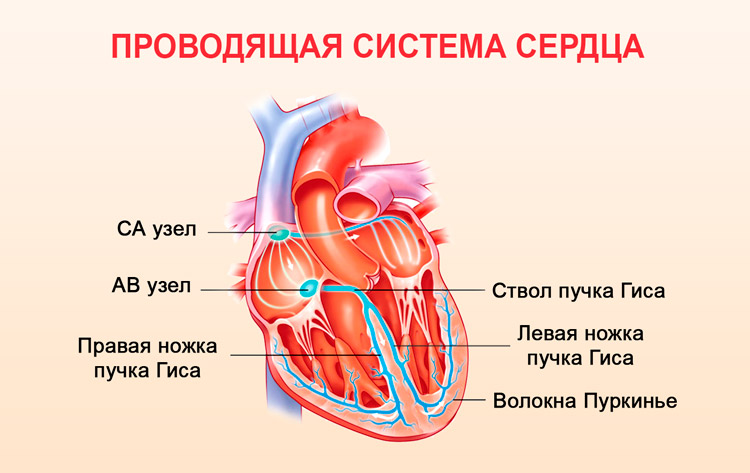
 Наличие еще одного или нескольких водителей ритма свойственно желудочковой аритмии сердца. Обычно их называют эктопическими, то есть заместительными. Проявляются дополнительные источники генерации ритма при ослабевании синусового узла и воздействии прочих патологий.
Наличие еще одного или нескольких водителей ритма свойственно желудочковой аритмии сердца. Обычно их называют эктопическими, то есть заместительными. Проявляются дополнительные источники генерации ритма при ослабевании синусового узла и воздействии прочих патологий.
Существуют такие желудочковые аритмии:
- Экстрасистолия проявляется преждевременным сокращением сердечной мышцы. Посылается дополнительный импульс из желудочков.
- Тахикардии свойственно учащенное сердцебиение. Сокращаются желудочки во время приступа около 160-190 раз в минуту из-за появления эктопического очага, генерирующего импульсы. Предсердия работают фактически в нормальном режиме, не реагируя на нового водителя ритма, поэтому ритм сердца не сильно изменен.
- Фибрилляция представляет собой сокращение определенных тканей миокарда с частотой 300-400 ударов в минуту. Подобная аритмия крайне опасна и хаотична. Часто она приводит к летальному исходу.
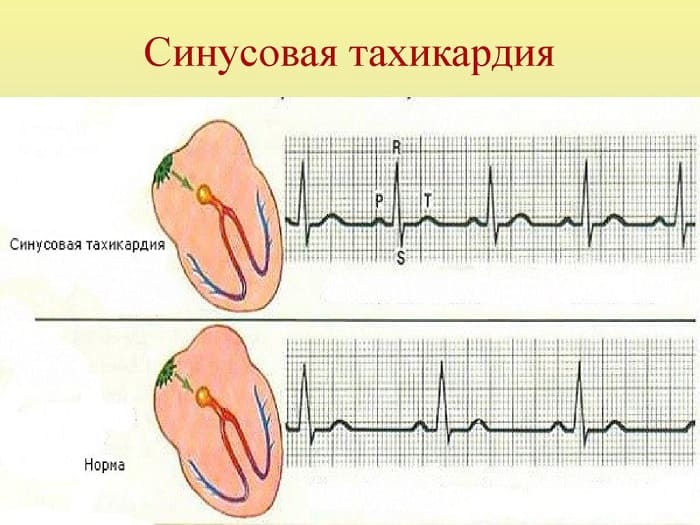
Тахикардия
Учащенный ритм сокращений желудочков хорошо изучен и выявляется достаточно часто. Приступы (пароксизмы) данного сбоя имеют свою классификацию. Ознакомиться с ней можно ниже:
- Неустойчивые пароксизмы могут продолжаться лишь несколько секунд, а затем ритм приходит в норму.
- Устойчивые приступы длятся более минуты.
https://youtube.com/watch?v=zMqFEXqZrSc
В зависимости от продолжительности и частоты пароксизмов, нарушается система кровообращения. Проявляются дисфункции внутренних органов, перегружается сердце и сосуды, из-за чего возможно развитие осложнений (инсульта, инфаркта), часто приводящих к летальному исходу.
Тахикардия желудочков может постепенно перейти в фибрилляцию. Этому способствуют следующие формы аритмии:
| Название | Отличительные черты |
|---|---|
| Полиморфная | Провоцируется несколькими патологическими очагами, генерирующими электрические импульсы. |
| Пируэт | Проявляется неустойчиво, с постепенным учащением сокращений. |
| Рецидивирующая | Пароксизмы возникают периодически из-за воздействия раздражающих факторов. |
| Двунаправленная | Приступы возникают из-за посылания сигнала 2 эктопическими очагами в нескольких участках желудочковой системы сердца. |
Фибрилляция
 Фибрилляции свойственно нехарактерное нормальному ритму сердца мерцание желудочков, то есть их неполное сокращение. Делится подобный тип аритмии на такие формы:
Фибрилляции свойственно нехарактерное нормальному ритму сердца мерцание желудочков, то есть их неполное сокращение. Делится подобный тип аритмии на такие формы:
- Тахисистолической форме свойственны пароксизмы длительностью в несколько секунд.
- Судорожная разновидность проявляется приступами длительностью вплоть до 1 минуты. Человек при этом испытывает мышечные сокращения по всему телу.
- Мерцательная аритмия длится около 3 минут. Для ее пароксизма характерны неполные быстрые сокращения отдельных участков миокарда, из-за которых сердце не способно полноценно выполнять свои функции.
- Атоническая форма проявляется через 1-2 минуты после начала аритмии мерцательного типа. Сердцебиение становится менее регулярным. Постепенно уменьшается амплитуда и возрастает площадь участка миокарда, которая не сокращается.
Экстрасистолии
Экстрасистолический тип аритмии желудочков без проблем выявляется на ЭКГ (электрокардиограмме) и делится на следующие классы:
| Класс | Информация |
|---|---|
| Экстрасистолы не выявляются. | |
| 1 | На протяжении 60 минут у больного возникает не более 30 преждевременных сокращений. |
| 2 | За 1 час у больного проявляется свыше 30 одиночных ударов. |
| 3 | На ЭКГ обнаруживаются полиморфные сокращения |
| 4 | У больного выявляются парные мономорфные или полиморфные экстрасистолы. |
| 5 | Становятся заметны групповые сокращения и периодические пароксизмы учащения ритма желудочков. |
https://youtube.com/watch?v=ED_otx3i2Uc
Экстрасистолии первой степени почти не проявляются. Человек не испытывает проблем с кровообращением, выявляют нарушение преимущественно случайно, во время профилактического осмотра. Лечить данный вид сбоя в сердечном ритме не требуется. Больному могут порекомендовать вести здоровый образ жизни и раз в год делать ЭКГ.
Классы со 2 по 5 имеют характерную для аритмии клиническую картину. Их необходимо лечить, так как есть вероятность перехода в фибрилляцию или тахикардию желудочков, которые способны привести к летальному исходу.