Пароксизмальная мерцательная аритмия
Содержание:
Медикаментозные средства лечения
Разнообразие проявления форм пароксизмов мерцательной аритмии стимулирует современную медицину к поиску все новых и новых средств борьбы с данным заболеванием. При этом на острие борьбы, как и всегда, остается не устранение симптомов патологии, а разрешению первопричин ее возникновения.
Современная кардиология в результате длительных клинических исследований пришла к выводу, что наиболее оптимальной дозировкой, в которой следует назначать пропафенон, является соотношение количества принимаемого препарат к массе тела больного. Оптимальным вариантом является назначение медикаментозного лечения квалифицированным специалистом, который способен определить точную дозировку лечебных препаратов и спрогнозировать перспективы их комплексного воздействия. В то же время, пропанорм отпускается в свободном доступе, и его рецептурное назначение основывается на эффективности предыдущих медикаментозных назначений.

Следует отметить, что большинство современных специалистов стараются, по возможности, избежать назначения препаратов сильнодействующего спектра при нарушениях рассматриваемого спектра. На сегодняшний день на первый план выступают профилактические меры и методология самостоятельного преодоления заболевания.
Множественные формы развития пароксизмальных аритмических нарушений продемонстрировали необходимость проведения более глубоких медицинских исследований в данной сфере, способных удовлетворить запросы современного медицинского рынка и, в то же время, продемонстрировать достаточно высокий уровень эффективности борьбы с конкретным заболеванием, в том числе, и пароксизмальными аритмическими нарушениями.
Общая информация о болезни
При рассмотрении пароксизмальной аритмии врачи оценивают длительность приступа. Именно по данному показателю можно говорить о том, что пациент страдает от того или иного нарушения ритма. Стандартная продолжительность приступа при аритмии пароксизмального типа – 24 часа. Максимальная длительность приступа не может быть больше 7 суток. Если у человека наблюдаются нарушения ритма более 2 дней, сильно возрастает риск тромбоза, ишемического инсульта и формирования хронической недостаточности крови. Таким больным надо сразу же обратиться в поликлинику.
Чаще болезнь встречается у людей пожилого возраста, т.е. от 60 лет. Но бывают случаи госпитализации больных в возрасте 30-50 лет. Некоторые врачи связывают «омоложение» аритмий с неблагоприятной экологической обстановкой и постоянными стрессами, а другие склонны обвинять генетические мутации. Какой бы ни была причина развития этой болезни, длительные приступы опасны. Выделяют следующие разновидности аритмий этого типа:

- Тахисистолическая. Заболевание характеризуется сокращением желудка с частотой, превышающий 90 ударов в минуту.
- Брадисистолическая. Болезнь сопровождается патологическим уменьшением частоты сокращений до 50 и менее ударов в минуту.
- Промежуточная. Заболевание сопровождается скачками ритма со стандартных 70-80 ударов до 90-100. Диагностируется редко.
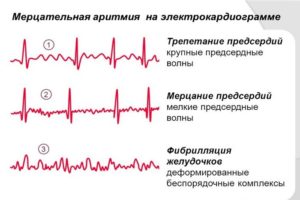
Если рассматривать болезнь со стороны предсердий, то врачи диагностируют трепетание, если частота сокращений меньшее 200 в минуту. При ритме, превышающем 300 сокращений в минуту, говорят о собственном мерцании. Наиболее благоприятной для лечения считается промежуточная аритмия. Она сопровождается кратковременными приступами с небольшим изменением ритма сердца. Приступ может быть единичным или принять рецидивирующую форму. Не стоит думать, что если у вас была аритмия один раз, то можно не лечиться. Нарушения ритма свидетельствуют о физических или психологических проблемах, которые необходимо решить.
Лечение пароксизмальной мерцательной аритмии
https://youtube.com/watch?v=dkFIQq3qpmg
Больные, которые знакомы с приступами мерцательной пароксизмальной аритмии могут помочь себе самостоятельно. Признаки купируются путем задержки дыхания, напряжения брюшного пресса и легкого надавливания на глазные яблоки. Без назначения врача никаких препаратов для снятия приступа принимать нельзя. Допускается прием успокоительного средства, например, Корвалола. Когда перечисленные меры неэффективны, требуется неотложная помощь в стационаре. Дальнейшую тактику терапии определяет врач. Традиционно используют терапевтические методы, электроимпульсное лечение и хирургическое вмешательство.
Применение медикаментов
 Терапия направлена на устранение первопричины, которая привела к сбою сердечного ритма. Список препаратов зависит от тяжести состояния больного и клинических проявлений. Для купирования приступа применяют следующие антиаритмические медикаменты:
Терапия направлена на устранение первопричины, которая привела к сбою сердечного ритма. Список препаратов зависит от тяжести состояния больного и клинических проявлений. Для купирования приступа применяют следующие антиаритмические медикаменты:
- Кордарон;
- Пропанорм;
- Соталол;
- Верапамил.
Перечисленные препараты вводят внутривенно в условиях стационара. Для контроля частоты сердечных сокращений назначают Дигоксин, для снижения давления – лекарства с новокаином, например, Новокаинамид. Режим дозировки врач подбирает индивидуально для каждого больного.
https://youtube.com/watch?v=tEQ1PDJ2zgc
В некоторых случаях в состав медикаментозного лечения могут входить лекарства из следующих фармацевтических групп:
- Сердечные гликозиды – разнородная группа препаратов, обладающих комплексом схожих эффектов: нормализация сократительной и насосной функции миокарда, восстановление метаболизма, питания, клеточного дыхания.
- Блокаторы кальциевых каналов – группа основных препаратов для коррекции тонуса сосудов, гладкой мускулатуры, используются в рамках терапии артериальной гипертензии, кардиальных патологий и прочих состояний, в том числе внесердечного происхождения.
- Аминохинолины – подавляют агрегацию и адгезию тромбоцитов, снижают вязкость крови и уменьшают размер тромба.
Внимание!
При хронической форме мерцательной аритмии лечение состоит в постоянном приеме антикоагулянтов, антагонистов кальция, сердечных гликозидов и адреноблокаторов.
 Показаны препараты калия и магния для улучшения сосудистого тонуса. Калий балансирует проводящую систему миокарда, контролирует уровень артериального давления. Помогает поддержать баланс электролитов в организме. Активирует ферментные системы организма, участвующие в биохимических процессах, принимает участие в белковом и углеводном биосинтезе, способствует пополнению энергетических запасов организма.
Показаны препараты калия и магния для улучшения сосудистого тонуса. Калий балансирует проводящую систему миокарда, контролирует уровень артериального давления. Помогает поддержать баланс электролитов в организме. Активирует ферментные системы организма, участвующие в биохимических процессах, принимает участие в белковом и углеводном биосинтезе, способствует пополнению энергетических запасов организма.
Магний расщепляет глюкозу, способствует клеточному обновлению. Поскольку микроэлемент участвует в синтезе витамина В, препараты с магнием нормализуют передачу нервно-мышечного импульса в организме, участвуют в сокращении мышц, купируют судороги в нижних конечностях.
Электроимпульсное лечение
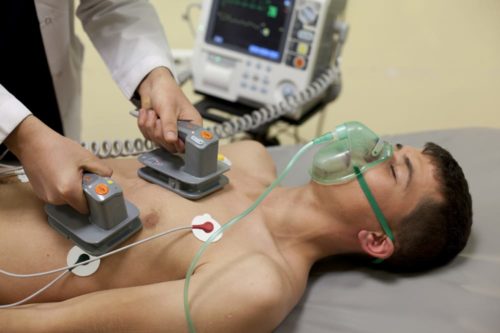 При неэффективности медикаментозной терапии проводят электроимпульсное лечение. Суть метода заключается в воздействии электрического импульсного разряда на сердце. Такой экстренный способ позволяет восстановить нормальный сердечный ритм у 95% больных. Этапы выполнения процедуры:
При неэффективности медикаментозной терапии проводят электроимпульсное лечение. Суть метода заключается в воздействии электрического импульсного разряда на сердце. Такой экстренный способ позволяет восстановить нормальный сердечный ритм у 95% больных. Этапы выполнения процедуры:
- больному вводят наркоз;
- на грудь накладывают электроды;
- осуществляют разряд необходимой величины.
Во время манипуляции сердце человека запускается по-новому, т.е. восстанавливается нормальный синусовый ритм. Практически сразу происходит стабилизация состояния.
Хирургические методы
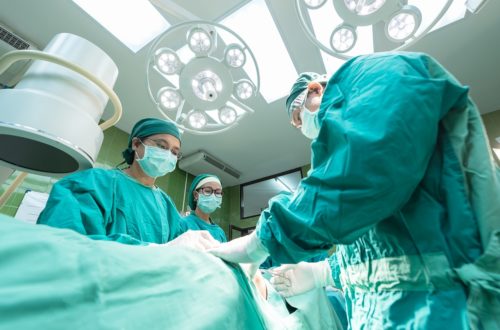 В тяжелых случаях, когда консервативное лечение не эффективно или в случае рецидива, часто требуется хирургическое вмешательство. Цель операции – разрушить патологические очаги возбуждения, в результате чего нормализуется сердечный ритм. При этом деятельность сердечной мышцы не нарушается.
В тяжелых случаях, когда консервативное лечение не эффективно или в случае рецидива, часто требуется хирургическое вмешательство. Цель операции – разрушить патологические очаги возбуждения, в результате чего нормализуется сердечный ритм. При этом деятельность сердечной мышцы не нарушается.
К месту поражения в сердце направляют специальный катетер через лучевую или бедренную артерию. Такой тип операции называют радиочастотной абляцией – способ малоинвазивного лечения расстройств сердечного ритма, методика имеет четкие показания, в основном, связанные с нестабильным, неустойчивым биением мышечного органа.
Лечение
Лечение пароксизмальной аритмии начинается с диагностических процедур, позволяющих выявить этиологию данной патологии (ЭКГ, МРТ, УЗИ сердца). Основные действия будут направлены на устранение острых симптомов и первопричины болезни. Борьба с мерцательной аритмией может проводиться следующими методами:
- Медикаментозная терапия. Вид средства, дозу и курс лечения подбирает наблюдающий кардиолог.
- Электроимпульсная терапия. Данная процедура осуществляется под общим наркозом. В область ключицы врачами устанавливается специальный дефибриллятор, который, посылая мощный электрический импульс, перезагружает работу сердца.
- Хирургическая операция. В участки, где наблюдаются патологические изменения, посылается мощный разряд тока, который должен их разрушить.
Пароксизм мерцательной аритмии — это опасное состояние, которое требует срочного вмешательства. Опасность заболевания в изменчивости картины течения. Терапию можно проводить только в условиях стационара.
Метод лечения подбирают в зависимости от того, как давно начался приступ. Если его продолжительность не больше двух суток, то терапевтические процедуры проводятся с целью восстановления синусового ритма.
Лечение пароксизма мерцательной аритмии (купирование приступа при пароксизмальной форме):
- Обеспечить доступ свежего воздуха.
- Занять горизонтальное положение тела.
- Принять Корвалол. Если приступ развился не впервые – принять рекомендованный врачом антиаритмический препарат.
- В случае резкого ухудшения самочувствия или отсутствии эффекта в течение нескольких часов, необходимо обратиться за квалифицированной медицинской помощью.
При оказании помощи в условиях стационара восстановление ритма производится двумя основными способами:
- Введение антиаритмического препарата внутривенно.
- Применение электроимпульсной терапии (использование электрического разряда).
К выбору тактики лечения постоянной формы мерцательной аритмии необходимо подходить с особой осторожностью. В некоторых случаях речь все же может идти и о восстановлении нормального синусового ритма
https://youtube.com/watch?v=_CnU2WMXgto
Лечение пароксизма мерцательной аритмии зависит, прежде всего, от его сроков. При давности приступа менее 48 часов стараются всеми возможными способами восстановить синусовый ритм.
Если же прошло больше двух суток, риск эмболических осложнений перевешивает пользу от восстановления ритма. В этом случае лечение направлено на контроль частоты сокращений желудочков, дополнительно назначают антикоагулянты (варфарин) для разжижения крови и препятствия образованию тромбов.
В хорошо обеспеченных оборудованием медицинских учреждениях можно провести исследование, которое называется чреспищеводное УЗИ сердца. Во время него врач может более точно оценить наличие или отсутствие тромбов в полости предсердия.
Если результат оказался отрицательным, то можно активно назначать лечение, не дожидаясь трехнедельного срока. Риск эмболических осложнений в этом случае минимален.
Терапевтические методы
Основными лекарственными препаратами, которые используют при лечении пароксизмальной аритмии, являются:
- кордарон – наиболее эффективное лекарство с минимальным количеством побочных эффектов;
- новокаинамид при быстром введении может вызывать резкое снижение давления;
- дигоксин чаще используют для контроля частоты желудочковых сокращений;
- пропаном удобен тем, что выпускается в форме таблеток и подходит для самостоятельного приема.
Что такое фибрилляция предсердий
Фибрилляция – это дефект в системе электрической проводимости сердца. Сердце это полая мышца, который состоит из 4 отдельных полостей: правое предсердие, левое предсердие, левый желудочек и правый желудочек. По сути, сердце – это насос, который обеспечивает в циркуляцию крови в нашем организме и поддерживает артериальное давление. Чтобы сделать это, оно ритмично пульсирует (сжимается и разжимается). В нормальных условиях частота таких сокращений должна колебаться в пределах 60-100 ударов в минуту.
В отличие от других органов, сердце может работать автономно, без внешнего управления, так синусовый узел предсердий представляет собой блок управления, который генерирует электрические импульсы, вызывающие согласованное сокращение сердца.
При отсутствии такой команды со стороны синусового узла, различные мышечные волокна сердца сокращаются беспорядочно и асинхронно. В результате резко снижается КПД сердечных сокращений и увеличивается частота пульса (до 160-180 в минуту). Это патологическое состояние называется пароксизмальной фибрилляцией предсердий.
Симптоматика
При нормосистолической форме патологии внешние проявления носят умеренный характер, в редких случаях практически отсутствуют. При тахисистолической – наоборот, имеют ярко выраженную клиническую картину, при которой наблюдаются:
- испарина на лбу;
- ощутимые перебои в работе сердца, его замирание;
- головокружение;
- сильные боли за грудиной;
- поверхностное дыхание (невозможность сделать полноценный вдох);
- мышечная атония;
- панические атаки;
- обморочные состояния и потеря сознания;
- одышка даже в состоянии полного покоя;
- удушье;
- дрожь;
- онемение конечностей;
- цианоз;
- гипотония;
- общая слабость и нехватка воздуха.
Брадисистолическая форма заболевания не менее опасна, чем тахисистолическая, поскольку, приводя к снижению ЧСС до критического уровня, может вызывать обморок и полную остановку сердца. Это связано со стремительно развивающейся гипоксией во время приступа. Мозг и сердце не получают достаточного количества кислорода, их функционирование замедляется или прекращается вовсе.
Выраженность клинических проявлений при пароксизме мерцательной аритмии зависит от стадии заболевания. Больные жалуются на:
- ощущение, что не хватает воздуха;
- учащенное сердцебиение, ощущение, что сердце работает с перебоем;
- оддышка, которая может появляться даже в состоянии покоя;
- боли в области сердца;
- ощущение слабости;
- чувство страха смерти.
https://youtube.com/watch?v=M-CFu25czCU
Из-за ухудшения кровоснабжения мозга возможны обмороки. Иногда человек перестает дышать, у него не прощупывается пульс. Для спасения жизни пациенту необходима неотложная реанимационная помощь.
Возможные осложнения
При пароксизме мерцательной аритмии нередко развиваются серьезные осложнения, в том числе:
- шоковое состояние, в результате чего резко снижается поставка кислорода к тканям и органам;
- отек легких;
- нарушение кровотока в артериях и развитие инфаркта миокарда;
- остановка сердца.
- потеря сознания, вызванная из-за ухудшения поступления крови к тканям мозга.
Как видно из вышесказанного, состояния, которые могут быть вызваны приступом аритмии, опасны для жизни, поэтому больному необходима неотложная помощь в самом начале пароксизма.
Совет! Если больной не получит своевременную помощь, то риск развития осложнений тромбоэмболического характера существенно возрастает. Образование тромбов может спровоцировать развитие инсульта, инфаркта, а в случае, если будут поражены артерии конечностей, то развивается гангрена.
Как будет проявляться заболевание, зависит от того, насколько часто сокращаются желудочки. Если отклонения от нормы небольшие и пульс до 100 ударов в минуту, то выраженных клинических проявлений нет. При тахисистолической форме, которую выявляют в большинстве случаев, симптомами патологического состояния являются:
- ощущение, что сердце замирает;
- перебои в работе органа, которые хорошо ощущаются больным;
- учащенное биение;
- неравномерность пульса;
- одышка в спокойном состоянии, которая усиливается во время физической активности;
- поверхностное дыхание;
- задержка вдоха во время положения лежа;
- головокружения;
- болезненные ощущения в грудной клетке слева;
- обморочные состояния;
- мышечная атония;
- повышенное потоотделение и панические атаки.
Больше всего от этого страдает головной мозга, что выявляется симптомами гипоксии.
Больной при этом теряет сознание. В некоторых случаях останавливается дыхание.
В этом состоянии следует срочно оказать пациенту первую помощь.
Методы лечения
ПМА рекомендуется лечить только в условиях стационара, поскольку картина течения болезни может быстро меняться. И в зависимости от срока давности приступа больному подбирают соответствующую терапию. Так, если он случился менее 2-х суток назад, то усилия направляют на восстановление синусового ритма.
Если же прошло уже более 2-х суток, то высока вероятность закупорки кровеносных сосудов. Медики стараются не допустить этого (используют Варфарин, который способствует разжижению крови и препятствует образованию тромбов). Ритм начинают восстанавливать только спустя 3 недели.
Наиболее эффективны следующие методы лечения:
- медикаментозная терапия;
- электроимпульсная терапия;
- хирургическое вмешательство.
Медикаментозная терапия
 Для купирования приступов ПМА кардиологи применяют следующие препараты:
Для купирования приступов ПМА кардиологи применяют следующие препараты:
- с новокаином (Новокаинамид и его аналоги) — для снижения давления;
- на основе дигоксинов (Дигоксин и его аналоги) — для контроля частоты сокращений;
- антиаритмические препараты для лечения в домашних условиях (Пропанорм, Кордарон, Верапамил и др.).
Важно! Дозировку тех или иных препаратов и курс лечения определяет лечащий врач. Самолечение недопустимо.
Электроимпульсная терапия
В случае если использование медикаментов не изменило ситуацию к лучшему больному назначают электроимпульсную терапию (с применением электрического разряда). Также этот вид лечения назначают при осложнениях ПМА. Метод заключается в восстановлении синусового ритма разрядом дефибриллятора. При удачно проведённой терапии и нормальной реакции организма ритм стабилизируется.
Хирургическое вмешательство
В случае рецидива (после консервативных методов лечения) пациента направляют на операцию с применением лазера (делают прижигание патологического очага возбуждения в сердечной мышце). Также с использованием нескольких катетеров делают артериальный прокол. Если операция прошла неудачно, то процедуру назначают повторно.
Проявления и диагностика
А еще советуем прочитать:
Тяжесть симптомов при мерцательной аритмии зависит в первую очередь от частоты сокращения желудочков. Так, при нормальном значении этого показателя в пределах 60-90 ударов в минуту, проявления могут вовсе отсутствовать.
Для тахисистолической формы, которая является наиболее распространенной, характерно:
- учащенное сердцебиение;
- ощущение перебоев в работе сердца;
- если положить руку на пульс, то он будет неравномерным;
- одышка в покое и при незначительной физической нагрузке;
- нехватка воздуха, усиливающаяся в горизонтальном положении;
- боль в области сердца;
- внезапно появившаяся слабость и головокружение;
- потливость;
- чувство страха.
При снижении частоты желудочковых сокращений ниже критического уровня может значительно ухудшиться кровоснабжение мозга. Человек внезапно теряет сознание, а иногда перестает дышать. Пульс и давление определить не удается. Это неотложное состояние требует проведения реанимационных мероприятий.
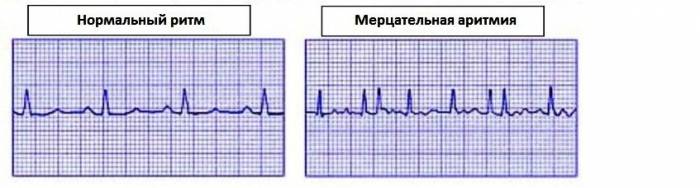
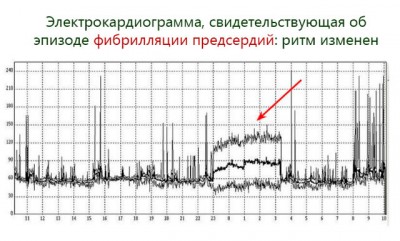
Для подтверждения диагноза доктор выслушивает работу сердца с помощью стетоскопа. Сердцебиение аритмичное, за исключением тех случаев, когда при трепетании предсердий проводится каждое 2, 3 или четвертое сокращение. В этом случае говорят о правильной форме мерцательной аритмии, и для ее выявления необходимо зарегистрировать ЭКГ. Кардиограмма является золотым стандартом диагностики нарушения ритма.
В качестве дополнительных методов обследования всем пациентам с мерцательной аритмией необходимо выполнить УЗИ сердца (ЭХО-КГ). Главными параметрами, которые необходимо оценить, являются размеры предсердий и состояние клапанного аппарата
Важно это в связи с тем, что прямым образом влияет на тактику лечения
Мерцательная аритмия — что это такое?
Прежде, чем говорить о мерцательной аритмии, нужно вкратце, «на пальцах», объяснить, как возникает сердечный ритм. Все дело в том, что сердечная мышца не похожа на другие. Все ее клетки объединены в особый функциональный синцитий, который может сокращаться определенными порциями с большой эффективностью, не мешая друг другу.
Ведь цикл сокращения должен быть организован так же точно, как и работа двигателя, даже гораздо совершеннее. Например, предсердия и желудочки должны сокращаться и расслабляться строго по очереди:
- Сокращаются желудочки, с силой выбрасывая артериальную алую кровь в аорту, к органам и тканям, а темную и венозную – в легкие. В это же время предсердия расслабляются и пассивно наполняются кровью: в левое предсердие попадает обогащенная кислородом кровь из легких, а в правое – поступает венозная кровь из всего тела;
- После выброса желудочки расслаблены и отдыхают, а предсердия сокращаются и проталкивают кровь в желудочки.
После этого весь цикл повторяется, а система створчатых и полулунных клапанов не позволяет крови менять свое направление.
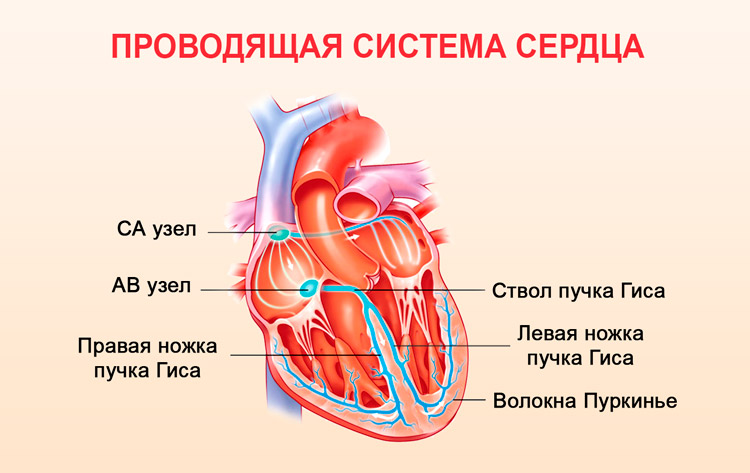
Это возможно потому, что в сердце есть свои «дороги и перекрестки», по которым бежит импульс, заставляя сокращаться камеры сердца в нужном порядке, и это – проводящая система сердца.
Самым основным и высшим регулятором является nodus sinuatrialis, или предсердно-синусовый узел. Он так устроен, что его клетки вообще не знают покоя, и могут спонтанно генерировать импульсы, как радиоактивный элемент — кванты излучения.
Этот процесс называется спонтанной диастолической деполяризацией. Затем этот импульс передается все ниже, вначале в предсердия, а затем – в желудочки.
Что будет при нарушении ритма?
Оптимальная частота в 60-80 ударов в минуту (в диапазоне от 30 до 150) позволяет отдыхать и сокращаться нужным группам волокон миокарда, чтобы провести эффективный сердечный выброс. Представьте, что будет, если камеры сердца будут сокращаться одновременно? Правильно — эффект будет нулевой, как и при полной асистолии.
А если, например, предсердия резко увеличат свой темп сокращения? Скажем, до 200, 400 или 600 ударов в минуту? Вы скажете, это невозможно. Очень возможно, только с таким темпом эффективность выброса очень незначительна.
В первом случае еще можно заметить, как предсердия трепещут, а при частоте 350 – 600 ударов в минуту видно только их «мерцание». Именно так и назвали эту форму аритмии – мерцательная.
Что такое мерцательная аритмия?
Фибрилляция предсердий, или «мерцалка», мерцательная аритмия — это хаотическое и неорганизованное возбуждение отдельных волокон мышц предсердий с частотой, превышающей 350-600 в минуту.
При этом систола предсердий неэффективна, и это приводит к неправильному и хаотическому ритму желудочков.
Понятно, что когда «снабжение развалено», то каждый сам ищет для себя. Но желудочки даже при таких условиях худо-бедно работают, и человек сознания не теряет, а вот если замерцают желудочки, то это вызывает прекращение их организованной работы, остановку сердечного выброса, кровообращения и клиническую смерть.
Пароксизмальная мерцательная аритмия
Мерцательной аритмией или фибрилляцией предсердий называют осложнения в виде нарушений сердечного ритма, которые чаще всего развиваются как следствие ишемической болезни. Мерцательная аритмия бывает хроническая (постоянная, персистирующая) или пароксизмальная (приступообразная).
Приступ последней начинается и заканчивается внезапно, может длиться от нескольких минут до 7-и дней. Пароксизмальная мерцательная аритмия, по сути, является приступом тахикардии, во время которого частота сокращений сердца может достигать 140 или более в минуту.
Для диагностирования назначается ЭКГ.
Пароксизмальная форма этого заболевания бывает желудочковая, предсердная или смешанная. При желудочковой нарушается ритм сердца, на ЭКГ наблюдаются изменения в контуре изоэлектрической линии и комплекса QRST. При предсердной форме на ЭКГ нарушается проводимость правой ножки пучка Гисса и видна деформация зубца R.
Для всех трех форм характерно чередование нормального ритма сердца с пароксизмом (приступом) мерцательной аритмии. В интервалах между пароксизмами большой чувствует себя нормально. Во время приступа ритм сердца учащается и сбивается, что мешает снабжению кровью всех органов человека. Хуже всего самочувствие во время перехода от нормального ритма к учащенному и наоборот.
Развитию пароксизмальной аритмии способствует:
- наличие у больного порока сердца
- перенесенная операция на сердце
- хронические заболевания щитовидной железы
- гипертония
- возраст более 60-и лет
- чрезмерное потребление алкоголя
Пароксизмальная аритмия, в свою очередь, осложняет течение:
- заболеваний, вызванных пороками митрального клапана
- ишемической болезни сердца
- гипертонической болезни
- сахарного диабета
- тиреотоксикоза
- заболеваний, вызванных недостатком магния и калия
У хронических алкоголиков после нескольких пароксизмов развивается алкогольная миокардиодистрофия.
Симптомы этого заболевания могут быть самые разные – от неприятных ощущений до потери сознания. Но чаще всего больной жалуется на:
- повышенное сердцебиение
- похолодание конечностей
- дрожь
- повышенное потоотделение
- головокружение
- нехватку воздуха, одышку
- боли в сердце
- общую слабость
- необоснованный страх
Кожный покров больного резко бледнеет и сопровождается цианозом (синюшностью) губ. Перед окончанием приступа усиливается мочеиспускание и перистальтика кишечника. Из-за повышенной нагрузки на сердце и снижения текучести крови в сосудах могут образоваться тромбы.
Пароксизм мерцательной аритмии можно снять самостоятельно, если задержать дыхание, сдавить брюшной пресс и одновременно надавить на яблоки глаз.
Но лучше все же вызвать врача, который введет внутривенно необходимый препарат, одновременно наблюдая за изменениями кровяного давления. Если через час после ввода препарата состояние не стабилизируется, больного направляют в кардиологический диспансер.
Если приступу менее двух суток, ритм восстанавливают сразу. Если от начала приступа прошло более 48-и часов, применяется «разжижение» крови.
Для лечения пароксизмальной мерцательной аритмии существуют 3 способа:
- медикаментозный (внутривенные инъекции кордарона или новокаинамида)
- электроимпульсы – используется при отеке легких или шоке, предварительно погрузив больного в медикаментозный сон
- хирургическое вмешательство: радиочастотная катерная абляция, вживление электрокардиостимулятора, имплантация кардиовертора-дефибриллятора или операция под названием «лабиринт»
Профилактические мероприятия:
- своевременное лечение заболеваний, способствующих развитию аритмии
- введение в рацион питания овощей и фруктов с повышенным содержанием магния и калия (арбузов, кабачков, тыквы, бананов)
- прием индивидуально подобранных противоаритмических препаратов
- устранение запоров
- вертикальное положение после приема пищи, отказ от еды непосредственно перед отходом ко сну
- снижение веса (если он увеличен)
- избегание стрессов и нервных перенапряжений
- увеличение продолжительности отдыха
- выполнение назначенных лечащим врачом лечебных упражнений
- ограничение потребление алкоголя, крепкого чая и кофе
- уменьшение количества выкуриваемых сигарет
Чтобы предупредить очередной приступ, нужно ни в коем случае не прекращать прием препаратов, назначенных врачом, своевременно посещать врача для осуществления контроля за течением заболевания. Во время приступа следует немедленно сесть или лечь, расстегнуть одежду (если она стесняет), открыть окно, принять успокоительное. При наличии удушья, общей слабости или сильной боли необходимо немедленно вызвать врача.
Причины
Чтобы вылечить то или иное заболевание, нужно сначала выявить причины, которые его спровоцировали. Основное лечение, как правило, направлено не только на купирование симптомов, но и на устранение причин. При нарушениях ритмов заболевание может быть вызвано болезнями сердца, а также «внесердечными» причинами. Аритмия нередко отмечается при следующих заболеваниях:
- ИБС;
- воспалительные заболевания, которые затронули сердечную мышцу (эндокардит, миокардит и пр.);
- пороки сердца, проявляющиеся расширением камер – врожденные или приобретенные;
- длительно протекающая гипертония;
- кардиомиопатия – патология, обусловленная наследственными факторами.
К факторам, приводящим к развитию пароксизма мерцательной аритмии, но не связанным с заболеваниями сердца можно отнести:
- злоупотребление алкоголем и напитками с высоким содержанием кофеина;
- электролитные и обменные нарушения, при которых в организме наблюдается дефицит магния и калия;
- серьезные патологии легких, которые провоцируют компенсаторные изменения в строении сердца (расширение камер и пр.);
- тяжелые инфекции;
- послеоперационное состояние;
- нарушения в работе эндокринных желез, в частности тиреотоксикоз;
- нервные перегрузки, сильный стресс;
- прием некоторых лекарственных средств, в частности сердечных гликозидов.
Спровоцировать приступ могут самые разные, иногда, казалось бы, незначительные причины. Но в большинстве случаев, пациенты «со стажем» прекрасно осведомлены о круге факторов, из-за которых может развиться приступ. Чаще всего это:
- стресс;
- излишняя физическая нагрузка;
- употребление алкогольных напитков или крепкого кофе и пр.
Совет! Если больной знает, какие именно причины могут вызвать приступ, то нужно обязательно сообщить об этом врачу. Это позволит назначить более эффективное лечение.
Классификация заболевания по виду провокаторов
Главными факторами развития аритмии считаются:
- патологии сердечно-сосудистой системы;
- ишемические нарушения;
- гипертоническая болезнь;
- сердечная недостаточность во всех формах;
- воспалительные процессы в миокарде, перикарде или эндокарде;
- пороки сердца врожденного и приобретенного характера;
- кардиомиопатии генетического характера.
К посторонним факторам, способным вызвать пароксизм мерцательной аритмии, относят:
- вредные привычки в виде употребления спиртных напитков, стимулирующих наркотиков и курения;
- нарушение баланса электролитов;
- недостаток калия и магния в организме;
- структурные нарушения в органах и тканях дыхательной системы;
- острые формы заболеваний инфекционного происхождения;
- употребление в течение длительного времени сердечных гликозидов, адреномиметиков;
- постоянные эмоциональные нагрузки.
Иногда встречаются идиопатические формы аритмий, причину которых выяснить не удается.
Среди заболеваний сердечно-сосудистой системы к развитию мерцательной аритмии приводят:
- ишемическая болезнь сердца;
- воспалительные изменения (миокардит, перикардит, эндокардит);
- врожденные и приобретенные пороки, которые сопровождаются расширением камер;
- гипертоническая болезнь с увеличением массы миокарда;
- сердечная недостаточность;
- генетическая кардиомиопатия (дилатационная и гипертрофическая).
К внесердечным причинам относят:
- употребление алкоголя;
- электролитные нарушения, сопровождающиеся недостатком калия и магния;
- патология легких, при которой происходит компенсаторное изменение строения сердца;
- тяжелые инфекционные заболеваний;
- состояния после оперативного вмешательства;
- эндокринные нарушения, например тиреотоксикоз;
- прием некоторых лекарственных препаратов (сердечные гликозиды, адреномиметики);
- стресс и нервное истощение.
Если причина не установлена, пароксизм мерцательной аритмии называют идиопатическим. Такое состояние более характерно для лиц молодого возраста.