Ревмокардит (ревматизм сердца): симптомы, диагностика, лечение и последствия
Содержание:
Возможные осложнения
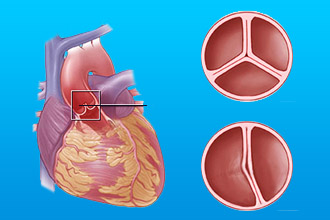
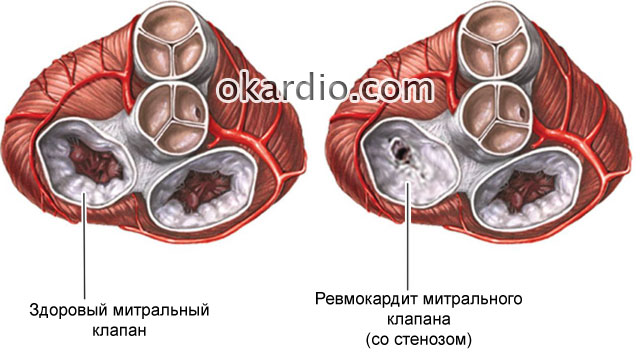
В 20–25% случаев вследствие ревмокардита развиваются пороки клапанов: либо стеноз (сужение отверстия в открытом состоянии), либо недостаточность (неполное закрытие, наличие отверстия в закрытом состоянии).
Чаще всего страдает митральный клапан. Иногда – аортальный клапан. Реже – трехстворчатый. Иногда могут формироваться одновременно пороки и митрального, и аортального клапанов.
Пороки клапанов приводят к хронической сердечной недостаточности.
Также перенесенный ревмокардит способствует формированию тромбов в сердце, которые могут попасть в кровоток и спровоцировать тромбоз крупных жизненно важный сосудов (чаще всего – легочной артерии).
Кроме того, вследствие ревматического воспаления сердечной мышцы может сформироваться диффузный кардиосклероз.
Ревматизм сердца – симптомы и клиническая картина
При обследовании в специализированной клинике у больных выявляются: расширение границ сердца, изменения состава крови, появление шумов в работе органа и приглушенность его тонов. Вполне возможно появление симптомов сердечной недостаточности. Кроме того, отличительными признаками ревматизма сердца являются:
- боли в области груди;
- повышение температуры тела;
- носовые кровотечения;
- неравномерная сердечная деятельность;
- общая слабость;
- частая одышка;
- бледность кожных покровов;
- потливость;
- быстрая утомляемость даже при самых незначительных физических нагрузках.
В зависимости от выраженности воспалительного процесса, врачи выделяют очаговый и воспалительный ревматизм сердца. Первый характеризуется слабыми проявлениями сердечной недостаточности и увеличением размеров органа при отсутствии адекватного лечения. Особой опасности подвергаются клапаны, поскольку они наиболее подвержены действию воспалительных реакций. Если же ставится диагноз диффузный ревматизм сердца, симптомы заболевания выражены более сильно и характеризуются большими проявлениями сердечной недостаточности, что оказывает влияние на выбор методики лечения.
Причины заболевания
Наибольшее значение в формировании воспалительного процесса соединительной ткани с последующим поражением различных оболочек сердца принадлежит β-гемолитическому стрептококку (группа А), который часто поселяется в верхних дыхательных путях, чтобы спровоцировать острое респираторно-вирусное заболевание при сниженном иммунитете.
Вот почему довольно часто ревматизм дебютирует после ангины или других родственных патологических состояний.

Нужны условия и предпосылки, которые будут оказывать содействие инфекционному агенту одерживать победу над организмом.
Низкий или, наоборот, излишне высокий (гипериммунореактивность) иммунный ответ, генетически запрограммированная предрасположенность, плохие бытовые условия и неблагоприятные факторы внешней среды оставляют человека без защиты и открывают патогенным микроорганизмам дорогу к соединительной ткани сердца, которая имеет схожий со стрептококком антигенный состав.
В результате, титр ненужных антител растет, а сердце поражается.
Возбудителем ревматизма считается β-гемолитический стрептококк группы А. Но ему отводится роль только пускового механизма. Целый ряд исследователей смогли высеять стрептококк из крови больных ангиной, фарингитом. Почему же не все эти пациенты, а только 3–5 % заболевают ревматизмом?
Существует несколько основных причин, которые могут вызывать ревматические боли в суставах:
- Генетическая;
- Заболевания стрептококковые;
- Иммунная.
Ревматизм не является болезнью, которую можно передать по наследству, но склонность организма к данной инфекции сохраняется на геноуровне. Схожесть иммунитета родителя и отпрыска – основная причина запуска механизма недуга.
При воздействии на организм стрептококками происходит снижение защиты организма. Речь идет не о разовом заболевании ангиной, а о взаимодействии со стрептококком одной подгруппы неоднократно. Риск развития ревматоидного поражения повышается, когда пациент болеет ОРВИ и не получает должного лечения.
Стрептококки и вещества, которые они выделяют, могут вызывать аллергию. Ферментные белки и токсины распространяются по крови и могут вызывать аллергию.
Однако наиболее уязвимыми к поражению являются суставы и сердце. Концентрация антител действует на клетки: в результате организм теряет устойчивость к подавлению стрептококковых штаммов.
Что такое ревматизм суставов с медицинской точки зрения? Это нарушение тканевого синтеза с поражением сердца и опорно-двигательного аппарата в комплексе. Разрушение коллагеновых волокон, необходимых для образования тканей, суставов ведет к поражению хрящей, клапанов.
В группу риска входят женщины и дети в возрасте 7-15 лет.
Когда иммунная система борется со стрептококком, вырабатываются антитела. Дело в том, что в сердечной мышце и соединительных тканях присутствуют молекулы, схожие со стрептококком.
В итоге антитела, призванные бороться с болезнетворными бактериями, поражают одновременно ткани организма. Появляются воспаления, которые приводят к изменению строения сердечных клапанов, их утолщению и «склеиванию».
Довольно часто ревматизм появляется из-за того, что не было соответствующего лечения ангины или фарингита. В данном случае ревматизм сердца может развиться довольно быстро – через 2-3 недели после болезни инфекционного происхождения, но в то же время нередки случаи вялотекущего развития ревматизма.
Установлено, что главной причиной ревматизма сердца является стрептококк группы А. Эта группа стрептококков отличается высокой устойчивостью к химическому и физическому воздействию.
Большой риск заражения есть у детей, людей, которые проводят значительную часть времени в закрытых помещениях с большим скоплением людей. Наследственная предрасположенность играет далеко не последнюю роль, поскольку, таким образом, удается установить уровень восприимчивость к стрептококкам.
Статистика говорит о том, что ревматизмом страдает примерно 4% всего населения Земли, среди которых основная масса – это дети и женщины.
Лечение ревматизма
Лечение ревматизма основывается на раннем назначении комплексной терапии, направленной на уничтожение стрептококковой инфекции, подавление активности воспалительного процесса, а также на предупреждении развития или прогрессирования порока сердца.
Терапия может проводиться как амбулаторно, так и в стационаре.
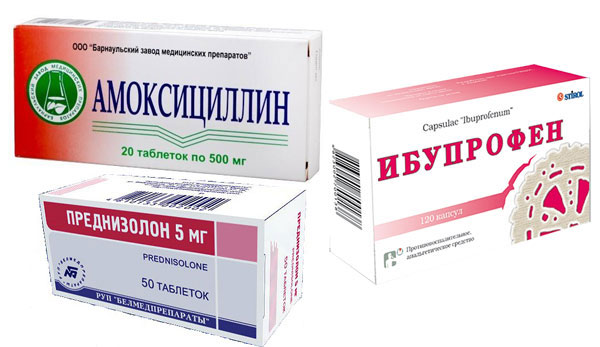
И стационарное, и амбулаторное лечение предполагает обязательное применение антибиотиков, которые подбирают с учетом чувствительности к ним стрептококка. Чаще всего используют препараты пенициллинового ряда.
Лечение в стационаре
В острой стадии заболевания лечение проводится только в стационаре. Там же могут провести устранение хронических очагов инфекции, в частности, операцию по удалению миндалин, осуществляемую через 2–2,5 месяца от начала заболевания при отсутствии признаков активности процесса.
Основной задачей после стихания острого процесса является достижение полной ремиссии и восстановление функциональной способности сердечно-сосудистой системы. С этой целью больным назначается амбулаторное лечение и наблюдение.
Амбулаторное лечение
В условиях поликлиники лечатся, как правило, пациенты с хроническим течением заболевания или долечиваются больные после стационара.
Больному назначают лекарственную терапию, коррекцию питания и лечебную физкультуру, которые определяются индивидуально с учетом особенностей заболевания и прежде всего тяжести поражения сердца.
Антибиотики при ревматизме
Антибактериальная терапия — важнейшее звено в лечении ревматизма. Вместо неё категорически нельзя использовать народные средства. В подавляющем большинстве случаев они только усугубляют ситуацию.
При наличии хронического тонзиллита, при частых обострениях очаговой инфекции продолжительность лечения препаратами пенициллинового ряда увеличивают или дополнительно используют другой антибиотик – амоксициллин, макролиды (азитромицин, рокситромицин, кларитромицин), цефуроксим аксетил, другие цефалоспорины в возрастной дозировке.
Противовоспалительные средства
Антиревматическая терапия предусматривает один из нестероидных противовоспалительных препаратов (НПВП), который назначают изолированно или в комплексе с гормонами в зависимости от показаний.
НПВП применяют не менее 1-1,5 месяцев до устранения признаков активности процесса. Препаратом выбора является диклофенак.
Преднизолон назначают преимущественно при острой ревматической лихорадке с выраженным кардитом (воспалительные процессы в сердце) в начальной дозе назначают в течение 10–14 дней до получения эффекта, затем суточную дозу снижают каждые 5–7 дней под контролем клинико-лабораторных показателей, в последующем препарат постепенно отменяют.
Помимо антибактериальной и противовоспалительной терапии проводят симптоматическую терапию при следующих состояниях: поражение сердца, когда появляются симптомы застойной сердечной недостаточности:
- мочегонные,
- блокаторы кальциевых канало (амлодипин),
- бета-блокаторы(карведилол, метопролол, бисопролол),
- сердечные гликозиды (дигоксин).
В неактивной фазе заболевания больным паказано санаторно-курортное лечение.
В санатории продолжают начатую в стационаре терапию, лечат очаги хронической инфекции, осуществляют соответствующий лечебно-оздоровительный режим с дифференцированной двигательной активностью, лечебной физкультурой, закаливающими процедурами.
Профилактика рецидивов
Следующий этап комплексной терапии ревматизма предусматривает профилактику рецидивов и прогрессирования заболевания.
С этой целью используют препараты пенициллина продленного действия, преимущественно бициллин-1, первое введение которого осуществляют еще в период стационарного лечения, а в последующем – 1 раз в 3 недели круглогодично.При ревматизме без вовлечения сердца бициллинопрофилактику проводят в течение 5 лет после последней атаки.
Все больные, перенесшие острую ревматическую лихорадку, должны находится под диспансерным наблюдением ревматолога. Регулярно, 2 раза в год, проводят амбулаторное обследование, включающее лабораторные и инструментальные методы; назначают необходимые оздоровительные мероприятия, лечебную физкультуру.
В весенне-осенний период наряду с проведением бициллинопрофилактики показан месячный курс НПВП.
При формировании тяжелого ревматического порока сердца показано хирургическое лечение — протезирование пораженных клапанов.
Методы лечения
Полный курс лечения при своевременном обращении к врачу занимает от 2 до 8 недель. Если же «запустить» заболевание, то вылечить полностью хроническую форму практически невозможно – периодически обострения будут давать о себе знать.
Во время лечения соблюдайте постельный режим. Если испытывать сердце физическими нагрузками во время болезни, повышается риск развития клапанных пороков, кардиосклероза.
Из медикаментов назначают:
- Антибиотики пенициллинового ряда (Амоксициллин, Амоксиклав).
- Нестероидные противовоспалительные средства (Ибупрофен, Кетопрофен).
- Стероидные противовоспалительные препараты (Преднизолон).
- При затяжном течении – Хлорохин, Гидроксихлорохин – препараты с иммунодепрессивным и противовоспалительным эффектами.
Также для профилактики тромбообразования могут назначать ацетилсалициловую кислоту.
Если заболевание спровоцировало пороки сердечных клапанов, их устраняют хирургическим путем: с помощью пластики своего клапана или замены его на протез. Искусственный клапан прослужит до 20 лет. На долговечность влияет то, насколько качественно изготовлен сам клапан, и то, как четко пациент соблюдает рекомендации врача.
Людям с искусственным клапаном медики рекомендуют на постоянной основе принимать антиагреганты или антикоагулянты для профилактики возникновения тромбов. Большинству пациентов в качестве антиагреганта назначают Ацетилсалициловую кислоту (Аспирин).
Также людям с протезированным клапаном нужно принимать антибиотики перед любой, даже незначительной, хирургической процедурой, в том числе и перед лечением зубов. Это нужно, чтобы операция не спровоцировала воспаление внутренней оболочки сердца – у людей, которые перенесли операцию по замене клапана, а тем более в связи с ревмокардитом, она более восприимчива к инфекциям. Ваш врач может выписать вам один из этих антибиотиков: Ампициллин, Амоксициллин, Азитромицин.
Лечение ревматизма сердца
Все терапевтические мероприятия, направленные на устранение болезни, осуществляются в условиях стационара. Для устранения признаков ревматизма сердца используется комплексная терапия, в которую входит применение антибактериальных средств и противовоспалительных лекарств.
Лечение острой фазы
Когда болезнь находится в острой фазе, больному вводится пенициллин в определенной дозировке на протяжении двух недель. После этого назначают бициллин с периодичностью – 2 раза в неделю до самой выписки из стационара.
Если больной не в состоянии переносить препараты пенициллинового ряда из-за аллергической реакции, то ему показано введение эритромицина. Также терапия дополняется приемом глюкокортикостероидов, если только ревматизм не находится в стадии минимальной активности.
Что касается препаратов для устранения воспалительного процесса, то больному назначается ацетилсалициловая кислота или аналогичные ей средства.
Помимо этого, показан приём НПВП. Лечение при остром ревматизме продолжается на протяжении месяца, а при подостром 2 месяца.
Лечение затяжного ревматизма сердца

Если ревматизм сердца плохо поддается терапевтическому воздействию и приобретает затяжной характер, то больному вводят такие средства, как делагил или плаквенил. Они способны помочь даже при рецидивирующих формах болезни. Курс приема этих препаратов хинолинового ряда продолжительный и должен составлять не менее года, а иногда и двух лет.
Когда классические средства от ревматизма оказываются малоэффективными, то применяются иммунодепрессанты, среди которых: азотиропин, хлорбутин и прочие. При этом обязателен строгий врачебный контроль с ежедневным забором крови.
При необходимости введения препаратов гамма-глобулинового ряда, следует параллельно назначать десенсибилизирующие средства, такие как: диазолин, тавегил, димедрол. Однако эту схему не используют, если наблюдаются выраженные сердечные нарушения. При подобном течении болезни целесообразно назначение мочегонных средств и сердечных гликозидов.
Больному следует принимать витаминные комплексы, с упором на аскорбиновую кислоту и рутин.
Полноценное лечение ревматизма сердца невозможно без физиотерапевтических процедур. Наибольшей популярностью пользуются грязевые ванны, лечебные воды, ультрафиолетовое облучение, электрофорез антибиотиков. Если болезнь длительное время вынуждает больного оставаться прикованным к постели, то ему необходим массаж. Это позволит улучшить кровообращение и быстрее снять воспаление с суставов, которым сопровождается ревматизм.
После того, как больной будет выписан из стационара и ревматизм сердца перейдет в неактивную фазу, ему необходимо будет проходить курсы санитарно-курортного лечения. К тому же на протяжении первых двух месяцев пациенту назначают приём аспирина, а затем на такой же срок – бруфен. После, на протяжении полугода, человек принимает индометацин. При необходимости терапевтическая схема дополняется приемом антибактериальных, витаминных и десенсибилизирующих средств.
Классификация
В медицинской практике ревматическое заболевание сердца классифицируют, учитывая некоторые важные параметры, на несколько разновидностей.
Классификация представленного заболевания предполагает следующие его разновидности:
- возвратный;
- пневмония ревматического происхождения;
- ревматический лёгочный васкулит;
- плеврит ревматического происхождения;
- абдоминальный синдром;
- ревматизм сердца;
- хорея ревматической направленности.
Возвратный ревмокардит
Подобный ревматизм у детей сопровождается появлением новых осложнений. Протекает в сочетании с пороками сердца, в результате чего носит хронический характер с лабильным эффектом противоревматического лечения.
Ревматическая пневмония
Поражение лёгких у детей может спровоцировать острую ревматическую болезнь в форме пневмонии или лёгочного васкулита (поражение мелких сосудов органа) ревматоидного происхождения. Образуется болезнь по причине выраженной симптоматики кардита.
Выделяют следующие симптомы ревматизма с поражением лёгких:
- усиленная одышка;
- повышение температурных показателей;
- влажные хрипы.
При помощи рентгена удаётся определить локальное усиление, сосредоточение и патологические изменения лёгочного рисунка с большим количеством мелких очагов уплотнения.
Для этого заболевания свойственная динамичность симптомов под действием противоревматического лечения.
Воспаление мелких сосудов лёгких ревматического происхождения
Этот вид заболевания, который включает общая классификация ревматизма, характеризуется такими признаками, как кашель, кровохарканье, одышка. Ревматизм у детей этой формы при отсутствии определённых перкуторных изменений в лёгких удаётся обнаружить только через множественное количество звонких влажных хрипов, а при рентгене можно определить диффузное усиление лёгочного рисунка.
Устранить все эти проявления можно при помощи противовоспалительных медикаментов.
Плеврит ревматического происхождения
Ревматический процесс затрагивает, как правило, разные органы и системы. Многие ассоциируют развитие болезни с суставным синдромом, который, однако, держит второе место после повреждения соединительной ткани сердца, имеющего статус лидера.
Течение заболевания практически всегда идет с поражением сердца, а именно, его оболочек. Но в зависимости от того, какая из них больше «приглянулась» для постоянного места обитания, ревмокардит (общее название патологии) может быть представлен:
- Эндокардитом;
- Миокардитом;
- Перикардитом;
- Панкардитом (поражаются все оболочки одновременно).
Кроме этого, классификация ревматизма может подразумевать деление по другим параметрам:
- Острый ревматический процесс высокой активности с внезапным началом, характеризуемый ярко выраженной симптоматикой, требующей быстрого реагирования и интенсивного лечения, дающего хороший эффект;
- Подострая умеренно активная форма заболевания с продолжительностью атаки до полугода, менее выраженными клиническими проявлениями и лечебным эффектом;
- Монотонный затяжной процесс, не отличающийся высокой активностью, продолжающийся более полугода и проявляющийся в большинстве случаев каким-то одним синдромом;
- Непрерывно рецидивирующее волнообразное течение, для которого свойственны яркие обострения и неполные ремиссии, многочисленные синдромы и прогрессирование патологии многих органов;
- Латентный вариант ревматизма проходит незаметно для больного, поскольку ни клинические, ни лабораторные, ни инструментальные методы диагностики на скрытый воспалительный процесс не указывают. Заболевание обнаруживается лишь после того, как в сердце сформировался порок.
У детей в острой фазе болезнь может продолжаться до 2 месяцев от начала атаки, а в активной ее течение может затянуться до года.
Подострое и латентное течение заболевания, как правило, является случайной находкой при обследовании и, к сожалению, часто запоздалой, так как приобретенный порок сердца уже успел сформироваться и даже проявиться клинически, что и стало поводом для обследования.
Непрерывно рецидивирующий процесс для детского возраста считается весьма неблагоприятным в прогностическом плане, поскольку в подавляющем большинстве случаев он приводит к формированию клапанного порока сердца.
Существует несколько классификаций ревматизма сердца. Различные типы данной патологии характеризуются разнообразной симптоматикой или вовсе отсутствием клинических проявлений.
Ревмокардит
Ревмокардит — наиболее распространенное проявление ревматизма.
Этим термином обозначают аутоиммунное воспаление в стенках камер сердца, которое возникает в ответ на инфекцию, вызванную особой разновидностью бактерий — β-гемолитическим стрептококком группы A.
Вещества, которые вырабатывает этот микроорганизм, похожи по строению на те, что входят в состав соединительной ткани человека. Иммунная система «путается» и начинает атаковать не только зловредных одноклеточных захватчиков, но и собственные ткани организма.
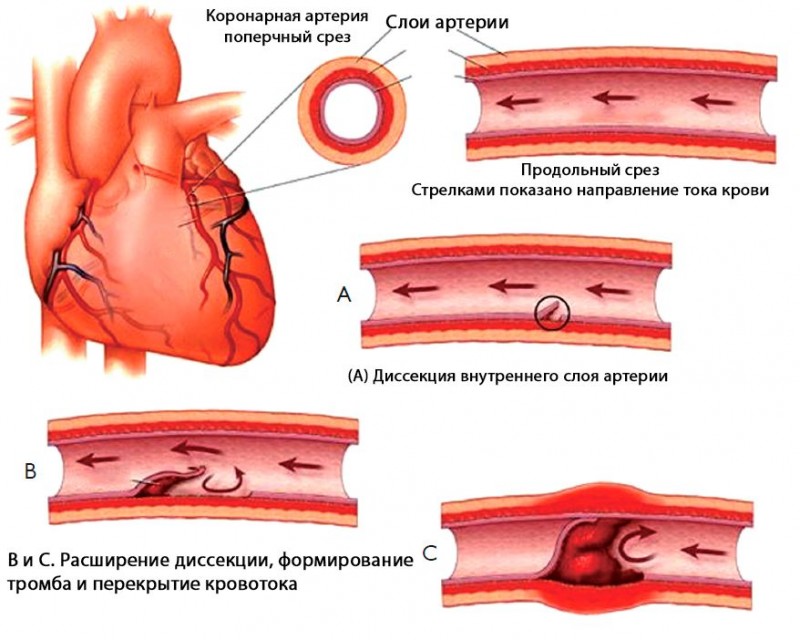
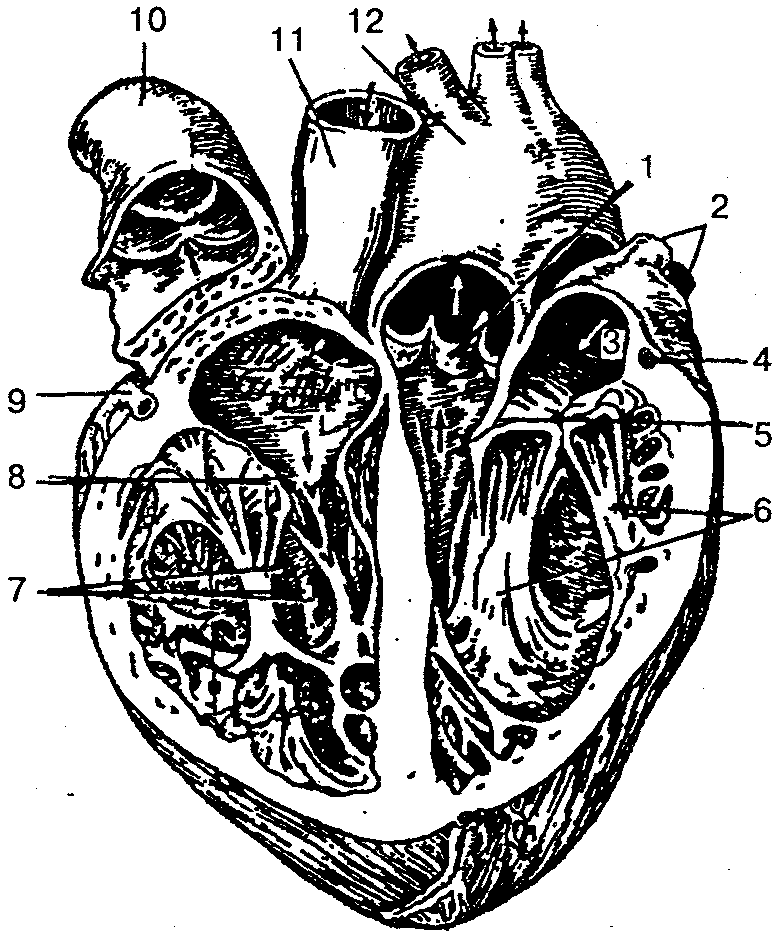
Для того чтобы понять, что такое ревмокардит, сначала нужно разобраться, как устроена стенка сердца. Она состоит из трёх слоёв:
- Эндокард — внутренняя оболочка. Она выстилает изнутри все камеры сердца, покрывает створки клапанов.
- Миокард — мышцы, за счет которых сердце сокращается и проталкивает кровь по сосудам.
- Эпикард — тонкая пленка из соединительной ткани, которая покрывает сердце снаружи. Она защищает орган и вырабатывает смазку, за счет которой уменьшается трение во время сердечных сокращений. Эндокард входит в состав сердечной сумки — перикарда.
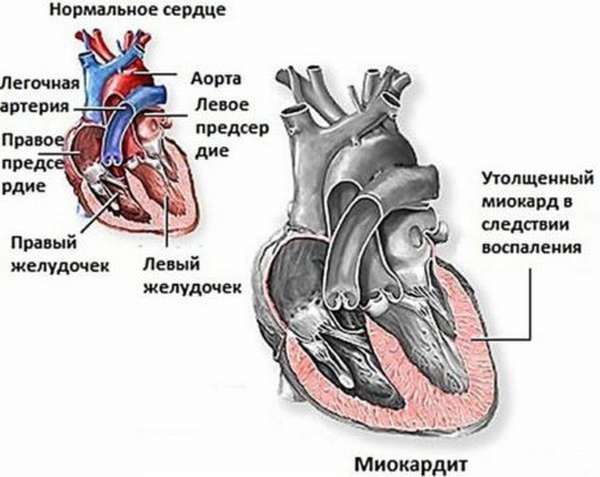
Если ревматизм приводит к воспалению в эндокарде и миокарде, такое состояние называют ревмокардитом. Если же патологический процесс распространился и на перикард (что случается редко), говорят о присоединении перикардита.
Ревмокардит — наиболее распространенное проявление ревматизма. Этим термином обозначают аутоиммунное воспаление в стенках камер сердца, которое возникает в ответ на инфекцию, вызванную особой разновидностью бактерий — β-гемолитическим стрептококком группы A.
Вещества, которые вырабатывает этот микроорганизм, похожи по строению на те, что входят в состав соединительной ткани человека. Иммунная система «путается» и начинает атаковать не только зловредных одноклеточных захватчиков, но и собственные ткани организма.
Для того чтобы понять, что такое ревмокардит, сначала нужно разобраться, как устроена стенка сердца. Она состоит из трёх слоёв:
- Эндокард — внутренняя оболочка. Она выстилает изнутри все камеры сердца, покрывает створки клапанов.
- Миокард — мышцы, за счет которых сердце сокращается и проталкивает кровь по сосудам.
- Эпикард — тонкая пленка из соединительной ткани, которая покрывает сердце снаружи. Она защищает орган и вырабатывает смазку, за счет которой уменьшается трение во время сердечных сокращений. Эндокард входит в состав сердечной сумки — перикарда.
Если ревматизм приводит к воспалению в эндокарде и миокарде, такое состояние называют ревмокардитом. Если же патологический процесс распространился и на перикард (что случается редко), говорят о присоединении перикардита.
Симптомы ревмокардита
Обычно у взрослых людей ревмокардит протекает легко. Зачастую симптомы ограничиваются лишь небольшими болями или ощущением дискомфорта в области сердца, одышкой во время физических нагрузок.
Аналогичные проявления возникают и при других сердечно-сосудистых заболеваниях, поэтому установить правильный диагноз бывает сложно.
Реже беспокоит ощущение перебоев в работе сердца, усиленное сердцебиение.
У детей и у некоторых молодых людей ревмокардит протекает тяжелее. Боли в сердце довольно сильные и беспокоят постоянно. Во время нагрузок и даже в покое возникает сильная одышка. Человек ощущает, что его сердце «колотится», «выскакивает из груди». Наиболее серьезные проявления воспаления в сердце — отеки на ногах и чувство тяжести под правым ребром.
Чем опасен ревмокардит?
Со временем ревмокардит приводит к рубцеванию и порокам клапанов сердца. В прошлом ревматизм был самой частой причиной операций по протезированию сердечных клапанов.
Сегодня, за счет того, что во многих странах стрептококковую ангину вовремя начинают лечить антибиотиками, распространенность заболевания снизилась.
И всё же примерно 60% пациентов со стенозом митрального клапана (клапан, который находится между левым предсердием и левым желудочком) ранее переносили ревматические атаки.
Ревматизм сердца: диагностика
Для определения и постановки точного диагноза ревматизм сердца используются следующие диагностические мероприятия:
— Сбор анамнеза с особым акцентом на предмет определения недавно перенесенных инфекционных заболеваний с письменной фиксацией жалоб, даже незначительно напоминающих ревматические проявления, а также исключение болезни «врожденный ревматизм сердца» методом опроса на наличие случаев у ближайших родственников.
— Специфически проводимый осмотр у профильных узких специалистов для выявления симптоматики присущей болезни ревматизм сердца. При аускультации слышим мягкий шум в зоне проекции на верхушке сердца и в точке проекции аорты, учащенное сердцебиение, явления аритмии, возможны к прослушиванию редкие сильные экстрасистолы.
— Электрокардиограмма один из основных методов для определения ревматизма сердца, на ней выявляют расширенный интервал Р-Q, который сигнализирует о развитии ревматического сердечного порока и степени уязвления сердечных структур – оболочек.
— Ультразвуковое исследование для определения присутствия уже развитого порока.
— Фонокардиограмма, с помощью которой записывают ранние слабые шумы, плохо слышимые при аускультативном исследовании врачом.
— Анализ на нахождение стрептококковой бактерии в организме.
— Лабораторные исследования крови: повышение скорости эритроцитарного оседания за час времени, высокий уровень белых кровяных телец, рост уровня белковой фракции (особенно это касается С-реактивного – маркера ревматизма сердца), а также увеличение вместимости сиаловых кислот, определение наличия в кровяном русле антистрептолизинов (АСЛ-О) – иммунных антител, которые молекулярно схожи со стрептококком и размножаясь, являются разрушителями собственных здоровых тканей
Важно исследование ревматоидного фактора – маркера начала ревматических изменений в организме человека
— Рентген-исследование не столь информативно, но его проводят для диагностики модификаций, свойственных тяжелому течению ревматизма сердца. На рентген-снимке определяются расширенные сердечные теневые контуры при тяжких случаях поражения перикарда.
Диагностика
·Основываясь на одних жалобах, диагноз ревматизма сердца выставить невозможно
После того, как врач получает информацию о том, что беспокоит больного, он начинает его обследовать.
·Первое, что важно при осмотре пациента — это аускультация сердца. Именно при помощи фонендоскопа может быть получена достоверная информация о патологическом процессе в этом органе.
·Ранее не имевшиеся органические шумы, возникающие на фоне внезапного повышения температуры у молодых людей — это один из важнейших критериев диагностики ревматизма сердца.
·Увеличение или уменьшение частоты сердечных сокращений также свидетельствует о наличии патологического процесса.
·Признаки сердечной недостаточности (одышка, появление отеков) могут возникать при тяжелом поражении всех слоев сердца.
·Уже на этом этапе при тщательном анализе всех симптомов ревматизм сердца — это практически бесспорный диагноз, однако больных чаще всего направляют на дополнительные исследования:
·электрокардиографию, позволяющую обнаружить и оценить степень нарушений ритма и проводимости;
·фонокардиографию — своего рода «продвинутый» вариант аускультации, помогающий более точно выявить посторонние шумы в сердце;
·рентгенографию грудной клетки, с помощью которой обнаруживают признаки застоя крови в легких и увеличение сердца в размерах;
·двухмерную эхокардиографию с доплеровской техникой, при которой можно обнаружить нарушения в работе клапанного аппарата;
·общий анализ крови, в котором обнаруживается повышение скорости оседания эритроцитов;
·анализ крови на С- реактивный белок, рост уровня которого наблюдается при любом воспалении.
Народное лечение ревматизма
Важно! Перед использованием народных средств, обязательно проконсультируйтесь с лечащим врачом. Прополис
Сформируйте из прополиса лепешку, которую прикладывайте к больным местам во время сна. Средство желательно приматывать платком, чтобы оно оставалось теплым
Прополис. Сформируйте из прополиса лепешку, которую прикладывайте к больным местам во время сна. Средство желательно приматывать платком, чтобы оно оставалось теплым.
Компресс из прополиса. Также можно натереть прополис на терке, после чего залить его винным спиртом. Средств настоять 10 дней в темном месте, при этом ежедневно его взбалтывать. На 11 день полученную настойку в течении 10 часов охладить в холодильнике и процедить. Полученное средство использовать в качестве компрессов к больному месту. Сверху компрессы обматывают шерстяным платком, чтобы дополнительно выгревать место
Только средство нужно осторожно использовать, если в больной месте присутствует поврежденная кожа
Мазь из прополиса. Мазь из прополиса имеет отличные обезболивающие, регенеративные и противовоспалительные свойства. Чтобы ее приготовить, необходимо разогреть около 100 г вазелина, после чего остудить его до 50°С и добавить в него 10 г измельченного прополиса. Полученную смесь ставят на плиту и варят еще 10 минут под накрытой крышкой. Далее средство охлаждается, фильтруется через марлю, в 2 раза в день (утром и вечером) наносится на пораженные участки.
Сосновые иголки. Наполните полностью литровую банку майскими хвойными иголочками сосны, после чего залейте их обычным медицинским спиртом. Банку плотно закройте крышкой и поставьте средство настаиваться в теплое темное место на 3 недели, иногда взбалтывая ее. Через 3 недели процедите полученное средство через марлю и принимайте по 8 капель на кусочек сахара перед едой 3 раза в день, в течение 4-6 месяцев.
Березовые листья. Набейте березовыми листьями одежду, в которой Вы спите. Хорошо укройтесь, чтобы можно было пропотеть. Таким образом нужно спать, но если заснуть не сможете, тогда просто пропотейте в листьях 3-4 часа, и можете убрать их. Также отличным народным средством от ревматизма служат березовые ванны. Для этого нужно наполнить (на 30-50%) ванную березовыми листьями, дать им запариться, после чего принимать ванную в течении 1 часа.
Аконит (осторожно, аконит — ядовитое растение). Для приготовления настойки из аконита нужно 50 г растертого аконита джунгарского залить 500 г водки, после чего банку плотно закрыть крышкой и поставить настаиваться 2 недели в темное место, периодически взбалтывая средство
Далее средство процедите, и храните его в холодильнике. Настойкой, на ночь необходимо натирать больные места, после чего обернуть их фланелью и обвязать теплым платком. После снятия компресса обмойте места холодной водой.
Настойка из аконита. 2,5-3 г сухого измельченного корня аконита залейте 100 г водки. Средство поставить в темное место на 2 недели, периодически взбалтывая его. Далее средство процедить, и принимать 1 день во время приема пищи 1 каплю. Далее 10 дней добавлять по 1 капле 3 раза в день, также во время приема пищи. На 11 день принять 10 капель в течении 3 приемов пищи. С 12 дня отнимать по одной капле. Курс лечения проводить 3 раза, с перерывом 5 дней.
Отвар из аконита. 10 г корня аконита положите в кастрюлю и залейте в нее 500 г воды. Варите средство в течении 2х часов на медленном огне. Далее средство остудите, процедите, и натирайте им пораженные участки 3 раза в день.
Омега-3. Омега-3 имеет отличное противовоспалительные, восстановительные и обезболивающие свойства не только при ревматизме, но и артрите, артрозе и других заболеваниях опорно-двигательной и сердечно-сосудистой систем. Кроме того, Омега-3 является прекрасным средством против старения.
Для лечения ревматизма и его дальнейшей профилактики также рекомендуется:
— употреблять в пищу арбуз, чернику, бруснику, клюкву; — пить сок из лимона (разбавленного с одой), клюквы с медом (липовым или гречишным); — принимать ванны с отваром из сосновых почек, грязевые ванны, ванны с морской солью, ванны из отрубей; — делать компрессы из очищенного свеженатертого картофеля и свежих пропаренных листьев осины и др.