Ишемические болезни сердца: причины, симптомы, диагностика и лечение
Содержание:
Методы лечения и прогноз
Во время лечения ИБС необходимо придерживаться лечебной диеты
Метод и продолжительность терапии зависит от многих особенностях. Зачастую врач назначает не только прием лекарственных препаратов.
К методам немедикаментозной терапии относятся:
- Физическая активность. В первую очередь врач рекомендует гимнастику, ходьбу, занятия на тренажерах и плаванье. Интенсивность тренировок должен определять только специалист, так как высокие нагрузки могут привести к серьезным последствиям. При ишемии пациенту следует ограничивать физическую активность, но не полностью исключать. Это связано с тем, что заболевание характеризуется гибелью определенных участков сердца.
- Диета. Пациентам врачи рекомендуют отказаться от жирной пищи и исключить использование большого количества соли при приготовлении. Употребление жидкости следует снизить до 1,2 литра в день.
Также необходимо исключить влияние стрессов и нервных перенапряжений.
Медикаментозная терапия
Медикаментозное лечение направлено на восстановление нормального кровообращения миокарда
Лечение ИБС проводится и при помощи медикаментов. Применяются следующие группы лекарственных препаратов:
- Антиагреганты. Они помогают снизить свертываемость крови. Самым эффективным является «Аспирин кардио».
- Ингибиторы АПФ. Используются с целью снижения артериального давления. Одним из популярных средств является «Эналаприл».
- Антиишемические. Назначаются для уменьшения потребности сердечной мышцы в кислороде.
- Гипохолестеринемические. Используются для снижения уровня холестерина.
- Нитраты, к примеру, нитроглицерин.
- Антагонисты кальция. Применяются для замедления всасывания вещества в сосуды и мышечную ткань.
Кроме этого, при возникновении сильных болей в сердце и нарушении его ритма могут быть назначены бета –адреноблокаторы, например, «Коронал», «Таллитон». В некоторых случаях показан прием диуретиков. К данной группе относится «Фуросемид». Препарат выпускается в виде таблеток, а доза рассчитывается специалистом. Все препараты должны быть назначены врачом в соответствии с индивидуальными особенностями и течением заболевания.
Хирургическое лечение
Хирургическое лечение назначают, если другие методы уже не эффективны!
При тяжелом течении заболевания назначается хирургическое вмешательство. На сегодняшний день применяются две методики:
- Аортокоронарное шунтирование. В ходе операции врач создает обходное русло, помогающее восстановить кровообращение в пораженном участке. Данный метод используется в случаях, когда медикаментозная терапия не приносит результатов и заболевание сопровождается рядом патологий.
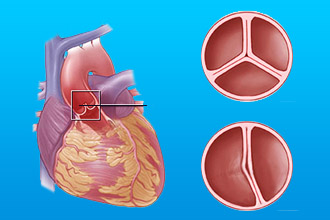
- Коронарная ангиопластика. Специалист использует специальный стент. Он представляет собой каркас, изготовленный из металлических нитей. Его устанавливаются в травмированный сосуд. Стент помогает поддерживать просвет, оптимальный для кровотока.
Прогноз при диагностировании ИБ во многом зависит от различных факторов. Негативно сказывается на дальнейшем течении патологии и продолжительности терапии наличие артериальной гипертонии и сахарный диабет. В этом случае полностью вылечить ишемию невозможно. С помощью лекарственных препаратов удается замедлить прогрессирование.
Классификация ишемии
Основное отличие ИБС от других патологий — это большое разнообразие клинических проявлений, которые могут существенно различаться в зависимости от особенностей провоцирующих болезнь факторов. Классифицировать патологию очень сложно, так как формы ишемии нередко сочетаются или спонтанно «преобразуются» из одной степени в другую.
Принято выделять 2 вида болезни:
- Острая ИБС. Патология обусловлена острым нарушением системы кровообращения, что в большинстве случаев приводит к летальному исходу.
- Хроническая ИБС. Больного «преследуют» патологические симптомы — дискомфорт в области груди, аритмия легкой степени, незначительные нарушения функций сердца.
Инфаркт миокарда
Это тяжелая патология сердца, которая провоцирует развитие затяжной стенокардии. Для заболевания характерно нарушение функций системы кровоснабжения сердца, в результате этого на внутреннем органе образуются некротические сгустки.
При полном закупоривании сосудов у больного развивается крупноочаговый инфаркт. Для этой разновидности болезни характерно появление одного, но очень обширного некротического участка. Если наблюдается неполное закупоривание, то мелких некротических очагов будет много.
Внезапный летальный исход
Самая тяжелая и опасная форма ИБС. Патология обусловлена тем, что человек на протяжении продолжительного времени чувствует себя хорошо, не жалуется на здоровье, но в какой-то момент у него внезапно останавливается сердце.
Смерть может наступить даже если человек находится в спокойном или пассивном состоянии (во сне).
ИБС без симптомов
При данной форме ИБС человека не тревожат патологические симптомы (боль в груди, аритмия и т. п.). Из-за бессимптомного течения патология нередко обнаруживается уже в запущенном состоянии. Результатом несвоевременной терапии становится летальный исход.
Постинфарктный кардиосклероз
Такая форма болезни диагностируется у людей, которые уже перенесли инфаркт миокарда. Для заболевания характерно образование на пораженных мышцах сердца грубых рубцов разного количества и размеров.
Аритмия
Заболевание представляет собой совокупность различных патологических отклонений в работе сердечной и сосудистой системы, что в итоге приводит к нарушению ритма сердца.
Часто причиной развития аритмии становится повреждение некоторых сердечных отделов. Причинами болезни также могут стать эндокринные заболевания и неврологические патологии.
Диагностика
Для того чтобы узнать точный диагноз, кардиолог предлагает пациенту пройти комплекс диагностических мероприятий, помогающий определить гипертонию, выявить сахарный диабет, оценить функциональность миокарда и коронарных артерий.
Основные методы диагностики:
- электрокардиограмма;
- эхо сердца;
- определение уровня холестерина в крови;
- коронография;
- общий тест крови;
- исследование крови на сахар;
- оценка работы почек;
- анализ мочи.
Дополнительные диагностические процедуры:
- Ад, определение артериального давления или суточный мониторинг давления.
- Стресс-тест с дополнительной нагрузкой.
- Рентген грудной клетки, необходимый для определения формы и размеров сердца, а также для диагностики состояния легких.
- УЗИ сердца, позволяет определить, нет ли уплотнений, нарушений в работе клапанов, зон инфаркта.
- Коронароангиография необходима для определения мест с бляшками, сужениями и снижением просвета.
При появлении первых симптомов больной должен обратиться к врачу-терапевту, а затем – к кардиологу. Для выявления заболевания врач назначит следующие исследования:
- ЭКГ и ЭхоКГ;
- анализ крови на содержание холестерина и липопротеидов;
- функциональные и фармакологические пробы (изучение реакции сердца на физические упражнения и медикаментозные препараты);
- компьютерную томографию.
Последнее исследование назначают, чтобы исключить порок сердца или аневризму сосудов.
Многие больные не реагируют на постоянную боль и живут с ней. А зря. Клетки сердца, постоянно недополучая питания, отмирают, что впоследствии может спровоцировать инфаркт миокарда и внезапную смерть.
https://youtube.com/watch?v=u1r1Wbcjjzw
Лабораторно-диагностический анализ крови, показывающий уровень глюкозы, холестерина, триглицеридов, атерогенных и антиатерогенных липопротеидов.
Начальным этапом диагностики всегда является анализ анамнеза болезни, жизни пациента и семейного анамнеза для определения наследственной предрасположенности к развитию кардиопатологии. Во время физикального осмотра врач определяет наличие шумов в сердце и легких, увеличение размеров сердца.
Для оценки общего состояния организма и выявления вероятных метаболических нарушений проводят:
- Общие анализы мочи и крови;
- Биохимический анализ крови;
- Исследование на присутствие кардиоспецифических ферментов;
- Коагулограмму.
Наиболее информативными диагностическими методами являются методы инструментального исследования, такие как:
- ЭКГ, стресс-ЭКГ;
- Суточное мониторирование по Холтеру;
- ЭхоКГ;
- Коронарография;
- Мультспиральная КТ.
Причины развития ИБС
Сердце – мощная мышца, работающая в режиме нон-стоп в течение всей жизни человека, чтобы каждый орган тела регулярно снабжался обогащенной кислородом и питательными веществами кровью и одновременно очищался от продуктов метаболизма. Непосредственно питание сердца осуществляется через сеть коронарных артерий.

Если в них образуются участки сужения и их просвет
уменьшается из-за образования своеобразных «наростов» разной природы, работа
сердечной мышцы нарушается. Она недополучает необходимых ей веществ, следствием
чего становится ишемия, т. е. нарушается трофика тканей. Результатом этого
становится сердечный приступ.
Таким образом, основной причиной развития ИБС является
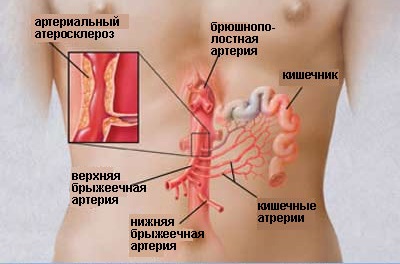
атеросклероз, заболевание, при котором в стенках сосудов образуются холестериновые
бляшки. Подобное в основном является следствием несбалансированного питания,
богатого продуктами с высоким содержанием насыщенных жиров, в частности
холестерином. В результате происходящих изменений коронарные артерии не только
сужаются, но и становятся менее эластичными.

Но это не происходит одномоментно. Изначально просвет сосуда
уменьшается незначительно. Если причины образования атеросклеротической бляшки
не устраняются, в ней продолжается процесс накопления липидов, к ней
притягиваются тромбоциты, в результате чего она ограничивается молодой
соединительной тканью и при этом в большей или меньшей степени выступает в
просвет сосуда. Вместе с этим могут формироваться тромбы, которые склонны
подвергаться кальцинозу.
При сохранении причин формирования бляшек они склонны
увеличиваться, также образуются новые. Это увеличивает степень стеноза
коронарных артерий и оказывает влияние на характер течения ишемической болезни
сердца.

Предрасполагают развитию заболевания:
- длительно сохраняющееся высокое артериальное
давление (артериальная гипертензия) – в результате постоянного высокого
давления крови на стенки сосудов их способность рефлекторно сужаться и
расширяться; - курение (практически вдвое повышает риск) –
приводит к поступлению в организм токсинов, которые оказывают разрушительное
действие на стенки сосудов и создают предпосылки для образования тромбов или
холестериновых бляшек; - сахарный диабет I и II типа, особенно при
отсутствии контроля над уровнем сахара в крови – один из самых опасных факторов
риска с точки зрения развития ишемической болезни сердца и тяжести ее течения; - ожирение;
- злоупотребление алкоголем;
- недостаточная физическая активность.
В развитии ИБС особая роль отводится наследственной предрасположенности.
Поэтому большое внимание к состоянию сердца следует уделять людям, у которых
есть близкие родственники с ишемической болезнью сердца. Считается, что некоторые особенности строения ДНК приводят к
нарушению метаболизма холестерина в организме и развитию атеросклероза.
Проведенные в Канаде исследования, позволили обнаружить 182 комбинации генов,
при наличии которых риск развития ИБС резко повышается
Часть этих генов
наследуется человеком от родителей, другие возникают в результате мутаций в течение
жизни. Но даже присутствие одного из генетических маркеров может расцениваться
в качестве фактора повышенного риска развития ишемической болезни сердца,
особенно при наличии отягчающих ситуацию обстоятельств (курение, чрезмерное
пристрастие к алкоголю, погрешности в питании)
Считается, что некоторые особенности строения ДНК приводят к
нарушению метаболизма холестерина в организме и развитию атеросклероза.
Проведенные в Канаде исследования, позволили обнаружить 182 комбинации генов,
при наличии которых риск развития ИБС резко повышается. Часть этих генов
наследуется человеком от родителей, другие возникают в результате мутаций в течение
жизни. Но даже присутствие одного из генетических маркеров может расцениваться
в качестве фактора повышенного риска развития ишемической болезни сердца,
особенно при наличии отягчающих ситуацию обстоятельств (курение, чрезмерное
пристрастие к алкоголю, погрешности в питании).
Также причиной сужения просвета сосудов может стать тромбоз и тромбоэмоболия. Они могут возникнуть уже на ранних стадиях существования атеросклеротической бляшки на фоне травмирования выстилающего внутреннюю поверхность кровеносного сосуда слоя. Образующиеся микротромбозы и микроэмболии еще более усугубляют нарушения кровотока в суженном сосуде, ухудшают течение ИБС и способны приводить к опасным осложнениям.

Ишемическая болезнь сердца в большей степени характерна для
людей пожилого возраста, особенно уже имеющих тахикардию, артериальную
гипертензию или гипертрофию миокарда. Причем у мужчин она обнаруживается чаще,
чем у женщин.
Когда мы рискуем?
Факторы риска – это такие условия, которые создают угрозу развития заболевания, способствуют его возникновению и прогрессированию. Основными факторами, приводящими к развитию ишемии сердца можно считать следующие:
- Повышение уровня холестерина (гиперхолистеринемия), а также изменение соотношения различных фракций липопротеидов;
- Нарушение питания (злоупотребление жирной пищей, избыточное потребление легкоусвояемых углеводов);
- Гиподинамия, низкая физическая активность, нежелание заниматься спортом;
- Наличие вредных привычек, таких как курение, алкоголизм;
- Сопутствующие заболевания, сопровождающиеся нарушением обмена веществ (ожирение, сахарный диабет, снижение функции щитовидной железы);
- Артериальная гипертензия;
- Возрастной и половой фактор (известно, что ИБС чаще встречается у пожилых людей, а также у мужчин чаще, чем у женщин);
- Особенности психоэмоционального состояния (частые стрессы, переутомление, эмоциональное перенапряжение).
Как видно, большинство приведенных факторов достаточно банальны. Каким же образом они влияют на возникновение ишемии миокарда? Гиперхолестеринемия, нарушение питания и обмена веществ представляют собой предпосылки образования атеросклеротических изменений в артериях сердца. У пациентов, имеющих артериальную гипертензию, на фоне колебания давления происходит спазм сосудов, при котором повреждается их внутренняя оболочка, а также развивается гипертрофия (увеличение) левого желудочка сердца. Венечным артериям сложно обеспечить достаточное кровоснабжение увеличенной массы миокарда, особенно, если они сужены накопившимися бляшками.
Известно, что одно только курение способно увеличить риск смерти от сосудистых заболеваний примерно наполовину. Это объясняется развитием у курильщиков артериальной гипертензии, увеличением частоты сердечных сокращений, повышением свертывания крови, а также усилением атеросклероза в стенках сосудов.
К факторам риска относят также психоэмоциональный стресс. Некоторые особенности личности, имеющей постоянное ощущение тревоги или гнева, которые легко могут вызвать агрессию в отношении окружающих, а также частые конфликты, отсутствие взаимопонимания и поддержки в семье, неизбежно приводят к повышенному артериальному давлению, увеличенной частоте сердечных сокращений и, как следствие, возрастающей потребности миокарда в кислороде.
Всё ли зависит от нас?
Существуют так называемые немодифицируемые факторы риска, то есть те, на которые мы никак повлиять не можем. К ним относят наследственность (наличие различных форм ИБС у отца, матери и других кровных родственников), пожилой возраст и пол. У женщин различные формы ИБС наблюдаются реже и в более позднем возрасте, что объясняют своеобразным действием женских половых гормонов, эстрогенов, препятствующих развитию атеросклероза.
У новорожденных, маленьких детей и подростков практически не наблюдается признаком ишемии миокарда, в особенности, вызванных атеросклерозом. В раннем возрасте ишемические изменения в сердце могут возникнуть в результате спазма коронарных сосудов либо пороков развития. Ишемия у новорожденных и вовсе чаще касается головного мозга и связана она с нарушениями течения беременности или послеродового периода.
Вряд ли каждый из нас может похвастаться отличным здоровьем, постоянным соблюдением режима питания и регулярными занятиями спортом. Большие нагрузки на работе, стрессы, постоянная спешка, невозможность питаться сбалансированно и регулярно – частые спутники нашего ежедневного ритма жизни.
Считается, что жители мегаполисов больше склонны к развитию сердечно-сосудистых заболеваний, в том числе и ИБС, что связано с высоким стрессовым уровнем, постоянным переутомлением и недостатком физической активности. Однако хорошо бы хоть разок в неделю посещать бассейн или спортивный зал, но ведь большинство из нас найдёт массу отговорок этого не делать! У кого-то нет времени, кто-то слишком устал, да и диван с телевизором да тарелочкой домашней вкусной еды в выходной день манит с невероятной силой.
Многие не придают существенного значения образу жизни, поэтому врачам поликлиник необходимо своевременно выявлять факторы риска у пациентов из группы риска, делиться информацией о возможных последствиях переедания, ожирения, малоподвижного образа жизни, курения. Пациент должен ясно представлять исход, к которому может привести игнорирование коронарных сосудов, поэтому как говорится: предупрежден – значит вооружен!
Особенности женской ишемии
В развитии патологического процесса играют роль определенные обстоятельства, способствующие возникновению и прогрессированию болезни. На некоторые из них человек может оказать влияние (устранимые), на другие — нет (неустранимые).
- Половая принадлежность. Сердечно-сосудистые патологии у мужчин развиваются гораздо чаще. Дело в том, что эстрогены в организме женщины детородного возраста выполняют защитную функцию – тормозят выработку холестерина.
- Наследственность. Если прямые родственники пациента по отцовской линии перенесли инфаркт миокарда до 55 лет, а прямые родственники со стороны матери — до 65 лет, риск раннего развития ишемической болезни значительно возрастает.
- Раса. Согласно данным Всемирной организации здравоохранения, европейцы (особенно проживающие в северных регионах) намного чаще болеют ИБС, чем представители негроидной популяции.
- Возраст. Атеросклеротические изменения в сосудах начинаются в детстве и постепенно развиваются. Если 35-летние мужчины умирают от коронарной болезни только в 10% случаев, то после 55 лет смертность от ишемии сердца повышается в среднем до 56 % (у женщин старше 55 лет — 40%).
Устранимые факторы
Перечень устранимых факторов риска:
Табакокурение. Риск внезапной коронарной смерти у курильщиков намного выше, чем у тех, кто не курит или бросил эту вредную привычку. Курильщики в 20 раз чаще заболевают атеросклерозом. У мужчин старше 62 лет смертность от ИБС возрастает наполовину, если сравнивать с некурящими из той же возрастной группы). Пачка сигарет в день вдвое увеличивает риск смерти от ИБС.
Ожирение. Судя по результатам мировых исследований, почти половина людей зрелого возраста имеют лишний вес. Причины в большинстве своем банальны — увлечение сладостями и жирной пищей, регулярное переедание, малоподвижный образ жизни.
Хронический стресс. При постоянном психоэмоциональном напряжении сердце работает с перегрузкой, поднимается АД, ухудшается доставка питательных веществ к внутренним органам.
Гиподинамия
Физическая активность — важное условие сохранения здоровья. У мужчин, занятых тяжелым трудом, риск коронарной болезни ниже, если сравнивать с офисными работниками
Женщины болеют ИБС практически в 2 раза реже мужчин. Связано это с тем, что женский организм вырабатывает эстрогены – специфические половые гормоны (эстроны, эстриолы, эстрадиолы), которые направлены на защиту стенок кровеносной системы от атеросклеротического поражения. Развивается ишемия у женщин в более поздней возрастной категории, начиная с 45-ти лет (у мужчин может появиться в молодости).
Особенности женской ишемии:
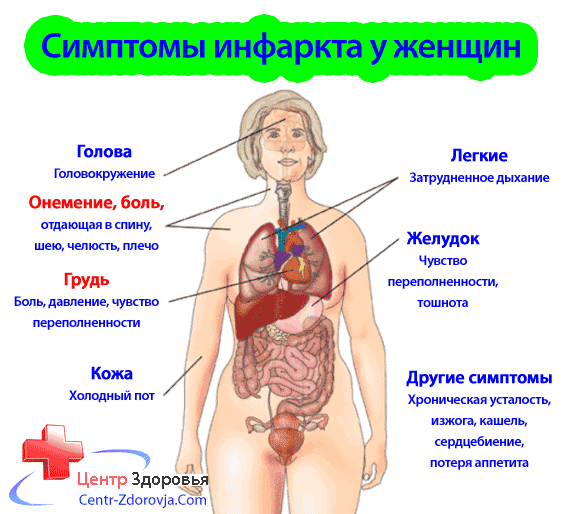
- если это инфаркт миокарда, то проявляется он более остро, чем у мужчин;
- высокий риск летального исхода;
- стенокардия присутствует в основном нестабильной формы;
- симптомы могут проявлять себя даже во время сна, то есть нет суточной принадлежности;
- приступы длятся долго;
- сердечные препараты помогают в редких случаях.
У женщин, кроме боли, другие признаки проявляются редко или они напоминают симптомы менопаузы. По этим причинам ранняя диагностика ИБС исключается. Немаловажную роль играет подверженность эмоциональным перепадам, что только усугубляет положение и провоцирует сердечный приступ.
Формы
Специалисты выделяют несколько основных форм ишемической болезни:
- Первичная остановка сердца или внезапная коронарная смерть – смерть в присутствии наблюдателей, наступившая не позднее чем через час после последнего приступа;
- Инфаркт миокарда;
- Нарушения сердечного ритма – проявляется ускоренным или замедленным сердечным ритмом, а также перебоями в работе;
- Безболевая форма – скрытая форма ишемии. При ней происходит сильное сужение сосудов, которые питают сердце, однако на самочувствие пациента это не влияет. Выявляется исключительно при помощи инструментальных методов обследования;
- Сердечная недостаточность. Развивается на фоне длительного недостатка сердечного кровоснабжения и характеризуется одышкой. На ранних этапах ее признаки проявляются во время физической активности, на более поздних – в любой момент;
- Постинфарктный кардиосклероз – поражение сердца и клапанов. Возникает из-за развития рубцовой ткани, замещающей сердечную мышцу;
- Синдром Х – сильные боли под физической нагрузкой, источник которых не выявляется при исследовании.
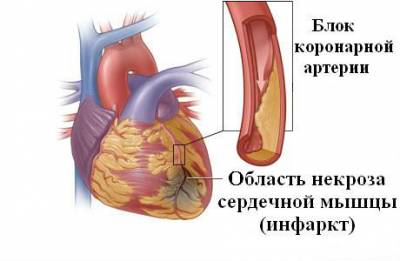 Инфаркт миокарда — отмирание части мышцы в связи с нарушением кровообращения
Инфаркт миокарда — отмирание части мышцы в связи с нарушением кровообращения
Отдельно следует отметить такой симптом, как стенокардия. Сама по себе она представляет определенный вариант течения недуга. Проявляется чаще всего в виде боли сжимающего характера в грудной клетке. Локализуется за грудиной и может отдавать «под ложечку», в шею, левую руку или нижнюю челюсть. Стенокардия может быть стабильной или нестабильной (возникающей при какой-то определенной или случайно нагрузке), а также спонтанной, проявляющейся в состоянии покоя и продолжающейся до 20 минут.
Отдельно в кардиологии существует и понятие острого коронарного синдрома. Сам по себе термин объединяет в одну различные формы ишемии. В него же порой включают и внезапную коронарную смерть.
 Ишемическая болезнь сердца может стать причиной инсульта
Ишемическая болезнь сердца может стать причиной инсульта
К особо острым формам ишемии у женщин относят нестабильную стенокардию, инфаркт миокарда, очаговую дистрофию и подобные. Не стоит отрицать и высокую вероятность инсульта.
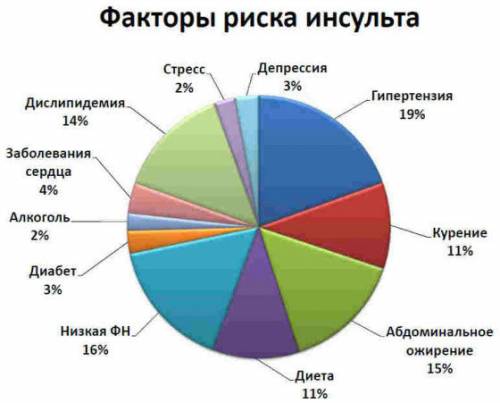
Основные факторы риска
Первая симптоматика, позволяющая заподозрить ИБС у мужчин, как правило, появляется в возрасте около 40 лет, а у представительниц женского пола значительно позднее — после 50 лет. Причем, согласно статистическим медицинским данным, в последнее десятилетие отмечается тенденция к снижению первичной регистрации данной патологии среди мужского контингента, тогда как женщины стали болеть чаще.
https://youtube.com/watch?v=WSYe-i7D4Cg
К 60 годам треть женского населения страдает ишемией. Это связано с развитием атеросклеротических изменений в области коронарных сосудов и нарушением кровоснабжения сердца.
- Вредные привычки, например, курение.
- Нарушение обменных процессов. Чаще всего болеют люди с избыточным весом и сахарным диабетом в анамнезе.
- Гормональный дисбаланс.
- Погрешности в рационе.
- Низкая двигательная активность.
- Гипертоническая болезнь.
- Возможно, развитию подобной патологии способствует наследственная предрасположенность.
- Длительные чрезмерные психологические или физические нагрузки.
Чтобы заболеть ишемической болезнью, достаточно иметь такой тип кровотока в сердце, который не будет обеспечивать его метаболические потребности, при котором будут накапливаться недоокисленные продукты обмена или значительно ослабнет сократительная способность миокарда.
Риски заполучить такое состояние тем выше, чем уже просвет сердечных артерий и чем менее продуктивен сердечный выброс.
- Мужчины (из-за особенностей гормонального фона) чаще заболевают ИБС, чем женщины, пожилые чаще молодых страдают этим заболеванием. После наступления менопаузы Риски мужчин и женщин уравниваются после наступления у последних менопаузы.
- Нарушение в обмене липидов (накопление ЛПНП, снижение ЛПВП), ведущее к атеросклерозу венечных артерий – главный риск в развитии ишемии сердца.
- Артериальная гипертензия, метаболический синдром, сахарный диабет, абдоминальное ожирение повышают риски ИБС.
- Курильщики и злоупотребляющие спиртным чаще страдают от ишемии миокарда.
- Малоподвижный образ жизни также считается фактором риска.