Ревматизм сердца
Содержание:
Диагностика
Ревмокардит является основным проявлением ОРЛ, для диагностирования которой используются специально разработанные клинические и лабораторные критерии. Они включают кардит, артрит, малую хорею, кольцевидную эритему, подкожные узелки, лихорадку и данные, свидетельствующие о наличии стрептококковой инфекции в организме. Диагностика непосредственно ревмокардита проводится следующими методами:
- Аускультативными. При ревмокардите аускультативная картина разнообразна. У пациентов выслушиваются шумы в проекции митрального и аортального клапанов (наиболее специфичны протодиастолический шум и мезосистолический шум Кера-Кумбса), ослабление и глухость тонов сердца, дополнительные тоны, трение перикарда, изменение частоты сердечных сокращений, неритмичное сердцебиение, ритм галопа.
- Лабораторными. В общем и биохимическом анализе крови выявляется наличие воспалительных маркеров (нейтрофильный лейкоцитоз, сдвиг лейкоцитарной формулы влево, увеличение скорости оседания эритроцитов, С-реактивного белка). Также обнаруживаются высокие титры антител к стрептококку — антистретолизин-О (АСЛО), антистрептогиалуронидаза (АСГ), антистрептокиназа (АСК), антидезоксирибонуклеаза-В (АДНК-В).
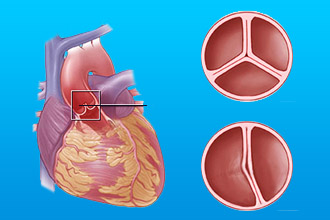
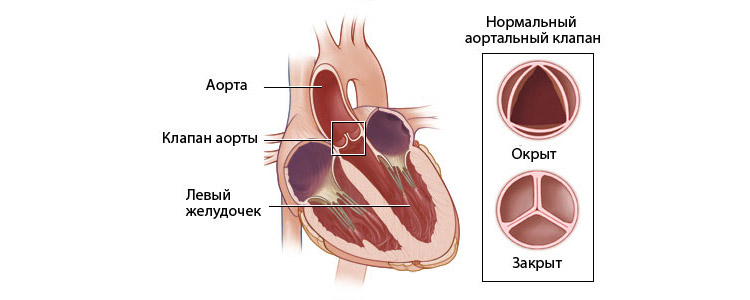
- Инструментальными. На ЭКГ обнаруживаются нарушения ритма и проводимости сердца – тахи- или брадикардия, удлинение интервала PQ, экстрасистолия, предсердно-желудочковая блокада I или II степени, признаки перегрузки левых отделов сердца. Эхо-КГ – наиболее точный визуализирующий метод. Выявляет утолщение или деформацию створок клапанов, признаки регургитации (обратного тока крови), снижение сократительной функции сердца (фракции выброса), расширение полостей сердца, утолщение листков перикарда, выпот в перикардиальную полость.
Ревмокардит дифференцируют со следующими заболеваниями: инфекционный эндокардит, кардиомиопатии, поражения клапанов сердца при серонегативных спондилоартропатиях и системной красной волчанке, антифосфолипидный синдром, вирусные миокардиты. В дифференциальной диагностике обязательно принимают участие кардиолог и ревматолог.
При посещении клиники главной задачей врача является быстрое, но точное установление диагноза. Визуальный осмотр, беседа с пациентом позволяют только заподозрить заболевание, но с целью установления точного диагноза больного направляют на инструментальное обследование.
https://youtube.com/watch?v=kwvwPa6Tm6A
В качестве основных диагностических методов, позволяющих дифференцировать ревматизм от других патологий, назначаются УЗИ сердца и электрокардиограмма. Рентген сердца проводится редко, поскольку такой диагностический метод характеризуется низким уровнем информативности.
Обязательно исследуется кровь на предмет:
- присутствия в ней С-реактивного белка;
- определения скорости оседания эритроцитов;
- выявления ревматоидного фактора;
- обнаружения титры антител.
Согласно международному классификатору (МКБ 10) ревматизму сердца присваивается код I05-I09.
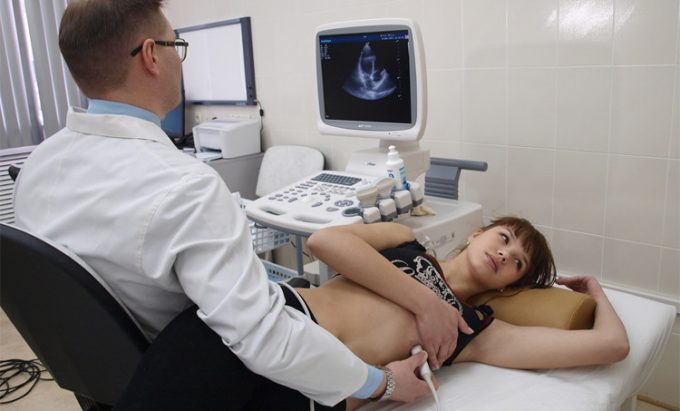
ЭхоКГ сердца
В современной медицине на помощь осмотру врача приходят современные лабораторные и инструментальные методы диагностики, не оставляющие шансов ревматизму сердца остаться незамеченным. Какие же изменения выявляют эти методы?
- ОАК: рост СОЭ, лейкоцитов
- БАК: повышение показателей воспаления — серомукоида, глобулинов, СРБ, фибрина
- серологическое исследование: рост титра антител к стрептолизину о, -s, стрептокиназе
- ЭКГ: снижение амплитуды зубцов, аритмии, снижение интервала S-T
- ЭхоКГ: изменение клапанных створок при эндокардите, снижение сократительной функции или проявления недостаточности кровообращения при панкардите, миокардите.
- Рентгенография ОГК: увеличение размеров сердечной тени.
Возможные осложнения
Если физическая нагрузка не чрезмерная, пациент не будет ощущать боли за грудиной, нарушений в ритме сердца. Отек легких может спровоцировать пневмония, стресс, фибрилляция предсердий. Во время приступа кашля могут разрываться бронхиальные вены, мокрота окрашивается кровью. Хроническое протекание болезни может привести к образованию тромба, который вместе с током крови попадает в другие органы и сосудистое русло.
В результате острого воспалительного процесса поражаются створки клапана. При неэффективности терапии края створок утолщаются, в процесс вовлекаются сухожилия и мышцы. Впоследствии меняется структура клапана, ограничивается его подвижность за счет кальцификации и укорочения мышц.
На фоне ревматического поражения отверстия сердечных клапанов уменьшаются в два раза. Причиной появления отдышки становится создание дополнительного давления для прохождения крови по кругу кровообращения.
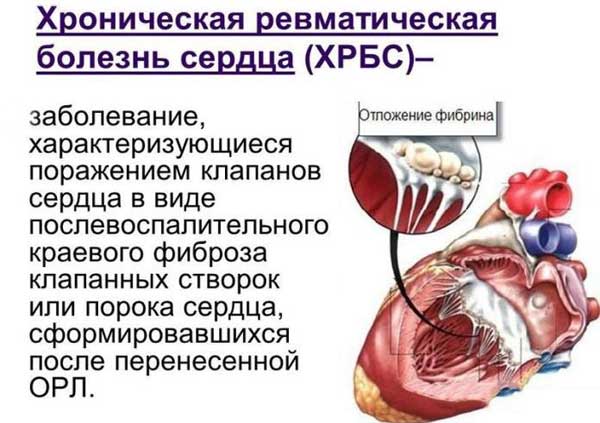
Симптоматика
Клинические признаки РБС появляются через 5-6 недель после перенесенной стрептококковой инфекции и острой ревматической лихорадки и сменяют типичные проявления этих патологий.
Ревмокардит часто протекает бессимптомно и обнаруживается случайно во время диагностики других заболеваний. При прогрессировании РБС у больных возникают характерные симптомы, позволяющие заподозрить недуг:
- Болезненные и дискомфортные ощущения за грудиной.
- Одышка, усиливающаяся при физической активности.
- Ортопноэ — нарушение дыхания в положении лежа.
- Ночные приступы удушья.
- Перебои в работе сердца, учащенное сердцебиение.
- Нарушение сердечного ритма.
- Чувство сдавливания в груди.
- Симметричные отеки на лодыжках.
- Признаки общей астении — быстрая утомляемость, постоянная слабость и разбитость, бессонница.
- Особая реакция организма на смену климата.
- Синюшность кожи и слизистых.
- Гепатомегалия и боль в правом подреберье.
- Кашель сухой или с кровавой мокротой.
- Систолический шум на верхушке сердца.
У детей на фоне РБС снижается масса тела и отмечается отставание от сверстников в физическом развитии. Общая слабость становится максимально выраженной. Она сопровождается частыми головокружениями и предобморочным состоянием. При физической нагрузке учащается сердцебиение, усиливается боль в груди, появляется характерная пульсация сосудов на шее, нездоровый румянец на щеках, цианоз носогубного треугольника.
Клиническая картина патологии может включать не все симптомы сразу. Выраженность проявлений определяется степенью повреждения структур сердца. При наличии перечисленных признаков болезни необходимо срочно обратиться к врачу. Полноценная жизнь больного зависит от своевременности и адекватности терапевтических мероприятий. Сердечная симптоматика не терпит промедления.
Классификация
Ревматические болезни могут иметь активную и неактивную фазу. В первом случае появляются болевые ощущения и другие симптомы, самочувствие пациента резко ухудшается. Неактивная форма может длительное время не давать о себе знать, а анализы не скажут о наличии проблем.
В зависимости от локализации патологического процесса выделяются такие формы ревматизма:
- Легочная. Обнаруживается она редко. В основном проявляется она в виде бронхита или воспаления плевры.
- Ревматизм сердца. Он поражает до 90% всех пациентов, страдающих повреждением соединительной ткани. Воспалительный процесс может распространяться как на одну, так и на все оболочки. При отсутствии терапии сердечный ревматизм приводит к развитию порока (20-25% всех случаев). Симптоматика при таком заболевании скудная. Дети вообще могут не придавать проявлениям значения и не говорить о них родителям. Поэтому при генетической предрасположенности ребенок доложен периодически проходить осмотр у кардиолога.
- Суставной ревматизм (ревматический полиартрит). Больше всего страдают такие сочленения: локтевое, коленное и голеностопное. При этом симптоматика проявляется ярко.
- Кожная форма. Пациента появляются ревматические узелки или сыпь. Поражение кожи при ревматизме возникает у 5% пациентов.
- Мышечный ревматизм. Он приводит к тому, что человек не может нормально передвигаться.
- Ревматизм глаз. Он является сопутствующим нарушением общего состояния соединительной ткани. Поражается не только сетчатка, но и другие части органов зрения.
- Поражение нервной системы. Встречается такой тип крайне редко, но имеет самые тяжелые последствия. Тут поражаются нейроны, которые регулируют двигательную активность человека. У больного появляются частые спонтанные подергивания конечностей, он непроизвольно гримасничает, что ухудшает его социальную жизнь. Со временем он теряет возможность обслуживать себя.
Классификация ревматизма производится и по характеру течения патологического процесса.
Острый ревматизм
При таком ревматизме симптомы появляются у пациентов, не достигших 20 лет. Возбудителем патологии является стрептококк. Основные проявления наблюдаются через 2-3 недели. Нередко начало развития ревматизма суставов можно спутать с простудным заболеванием, поэтому пациенты обращаются к врачу не часто.
Продолжительность острого периода составляет 3-6 месяцев. При отсутствии правильного лечения у пациента появляются осложнения ревматизма такой формы.
Хронический ревматизм
Для него характерно периодическое появление ревматических атак под влиянием негативных факторов. Страдают этим недугом пациенты до 40 лет, причем длится период обострений и ремиссий в течение нескольких лет.
Тактика лечения
Поражение сердца при первичной атаке требует госпитализации в ревматологический стационар под контролем кардиолога. Одновременно могут диагностировать воспаление других органов, например, суставов. При формировании пороков клапанов и сердечной недостаточности пациента обычно лечат в кардиологическом отделении.
Принципы терапии:
- Строгий постельный режим на весь острый период.
- Диетическое питание (стол №10).
- Гормональные и негормональные противовоспалительные препараты для предупреждения гибели тканей сердца.
- Иммунодепрессанты с целью подавления синтеза антител против собственных клеток организма.
- Антибиотики для уничтожения стрептококковой инфекции.
- Лекарственные средства для поддержания работы сердца.
В период ремиссии проводят санацию хронических очагов инфекции: лечение кариеса, удаление разрушенных зубов, тонзиллэктомия (удаление глоточных миндалин). Укрепляют иммунную систему для предупреждения простудных и инфекционных заболеваний. Повысить защитные силы организма помогает рациональное питание, правильный режим дня, закаливание.
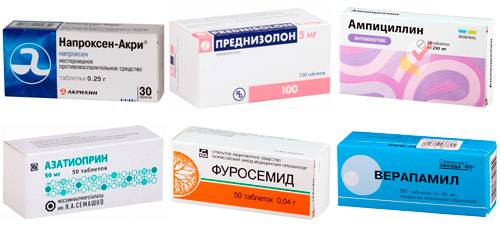
Таблица ― Препараты при ревмокардите
| Название медикаментов | Механизм действия | Рекомендуемые дозировки и длительность приема |
| НПВС (нестероидные противовоспалительные средства): Ацетилсалициловая кислота (Аспирин), Напроксен,
Диклофенак, Фенилбутазон, Индометацин |
Снимают отечность тканей
Обезболивают Угнетают воспалительную реакцию |
Рекомендуют максимальные дозы курсом по 14-21 дней |
| Кортикостероиды: Преднизолон,
Метилпреднизолон, Триамцинолон |
Устраняют интенсивные боли
Предупреждают образование воспалительной жидкости в суставе Уменьшают активность иммунной системы против тканей сердца |
Доза 0,25-1 мг/кг в сутки, максимально 60 мг
Длительность терапии ― 7-10 дней Пульс-терапия высокими дозами: 1 гр/сутки внутривенно в течение 3 дней при тяжелом течении и высоком риске формирования порока |
| Антибиотики пенициллинового ряда: Ампициллин, Оксациллин, Аугментин | Приводят к гибели стрептококков | Доза зависит от тяжести и активности инфекции
Длительность терапии ― 10-14 дней |
| Иммунодепрессанты: Азатиоприн, Хлорбутин, 6-Меркаптопурин | Подавляют образование антител против собственных тканей | Назначают минимально эффективные дозировки при кардите
Дозы увеличивают при риске быстрого формирования пороков Длительность терапии ― 2-6 месяцев |
| Средства для поддержания работы сердца: мочегонные (Фуросемид, Гипотиазид), ингибиторы АПФ (Эналаприл, Лизиноприл)
блокаторы кальциевых каналов (Амлодипин, Верапамил) бета-блокаторы (Атенолол, Бисопролол), сердечные гликозиды (Дигоксин, Целанид) |
Нормализуют артериальное давление и частоту пульса
Улучшают обменные процессы в миокарде Увеличивают силу сердечных сокращений Предупреждают развитие аритмий |
Дозировку подбирают в зависимости от локализации кардита и тяжести течения болезни |
В базовую схему терапии ревмокардита включают НПВС, в тяжелых случаях ― глюкокортикоиды. Высокая активность аутоиммунного процесса сопряжена с риском формирования пороков при первой атаке заболевания. В таких случаях назначают иммунодепрессанты. Антибиотикотерапию рекомендуют в активную фазу стрептококковых болезней или при наличии в организме хронических очагов инфекции (тонзиллит, гайморит, кариес).
В случае формирования пороков сердца решают вопрос о проведении операции по реконструкции клапанов или замены их искусственными имплантатами.
Ревмокардит
Ревмокардит — наиболее распространенное проявление ревматизма.
Этим термином обозначают аутоиммунное воспаление в стенках камер сердца, которое возникает в ответ на инфекцию, вызванную особой разновидностью бактерий — β-гемолитическим стрептококком группы A.
Вещества, которые вырабатывает этот микроорганизм, похожи по строению на те, что входят в состав соединительной ткани человека. Иммунная система «путается» и начинает атаковать не только зловредных одноклеточных захватчиков, но и собственные ткани организма.
Для того чтобы понять, что такое ревмокардит, сначала нужно разобраться, как устроена стенка сердца. Она состоит из трёх слоёв:
- Эндокард — внутренняя оболочка. Она выстилает изнутри все камеры сердца, покрывает створки клапанов.
- Миокард — мышцы, за счет которых сердце сокращается и проталкивает кровь по сосудам.
- Эпикард — тонкая пленка из соединительной ткани, которая покрывает сердце снаружи. Она защищает орган и вырабатывает смазку, за счет которой уменьшается трение во время сердечных сокращений. Эндокард входит в состав сердечной сумки — перикарда.
Если ревматизм приводит к воспалению в эндокарде и миокарде, такое состояние называют ревмокардитом. Если же патологический процесс распространился и на перикард (что случается редко), говорят о присоединении перикардита.
Ревмокардит — наиболее распространенное проявление ревматизма. Этим термином обозначают аутоиммунное воспаление в стенках камер сердца, которое возникает в ответ на инфекцию, вызванную особой разновидностью бактерий — β-гемолитическим стрептококком группы A.
Вещества, которые вырабатывает этот микроорганизм, похожи по строению на те, что входят в состав соединительной ткани человека. Иммунная система «путается» и начинает атаковать не только зловредных одноклеточных захватчиков, но и собственные ткани организма.
Для того чтобы понять, что такое ревмокардит, сначала нужно разобраться, как устроена стенка сердца. Она состоит из трёх слоёв:
- Эндокард — внутренняя оболочка. Она выстилает изнутри все камеры сердца, покрывает створки клапанов.
- Миокард — мышцы, за счет которых сердце сокращается и проталкивает кровь по сосудам.
- Эпикард — тонкая пленка из соединительной ткани, которая покрывает сердце снаружи. Она защищает орган и вырабатывает смазку, за счет которой уменьшается трение во время сердечных сокращений. Эндокард входит в состав сердечной сумки — перикарда.
Если ревматизм приводит к воспалению в эндокарде и миокарде, такое состояние называют ревмокардитом. Если же патологический процесс распространился и на перикард (что случается редко), говорят о присоединении перикардита.
Симптомы ревмокардита
Обычно у взрослых людей ревмокардит протекает легко. Зачастую симптомы ограничиваются лишь небольшими болями или ощущением дискомфорта в области сердца, одышкой во время физических нагрузок.
Аналогичные проявления возникают и при других сердечно-сосудистых заболеваниях, поэтому установить правильный диагноз бывает сложно.
Реже беспокоит ощущение перебоев в работе сердца, усиленное сердцебиение.
У детей и у некоторых молодых людей ревмокардит протекает тяжелее. Боли в сердце довольно сильные и беспокоят постоянно. Во время нагрузок и даже в покое возникает сильная одышка. Человек ощущает, что его сердце «колотится», «выскакивает из груди». Наиболее серьезные проявления воспаления в сердце — отеки на ногах и чувство тяжести под правым ребром.
Чем опасен ревмокардит?
Со временем ревмокардит приводит к рубцеванию и порокам клапанов сердца. В прошлом ревматизм был самой частой причиной операций по протезированию сердечных клапанов.
Сегодня, за счет того, что во многих странах стрептококковую ангину вовремя начинают лечить антибиотиками, распространенность заболевания снизилась.
И всё же примерно 60% пациентов со стенозом митрального клапана (клапан, который находится между левым предсердием и левым желудочком) ранее переносили ревматические атаки.
Видео
Сюжет «Лечение ревматизма» от ТВ студии «Кетлин»
Какие могут быть последствия сердечного ревматизма?
Возможные последствия ревмокардита описаны в разделе «осложнения». А вот при возникновении этих осложнений перспектива у пациента не очень радужная:
- протезирование сердечных клапанов,
- операция на проводящих путях сердца для лечения аритмии,
- пересадка сердца — в особо тяжелых случаях.
Иначе пациента ждет смерть от сердечной недостаточности.
Какую соблюдать диету при ревматизме сердца?
- Ограничить потребление животных жиров, соли и жидкости.
- Увеличить содержание в пище калия: печеный картофель, изюм, курага, свекольный сок.
- В периоде восстановления необходимо небольшое увеличение потребления животного белка, а также пища богатая витаминами.
Возможно ли вылечить сердечный ревматизм?
Да, возможно. Вопрос в том, не возникнет ли он снова? Чтобы этого не случилось, нужно много внимания уделять профилактике.
Вопросы пользователей (21)
-
Елена
2018-05-05 21:57:55Здравствуйте! Мне 59 лет. Диагноз: ХРБС, митрально-аортальный порок с/у , 3 степени, аритмия, давление постоянно 90/50. Выписали Предуктал, Мильгамму, Бисопролол. Я чувствую себя хуже. Сама принимаю… -
Сергей
2017-09-04 17:17:54Добрый вечер! Подскажите пожалуйста,
У меня митральная недостаточность 2 Ст и ХРБС
Могу ли я учиться в авиционном -
Алексей
2017-04-06 16:10:52здравствуйте у меня ХРБС 3 степени почему мне говарили в кардиобольнице что нет ограничений по работе.а как начал проходить Медклмиссию на Грузчика так на мне крест поставили. что Терь делать. -
Вера
2017-03-28 16:42:26Скажите пожалуйста, если по УЗИ: Склерозирование створок АК и МК. Недостаточность АК 2-3ст, МК 1ст. то необходима ли операция и какая операция полостная или нет? -
Наталья
2016-10-28 10:35:30да большое спасибо вам но мне кардиохирург отказал в операции, как мне достучаться до него ,может вы мне подскажите, ведь мне всего лиш 41 год -
Наталья
2016-10-27 14:29:18Добрый день.Подскажите пожалуйсто по диагнозу списываю с амбулаторных покозаний.Комбинированое поражение митрального и аортального клапонов(108.0) ХРБС.Комбинированный митрально аортальный порок… -
Бауыржан
2016-10-08 13:49:58Здравствуйте, пожилому человеку 1959 г.р. поставили диагноз (пишу, что понятно с амбулаторной карты): ХРБС. Стеноз митрального клапана. ИБС. Стенокардия. Пост. фибрил. предсердий. ХСН. ФК4… -
Таня
2016-09-15 14:48:07Здраствуйте. Мне поставили диагноз ХРБС, фиброз корня аорты и створок АК и МК. Недостаточность МК 1ст., АК 2 ст., ТК 3 ст. У меня постоянные ноющие и давящие боли в области сердца. отдышка и… -
Елена
2016-08-30 19:20:56Здравствуйте! В 2008 году перенесла острый инфекционно- аллергический миокардит. За все время несколько раз диагнозы разнились: то ВСД, то опять миокардит , ничего точного и определенного. Год назад… -
Фарида
2016-08-16 21:17:11Здраствуйте!у меня рождённый порок сердца, первего ребенка я родила с меньше проблемами. Хочу спросить в данный момент я в третьем месяце беременности, меня начило беспокоит отдышками, не будет ли… -
Сергей Константинович
2016-04-27 18:22:54Здравствуйте. Мне 48 лет.
1.При незначительном стенозе аортального клапана могут ли ощущаться ноющие, тягучего плана боли в правом подреберье?
2. Можно ли начинать принимать варфарин при излишнем… -
Малина
2016-03-30 00:32:01Здр. Можно ли самой рожат при хрбс недостаточность аортального и митрального клапна 1 степен -
Натилия
2016-03-01 12:14:12Здравствуйте! У меня параксизмальная аритмия тахиформа.Я применяю кардарон.На фоне кардарона поставили диагноз кардароновый гипотиреоз.Эндокринолог советует заменить кардарон другим препаратом,но… -
Ирина
2016-01-22 06:15:32Здравствуйте. Моей дочке поставили диагноз хроническая ревматическая болезнь сердца. Недостаточность митрального клапана 2 степени.сн — 2 степени. Хронический тонзилит. Ей 4 года. Сказали надо… -
Наталья
2015-12-05 16:44:48Добрый день! Диагноз: ХРБС: сочетанный нейтральный порок: критический стеноз, нейтральная недостаточность IV степени; сочетанный аортальный порок, аортальная недостаточность II степени. Относительная… -
роман
2015-11-26 15:14:52Добрый день. Можно ли заниматся силовой тренировкой (средняя нагрузка) при диагнозе: хроническая ревматическая болезнь сердца 1 степени. -
Диана
2015-05-27 23:47:17Здравствуйте! Скажите пожалуйста, можно ли рожать при ХРБС: недостаточность аортального клапана с регургитацией 3 степени. Н1 -
Асель
2015-05-01 10:06:22Каким видом спорта можно заниматся при ХРБС 2степени,можно ли заниматся бегом? -
айгерим
2015-04-15 14:07:16Спасибо за ответ, точный диагноз — ХРБС с поражением сердца, митральная регургитация 1 степени, трикуспидальная регургитация 1 степени. Можно ли работать и заниматься спортом? Заранее благодарю. -
айгерим
2015-04-15 10:28:04Здравствуйте, скажите, пожалуйста, можно ли при ХРБС 1 степени работать? Если да, то какая работа допускается? Диагноз поставлен сыну, ему 21 год. -
Ляйсан
2014-11-25 22:38:56Добрый вечер!
Подскажите пожалуйста, можно ли заниматься спортом (борьбой) при диагнозе: I 06.1 ХРБС, недостаточность аортального клапана?
Механизм образования болезни

Ревматизм возникает только после стрептококковых заболеваний глотки (ангины, фарингиты). До сих пор пока еще нет данных о связи заболевания со стрептококковым поражением кожи, мягких тканей и т. д. По всей вероятности, это связано с различным видом иммунного ответа организма на инфекционный процесс глотки и, например, кожи.
Также у штаммов (видов) БГСА поражающих глотку, выделяют специфический ревматогенный антиген (М-протеин) – вещество, белкового происхождения, обуславливающее возникновение ревматизма. Появление ОРЛ обуславливается двумя главными механизмами:
- Прямым повреждающим воздействием БГСА и его продуктами жизнедеятельности.
- Иммунным ответом организма на внедрение БГСА. При этом образуются специфические антитела, которые могут воздействовать не только на патогенные бактерии, но и на собственные ткани. Преимущественно при этом поражаются суставы, сердце и кожа.
Большую роль отводят наследственности – генетической предрасположенности к возникновению болезни. Напоследок стоит отметить, что по статистике ревматизмом заболевают только до 3% больных, которые перенесли острую стрептококковую инфекцию.
Лечение ревматизма
Лечение ревматизма основывается на раннем назначении комплексной терапии, направленной на уничтожение стрептококковой инфекции, подавление активности воспалительного процесса, а также на предупреждении развития или прогрессирования порока сердца.
Терапия может проводиться как амбулаторно, так и в стационаре.
И стационарное, и амбулаторное лечение предполагает обязательное применение антибиотиков, которые подбирают с учетом чувствительности к ним стрептококка. Чаще всего используют препараты пенициллинового ряда.
Лечение в стационаре
В острой стадии заболевания лечение проводится только в стационаре. Там же могут провести устранение хронических очагов инфекции, в частности, операцию по удалению миндалин, осуществляемую через 2–2,5 месяца от начала заболевания при отсутствии признаков активности процесса.
Основной задачей после стихания острого процесса является достижение полной ремиссии и восстановление функциональной способности сердечно-сосудистой системы. С этой целью больным назначается амбулаторное лечение и наблюдение.
Амбулаторное лечение
В условиях поликлиники лечатся, как правило, пациенты с хроническим течением заболевания или долечиваются больные после стационара.
Больному назначают лекарственную терапию, коррекцию питания и лечебную физкультуру, которые определяются индивидуально с учетом особенностей заболевания и прежде всего тяжести поражения сердца.
Антибиотики при ревматизме
Антибактериальная терапия — важнейшее звено в лечении ревматизма. Вместо неё категорически нельзя использовать народные средства. В подавляющем большинстве случаев они только усугубляют ситуацию.
При наличии хронического тонзиллита, при частых обострениях очаговой инфекции продолжительность лечения препаратами пенициллинового ряда увеличивают или дополнительно используют другой антибиотик – амоксициллин, макролиды (азитромицин, рокситромицин, кларитромицин), цефуроксим аксетил, другие цефалоспорины в возрастной дозировке.
Противовоспалительные средства
Антиревматическая терапия предусматривает один из нестероидных противовоспалительных препаратов (НПВП), который назначают изолированно или в комплексе с гормонами в зависимости от показаний.
НПВП применяют не менее 1-1,5 месяцев до устранения признаков активности процесса. Препаратом выбора является диклофенак.
Преднизолон назначают преимущественно при острой ревматической лихорадке с выраженным кардитом (воспалительные процессы в сердце) в начальной дозе назначают в течение 10–14 дней до получения эффекта, затем суточную дозу снижают каждые 5–7 дней под контролем клинико-лабораторных показателей, в последующем препарат постепенно отменяют.
Помимо антибактериальной и противовоспалительной терапии проводят симптоматическую терапию при следующих состояниях: поражение сердца, когда появляются симптомы застойной сердечной недостаточности:
- мочегонные,
- блокаторы кальциевых канало (амлодипин),
- бета-блокаторы(карведилол, метопролол, бисопролол),
- сердечные гликозиды (дигоксин).
В неактивной фазе заболевания больным паказано санаторно-курортное лечение.
В санатории продолжают начатую в стационаре терапию, лечат очаги хронической инфекции, осуществляют соответствующий лечебно-оздоровительный режим с дифференцированной двигательной активностью, лечебной физкультурой, закаливающими процедурами.
Профилактика рецидивов
Следующий этап комплексной терапии ревматизма предусматривает профилактику рецидивов и прогрессирования заболевания.
С этой целью используют препараты пенициллина продленного действия, преимущественно бициллин-1, первое введение которого осуществляют еще в период стационарного лечения, а в последующем – 1 раз в 3 недели круглогодично.При ревматизме без вовлечения сердца бициллинопрофилактику проводят в течение 5 лет после последней атаки.
Все больные, перенесшие острую ревматическую лихорадку, должны находится под диспансерным наблюдением ревматолога. Регулярно, 2 раза в год, проводят амбулаторное обследование, включающее лабораторные и инструментальные методы; назначают необходимые оздоровительные мероприятия, лечебную физкультуру.
В весенне-осенний период наряду с проведением бициллинопрофилактики показан месячный курс НПВП.
При формировании тяжелого ревматического порока сердца показано хирургическое лечение — протезирование пораженных клапанов.
Методы лечения
Полный курс лечения при своевременном обращении к врачу занимает от 2 до 8 недель. Если же «запустить» заболевание, то вылечить полностью хроническую форму практически невозможно – периодически обострения будут давать о себе знать.
Во время лечения соблюдайте постельный режим. Если испытывать сердце физическими нагрузками во время болезни, повышается риск развития клапанных пороков, кардиосклероза.
Из медикаментов назначают:
- Антибиотики пенициллинового ряда (Амоксициллин, Амоксиклав).
- Нестероидные противовоспалительные средства (Ибупрофен, Кетопрофен).
- Стероидные противовоспалительные препараты (Преднизолон).
- При затяжном течении – Хлорохин, Гидроксихлорохин – препараты с иммунодепрессивным и противовоспалительным эффектами.
Также для профилактики тромбообразования могут назначать ацетилсалициловую кислоту.
Если заболевание спровоцировало пороки сердечных клапанов, их устраняют хирургическим путем: с помощью пластики своего клапана или замены его на протез. Искусственный клапан прослужит до 20 лет. На долговечность влияет то, насколько качественно изготовлен сам клапан, и то, как четко пациент соблюдает рекомендации врача.
Людям с искусственным клапаном медики рекомендуют на постоянной основе принимать антиагреганты или антикоагулянты для профилактики возникновения тромбов. Большинству пациентов в качестве антиагреганта назначают Ацетилсалициловую кислоту (Аспирин).
Также людям с протезированным клапаном нужно принимать антибиотики перед любой, даже незначительной, хирургической процедурой, в том числе и перед лечением зубов. Это нужно, чтобы операция не спровоцировала воспаление внутренней оболочки сердца – у людей, которые перенесли операцию по замене клапана, а тем более в связи с ревмокардитом, она более восприимчива к инфекциям. Ваш врач может выписать вам один из этих антибиотиков: Ампициллин, Амоксициллин, Азитромицин.