Нестабильная стенокардия карта вызова
Содержание:
- Обследование – первый шаг на пути к лечению
- Причины развития
- Глазодвигательные нарушения при прогрессирующем надъядерном параличе
- Диагностика
- Профилактика
- Как лечится
- Признаки болезни
- Лечение
- СимпÑÐ¾Ð¼Ñ Ð¿ÑогÑеÑÑиÑÑÑÑей надÑÑдеÑной оÑÑалÑмоплегии
- Причины
- Объём и тактика лечебных мероприятий
- Диагностика, клинические варианты
- Характеристика заболевания
- Причины появления заболевания
- Лечение стенокардии
- Лечение
- Прогноз и профилактика
- Лечение
- Симптомы
- Распространенность
- Классификация
- Симптомы и диагностика
- Причины
- Прогрессирующая стенокардия и ее лечение
- Общая характеристика заболевания
- Симптомы прогрессирующей стенокардии
- Симптомы заболевания
- Медикаментозная терапия
- Профилактика заболевания
- Признаки
- Лечение заболевания
- Симптомы заболевания
- Профилактика
- Нестабильная стенокардия.
- Симптомы
- Причины развития заболевания
- Питание
- Общая характеристика заболевания
- Классификация
- Причины стенокардии
Обследование – первый шаг на пути к лечению
Когда вы обратились к врачу, рано говорить о том, чтобы начинать лечение. Предварительно следует поставить точный диагноз, используя современные диагностические процедуры:
- Составление клинической картины – специалист выслушивает жалобы, описание симптомов, яркости проявления болей, проводит физический осмотр и прослушивание;
- Анализ крови необходим для выявления уровня холестерина, сворачиваемости, наличия осложнений и сопутствующих нарушений в организме;
- ЭКГ – оказывается эффективной на поздних стадиях, когда увеличивается размер левого желудочка миокарда;
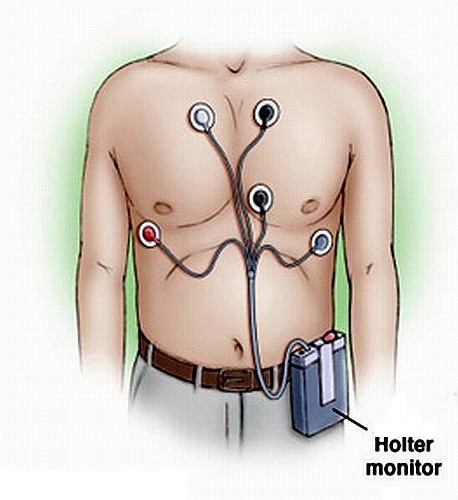
- Мониторинг работы сердца – проводится на протяжении суток в стационарных или амбулаторных условиях;
- МРТ – современный метод, благодаря которому можно точно установить локализацию и степень повреждений;
- Рентгенография – выявляет признаки атеросклероза и расширения желудочков сердца.
Причины развития
Причин развития прогрессирующей стенокардии не так много. Самыми распространенными считаются:
- Недостаток миокарду кислорода (из-за плохой пропускной способности сосудов сердца).
- Пожилой возраст.
Факторы, из-за которых увеличивается риск возникновения:
- употребление алкоголя, никотина — вредные привычки, которые сказываются неблагоприятно не только на работе сердца;
- ожирение;
- сахарный диабет;
- менопауза;
- наследственность.
Беречь свое здоровье необходимо. Если человек откажется от вредных привычек — это не значит, что он полностью исключит возможность иметь прогрессирующую стенокардию. Но вовремя выявить проблему и не усугубить ее вполне реально!
Глазодвигательные нарушения при прогрессирующем надъядерном параличе
Являются обязательным проявлением заболевания и характеризуются характерной комбинацией симптомов:
- Потеря способности к произвольному движению глазных яблок: обычно вначале в горизонтальной и затем в вертикальной плоскости. Исходом является полная офтпальмоплегия с невозможностью целенаправленно переводить взгляд.
- Снижение конвергенции, что уже на ранних стадиях болезни сопровождается жалобами на нечеткость зрения и двоение в глазах при переводе взгляда на разноудаленные предметы.
- Сохранение рефлекторных содружественных движений глазных яблок.
- Появление феномена кукольных глаз, когда глазные яблоки при движениях головы продолжают непроизвольно фиксировать объект. Это объясняется отсутствием подавления вестибулоокулярного синдрома. На более ранних стадиях отмечается прерывистость и «отставание» слежения взором движущегося объекта (при осмотре – неврологического молоточка), что приводит к появлению скачкообразных «догоняющих» движений глазных яблок.
- Постепенное угасание амплитуды и скорости произвольных саккадических движений глазных яблок. Во время неврологического осмотра это выявляется при проверке следящих движений, каждый повторный перевод взгляда в крайне-боковые отведения сопровождается нарастающим ограничением подвижности глаз (гипометрией).
- Отсутствие спонтанного нистагма.
Может быть использован метод провокации оптокинетического нистагма, с вращением полосатого барабана перед лицом пациента. При прогрессирующем надъядерном параличе первоначально замедляется быстрая фаза нистагма в вертикальной плоскости, а на более поздних стадиях заболевания он вовсе не вызывается.
Первые признаки офтальмопатии появляются обычно уже на ранних стадиях заболевания. Причем снижение конвергенции, изменения оптокинетического нистагма и снижение произвольных вертикальных саккад нередко выявляются и при отсутствии у пациента жалоб на нарушения зрения. Для постановки предположительного диагноза необходимо наличие хотя бы ограничения взора вниз, в комбинации с другими признаками нейродегенеративного процесса.
Диагностика
Оссифицирующая прогрессирующая фибродисплазия встречается очень редко. Предполагается, что только несколько тысяч человек страдают этим заболеванием, и в мире существует только около 800 известных пациентов с этим заболеванием — 285 из них находятся в Соединенных Штатах. По-видимому, ОПФ чаще встречается у детей определенной расы, и такое состояние встречается у мальчиков так же часто, как и у девочек.
В начале диагностики болезни Мюнхеймера, если ткань подвергается биопсии и исследованию под микроскопом (гистологическое исследование), она может иметь некоторые сходства с агрессивным ювенильным фиброматозом. Однако при последнем заболевании поражения не прогрессируют до полностью сформированной кости, как при синдроме каменного человека. Это может помочь врачу провести различие между данными болезнями.
Одним из основных диагностических признаков, который может привести врача к подозрению на болезнь Мюнхеймера, в отличие от другого состояния, является наличие коротких, неправильно сформированных больших пальцев ног.
Если биопсия ткани неясна, клиническое обследование ребенка может помочь врачу исключить агрессивный ювенильный фиброматоз. У детей с агрессивным ювенильным фиброматозом нет врожденных пороков развития пальцев ног или рук, однако она почти всегда встречается у детей с ОПФ.
Другое состояние, прогрессирующая костная гетероплазия, может также быть перепутана с оссифицирующей прогрессирующей фибродисплазией. Основное различие при постановке диагноза заключается в том, что рост кости при прогрессирующей костной гетероплазии обычно начинается на коже, а не под ней. Эти костные бляшки на поверхности кожи отличаются от нежных узелков, которые образуются при ОПФ.
Другие методы обследования, которые доктор может назначить, если есть подозрения на синдром каменного человека, включают:
- полный медицинский анамнез и медицинский осмотр;
- рентгенологические исследования, такие как компьютерная томография (КТ) или сцинтиграфия костей (сканирование костей) для поиска изменений скелета;
- лабораторные анализы для измерения уровня щелочной фосфатазы;
- генетическое тестирование для поиска мутаций.
Если подозревается наличие ОПФ, врачи стараются избегать любых инвазивных тестов, процедур или биопсии, потому что травма обычно приводит к образованию большего количества костной ткани у человека с таким заболеванием.
Хотя состояние обычно не встречается у всей семьи, родителям, у которых есть ребенок с диагнозом болезни Мюнхеймера, может быть полезна медико-генетическая консультация.
Профилактика
Несмотря на то, что лечение прогрессирующей стенокардии на сегодняшний день весьма эффективно, лучше болезнь предотвратить.
Как и большинство заболеваний, стенокардию гораздо легче предотвратить, чем потом бороться с ней. Профилактические меры довольно просты
Важно правильно питаться, избегая пищи с большим количеством холестерина – чрезмерно жирного и сладкого. Употреблять больше витаминов и продуктов, богатых кальцием и магнием
Важно в разумной мере заниматься физическими упражнениями, особенно если в целом ведёте сидячий образ жизни. Прогулки на свежем воздухе, езда на велосипеде, плавание и утренняя зарядка помогут не только держать под контролем свой вес и укрепить сердце, но и положительно скажутся на состоянии организма в целом
Избегать стрессов поможет реалистичный взгляд на жизнь, ответственный подход к работе и методики быстрого самоуспокоения.
Как лечится
Лечение стенокардии напряжения должен назначать кардиолог. Самостоятельное лечение категорически недопустимо. Только медицинский специалист выберет нужную тактику лечения, подберет необходимые препараты, учитывая состояние организма пациента, этимологию заболевания, прочие важные нюансы.
Так, для стабильной стенокардии напряжения, выбирается чаще всего медикаментозное лечение. Применяются препараты, воздействующие на разные звенья возникновения проблемы. Это антиангинальная терапия, предусматривающая прием нитроглицерина, динитрата, молсидомина, верапамила, др. Комбинируется с противоатеросклеротическими препаратами – симвастатин, правастатин. Дополнительно назначают препараты: аспирин с целью разжижения крови плюс триметазидин либо триметазидин – увеличивающие метаболизм.
Большой акцент для лечения стенокардии делается на решение сопутствующих заболеваний. Иначе, рецидивы сведут на нет текущее лечение. Параллельно пациенту рекомендовано максимально уменьшить факторы риска – снижение веса, отказ от вредных привычек, активизация образа жизни.
Когда терапевтическое лечение не приносит пациенту ожидаемого результата, возникает угроза быстрой остановки сердца, возможно проведение эндоваскулярного либо хирургического вмешательства. Это может быть пластика коронарных артерий через пункцию крупной артерии на руке, ноге, может быть аортокоронарное шунтирование.
Народные средства
Применяются только как сопутствующие основному лечению заболевания! Используются с целью укрепления, поддержания сосудов, общего состояния организма.
Можно принимать отвары, настойки трав, имеющих сосудорасширяющее спазмолитическое действие. Это, например, мята, пустырник, пастернак, мелисса, многие другие. Травы можно заготавливать самим, можно приобрести уже готовые аптечные сборы. Одним из распространенных эффективных для лечения болезней сердца считается боярышник. Завариваются плоды, цветки, причем, последние, обладают наиболее сильным действием.
Приступы стенокардии напряжения помогает снять дыхание по методу Бутейко. Равномерное глубокое дыхание с легкими задержками распрямляет дыхательную мускулатуру, сосуды расширяются, увеличивается пропуск кислорода в сердечную мышцу.
Приступы. Первая помощь
Человеку следует немедленно прекратить физическую активность, ему необходимо обеспечить состояние покоя, доступ свежего воздуха (если приступ начался в помещении – открыть окно). Срочно дать таблетку нитроглицерина. Таблетка нитроглицерина кладется под язык, рассасывается до конца. Если наблюдается сухость, до приема нитроглицерина нужно смочить ротовую полость водой.
Когда приступ снят, можно продолжить обычный образ действий. Далее – обязательно обратиться ко врачу. Нельзя ждать следующих приступов, снова купируя их нитроглицерином.
Через полчаса проблема не решена, приступ продолжается, человек продолжает ощущать боль? Необходимо вызвать скорую помощь.
Признаки болезни
У прогрессирующей стенокардии есть несколько признаков:
- Разрыв бляшки.
- ИБС – это во многих случаях образование атеросклеротической бляшки. Если происходит разрыв такой бляшки, то возникает болевое ощущение или приступ.
- Тромбоз.
- Другими словами, тромбоз – это образование тромба. Есть некоторые факторы, которые «помогают» образованию и закреплению тромба в вашем организме.
- Спазм сосудов.
- Спазм сосудов возникает чаще всего на местах нестабильной бляшки. Врачи – кардиологи считают, что именно это способствует развитию тромбоза.
- Поражение коронарных артерий.
- При инфаркте миокарда обнаруживается, чаще всего, единичное поражение артерий, если же таких поражений несколько, значит, заболевание носит систематический характер.
- Вторичная стенокардия.
- При неосложненных бляшках может возникать стенокардия, образовавшаяся в состоянии покоя.
Лечение
Врачи настоятельно рекомендуют проводить комплексное лечение стенокардии для максимального эффекта.
Медикаментозная терапия
Врач после обследования и постановки диагноза назначает пациенту с прогрессирующей стенокардией следующие лекарства:
- Нитроглицерин. Средство хорошо купирует приступы на ранних стадиях заболевания. Доза составляет 0,5 мг, таблетку кладут под язык для рассасывания, при слабом эффекте принимают повторно.
- Лечение стенокардии, сопровождающейся гипертензией, дополняют препаратами для понижения уровня давления (Индапамид, Анаприлин).
- При невыносимых головных болях назначают анальгетики (Нурофен, Кетанов, Диклофенак).
- При тяжелой форме заболевания назначают бета-адреноблокаторы для уменьшения интенсивности работы сердца и купирования приступа (Метопролол, Пропранолол).
- Антикоагулянты при угрозе тромбоза (Гепарин, Фенилин).
Смена образа жизни
Именно неправильный образ жизни, малоподвижность и вредные привычки в большинстве случаев приводят к появлению сердечно-сосудистых заболеваний. При одном только медикаментозном лечении можно снять симптомы болезни, но не избежать рецидивов. Поэтому пациентам необходимо:
- отказаться от курения, алкоголя, принятия наркотических веществ;
- постепенно увеличивать физическую нагрузку, регулярно заниматься физкультурой и контролировать самочувствие во время занятий, не допуская перегрузок;
- чаще бывать на свежем воздухе, спать с открытой форточкой, проветривать спальню перед сном.
- придерживаться правильного питания: разнообразить рацион свежими фруктами и овощами, отказаться от жирной, жареной и острой пищи, снизить потребление соли, контролировать массу тела.
Нетрадиционная медицина
Пациенты, проходящие курс кровопусканий пиявками, отмечают значительное улучшение состояния, снятие болевого синдрома. Курс состоит из 12-14 процедур по 6-9 пиявок за сеанс.
СимпÑÐ¾Ð¼Ñ Ð¿ÑогÑеÑÑиÑÑÑÑей надÑÑдеÑной оÑÑалÑмоплегии
ÐаÑалÑÐ½Ð°Ñ ÑÑÐ°Ð´Ð¸Ñ Ð¿ÑогÑеÑÑиÑÑÑÑей надÑÑдеÑной оÑÑалÑмоплегии ÑаÑакÑеÑизÑеÑÑÑ Ñакими ÑимпÑомами:
- ÑÑÑалоÑÑÑ (ÑÑониÑеÑкаÑ);
- головнÑе боли;
- аÑÑÑалгиÑ;
- головокÑÑжение;
- депÑеÑÑиÑ.
ÐолÑнÑе могÑÑ Ð¸ÑпÑÑÑваÑÑ Ð¸Ð·Ð¼ÐµÐ½ÐµÐ½Ð¸Ñ Ð»Ð¸ÑноÑÑи, пÑÐ¾Ð±Ð»ÐµÐ¼Ñ Ñ Ð¿Ð°Ð¼ÑÑÑÑ Ð¸ пÑевдобÑлÑбаÑнÑе ÑимпÑомÑ.
Также вÑÑÑеÑаÑÑÑÑ Ñакие ÑимпÑомÑ, как необÑÑÑÐ½Ð¸Ð¼Ð°Ñ Ð¿Ð¾ÑеÑÑ ÑавновеÑиÑ, внезапнÑе Ð¿Ð°Ð´ÐµÐ½Ð¸Ñ Ð¸ Ñ.д.
СимпÑÐ¾Ð¼Ñ Ð¿ÑодвинÑÑой ÑÑадии пÑогÑеÑÑиÑÑÑÑей надÑÑдеÑной оÑÑалÑмоплегии ÑÑо:
- ÑÑпÑанÑклеаÑÐ½Ð°Ñ Ð¾ÑÑалÑмоплегиÑ;
- пÑевдобÑлÑбаÑнÑй паÑалиÑ;
- замеÑÐ½Ð°Ñ Ð´Ð¸ÑÑÐ¾Ð½Ð¸Ñ Ñеи;
- паÑкинÑонизм;
- наÑÑÑÐµÐ½Ð¸Ñ Ð¿Ð¾Ð²ÐµÐ´ÐµÐ½Ð¸Ñ;
- когниÑивнÑе наÑÑÑениÑ;
- неÑÐ¾Ð²Ð½Ð°Ñ Ð¿Ð¾Ñодка;
- замедленноÑÑÑ Ð´Ð²Ð¸Ð¶ÐµÐ½Ð¸Ð¹;
- обеÑÑененнÑе поÑÑÑÑалÑнÑе ÑеÑлекÑÑ;
- ÑаÑÑÑе падениÑ;
- жеÑÑкоÑÑÑ Ð¼ÑÑÑ;
- дизаÑÑÑиÑ;
- бÑадикинезиÑ;
- ÑеÑÑÐ¾ÐºÐ¾Ð»Ð»Ð¸Ñ (кÑивоÑеÑ, вÑÐ·Ð²Ð°Ð½Ð½Ð°Ñ Ð½Ð°Ð¿ÑÑжением задней повеÑÑноÑÑи Ñеи, пÑи Ñаком ÑоÑÑоÑнии голова паÑиенÑа оÑклонÑеÑÑÑ Ð½Ð°Ð·Ð°Ð´).
ÐизÑалÑнÑе пÑизнаки и ÑимпÑÐ¾Ð¼Ñ Ð¿ÑогÑеÑÑиÑÑÑÑей надÑÑдеÑной оÑÑалÑмоплегии
- медленнÑе веÑÑикалÑнÑе ÑÐ°ÐºÐºÐ°Ð´Ñ (Ð´Ð²Ð¸Ð¶ÐµÐ½Ð¸Ñ Ð³Ð»Ð°Ð·, пÑоиÑÑодÑÑие в одно вÑÐµÐ¼Ñ Ð² одном напÑавлении);
- Ð´Ð²Ð¸Ð¶ÐµÐ½Ð¸Ñ Ð³Ð»Ð°Ð·Ð°Ð¼Ð¸ «по квадÑаÑÑ»;
- однонапÑавленноÑÑÑ Ð²Ð·Ð³Ð»Ñда;
- диплопиÑ;
- вÑÑгивание века;
- оÑкÑÑÑие века;
- апÑакÑиÑ;
- блеÑаÑоÑпазм;
- Ð¿Ð¾Ð»Ð½Ð°Ñ Ð¾ÑÑалÑÐ¼Ð¾Ð¿Ð»ÐµÐ³Ð¸Ñ (полнÑй паÑÐ°Ð»Ð¸Ñ Ð³Ð»Ð°Ð·Ð½ÑÑ Ð¼ÑÑÑ).
ÐогниÑивнÑе ÑимпÑÐ¾Ð¼Ñ Ð¿ÑогÑеÑÑиÑÑÑÑей надÑÑдеÑной оÑÑалÑмоплегии
- замедление когниÑивнÑÑ Ð¿ÑоÑеÑÑов;
- паÑиенÑÑ ÑÑжело запомниÑÑ Ð¿ÑоÑÑÑÑ Ð¸Ð½ÑоÑмаÑиÑ;
- апаÑиÑ;
- депÑеÑÑиÑ;
- нежелание жиÑÑ;
- низкий ÑÑÐ¾Ð²ÐµÐ½Ñ ÑÑевожноÑÑи.
Причины
Зачастую прогрессирующую стенокардию наблюдают при развитии атеросклероза, который затрагивает коронарные сосуды человеческого сердца.
В артериях активно сужается просвет, поскольку там распространяются и созревают атеросклеротические бляшки.
Есть и ряд провоцирующих факторов, способных усугубить течение болезни. К ним относятся:
- тахикардия;
- повышенный уровень артериального давления;
- психологические и эмоциональные перегрузки;
- чрезмерная физическая активность;
- злоупотребление алкоголем и табачной продукцией;
- неконтролируемый приём лекарственных препаратов;
- рацион питания, в который входит большое количество продуктов с высоким содержанием холестерина и пр.
Потому для больных ИБС крайне важно придерживаться правил здорового образа жизни, полезно питаться, исключать всевозможные провоцирующие факторы
Объём и тактика лечебных мероприятий
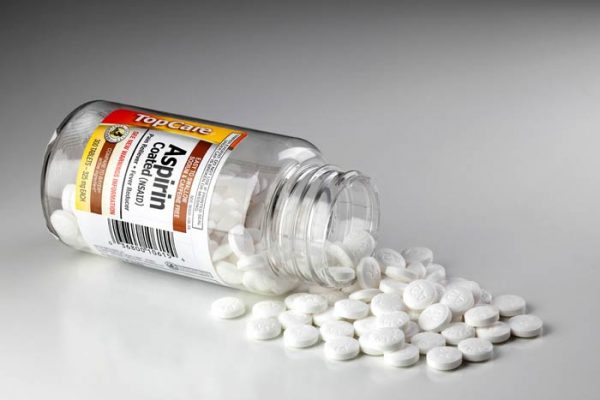
Ацетилсалициловая кислота (Аспирин) 250 мг разжевать.
ß-адреноблокаторы при выраженной тахикардии и плохой переносимости нитратов:
Метопролол 50 мг (Пропранолол 10-40 мг) под язык.
Передать «актив» участковому врачу при согласии пациента.
Дать рекомендации:
- соблюдать постельный режим в течение не менее 2-х часов;
- ограничение физических и сенсорных нагрузок;
- контроль величины АД в течение суток;
- консультация участкового терапевта для коррекции плановой антиангинальной терапии.
- Обеспечение лечебно-охранительного режима;
- Горизонтальное положение;
- При наличии болевого синдрома или его эквивалентов:
- Нитроглицерин — 1 таблетка сублингвально или
- Нитроглицерин (спрей) — 1 доза сублингвально;
- При сохраняющемся болевом синдроме или его эквивалентах через 3 минуты:
- Анаприлин — 10 мг перорально или
Метопролол — 25 мг перорально;
- Аспирин — 250 мг (в измельченном виде) сублингвально;
- При полном купировании болевого синдрома или его эквивалентов после приема нитратов или спонтанно: см. «Общие тактические мероприятия»;
- При сохраняющемся болевом синдроме или его эквивалентах после повторного приема нитратов: диагноз «Стабильная стенокардия» снимается, пациенту выставляется диагноз «Острый коронарный синдром», объем дальнейших лечебных мероприятий по протоколу «Острый коронарный синдром».
Диагностика, клинические варианты
Впервые возникшая стенокардия напряжения (до 1 месяца с момента возникновения первого приступа).
Прогрессирующая стенокардия напряжения (до 1 месяца после стабильного состояния).
Впервые возникшая спонтанная стенокардия или прогрессирующее ее течение, в том числе на фоне стабильной или прогрессирующей стенокардии напряжения.
Ранняя постинфарктная стенокардия (развивается в сроки от 48 часов до 2-4 недель от начала возникновения инфаркта миокарда).
Стенокардия, развившаяся в течение 1 -2 мес после операции коронарного шунтирования и ангиопластики.
Базируясь на клинической картине заболевания, к показателям нестабильной стенокардии с высоким риском развития инфаркта миокарда, требующей скорейшей доставки больного в стационар относят возникновение в покое или при минимальных физических нагрузках повторных приступов стенокардии длительностью 20-30 минут и более в течение недели до госпитализации. Таким образом, нестабильная стенокардия является поводом для помещения больного в кардиологическое отделение клиники.
Характеристика заболевания
Оссифицирующая фибродисплазия (ФОП) по МКБ 10 имеет номер М61.1, возникает из-за генетических мутаций, в результате видоизменения гена ACVR1. Известны случаи, когда поражаются несколько членов семьи, которые находятся в кровном родстве, братья и сестры. Встречается передача заболевания от одного поколения к другому, от отцов к детям.
Данная патология носит название болезни «второго скелета». Прогрессирующую фибродисплазию провоцируют воспалительные процессы мышц, сухожилий, связок, мягких тканей, по истечении времени приводя к окостенению.
Не следует путать данное заболевание с фиброзной дисплазией, при котором происходит замещение здоровой ткани кости на включение костной трабекулы. Фиброзная дисплазия относится к разряду опухолевых состояний, но не является раковой опухолью. Часто происходит перерождение в доброкачественное новообразование, онкология встречается редко.
У новорожденного почти полностью определяется наличие заболевания, от которого одинаково страдают и девочки, и мальчики. Оно обнаруживается загнутым внутрь большим пальцем ноги и отсутствием сустава. Патология проявляется в первые 10 лет жизни больного, характеризуется внезапностью. Нижние конечности страдают в последнюю очередь.
Насколько быстро будет развиваться болезнь установить невозможно. Так как это зависит от количества полученных травм и перенесенных оперативных вмешательств.
Бывают случаи, когда врачи путают оссифицирующую фибродисплазию с онкологией, которая приводит к формированию костных образований. После их удаления происходит резкое усугубление ситуации и ускоренное развитие патологии.
Причины появления заболевания
Пациенты молодого возраста, у которых диагностировали прогрессирующую стенокардию, не могут поверить, что у них внезапно появилось такое серьезное заболевание. Проблема заключается в долговременном течении патологии без каких-то выраженных симптомов, зависит это от особенностей каждого организма. Больной первые признаки патологии может списать на усталость, вялость, депрессию, плохую физическую форму. А после обострения симптомов врач сразу диагностирует ишемическую болезнь сердца.
Прогрессирующая стенокардия является частичным проявлением ишемии, развивается из-за комбинации нескольких неблагоприятных факторов. Главной причиной ухудшения состояния сердечно-сосудистой системы становится неправильный образ жизни пациента.
Сегодня в медицине выделяют такие причины появления стенокардии:
- атеросклероз (холестериновые бляшки, сужающие просвет артерий);
- несбалансированное питание (злоупотребление жирной, жареной, острой пищей);
- чрезмерное употребление алкогольных напитков;
- переизбыток сладостей и продуктов с содержанием легких углеводов в меню больного;
- сидячий и малоподвижный образ жизни;
- смена климата;
- резкое начало занятиями спортом без необходимых перерывов;
- курение;
- наследственность;
- ускоренное сокращение просветов артерий;
- неграмотно выбранная тактика медикаментозного лечения ишемии;
- тахикардия;
- тяжелые занятия физкультурой, спортом, чрезмерные нагрузки;
- излишняя восприимчивость к стрессам, переменам настроения;
- менопаузы;
- врожденные заболевания сердечно-сосудистой системы.
Прогрессирующая стенокардия опасна из-за большой вероятности внезапной смерти больного. В группе риска находятся мужчины пожилого возраста и люди с предрасположенностью к гипертонии, сахарному диабету, а также с переизбытком веса.
Лечение стенокардии
1) Общие мероприятия
- Гипохолестериновая диета;
- Ограничение соли и жидкости в рационе;
- Уменьшение интенсивности физических нагрузок, особенно на фоне провоцирующих факторов. В то же время умеренные физические нагрузки под контролем врача ЛФК благоприятно сказывается на переносимости нагрузок и влияет на повышение выживаемости пациентов;
- Борьба со стрессами, при необходимости – назначение седативных препаратов.
2) Медикаментозная терапия
- Препараты, действие которых направлено на уменьшение потребности миокарда в кислороде и улучшение его доставки: нитропрепараты, β-блокаторы, антагонисты кальция;
- Для улучшения реологии крови, профилактики тромбообразования применяют дезагреганты (аспирин, плавикс);
- Гиполипидемическая терапия – препараты, тормозящие прогрессирование атеросклероза, уменьшающих содержание холестерина и ЛПНП в крови;
- Лечение сопутствующей патологии.
3) Инвазивные вмешательства
На основании коронарографии, по показаниям, выполняют ангиопластику и стентирование сосудов сердца.
Лечение
Для начала следует сказать, что препараты для лечения стенокардии у мужчин и женщин немного отличаются друг от друга. Но, пока не проведены исследования, женщинам назначаются те же препараты, что и мужчинам. Лечение ИБС прогрессирующая стенокардия может осуществляться несколькими способами:
Хирургическое вмешательство. ИБС лечится хирургическими способами, но каждый врач пытается предотвратить хирургическое вмешательство, т.к. это небезопасно для здоровья пациента.
- Лечение нитроглицерином. Нитроглицерин – один из самых распространенных препаратов, назначаемых при ИБС.Препарат бывает в различных видах: таблетки для приема внутрь, мази и пластыри для наружного применения.
- Бета – блокаторы. Доказано, что применение данных препаратов способствует снижению АД, стабилизации ЧСС, а также улучшению тока в крови.
Как и у всех медицинских препаратов, у бета-блокаторов есть противопоказания. К примеру, пациенткам с первой степенью сахарного диабета (инсулинозависимых), не нужно принимать препарат, т.к. он способствует повышению сахара в крови. Подобные препараты подразделяются на две группы: препараты старого и нового поколений.
Старое поколение: Пропранолол т Тимолол – лечение ИБС распространено применением этих препаратов. Но, употребление данных лекарственных средств вызывает слишком много побочных эффектов.
Новое поколение: Атенолол и Метопролол. Ученые, долго работая над данными препаратами, усовершенствовали их и теперь применение этих лекарств практически не вызывает никаких побочных эффектов:
Блокаторы кальциевых каналов. Чаще всего для лечения стенокардии у женщин применяют такие блокаторы, как нифедипин, верапамил. Существует такая разновидность болезни, как стенокардия капилляров. При таком заболевании лечение может вообще не понадобиться, но для снятия приступа боли назначают эти препараты.
Итак, из всего сказанного можно сделать вывод о том, что для выявления болезни вам необходимо регулярно посещать врача-кардиолога
Важно помнить, что развитие заболевания можно предотвратить различными способами, которые также описаны в нашей статье
Прогноз и профилактика
Наиболее благоприятным является прогноз стабильной стенокардии напряжения, в то время как течение стенокардии, возникшей впервые, может быть непредсказуемым.
Нестабильная стенокардия, как правило, имеет неблагоприятный прогноз. Дополнительно осложняют этот диагноз такие сопутствующие патологии, как:
- перенесенный инфаркт миокарда;
- постинфарктный кардиосклероз;
- пожилой и старческий возраст;
- многососудистое поражение сосудов сердца;
- стеноз основного ствола левой венечной артерии;
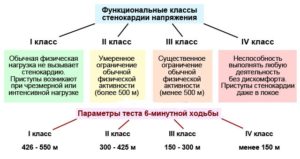
- высокий функциональный класс стенокардии напряжения.
Фатальный ИМ возникает у 2-3% больных в год.
Профилактика стенокардии включает в себя:
- отказ от курения;
- контроль веса;
- правильное питание;
- лечение и контроль сопутствующих болезней (артериальной гипертензии, сахарного диабета и др.);
- профилактический прием препаратов, прописанных лечащим врачом.
Больным, страдающим стенокардией напряжения, необходимо находиться под постоянным наблюдением врача-кардиолога и кардиохирурга. Последний решает вопрос о необходимости и целесообразности проведения оперативного вмешательства по поводу ишемической болезни сердца.
Алгоритм приема жалоб пациентов
Есть специально разработанный алгоритм, который поможет врачу правильно среагировать даже в самой непростой ситуации с пациентом.

Воспользоваться сервисом могут подписчики журнала «Заместитель главного врача» и пользователи по демодоступу.
Лечение
В настоящее время нет лекарства от ОПФ. Также нет определенного или стандартного курса лечения. Существующие методы терапии не эффективны для каждого пациента, и поэтому основной целью является лечение симптомов и предотвращение роста костей, если это возможно.
Хотя терапия не остановит прогрессирование состояния, медицинские решения по лечению боли и других симптомов, связанных с ОПФ, будут зависеть от потребностей конкретного пациента. Врач может порекомендовать попробовать один или несколько из следующих способов лечения препаратами и процедурами, чтобы улучшить качество жизни пациента:
- Преднизон в высоких дозах или другой Кортикостероид;
- такие препараты, как Ритуксимаб (обычно используется для лечения ревматоидного артрита);
- Ионтофорез лекарственных веществ для доставки лекарств через кожу;
- Миорелаксанты или инъекции местного анестетика;
- препараты под названием Бисфосфонаты, которые используются для защиты плотности костей;
- Нестероидные противовоспалительные препараты (НПВП);
- лекарства для подавления тучных клеток, которые могут помочь уменьшить воспаление.
Таким образом, рекомендации относительно активности, образа жизни, профилактического ухода и вмешательств могут быть назначены начиная с детства.
Рекомендации могут включать:
- избегать ситуаций, которые могут привести к травме, например, полное исключение занятий спортом;
- избегать инвазивных медицинских процедур, таких как биопсия, стоматологических процедур и внутримышечной иммунизации;
- профилактика антибиотиками для защиты от болезней или инфекций, когда это необходимо;
- меры по профилактики инфекций, например, надлежащая гигиена рук, для защиты от распространенных вирусных заболеваний (таких как грипп) и других респираторных вирусов, а также от осложнений, таких как пневмония;
- физиотерапия;
- средства передвижения и другие вспомогательные устройства, такие как ходунки или инвалидная коляска;
- другие медицинские устройства, которые могут помочь в повседневной жизни для переодевания и купания.
- медицинские устройства или другие меры безопасности для предотвращения падений, например, при вставании с постели или приеме душа;
- психологическая и социальная поддержка пациентов и их семей;
- образовательная поддержка, включая специальное образование и обучение на дому;
- для семей может быть полезным медико-генетическая консультация.
Инвазивные процедуры или операции, направленные на удаление областей аномального роста кости, не рекомендуются, так как травма от операции почти всегда приводит к развитию дальнейшей окостенения.
Если операция абсолютно необходима, следует использовать наиболее минимально инвазивную методику. Пациентам с ОПФ также могут потребоваться особые анестезирующие средства.
В последние годы было проведено несколько клинических испытаний с целью разработки лучших вариантов лечения для людей с фибродисплазией.
Симптомы
Прогрессирующий вариант формируется на фоне уже имеющейся стабильной стенокардии напряжения. Течение последней резко или постепенно ухудшается.
В своей практике я встречаю следующие клинические проявления:
- учащение приступов загрудинных болей, увеличение их продолжительности, появление на фоне незначительной физической активности или даже в состоянии покоя;
- расширение зоны болевых ощущений, смена иррадиации в атипичные области — правое плечо, предплечье, лопатку, нижнюю челюсть, эпигастрий;
- отсутствие эффективности ранее применяемого лечения;
- вегетативные проявления: потливость, головокружение, тошнота, чувство слабости.
Прогрессирующая стенокардия может развиваться медленно с ростом тяжести состояния на 1 функциональный класс или быстро — на 2 и более.
Распространенность
 В основе заболевания — прогрессирующая дегенерация нейронов, возникающая вследствие накопления в них патологического белка.
В основе заболевания — прогрессирующая дегенерация нейронов, возникающая вследствие накопления в них патологического белка.
По данным современной медицинской статистики, прогрессирующий надъядерный паралич является причиной 4-7% случаев диагностированного паркинсонизма. Но и сейчас часть пациентов с этим заболеванием имеют ошибочные диагнозы, особенно на ранних стадиях. Общая распространенность прогрессирующего надъядерного паралича в популяции составляет в среднем 5 случаев на 100 тыс. населения, от 1,4 до 6,4 случаев в разных странах.
Заболевание выявляется преимущественно у людей старшей возрастной группы, даже наследственно обусловленные формы проявляются обычно в возрасте от 50 лет.
Классификация
У прогрессирующей стенокардии есть определённая классификация, которую используют для подбора оптимальной тактики лечения и оценки текущего состояния.
Клиническая форма ПСК зависит от того, какая симптоматика оказывается преобладающей.
Патология может протекать так:
- количество приступов увеличивается, но протекают они одинаково, характер симптомов не меняется;
- увеличиваются интенсивность и продолжительность приступов, но промежутки по времени между ними остаются прежними;
- стенокардия напряжения протекает одновременно с приступами в состоянии покоя;
- повышается количество приступов, и параллельно увеличиваются продолжительность и интенсивность проявлений заболевания.
Ещё одна классификация подразумевает различия по остроте протекающей прогрессирующей стенокардии. Здесь различают три класса патологии:
- острая в состоянии покоя;
- подострая в состоянии покоя и напряжения;
- ПСК, которая возникла совсем недавно.
Отталкиваясь от текущего состояния пациента и результатов комплексного обследования, подбирается соответствующее лечение для восстановления функций сердца и работоспособности всей сердечно-сосудистой системы по мере возможности. Поскольку ПСК является синдромом ишемической болезни сердца, рассчитывать на полное излечение не приходится.
Симптомы и диагностика
В зависимости от стадии болезни, прогрессирующая стенокардия проявляется рядом характерных симптомов:
- На первом этапе приступы давящей боли в груди возникают только при сильных стрессах и физическом напряжении.
- На подостром этапе заболевания давящие боли переходят в жгучие и отдаются в левую руку, спину. Появляется одышка, аритмия, головокружение, потливость и общая слабость. Частая жалоба на втором этапе – тошнота и рвота. Приступы происходят даже в состоянии покоя.
- Третий этап проявляется длительными приступами в состоянии покоя, которые не купируются стандартными дозами лекарственных средств. Боль становится интенсивнее и может отдаваться в брюшину и нижние конечности.
Третий этап – наиболее нестабильный и требует немедленной госпитализации – существует высокий риск инфаркта сердечной мышцы.
Современный алгоритм определения причин стенокардии обязательно включает инструментальные и лабораторные тесты. В число необходимых исследований входят:
- Общий анализ крови;
- Тест на гликированный гемоглобин;
- Анализ уровня гормонов щитовидной железы (при наличии признаков ее дисфункции);
- Анализ биохимии крови для оценки функции сердечно-сосудистой системы и почек, а также пробы маркеров повреждения миокарда (тропонина и фракции креатинфосфокиназы).
Лабораторные тесты помогают быстро определить каждый клинический случай, осложненный другими системными патологиями (тиреотоксикозом, сахарным диабетом, анемией).
Наиболее информативным и простым инструментальным методом исследования при стенокардии является ЭКГ. Кардиограмма снимается в состоянии покоя, при нагрузке (стресс-исследования тредмил-тест и велоэргометрия), а также в ходе повседневной деятельности (суточный мониторинг или метод Холтера).
Эхокардиография и УЗИ в спокойном состоянии позволяют оценить функцию и размеры желудочков сердца, исключить сопутствующие расстройства.
Если пациенты не могут выполнить физическую нагрузку по стандарту вышеописанных исследований, то им вводят лекарственные препараты, стимулирующие сердечную деятельность, и проводят сцинтиграфию или эхокардиографию.
Причины
Оссифицирующая фибродисплазия начинает свое формирование еще в период внутриутробного развития, в результате изменения гена, расположенного во второй хромосоме. Из-за чего происходит мутация формы белка, отвечающего за развитие костной ткани.
Имеются пациенты, которые являются носителями гена, и при определенных обстоятельствах заболевание начинает прогрессировать. На скорость его проникновения оказывает воздействие активность гена. К провоцирующим факторам относятся:
- Хирургические вмешательства,
- Вакцинирование,
- Травмирование кожного покрова,
- Вирусная инфекция
Прогрессирующая стенокардия и ее лечение
Стенокардия — одно из проявлений ишемической болезни сердца (ИБС). Существует понятие «прогрессирующая стенокардия», что это такое, знают не все, но затронуть это заболевание может каждого.
Прогрессирующая стенокардия — разновидность нестабильной формы стенокардии. Если данную форму стенокардии у пациента не лечить, болезнь начинает прогрессировать, неся за собой плохие последствия.
По международной классификации болезней МКБ–10 прогрессирующая стенокардия имеет код 120.0.
Клиническая картина у болезни ярко выраженная, и опытный доктор определит ее при первых жалобах на недомогание.
Общая характеристика заболевания
В результате развития патологии поражаются коронарные артерии, кровь недополучает молекулы кислорода и происходит учащение сердечного ритма. В некоторых случаях это приводит к инфаркту, при обширном разрыве сердечной мышцы – к летальному исходу. Особенностью прогрессирующей стенокардии является резкое ухудшение самочувствия больного, рост количества приступов боли в левой грудине.
Болезненность бывает спровоцирована чрезмерной физической нагрузкой, резкой сменой температуры, перееданием, стрессовыми ситуациями. В народе заболеванию дали название «грудная жаба» и «коронарная болезнь». Прогрессирующая стенокардия является следующей формой тяжести нестабильной стенокардии, когда приступы боли с трудом купируются медикаментами.
Симптомы прогрессирующей стенокардии
Главнейший симптом патологии – болезненные ощущения в левой грудине. Боль начинается резко, давит и начинает стрелять в конечности, спину, шею.
Также отмечаются:
- учащение болезненных приступов;
- удлинение приступов, боль при этом может усиливаться;
- значительно уменьшается предел выносливости во время занятий спортом или физических нагрузок;
- боль чувствуется не в одном и том же месте, а каждый раз на новом;
- внезапное появление боли без видимых причин и даже в состоянии покоя, сна.
- у пациента возникает страх смерти;
- появляется удушье, испарина, к горлу подступает тошнота;
- ритм сердца нарушается, четко ощущается пульс;
- одышка при минимальных нагрузках и повышенная аномальная утомляемость;
- перестает действовать нитроглицерин при попытке ослабить симптомы;
- на ЭКГ появляются изменения – нарушен ритм сердца, появляется недостаточность левого желудочка сердца, аномальные патологии.
Симптомы могут мучить человека более месяца, пока болезнь не перейдет в стадию покоя, когда приступы начинаются в любое время суток. При отсутствии лечения нарушается обмен в тканях сердца, возникает риск инфаркта.
Симптомы заболевания
Возникновение стенокардии обусловливается тем, что боль появляется чаще и сильнее, имеет сжимающий или сдавливающий характер. Чаще всего, боль направлена на сторону сердца, т.е. левая рука, левая нога, нижняя челюсть и т.д.
Приступ боли может длиться до 10 минут. Прекратить болевые ощущения можно окончанием физической нагрузки или принятием нитроглицерина. По описанию больных стенокардией, боль имеет иррадиирущий характер.
Основное время болевых ощущений от 1 до 10 мин, но в медицине были случаи, когда боль длилась от 30 секунд до 30 минут.
Приступ стенокардии можно отличить от другого заболевания тем, что такое заболевание имеет именно характер приступа, т.е. возникает и затихает при особых обстоятельствах, а также легко обнаруживает себя. Именно вышеуказанные симптомы говорят о том, что перед вами человек со стенокардией, а не каким-либо другим заболеванием сердца или грудной клетки.
Медикаментозная терапия
Назначается с использованием нескольких препаратов различных групп, влияющих на различные звенья патогенеза. Эффекты применяемых средств:
- Противоишемический.
- Антиагрегантный.
- Кардиопротективный.
- Гиполипидемический.
Противоишемическое действие свойственно нитратам, бета-блокаторам, антагонистам кальция. Каждая группа отличается механизмом действия. Нитраты создают депо в венозном русле, а бета – блокаторы препятствуют влиянию катехоламинов на миокард. Что снижает его потребность в кислороде. Антагонисты кальция приводят к дилатации артерий, что улучшает коронарное кровообращение.
Доступными и популярными средствами, препятствующими тромбообразованию, являются препараты на основе аспирина. Доказана их эффективность в профилактике сосудистых катастроф.
С кардиопротективной целью уместно использование Триметазидина, который восстанавливает энергетический баланс поврежденных клеток. Гиполипидемическое действие характерно для статинов, снижающих уровень холестерина крови, что защищает сосуды от образования бляшек и последующего сужения.
Профилактика заболевания
Профилактические мероприятия направлены на предотвращение развития типичного инфаркта миокарда. Для этого нужно:
- Следить за состоянием сердечной мышцы. Для этого достаточно проходить осмотр у кардиолога.
- Следить за холестерином и артериальным давлением, при повышении их необходимо снижать.
- Следить за рационом, то есть снизить потребление жиров, заменив их белковыми продуктами, например, нежирным мясом, а также бобами, злаковыми, орехами, овощами и рыбой.
- Следить за физической формой, то есть избавиться от ожирения.
- Регулярно уделять время физической нагрузке, в особенности кардиотренировкам: бегу, плаванью и т. п.
Также важно полностью бросить курить и максимально урезать объём потребляемого алкоголя, поскольку эти продукты в большей мере влияют на развитие инфаркта
Признаки
- Приступы возникают чаще, протекают в более тяжелой форме, становятся более длительными.
- Приступы случаются при гораздо меньших нагрузках, чем обычно.
- Появляются симптомы, которые отсутствовали раньше: ощущение удушья, испарина, тошнота, рвота.
- Боль возникает в новых местах, меняется ее иррадиация.
- Нитроглицерин не помогает, или его эффективность заметно снижается. Требуется большее количество таблеток для купирования приступа.
- Приступ возникает внезапно и не имеет связи со стрессом и физическими нагрузками.
- К приступам в напряжении присоединяются приступы в покое.
- Появляются изменения на электрокардиограмме.
При развитии заболевания ухудшается кровоснабжение сердца. Кроме боли, во время приступов возможны нарушения сердечного ритма. Зона болезненных ощущений расширяется, ангинозные приступы случаются без физической нагрузки и зачастую ночью. Больные переносят их намного тяжелее, поскольку их симптомы интенсивнее, чем во время приступов при нагрузке.
Прогрессирующая стенокардия напряжения может длиться несколько месяцев. Если она переходит в стенокардию покоя, боли усиливаются, приступ продолжается более получаса, возникает чувство страха, сильная слабость, начинаются скачки давления, учащается пульс, то в этом случае речь может идти о предынфарктном состоянии. При данной форме стенокардии инфаркт миокарда случается достаточно часто, поэтому необходимо срочно вызвать скорую помощь. Без лечения – прогноз неблагоприятный.
Благоприятное течение и своевременное лечение способствуют стабилизации стенокардии и возвращению пациента к своему прежнему состоянию. То есть нестабильная стенокардия может перейти в стабильную, но не исключено, что функциональный класс будет более тяжелым. Иногда возможно наступление ремиссии с полным отсутствием болевых приступов.
Прогрессирующую стенокардию необходимо отличать от инфаркта миокарда. Заподозрить инфаркт можно по длительности приступа (более получаса), который невозможно снять нитроглицерином. Кроме этого, проводят лабораторные исследования и электрокардиографию. При инфаркте миокарда появляются характерные изменения на электрокардиограмме, в крови повышается СОЭ, тропонин T, кардиоспецифические ферменты.
Лечение заболевания
Нестабильная стенокардия требует принятия незамедлительных мер с вмешательством квалифицированных врачей-кардиологов. Лечение НС проводится исключительно в стационаре, следовательно, больные должны быть госпитализированы. Лечение дополняется постоянном мониторингом состояния пациента.
Лечение НС направлено на купирование болевого синдрома и профилактику осложнений. Оно включает в себя постельный режим, щадящую диету и соблюдение режима питания (прием пищи должен быть частым, но небольшими порциями).
В запущенных случаях необходимо оперативное вмешательство — так называемое сканирование коронарных артерий, а также пересадка сердца.
Сегодня разработаны медицинские технологии, дающие возможность оценить состояние сосудов, не вводя ничего внутрь организма человека. Методики, разработанные на их основе, являются скрининговыми. Они уже в наши дни внедрены во многих странах мира и обязательны для людей старше 50 лет.
Лечение начинается в приеме аспирина, который обладает сосудосуживающими свойствами — он разжижает кровь и устраняет тромбы, которые, возможно, стали причиной приступа стенокардии. Однако доказанную эффективность этого препарата пока не получается использовать в полной мере, так как он обладает раздражающим действие на стенки желудка. Поэтому при болях за грудиной больному дается нитроглицерин в форме таблеток или спрея.
Важнейшую роль в лечении НС играют бета-блокаторы — они замедляют сердечный ритм и снижают артериальное давление. Они широко используются в терапии ИБС для уменьшения повреждений сосудов. Эффект бета-блокаторов усиливается в сочетании с аспирином или другими лекарственными препаратами.
Нитраты также используются в лечении нестабильной стенокардии. Первое время они вводятся непрерывно при помощи капельницы, затем отменяются.При отсутствии адекватного лечения или самолечении болезнь прогрессирует и приобретает тяжелые формы — рано или поздно у больного разовьется не нестабильная стенокардия напряжения, болезнь перейдет в хроническую форму или случится инфаркт миокарда.
Симптомы заболевания
Возникновение стенокардии обусловливается тем, что боль появляется чаще и сильнее, имеет сжимающий или сдавливающий характер. Чаще всего, боль направлена на сторону сердца, т.е. левая рука, левая нога, нижняя челюсть и т.д.
Приступ боли может длиться до 10 минут. Прекратить болевые ощущения можно окончанием физической нагрузки или принятием нитроглицерина. По описанию больных стенокардией, боль имеет иррадиирущий характер.
Основное время болевых ощущений от 1 до 10 мин, но в медицине были случаи, когда боль длилась от 30 секунд до 30 минут.
Приступ стенокардии можно отличить от другого заболевания тем, что такое заболевание имеет именно характер приступа, т.е. возникает и затихает при особых обстоятельствах, а также легко обнаруживает себя. Именно вышеуказанные симптомы говорят о том, что перед вами человек со стенокардией, а не каким-либо другим заболеванием сердца или грудной клетки.
Профилактика
Уберечься от «грудной жабы» можно с помощью известных методов профилактики:
- Отказаться от курения.
- Ввести в рацион продукты, богатые на Омега-3: красная рыба, авокадо, масла, ограничить количество соли и жиров.
- Готовить блюда на пару, варить или запекать.
- Выбирать умеренные нагрузки.
- Контролировать вес.
- Избегать стрессов.
- Чередовать работу и отдых.
- Спать не меньше 8 часов.
В данном видео представлена передача о стенокардии. Все о ее причинах появления, симптомах, лечении и профилактике. Ответы дают известные врачи.
Стенокардия требует особого контроля и со стороны больного, и со стороны его родственников. Если приступы частые, желательно не оставлять человека надолго одного, держать в аптечке все нужные лекарства. При первых же признаках болезни нужно обратиться к врачу, который поможет подобрать оптимальный курс лечения.
Нестабильная стенокардия.
Если привычная стенокардия меняет свое поведение, она называется нестабильной или прединфарктным состоянием. Под нестабильной стенокардией понимают следующие состояния:
Впервые возникшая в жизни стенокардия давностью не более одного месяца;
- Прогрессирующая стенокардия, когда происходит внезапное увеличение частоты, тяжести или продолжительности приступов, появление ночных приступов;
- Стенокардия покоя — появление приступов стенокардии в покое;
- Постинфарктная стенокардия — появление стенокардии покоя в раннем постинфарктном периоде (через 10-14 дней после возникновения инфаркта миокарда).
В любом случае нестабильная стенокардия является абсолютным показанием для госпитализации в отделение реанимации и интенсивной терапии.
Симптомы
Главный симптом прогрессирующей стенокардии — боль. По характеру боль не отличается от других форм заболевания: она резкая, давящая, отдаёт в разные части тела. Однако по сравнению с другими формами при прогрессирующей:
- Количество приступов в определённый промежуток времени увеличивается.
- Приступы длятся дольше, а боль сильнее, нежели при других видах.
- Падает предел переносимых физ. нагрузок.
- Боль меняет локализацию.
- Боль может проявляться в состоянии относительного покоя, то есть без привязки к стрессу или физ. нагрузкам.
Помимо боли, пациент чувствует тошноту и удушье, а также страх смерти. Часто стенокардия проявляется нарушениями ритма сердца. Общее самочувствие заметно ухудшается.
Причины развития заболевания
Патология прогрессирует по распространенной причине – отложение атеросклеротических бляшек на стенках сосудов, что приводит к их сужению и ухудшению кровоснабжения сердца. Зачастую заболеванию предшествует другая форма – стабильной стенокардии, а также иные патологии сердца, включая аортальную недостаточность, легочную гипертензию и коронарный спазм.
Существуют и другие факторы, которые провоцируют прогрессирующую стенокардию, приводят к появлению приступов и ухудшению состояния:
- Гипертония и резкое повышение артериального давления;
- Высокий уровень холестерина, повышенная вязкость крови;
- Стрессы, эмоциональные нагрузки и нервные перенапряжения;
- Наследственная предрасположенность, если кто-то из родственников уже страдал заболеванием;
- Увеличенная физическая активность – излишние нагрузки пагубно сказываются на организме;
- Интоксикации – алкоголем, табаком, другими вредными веществами;
- Лишний вес и неправильный режим питания, что приводит к ожирению;
- Сахарный диабет.
Когда у пациента диагностировали ИБС, прогрессирующая стенокардия может стать осложнением этой патологии. Впрочем, если верить статистике, такая форма возникает не часто, если лечить сопутствующие отклонения.
Питание
При прогрессирующей стенокардии напряжения потребуется изменить свой рацион. В меню нужно включать больше продуктов, богатых белком, калием, магнием, а также отказаться от жирной пищи. Необходимо избавляться от лишнего веса и поддерживать его в норме. В этом поможет низкокалорийная диета и привычка есть чаще, но маленькими порциями. Не следует забывать о том, что питание должно быть сбалансированным и содержать все необходимые питательные вещества.
Рекомендуется отказаться или ограничить употребление следующих продуктов:
- свинина, баранина, жирная птица, субпродукты;
- маргарин, сливочное и топленое масло;
- яичный желток;
- сливки, сметана, жирные йогурты, цельное молоко, жирные сыры;
- майонез;
- шоколад, торты, сливочное мороженое, сладости.
Следует включать в рацион:
- Фрукты, ягоды, овощи.
- Зелень: зеленый лук, петрушка, шпинат, укроп, сельдерей, зеленый салат, чеснок.
- Морепродукты: кальмары, осьминоги, мидии.
- Морская рыба: тунец, скумбрия, лосось, сельдь.
- Яичный белок.
- Мясо курицы и индейки. Следует отдавать предпочтение белому мясу без кожи.
- Обезжиренные молочные продукты (не более 1%): творог, кефир, молоко, йогурт.
- Из растительных масел – подсолнечное, кукурузное, оливковое, рапсовое, соевое.
- Хлеб из отрубей и муки грубого помола.
- Фасоль, соя, горох.
- Зеленый чай.
Общая характеристика заболевания
В результате развития патологии поражаются коронарные артерии, кровь недополучает молекулы кислорода и происходит учащение сердечного ритма. В некоторых случаях это приводит к инфаркту, при обширном разрыве сердечной мышцы – к летальному исходу. Особенностью прогрессирующей стенокардии является резкое ухудшение самочувствия больного, рост количества приступов боли в левой грудине.
Болезненность бывает спровоцирована чрезмерной физической нагрузкой, резкой сменой температуры, перееданием, стрессовыми ситуациями. В народе заболеванию дали название «грудная жаба» и «коронарная болезнь». Прогрессирующая стенокардия является следующей формой тяжести нестабильной стенокардии, когда приступы боли с трудом купируются медикаментами.
Классификация
У инфарктного состояния выделяют несколько стадий вроде:
- Острейшей. Считается начавшаяся до 2 ч. после начала инфаркта.
- Острой. Считается та, которая начала до 10 сут. после начала инфаркта.
- Подострой. Период увеличивается с 10 суток до 56.
- Периода рубцевания. Считается с 8 нед. до 6 мес. после начала инфаркта.
- Существует несколько стадий инфаркта. Так, в зависимости от стадии выделяют формы:
Обычно, абдоминальный инфаркт проходит только первые две стадии, меняя вид на типичный, однако, может оставаться атипичным на протяжении всех стадий.
Также распределяют инфаркт на обширный или крупноочаговый, который характеризуется поражением большого участка, и мелкоочаговый с небольшим локальным поражением.
Причины стенокардии
Основной причиной приступов стенокардии является атеросклероз, о механизме развития которого мы частично рассмотрели в начале статьи. Если коротко, то причина стенокардии заключается в поражении коронарных сосудов атеросклеротическими бляшками, уменьшающими или полностью перекрывающими просвет кровеносного русла. При этом, сердце (миокард) недополучает необходимого количества крови, а вместе с ней кислорода и питательных веществ, особенно это выражается при нагрузках на сердечную мышцу, когда она особенно нуждается в дополнительной порции крови.
Среди других причин стенокардии можно выделить:
- Спазмы коронарных или венечных сосудов;
- Аномалии в развитии коронарных сосудов сердечной мышцы;
- Тромбоз и тромбоэмболия венечных артерий;
- Ишемическая болезнь сердца (ИБС).
Факторами, которые способствуют появлению приступов стенокардии являются:
- Усиленная физическая нагрузка;
- Сильное эмоциональное переживание, стресс;
- Тахикардия;
- Выход из теплого помещения на холод, холодная и ветреная погода;
- Генетическая предрасположенность.
Причинами развития атеросклеротических бляшек являются:
- Употребление малополезной и вредной пищи – лимонады, фаст-фуд, ненатуральная пища с большим количеством заменителей (пищевых добавок — Е***);
- Вредные привычки – курение, алкоголь;
- Гиперлипидемия (повышенный уровень липидов и липопротеинов в крови);
- Дисфункция эндотелия (внутренняя стенка кровеносных сосудов);
- Гормональный дисбаланс (климакс, гипотиреоз и т.д.);
- Нарушение обменных процессов в организме;
- Повышенная свертываемость крови;
- Поражение кровеносных сосудов инфекцией – вирусом герпеса, цитомегаловирусом, хламидиями;
- Злоупотребление лекарственными препаратами.
Наиболее склонными к приступам стенокардии являются:
- Лица мужского пола;
- Лица с лишним весом, ожирением;
- Лица преклонного возраста;
- Гипертоники;
- Зависящие от курения, алкоголя, наркотических средств;
- Любители фаст-фудов;
- Люди с малоподвижным образом жизни;
- Люди, часто подвергающихся стрессам;
- Лица с такими заболеваниями, как сахарный диабет, артериальная гипертензия (гипертония).