Панкреатит: симптомы воспаления поджелудочной железы и меры лечения
Содержание:
- Причины нарушения функциональности поджелудочной железой
- Панкреатит: общие понятия
- Признаки болезней поджелудочной железы
- Симптомы панкреатита у женщин
- Роль поджелудочной железы
- Чем грозят проблемы с поджелудочной
- Как проявляются болезни поджелудочной железы
- Как определить, что у вас проблемы с железой?
- Главные враги поджелудочной железы
- Методы диагностики
- Лечение
- Диета при панкреатите поджелудочной железы
Причины нарушения функциональности поджелудочной железой
Врачи выделяют несколько предполагающих факторов в виде:
- патологического процесса желчевыводящих путей и тонкой кишки;
- затруднения оттока панкреатического содержимого на фоне сформировавшейся опухоли;
- механического или химического травмирования железы;
- хронического алкоголизма;
- генетической предрасположенности или врожденных аномалий;
- заболеваний инфекционного характера;
- несоблюдения правил по питанию;
- неблагоприятное воздействие токсических компонентов и канцерогенов;
- психосоматического фактора или стрессовых ситуаций.
Если говорить о влиянии алкоголя на ферментативный орган, то здесь все неоднозначно. Некоторые пациенты, страдающие хроническим алкоголизмом, не всегда страдают от недуга. Спирт помогает избежать активизации вредных бактериальных агентов. Но если человек является непьющим, то даже незначительная доза спиртного может обернуться химическим травмированием и нарушением функциональности.
Встречаются и такие случаи, когда признаки проблем с поджелудочной возникают в результате неправильного анатомического строения в виде перегиба, нарушения протоков, гипоплазии. Причиной появления недуга у ребенка может стать тяжелая инфекция у будущей мамы.
Еще немаловажную роль в развитии патологического процесса играют возрастная и половая особенность, неблагоприятная экологическая ситуация в городе, неправильный образ жизни, вредность на работе, наличие сопутствующих болезней в виде сахарного диабета, холецистита, гепатита.
Панкреатит: общие понятия
Воспаление поджелудочной железы или панкреатит — частая проблема расстройств пищеварения у взрослых. Данная патология может протекать остро или хронически. Острый панкреатит у взрослых возникает вследствие злоупотребления алкоголем, нарушения диеты. Однако эта проблема может возникнуть также и у детей. Чаще всего в детском возрасте поджелудочная воспаляется вследствие вирусных инфекций (эпидемический паротит), врожденных патологий (муковисцидоз), повреждения железы определенными медикаментами.
Хронический панкреатит чаще всего является следствием недолеченного острого. Он возникает при несвоевременном обращении больного за медицинской помощью, несоблюдением больным диеты и недобросовестном приеме медикаментов.
Воспалительные процессы в железе возникают вследствие закупорки протоков, что приводит к повышению давления в их каналах. Через определенное время протоки повреждаются, и их содержимое вместе с ферментами выходит в кровь, травмируя при этом клетки поджелудочной. Возникает отмирание участков железы (панкреонекроз). В крови ферменты накапливаются в избыточном количестве (ферментемия), что токсично воздействует на внутренние органы.

Признаки болезней поджелудочной железы
Общие симптомы заболевания органа:
- Во время острой стадии вверху брюшной полости — режущая, невыносимая боль; больной не может лежать, настолько острые болевые ощущения, он непрерывно сидит чуть наклоненным туловищем вперед. При хронической — боль тупая, тянущая, ноющая.
- Рвота, не приносящая облегчения, и тошнота.
- Во рту появляется ощутимая сухость, сопровождающаяся отрыжками и икотой.
- Диарея — поносы или запоры, живот часто вздувается.
- Учащенный пульс, высокая температура, сниженное артериальное давление.
- Тошнота.
- Учащеная рвота с желчью.
- Интоксикация в виде слабости, головной боли, потливости, повышения или понижения температуры и т. д.
Основные болезни железы:
- панкреатит (острый и хронический),
- Сахарный диабет первого типа,
- муковисцидоз,
- кистозные образования и доброкачественные опухоли,
- панкреонекроз,
- рак.
Характерные симптомы конкретной болезни: Муковисцидоз — наследственное заболевание. Секреторная жидкость, вырабатываемая железой, становится слишком густой и забивает протоки, то есть не может выйти в 12-перстную кишку и начинает переваривать ткани самого органа. Его особенности:
- Схваткообразная боль в районе кишечника.
- Мелкие кристаллы соли на коже.
Сахарный диабет I типа — железа мало вырабатывает инсулина, повышается количество сахара в крови. Характерно проявление жажды и кожного зуда. При пропуске приёма инсулина возникает гипогликемия в виде потливости, тахикардии, острого ощущения голода.
Киста — это полость в теле поджелудочной железы, затрудняющая ее работу, вследствие этого ферментов производится недостаточно. Для болезни характерна повышенная температура.
Панкреонекроз вызывает гибель клетки, поэтому всегда присутствует острая боль, вплоть до шока.
Рак поджелудочной железы на раннем этапе можно определить при помощи УЗИ.
Признаки болезни:
- Боль вверху живота, переходящая к спине.
- Жалобы на слабость, усталость.
- Плохой аппетит.
- Снижение веса тела.
- Бледность, на последней стадии — желтушность кожных покровов.
- Повышение температуры.
- Диспепсические расстройства стула.
Симптомы панкреатита у женщин
Симптомы заболевания не всегда проявляются остро и могут быть смазанными
Недуг дает о себе знать множеством симптомов, игнорировать которые сложно:
- Опоясывающая боль. Это основной и первый признак заболевания. Ее локализацию сложно определить, она затрагивает верхнюю часть живота, левое и правое подреберье, уходя к спине и в межлопаточную область. Болевой синдром усиливается спустя 1,5-2 часа после еды или сразу после употребления алкоголя.
- Тошнота. Наблюдается в стадии обострения заболевания у взрослых и детей. Пациент, не соблюдающий принципы лечебного питания, может испытывать тошноту постоянно.
- Рвота. Может возникать спонтанно либо спустя 1,5-2 часа после приема пищи. Рвотные массы обильны, содержат в себе остатки непереваренной пищи.
- Запоры, переходящие в диарею. Сначала наблюдается стул густой консистенции с белыми включениями и остатками непереваренной пищи. Затем он сменяется диареей, возникающей вследствие нарушения всасывания воды. Она выходит из организма вместе с необходимыми для организма веществами. Жидкий стул в течение продолжительного времени приводит к обезвоживанию.
- Плохой аппетит. Симптом отчасти обусловлен страхом больного перед возникающими неприятными ощущениями после каждого приема пищи.
- Потеря веса. Наступает в результате плохого переваривания пищи и снижения поступления необходимого количества полезных веществ и жиров в организм.
- Метеоризм. Непереваренная пища провоцирует процессы брожения в желудочно-кишечном тракте, при которых выделяется большое количество газов, растягивающих кишечник.
Первые признаки панкреатита можно спутать со стенокардией. Но отличительной чертой заболевания является связь остальной симптоматики с приемом пищи.
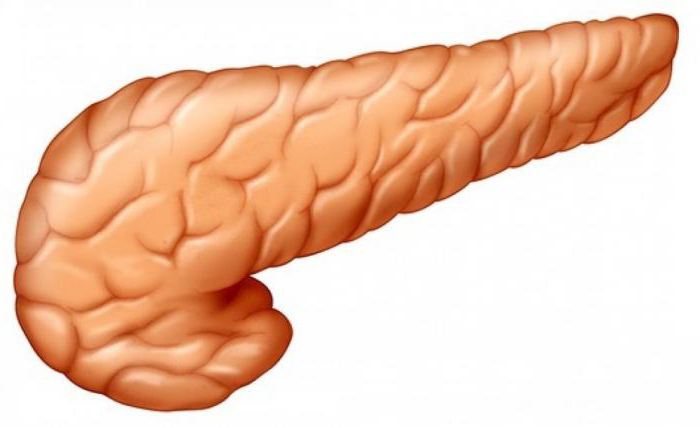
Роль поджелудочной железы
Важно отметить тот факт, что поджелудочная железка, в сопоставлении с другими органами, имеет отличительные черты. Как работает поджелудочная?. Она выполняет не одну задачу, а несколько
Ее ключевая роль – регулирование пищеварения и обменных процессов в организме человека
Она выполняет не одну задачу, а несколько. Ее ключевая роль – регулирование пищеварения и обменных процессов в организме человека.
Анатомически железа состоит из системы протоков, которые синтезируют поджелудочный сок, и из железистой ткани. Орган находится между желудком и позвоночником и состоит из хвоста, тела, головки. Вокруг головки органа проходит двенадцатиперстная кишка. В этой части железы ее главный проток, проходящий сквозь все тело органа, сливается с желчным протоком и впадают в двенадцатиперстную кишку.
Хвост органа содержит максимальное количество железистых клеток, которые синтезируют гормоны.
Нас не интересует, как работает поджелудочная железа у человека, пока орган работает нормально.
При любом сбое этот орган реагирует болью и если своевременно не устранить возникшую патологию, то это чревато развитием рядом заболеваний, включая сахарный диабет и панкреатит.
Поджелудочная железа производит ряд нужных особенных ферментов, которые содержатся в пищеварительном соке:
- Амилаза – это фермент, который осуществляет расщепление сложных углеводов.
- Липаза производит расщепление простых жиров на глицерин и жирные кислоты.
- Нуклеаза гидролизует фосфодиэфирную связь между нуклеиновыми кислотами.
- Трипсиноген и химотрипсиноген предупреждают нарушение работы железы.
- Профосфолипазы оказывает воздействие на сложные жиры.
А так же, поджелудочная железа вырабатывает секрет, нейтрализующий кислое содержимое, которое поступает из желудка в кишечник. Работа поджелудочной железы заключается и в выработке следующих гормонов:
- Инсулин – оказывает влияние на обменные процессы аминокислот, углеводов, жиров, регулирует метаболизм углеводов, А так же, помогает усвоению расщепленных веществ. При нарушении выработки инсулина часто диагностируется сахарный диабет.
- Глюкагон мобилизует внутренний резерв углеводов, вследствие чего поддерживается оптимальный уровень глюкозы в крови. Если происходит увеличение показателя глюкозы в крови, то инсулин начинает вырабатываться в большем объеме, а при его понижении происходит увеличение уровня глюкагона.
За выработку гормонов в поджелудочной железе отвечают островки Лангерганса, именно их клетки вырабатывают различные гормоны:
- А-клетки синтезируют глюкагон.
- B — инсулин.
- D — соматостатин.
- G — производят гастрин.
- в ПИПСА-клетках формируются панкреатический полипептид.
При нарушении работы железы происходит нарушение пищеварения, страдают многие органы, включая желудок, печень и желчный пузырь. Мы рассказали, как работает поджелудочная железа, поговорим о том моменте, когда железа дает сбой.
Чем грозят проблемы с поджелудочной

Говорят, если тянет в боку, могут быть проблемы с поджелудочной. Что это за орган такой и зачем нам нужен?Поджелудочная железа — орган пищеварительной системы, расположенный в брюшной полости, позади желудка.Главные функции поджелудочной:Выработка гормона инсулина. Он регулирует уровень глюкозы в крови.Производство ферментов, участвующих в переваривании пищи, при их недостатке или отсутствии еда проходит через организм транзитом.Поджелудочная работает без сбоев, пока человек1. Рационально питается: не злоупотребляет алкоголем, жирной и сладкой пищей.2. Не травмирует брюшную полость.Если одно из этих условий нарушается — возникает панкреатит (воспаление поджелудочной железы).Рассказывает Александр Карабиненко, профессор кафедры госпитальной терапии РНИМУ им. Пирогова:— Симптомы острого панкреатита — нестерпимая боль, которая возникает в верхней части живота либо с левой, либо с правой стороны и постепенно опоясывает живот и спину, интоксикация (тошнота и рвота, которая не приносит облегчения, — один из главных симптомов панкреатита) и несварение пищи. Острый панкреатит часто называют праздной болезнью — он возникает из-за переедания, что часто случается в праздники. Кстати, в нашей стране панкреатит — это вторая по частоте хирургическая патология после аппендицита.Панкреатит бывает не только острый, но и хронический. Причин у хронического панкреатита две — мужская (алкоголь) и женская (камни в желчном пузыре). Ещё одна категория больных — обеспеченные люди, которые позволяют себе ежедневно принимать крепкие качественные спиртные напитки под высококалорийную закуску. После каждой чрезмерной трапезы развивается воспалительный процесс и поджелудочная железа увеличивается в размерах, давит на протоки. Нарушается прохождение панкреатического сока, и возникает хронический кальцифицирующий панкреатит.При хроническом течении болезни тупые ноющие боли сопровождаются отрыжкой, тошнотой, вздутием живота, а на поздних стадиях болезни, когда воспаление затрагивает и нервные волокна, болевой синдром становится постоянным.Если пациент с острым панкреатитом неминуемо оказывается в больнице, то к хроническому пациенты обычно стараются притерпеться. Подобная терпеливость может закончиться, увы, раком поджелудочной железы — одного из самых коварных онкологических заболеваний. Доказано, что хроническое воспаление провоцирует мутацию и перерождение клеток поджелудочной железы. Особенность рака поджелудочной в том, что он даже на начальной стадии даёт обсеменение (метастазирование) всего организма.Поэтому лечить хронический панкреатит нужно обязательно. Обычно при таком диагнозе врач назначает препараты для облегчения боли и ферменты, если поджелудочная железа вырабатывает их мало. Иногда больному требуется инсулин, чтобы регулировать уровень глюкозы в крови. И самое главное — диета,
которая спасает от рецидивов болезни. Пациенту с диагнозом «хронический панкреатит» ограничения в питании остаются на всю жизнь.Диета для поджелудочнойРазрешены:отварные и запечённые овощи (картофель, цветная капуста, морковь, кабачки, тыква, свёкла, зелёный горошек)
фрукты и ягоды — протёртые, запечённые
птица
рыба
крупы
кисломолочные продукты
белковые омлеты
нежирные мясоЗапрещены:орехи
грибы
бобовые
крепкие бульоны
жирные, острые, кислые блюда
колбаса
сосиски
субпродукты
копчёности и соленья
икра
цитрусовые
кислые ягоды
фрукты
чёрный хлеб
пшено
свежая выпечка
торты
шоколад
мороженое
алкоголь
квас
кофе
газированные напитки
Оригинал
Аргументы и Факты
Как проявляются болезни поджелудочной железы
Практически все проблемы с работой поджелудочной железы сопровождаются схожими признаками. В первую очередь, пациент сталкивается с болевыми ощущениями, которые могут иметь разную интенсивность. Также при развитии заболеваний поджелудочной может резко снизиться вес больного, повыситься температура тела или ухудшиться аппетит. Рассмотрим основные симптомы, которые могут возникнуть при наличии проблем с поджелудочной, более подробно.
Боли в животе
Болевой синдром
Это один из самых распространенных симптомов, возникающих при заболевании ПЖ. Как правило, он возникает при панкреатите, а острая форма патологии сопровождается интенсивными и продолжительными болями. Приступы могут исчезнуть самостоятельно, но не раньше, чем через несколько лет. Это связано с отмиранием нервных окончаний. Вместе с болевым синдромом больному могут диагностировать стеаторею (это болезнь, сопровождающаяся повышением количества жира в каловых массах) или сахарный диабет.
Боль в поджелудочной железе
Интоксикационный синдром
При развитии данного синдрома у больного возникают такие симптомы, как снижение артериального давления, резкие колебания в весе, лихорадка или тахикардия. Ощущается общая слабость организма, развивается интоксикационный психоз, вызванный поражением мозговых кровеносных сосудов, гипоксией или отеком мозга. Как правило, интоксикационный синдром чаще всего диагностируется у любителей спиртных напитков или людей, страдающих от печеночной недостаточности. Данный синдром проявляется состоянием эйфории, суетливостью и тремором верхних конечностей.
Интоксикационный синдром
Трофологическая недостаточность
Развитие тех или иных заболеваний поджелудочной может сопровождаться синдромом трофологической недостаточности, который возникает на фоне нарушений работы пищеварительной системы.
Трофологическая недостаточность
Этот синдром сопровождается следующими симптомами:
- изменение цвета кожи (она становится серой);
- истончение кожи;
- нарушение координации (атаксия);
- снижение остроты зрения;
- психические нарушения;
- резкое снижение веса;
- синдром Бартельхеймера;
- симптом Гротта.
Клинические формы трофологической недостаточности
Все эти симптомы ухудшают качество жизни пациента, поэтому при их появлении нужно сразу принимать соответствующие меры.
Экзокринные нарушения
Согласно статистическим данным, экзокринные нарушения протекают достаточно тяжело из-за гибели большого количества паренхимы (более 80%). Как результат — выработка ферментов, необходимых для обменных процессов в организме, существенно снижается. Как правило, экзокринные нарушения сопровождаются истощением организма, стеатореей, проблемами со стулом и вздутием живота.
Железы внешней секреции
Внешнесекреторная функция поджелудочной железы нарушается во время течения следующих патологий:
- хронический панкреатит;
- муковисцидоз;
- синдром Швахмана-Даймонда;
- болезнь Крона;
- язвенный колит и другие.
Язвенный колит кишечника
Сдавливание внутренних органов
Иногда развитие того или иного заболевания поджелудочной железы приводит к увеличению ее размеров, из-за чего близлежащие органы начинают сдавливаться. Данное патологическое явление проявляется следующими симптомами:
- потемнение мочи;
Возможные оттенки мочи
- изменение цвета стула;
- приступы рвоты;
- увеличение селезенки;
- появление зуда;
- развитие желтухи.
Устройство поджелудочной железы
Сдавливание внутренних органов может произойти на фоне рака поджелудочной, образования кисты, при аномальном развитии внутреннего органа или хронической форме панкреатита. Если сдавливается селезеночная или портальная вена, то у больного появляется панкреатическая форма асцита. Сдавливание 12-перстной кишки, как правило, сопровождается кишечной непроходимостью (обезвоживание, приступы рвоты, повышенная температура и т. д.).
Как определить, что у вас проблемы с железой?
Понять, что у вас проблемы с железой, помогут симптомы. Начинается тошнота и рвота. После повышается температура, а затем начинается диарея – пенистый стул с непереваренными частичками пищи.
Вид больного становится:
- Бледным;
- Изможденным;
- Лицо покрыто испариной.
Дыхание прерывистое, пульс высокий – более 100 ударов в минуту. Со временем может упасть артериальное давление. От сильной боли человек может упасть в обморок, потерять сознание, развивается шок и коллапс.
Проблемы с поджелудочной железой имеют симптоматику, схожую с другими видами болезни желудочно-кишечного тракта, печени, желчных путей. Та же боль может возникать в области живота при огромном количестве заболеваний.
Тошнота и рвота – также бывают признаками большого числа болезней, в том числе обычного отравления. Повышение температуры – этот симптом сопровождает заболевания любого характера и не только желудочно-кишечного тракта.
Поэтому распознать проблемы с поджелудочной железой поможет дифференциальный подход диагностики, то есть исключающий другие заболевания.
При диагностике панкреатита врачи должны убедиться, что нет опасности жизни пациенту и исключить такие сложные и серьезные заболевания, как кишечную непроходимость, перфорацию язвы желудка или двенадцатиперстной кишки, деструктивный холецистит и даже инфаркт миокарда. Все эти заболевания имеют похожую симптоматику, поэтому врач начинает проводить комплекс диагностических процедур, которые точно исключат патологии, опасные в данный момент жизни.
Для этого доктор назначит:
- Рентген – просвечивание брюшины рентгеновскими лучами;
- УЗИ – сканирование органов при помощи ультразвука;
- Лапароскопию – исследование брюшины путем проколов и введения эндоскопа.
Эти методы помогают четко распознать патологии органов и отделить заболевание поджелудочной железы от других похожих по симптомам болезней:
- Язвы желудка;
- Аппендицита;
- Язвы 12-перстной кишки;
- Пищевой интоксикации;
- Желчекаменной болезни;
- Острым расширением желудка;
- Тромбозом вен и пр.
При острой форме и приступе вся симптоматика проявляется очень сильно. Поэтому целесообразно пациенту дат обезболивающий препарат и направить его на дифференциальную диагностику, чтобы исключить другие формы и виды заболеваний. Кроме того, врач проводит внешний осмотр пациента. Для опытных врачей даже внешний вид и твердость или вздутие живота говорят о предположительном диагнозе. Также доктор осматривает внешние кожные покровы и следит за поведением пациента.
При панкреатите человек ведет себя беспокойно, а, к примеру, при язве желудка он лежит неподвижно и боится пошевелиться. Профессиональный врач увидит каждый нюанс для правильной постановки диагноза. После чего больному назначают лабораторные исследования, которые также будут характеризовать состояние пациента и позволят профессиональному гастроэнтерологу определить болезнь. В дифференциальной диагностике лабораторные могут играть решающую роль.
Так, если под вопросом 2 диагноза: панкреатит и аппендицит, то анализы крови и мочи – по составу абсолютно разные. Но не играет лабораторная диагностика главной роли, когда есть сомнения в диагностировании, к примеру, язвы 12-перстной кишки и панкреатита. Тогда анализы крови, мочи и кала примерно идентичны. Все вопросы разрешают рентген, УЗИ, КТ, МРТ.
Когда подтверждается панкреатит, то начинается вторая стадия дифференциальной диагностики – уточнение, какой вид патологии: некротический или инфицированный; какова стадия, форма и пр.
Главные враги поджелудочной железы
Какие причины часто служат преградой к нормальному функционированию поджелудочной железы у женщин?
- Алкоголь. Более, чем в половине случаев острое и хроническое воспаление тканей железы напрямую связано со злоупотреблением спиртными напитками. Этанол обладает токсическим действием на клетки железы и приводит к нарушению производства и оттока панкреатического сока. Самый первый приступ почти всегда регистрируется после употребления неразумных доз спиртного.
- Желчнокаменная болезнь и холецистит. Если у женщины в анамнезе имеются диагнозы, повествующие об осложнениях с желчным пузырем или печенью: наличие камней, увеличение печени, песок в желчных протоках, гастрит, гастродуоденит, энтерит, язвенная болезнь желудка, то поджелудочная железа становится уязвимой. Это связано с тем, что протоки поджелудочного органа и желчного пузыря имеют общий выход в двенадцатиперстную кишку. Если в этой протоковой области есть камень, то неминуемо воспаление или забивание протока камнем. Желчь же в данном случае просто начинает разрушать саму железистую ткань. Острый панкреатит вполне может развиться по причине переноса воспалительного процесса с соседних органов.
- Жирная и жареная пища. Периодическое увлечение совершенно неполезной едой, в частности, пережаренной, жирной, острой, холодной пищей ведет к чрезмерной нагрузке поджелудочной железы, что является повышенным фактором риска развития панкреатита. Кроме этого, переедание усугубляет не только состояние поджелудочной железы, но мешает стабильной и слаженной работе всех систем организма.
- Отравление. Острое воспаление тканей поджелудочной железы всегда получает развитие при отравлениях любого характера. Некачественная пища, прием сильнодействующих лекарств, вирусы — все это запускает механизмы сбоя в функционировании органа, уступая дорогу серьезному заболеванию.
- Операционная травма. К сожалению, такое возможно, когда причиной панкреатита становится операционная ошибка.
- Аутоиммунное заболевание. При данном недуге здоровые клетки признаются организмом как чужеродные, и иммунитет их уничтожает. Нарушения такого характера кроются в наследственных причинах, которые требуют специального подхода.
Методы диагностики
Своевременное выявление заболевания усложняется наличием фоновых недугов, таких как гепатит, алкоголизм, хронические болезни органов ЖКТ.
Основной метод диагностики панкреатита у взрослых и детей – лабораторный. Пациенту назначается общий и биохимический анализа крови, УЗИ.
В ОАК при панкреатите наблюдаются признаки воспаления поджелудочной железы – лейкоцитоз и повышение СОЭ. В биохимическом анализе крови показатели глюкозы, амилазы, АСТ и АЛТ выше нормы. В кале присутствует жир, слизь, бактерии, нерасщепленные пищевые волокна в количестве выше допустимой нормы.
На основании полученных результатов анализов назначаются следующие диагностические манипуляции:
- УЗИ органа, на котором можно определить наличие воспалительного процесса в тканях;
- КТ поджелудочной железы позволит наиболее точно определить локализацию патологического процесса;
- лапароскопия — применяется редко и в основном в тех случаях, когда на УЗИ не удается локализовать очаг патологического процесса в железе.
Все эти методы позволяют точно поставить диагноз, определить стадию развития заболевания, локализацию пораженного участка.
Лечение начинают с устранения провоцирующих заболевание факторов
Лечение
Терапия разных форм панкреатита отличается, но в целом проходит по одной схеме.
Лечение заболевания поджелудочной железы включает в себя:
- Снятие нагрузки с желудочно-кишечного тракта. Необходимо питаться по специальной диете, исключить жирные продукты, снизить физические нагрузки. У взрослых главное условие – отказ от алкоголя.
- Организация постоянного правильного диетического питания. Полностью исключить из рациона острые, копченые, соленые, жареные блюда. Питаться 5-7 раз в день, устраивать разгрузочные дни.
- Медикаментозная помощь в организации правильной работы поджелудочной железы при помощи препаратов. Снизить активность органа помогут ингибиторы протеаз, а улучшить пищеварение — ферментативные средства и желчные кислоты.
- Снятие болевого синдрома при остром панкреатите. Хорошо справляются спазмолитические средства на основе дротаверина, анальгина.
- Остановка рвотных позывов. Препараты противорвотного действия помогают пище проходить по пищеварительному тракту в правильном направлении, не позволяя ей возвращаться и провоцировать тошноту.
- Нормализация работы кишечника. Препараты назначаются для купирования симптомов со стороны органов ЖКТ.
- Прием витаминов. Благодаря витаминным и поливитаминным комплексам, свежим овощам и фруктам ускоряется восстановление организма, возвращается аппетит.
Обязательное условие при появлении первых признаков заболевания – организация диетического питания и отказ от алкоголя.
Диета при панкреатите поджелудочной железы
При обострении заболевания:
- В первые три дня нельзя есть. Пить можно простую или щелочную минеральную воду.
- С четвертого по седьмой день — понемножку есть протертую еду, которая приготовлена по требованиям диеты № 5П.
- Запрещается употребление любого жира и соли!
- Приготовление пищи только на пару или в воде.
- Перед приготовлением продукты тщательно измельчать.
- Пища должна быть максимально разваренной и протертой.
- Еда должна быть теплой.
- Не переедать.
- Есть 5÷6 раз за сутки с перерывами более 3÷4 часа, но небольшими порциями.
- Соли можно добавлять чуть-чуть в уже готовое блюдо.
- Продукты должны быть с большим содержанием белка и очень малым — углеводов.
- Овощи (кроме бобовых и содержащих кислоту) — в сыром или вареном виде.
- Несвежий или подсушенный пшеничный хлеб, несдобное печенье, сухари;
- Нежирные рыба и мясо.
- Нежирные кисломолочные продукты (молоко, творог, сыр).
- Отварные крупы (кроме пшена) и макаронные изделия.
- Обязательно супы на некрепком бульоне с разрешенными овощами и крупами.
- Растительное масло и немного сливочного, не подвергнутые тепловой обработке.
- Яйца в любом виде (1 раза в день).
- несладкие фрукты, груши и печеные яблоки некислых сортов.
- несладкие компоты, кисели, желе, разбавленные фруктовые соки, слабые и без сахара чай и кофе с добавлением молока, щелочная минеральная вода без газа или отвар шиповника.
- Вместо сахара рекомендуются заменители, например, фруктоза или ксилит.
- На восьмой день вместо протертой еды начинают есть обычную.
- Даже когда обострение снято, нужно питаться по этой диете длительное время (до года).
Категорически запрещается:
- Жирные, жареные, острые, очень соленые, копченые, маринованные блюда.
- Крепкие бульоны.
- Кислые супы.
- Консервы, копчености и колбасы.
- Хлеб из сдобного и ржаного теста.
- Грибы.
- Белокочанная капуста, бобовые, все кислые и острые овощи.
- Фрукты кислые и цитрусовые.
- Алкоголь, крепкие кофе и чай, газированные напитки.
- Сладкая пища, например, шоколад, мороженое.