Загиб желчного пузыря у ребенка: как лечить и в чем опасность?
Содержание:
- Лечебная гимнастика
- Методы обследования
- Как лечат у детей перегиб органа?
- Лечение
- Особенности развития патологии
- Почему развивается данная патология
- Лечение перегиба жёлчного пузыря у детей
- Диета — залог быстрого выздоровления
- Симптомы загиба желчного пузыря
- Лечение
- Причины перегиба
- Лечение
- Причины
- Лечение лекарствами
- Диетическое питание для детей
- Симптомы
- Возможные осложнения
Лечебная гимнастика
С легкой формой болезни можно справиться с помощью специальных упражнений, разработанных для комплексного лечения.
Лечебная гимнастика позволяет:
- выводить излишки ферментов из протоков и печени;
- устранять тяжесть в брюшной полости, болевой синдром;
- усилить процессы метаболизма;
- выполнять естественный массаж печени, ЖВП (желчевыводящих путей);
- снизить мышечный тонус;
- улучшить состояние органов ЖКТ.
Детям рекомендуется заниматься малоподвижными видами спорта:
- катание на коньках;
- ходьба;
- плавание;
- медленные танцы.
Занятие спортом позволяет усилить кровоток, что благоприятно сказывается на оттоке желчи. Физическая активность должна носить постоянный характер для достижения положительного результата. Малышам рекомендуется выполнять профессиональный массаж печени и ЖВП, комплекс ЛФК при загибе, ежедневное плавание в ванной с кругом или инструктором.
Методы обследования
Зачастую желчный пузырь никак себя не проявляет. Даже такие незначительные симптомы, как периодическая тошнота или нарушение стула не всегда побуждают родителей к походу к врачу.
Любые изменения в поведении ребенка должны настораживать. Дополнительное обследование никогда не помешает.
Именно такие периодические осмотры как ребенка, так и взрослого человека выявляют такие бессимптомные патологии.
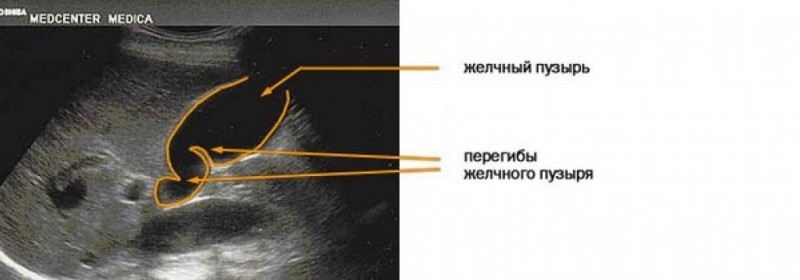
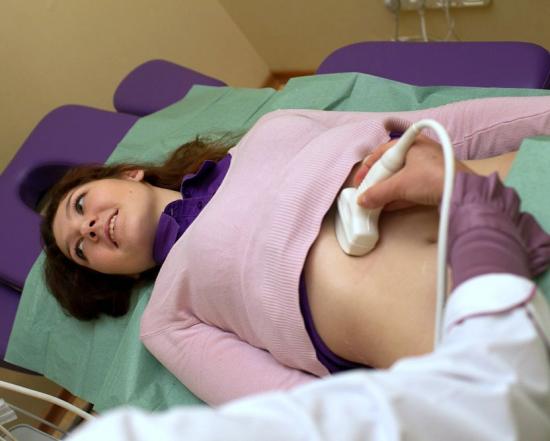
Самое эффективное обследование при выявлении деформации – УЗИ брюшной полости. Этот способ является более информативным и безопасным.
С помощью ультразвукового исследования выявляют различные заболевания ЖКТ. Дефекты желчного пузыря выявляются в 100% случаев.
УЗИ используют до употребления желчегонной пищи и после нее. Если патология несет врожденный характер, то форма пузыря остается прежней. При приобретенной форме желчный пузырь видоизменяется.
С помощью УЗИ определяют:
- Проходимость желчных протоков.
- Место размещения органа.
- Форму.
- Размеры.
- Тип развития деформации.
- Образование камней.
- Как именно изменилась анатомическое строение.
- Наличие плотных участков на стенках пузыря.
- Воспалительные процессы.
Нормальным считаются следующие отметки:
- Ширина от 3 до 4 см.
- Длина от 7 до 10 см.
- Дно органа должно выпячиваться, относительно печени, не меньше полутора сантиметров.
Как лечат у детей перегиб органа?
Фиксированный и лабильный перегиб органа у детей чаще всего лечится консервативными методами.
Терапевтические мероприятия продолжаются длительное время до полного выздоровления маленького пациента.
Лечение включает в себя комплекс действий: прием лекарственных препаратов, физиотерапия, диета, лечение в санаторно-курортных заведениях.
Медикаментозное лечение заболевания у детей предполагает прием желчегонных и спазмолитических препаратов. Они не дают желчи накапливаться и помогают ей поступать в кишечник.
Видео:
Подобные лекарственные средства необходимо принимать курсом. Длительность приема определяет исключительно доктор. Чаще всего такие лекарства нужно принимать по одной или две таблетки три раза в сутки.
Физиотерапевтические процедуры показывают высокую эффективность в устранении перегиба желчного пузыря у детей. Они активизируют кровоток в органе, улучшают его деятельность.
Диета — одно из главных условий при лечении недуга. Если ее не соблюдать, то другие методы лечения будут неэффективны.
Маленьким пациентам, у которых диагностирована деформация желчного пузыря, нельзя кушать мучные изделия, острые, жареные продукты, копченые изделия.
Диета предполагает употребление различных каш, кисломолочных продуктов. Любые блюда нужно готовить на пару или отваривать.
Важно правильно составлять рацион, включать большое количество жидкости. Она не дает желчи сгущаться, в результате она не будет застаиваться
Лечить перекрут желчного можно лекарственными травами. Детям, которым уже исполнилось 12 лет, доктор предложит принимать сбор № 3.
Комплекс трав, входящих в данный сбор, обладает противовоспалительным, желчегонным, спазмолитическим действием.
Прием отвара следует осуществлять курсом. Доктор уточнит, какое количество отвара следует принимать пациенту. Диета во время такого лечения крайне важна.
Перегиб желчного пузыря у ребенка лечить самостоятельно не рекомендуется
При первых признаках недуга важно показать ребенка специалисту, провести необходимые анализы
На основании результатов врач назначит лечение медикаментами, растительными средствами и прочими методами.
Отвечает Комаровский Е. О.
Для того чтобы понять суть этой самой дискинезии, следует знать основы физиологии (той, которую вы понемногу учили в 8 классе средней школы). Напомню вкратце. По мере того, как пища проходит путь от полости рта до прямой кишки, она проходит соответствующую обработку — во рту слюной, в желудке — желудочным соком, в двенадцатиперстной кишке — соком поджелудочной железы и желчью и т.д. Теоретически, т.е. при нормальной работе системы пищеварения, после того, как в двенадцатиперстную кишку попадает жирная пища, печень вырабатывает желчь, главная роль которой сводится к перевариванию жиров. Еще раз подчеркиваю — такова норма — есть жир в кишке — тут же появляется и желчь. Желчь потихоньку вырабатывается, накапливается в желчном пузыре и выделяется по мере надобности. Иногда процесс выделения желчи не совпадает по времени с потребностью в самой желчи. Т.е. желчь нужна, а ее выход из желчного пузыря замедляется, или наоборот — желчь выходит в просвет кишки, а делать ей там нечего. Одной из причин такого расхождения во времени является нарушения двигательной активности желчного пузыря и протоков (желчевыводящих путей) по которым желчь вытекает в двенадцатиперстную кишку. Такое состояние и получило название дискинезии. Происхождение самого слова «дискинезия«, надеюсь, понятно: кинетика — движение, ну а «дис-» — неправильное, ненормальное. Если двигательная активность повышена — это называется «дискинезия желчевыводящих путей по гипермоторному типу». Если двигательная активность понижена, это называется «дискинезия желчевыводящих путей по гипомоторному типу». Лечение очень индивидуально, поскольку не дискинезию следует лечить (дискинезия — всегда следствие), а причину — из-за чего, собственно говоря, эта дискинезия возникла. А причины могут быть самые разные: нарушения гормональной регуляции, болезни печени, желудка и двенадцатиперстной кишки, инфекции, глисты, аллергия, педагогические проблемы (заставляют есть, например), нарушение элементарных диетических норм (например, злоупотребление жирной пищей). Для лечения тип дискинезии очень важен хотя бы потому, что при гипермоторном варианте помогают препараты типа но-шпы, а при гипомоторном они напротив, противопоказаны. Наиболее надежным методом диагностики является УЗИ. Итак, что делать. Искать причину. Уточнить у врача диету. Минеральные воды. Физиотерапия. Информация к размышлению: я ни разу не видел дискинезии у ребенка из многодетной семьи…
Все ответы
Лечение
Терапию анатомических дефектов желчного пузыря обычно проводит детский гастроэнтеролог. Он назначает лечение после проведения всех необходимых обследований и определения точного диагноза. При легком течении заболевания достаточно лишь регулярно сидеть на диете. Такое лечебное питание должно быть назначено своевременно, на диете нужно будет сидеть на протяжении всей жизни.
При появлении неблагоприятных симптомов требуется назначение специальных лекарственных средств. Для улучшения оттока желчи назначаются спазмолитические лекарства. Регулярное употребление данных препаратов не требуется. Они назначаются либо на курсовой прием, либо по потребности. Такие средства убирают спазм и нормализуют отведение желчи по желчным протокам.
Способствуют отличной работе желчного пузыря и различные физиотерапевтические процедуры. Они помогают улучшить кровоснабжение органа, после этого он лучше функционирует. Физиотерапия также помогает улучшить секреторные функции желчного пузыря и устранить различные спазмы органов желудочно-кишечного тракта.
Проходить такое лечение врачи рекомендуют не реже одного раза в год. Во время отдыха у малыша улучшаются процессы пищеварения, он становится более здоровым.
Для лечения застоя желчи обязательно назначается специальная диета. В этом лечебном питании отсутствуют все жирные и жареные продукты. Малыш должен употреблять качественные белковые продукты, которые не содержат жира, но отличаются хорошими насыщающими свойствами. Овощи и фрукты являются важными составляющими лечебного питания.
Кушать следует маленькими порциями, до 5-6 раз в сутки. Такая дробность питания позволяет нормализовать отток желчи из желчного пузыря. При появлении боли в животе следует выбирать блюда, приготовленные щадящим способом (на пару или запеченные).
Дополнить рацион можно любыми фруктовыми соками и компотами. Отлично подойдет также и отвар шиповника. Этот напиток хорошо утоляет жажду, а также способствует хорошему желчевыведению.
Обычно для лечения деформации желчного пузыря достаточно консервативной терапии. Хирургические операции показаны лишь при наличии стойких анатомических дефектов, которые приводят к сильному нарушению функционирования органов.
Течение болезни контролирует врач-гастроэнтеролог. Малыши, имеющие деформации желчного пузыря, должны посещать этого доктора каждый год. Выполнять ультразвуковое исследование органа можно 1 раз в несколько лет. Ежегодное осуществление обследования вовсе не обязательно.
О том, какие проблемы могут быть с желчным пузырем и как их лечить, смотрите в следующем видео.
Особенности развития патологии
Если не лечить загиб пузыря, то это приведет к серьезным последствиям. При застое желчи наблюдается стремительное разрастание печеночных клеток. На фоне этого развивается гепатоз. Проблемы с печенью негативно влияют на кроветворение и умственное развитие ребенка. Недостаток желчи угнетает работу иммунной системы, что повышает уровень заболеваемости. Вместе с этим существует риск развития таких патологий:
- гепатит;
- хронические патологии ЖКТ;
- желтуха;
- цирроз.
При застое желчи происходит нарушение обмена вещества. Особенно это касается расщепления липидов. В результате организм не получает вещества, необходимые для его нормальной работы. Количество жирных кислот в плазме увеличивается, а глюкоза окисляется медленнее. Все это часто становится причиной развития диабета и ожирения у малыша.
В дальнейшем он ощущает сильную слабость, ухудшается зрение, а сосуды теряют эластичность. На фоне этого ухудшается общее самочувствие малыша и снижается качество жизни
Чтобы предотвратить возникновение таких осложнений, важно своевременно установить наличие проблемы и приступить к комплексному лечению
Почему развивается данная патология
У детей заболевание может появиться в любом возрасте. Причины связаны с неправильным образом жизни:
- обилие жареной, копченой, острой пищи, жирные продукты, фастфуд;
- нерегулярное питание, переедание;
- ожирение;
- чрезмерная физическая нагрузка — поднятие тяжестей;
- стрессы и нервные потрясения.
При избыточном весе, а также, если в диете преобладают жиры, жировые отложения накапливаются в толще связочного аппарата в брюшной полости. Это приводит к деформации связок, которые поддерживают орган, и его конфигурация изменяется. Так формируется перегиб. Он может локализоваться в области шейки органа, либо в его основной части (теле), что происходит гораздо чаще.
Лечение перегиба жёлчного пузыря у детей
Методы лечения перегиба у детей в основном консервативные. Назначаются лекарственные средства, устраняющие нарушение оттока жёлчи. Принимают, например, препараты спазмолитики. Они помогают предотвратить чрезмерное накопление печёночного секрета. Курс лечения врач назначает индивидуально для каждого пациента. В случае необходимости терапию повторяют.
Для снятия воспалительного процесса или его купирования педиатр назначает приём курса антибиотиков. Они предотвращают развитие патогенной микрофлоры, которая становится результатом скопления и застоя жёлчи.
Чтоб восстановить правильную работу жёлчного пузыря педиатр может назначить физиотерапевтические процедуры. Они помогут насытить орган необходимыми полезными веществами, восстановить работу мышц, а также стабилизировать секреторную функцию.
В обязательном порядке ребёнка приучают к правильному питанию. Ущербный пузырь не справляется с обилием насыщенной холестерином жирной, жареной, солёной и копчёной пищи.
Её нужно исключить из рациона введя в него свежие, варёные и запечённые:
- овощи;
- фрукты;
- крупы;
- диетическое мясо.
https://youtube.com/watch?v=kmtTv4C7tOA
Кроме этого, в основе диеты лежат принципы правильно питания. Пища употребляется несколько раз в день небольшими порциями. Желательно не менее 5 трапез.
Не рекомендуется употреблять сладости, фастфд и сладкие газированные напитки. Они усугубят ситуацию, если у ребёнка перегиб жёлчного пузыря.
Лечение может проходить в домашних условиях или санатории. В первом случае родители часто прибегают к народной медицине. Используют отвары горечавки жёлтой, мяты, календулы. Применять их следует с разрешения лечащего врача. Он же пропишет прибиотики. Бактериальные препараты нормализуют работу кишечника. Антибиотики и прочие лекарства угнетают его естественную микрофлору.
Хирургическое вмешательство назначают только в экстренных случаях, когда ни один из методов консервативного лечения не дал положительных результатов. Операция ─ последний способ предотвратить распространение инфекции и развитие воспалительного процесса.
Диета — залог быстрого выздоровления
Исключение из рациона вредных для организма продуктов и правильный режим питания способны поддержать работу ЖП и улучшить общее состояние организма. От чего следует отказаться в первую очередь:
- жареная и жирная пища,
- блюда, содержащие большое количество специй,
- острая пища,
- кофе.
Насытить организм полезными веществами можно, используя такие продукты, как тыква. Из неё возможно приготовить массу блюд, также использовать семечки плода, которые также очень полезны. Диета подразумевает собой не только употребление определенных продуктов или исключение вредных, но и правильный режим питания. Есть нужно 5-6 раз в день, лучше всего мелкими порциями.
Симптомы загиба желчного пузыря
Симптомы изгиба желчного пузыря будут зависеть от места деформации. Изгиб на границе дна и тела этого органа чаще всего встречается у детей. Симптомы перегиба в этом месте следующие:
- тошнота и рвота, возникающие после еды;
- боль в животе;
- боль в боку, спине, лопатках;
- если желчь попадает в брюшину, могут ощущаться боли в желудке;
- вздутие живота, боль в кишечнике;
- внезапные изменения температуры тела;
- проблемы со стулом, запоры;
- желтый налет на корне языка;
- заеды и трещины в уголках рта.
Перегиб шейки желчного пузыря является очень опасным состоянием. Это угрожает попаданием желчи в брюшную полость и развитием такого грозного осложнения, как перитонит. Также возможно сочетание двух изгибов. Но это состояние очень редкое и возникает при образовании камней в этом органе. Симптомы включают тошноту и рвоту, боли в животе (обычно в правом верхнем квадранте).
Изгиб желчного пузыря у старшего ребенка и малыша проявляется сходными признаками. Правда, узнать, что беспокоит малыша, гораздо сложнее, чем в случае с ребенком от 2 лет. Симптомы вполне очевидны и иногда не оставляют сомнений. По характеру боли вы можете даже определить, какой отдел желчного пузыря искривлен:
- Если проблема локализована на стыке дна и тела органа, боль будет ощущаться в брюшине, грудине, тошнота и рвота отсутствуют. Желтый налет возникает на языке, а в уголках рта появляются трещины.
- Если страдает шейная часть органа, ощущается боль под ребрами слева, возникают тошнота и метеоризм.
- При комбинированной форме изгиба боль ощущается в брюшине, сопровождается отсутствием аппетита, рвотой и тошнотой.
Важно
Не стоит ждать, пока все пройдет само по себе, особенно если болезнь вызывает у ребенка дискомфорт. Вам следует вызвать врача или обратиться за медицинской помощью.
Лечение
Незначительно загнутый желчный пузырь не вызывает функциональных нарушений билиарной системы. Это состояние приравнивается к проявлению физиологической нормы и не требует лечения. Такие дети находятся под постоянным наблюдением, пока не «перерастут» функциональную проблему.
Врожденный перегиб невозможно вылечить. Поэтому терапия проводится с целью борьбы с застоем желчи, а также предупреждения развития опасных осложнений. При сильно изогнутой форме, двойном перекруте, в случае невозможности коррекции общего состояния, применяют радикальные меры – удаление желчного пузыря.
Если у ребенка загиб желчного пузыря становится причиной нарушения функционирования билиарной системы, выбирают эффективную схему лечения. Для этого малыша детально обследуют для выявления сопутствующего заболевания. Нередко перегиб желчного пузыря сочетается с дискинезией желчных протоков. Это значит, что лечить нужно и основное заболевание.
Медикаментозная терапия
Лечебные мероприятия с назначением лекарственных средств направлены на устранение и предупреждение задержки желчи в пузыре, обеспечения ее своевременной эвакуации, улучшения общего самочувствия, повышения иммунитета.
При перегибе желчного, детям назначают следующие лекарства:
| Фармакологическая группа | Действие на организм | Препараты |
| Спазмолитики | Снимают спазмы, устраняют болезненные ощущения. Применяются при болевом приступе, при выраженной загнутой форме желчного. | Папаверин, Но-Шпа |
| Желчегонные | Усиливают отток желчи, улучшают работу органов ЖКТ, восстанавливают правильную форму желчного пузыря при функциональных нарушениях. | Для детей до 5 лет – Фламин, Холафлукс, школьникам – Холензим, Одестон, Барберин, травяные чаи |
| Антибиотики | Используются для лечения загиба желчного пузыря у ребенка при инфицировании желчи для ликвидации воспалительного процесса. | Амоксициллин |
| Средства, нормализующие микрофлору кишечника | Назначаются в комплексе с антибиотиками для предупреждения дисбактериоза, а также для устранения диареи, восстановления иммунной защиты организма. | Аципол, Линекс, Бифидумбактерин, Нормобакт |
| Седативные | Успокаивающие средства начинают использовать при тяжелом течении болезни. В комплексе со спазмолитиками они помогают уменьшить выраженность болевого синдрома при двойной и других формах изгиба. | Чай из сбора трав |
В дополнение к основному лечению педиатры рекомендуют давать детям поливитаминные препараты. Грудничку до года – Мульти-табс бэби в каплях, его можно пить и новорожденным, с первых дней жизни. После года – Пиковит, Мульти-табс Малыш.
Лечебная гимнастика
При незначительном изгибе, перекручивании желчного пузыря, педиатр подбирает комплекс упражнений. Легкая физическая нагрузка поможет:
- снять напряжение мышечной ткани;
- улучшить сократительную функцию пузыря и желчевыводящих путей;
- повысить качество обменных реакций и пищеварения.
Врач назначает кратность и длительность применения комплекса ЛФК, обучает родителей правильному выполнению лечебных движений. Для улучшения оттока желчи выполняют следующие упражнения:
- В течение 2 минут ходить, высоко поднимая колени.
- В положении стоя, 4 минуты выполнять повороты туловища в разные стороны, держа руки на поясе.
- Не меняя исходного положения, сделать неглубокие приседания. Длительность – 1 минута.
- Ребенку предлагают лечь на спину, сделать вдох, медленно поднять руки вверх, при выдохе – опустить вниз.
Маленькие дети делают лечебную гимнастику под присмотром взрослых. При появлении болевых ощущений, головокружения, мелькания «мушек» перед глазами, выполнение упражнения прекратить и сообщить об этом лечащему врачу.
Диетотерапия
При перегибе желчного пузыря у ребенка в лечение включают коррекцию питания. Соблюдение диеты разгружает билиарную систему, улучшает пищеварение, предупреждает опасные последствия. Диета строится на соблюдении правил и норм здорового питания:
- дробный прием пищи – 6–7 раз в день через каждые 2–3 часа;
- легкий ужин за 1,5 часа до сна;
- рацион – сбалансированный, пища – легкоусвояемая;
- перед подачей на стол еду необходимо разогревать до теплого состояния;
- предпочтение отдается пище, приготовленной путем варки, на пару;
- исключаются жирные, острые, соленые блюда.
Продукты не должны вызывать брожение и тяжесть в животе. Детей кормят хорошо разваренными кашами, нежирным мясом, рыбой, супами на овощном бульоне. В рацион включают кисломолочные продукты, компоты, кисели, свежие овощи и фрукты. Под строгим запретом сладкая газированная вода, чипсы, острые сухарики, сдоба, торты, фастфуд.
Причины перегиба
Врождённый загиб жёлчного пузыря у ребёнка развивается в утробе матери на 2-3 месяце беременности. Причинами могут стать следующие факторы:
- табакокурение,
- употребление алкоголя,
- непригодная экология,
- приём медицинских препаратов,
- ограниченная физическая активность,
- инфекционные заболевания.
Существует также вероятность того, что патология передастся наследственным способом от матери. В период беременности может возникнуть инфекция, способная навредить процессу формирования системы внутренних органов. В период беременности мать тоже рискует подвергнуться деформации жёлчного пузыря. По мере увеличения массы тела увеличивается матка, которая оказывает давление на внутренние органы, следствием чего становится изменение их формы. Ещё одной причиной возникновения врождённой патологии способен стать неправильный процесс вскармливания ребёнка. При переходе с грудного молока на другие виды еды иногда может возникнуть изгиб ЖП. Происходит это по той причине, что орган начинает тянуться и к возрасту 3-4 лет становится изогнутым.
Приобретённый характер заболевания у детей чаще всего появляется по причине неправильного питания. К примеру, находясь с ребёнком долгое время на прогулке или по другим делам вне дома, нет возможности поесть вовремя. Тогда, по пришествию домой, часто дети сильно переедают. Порой до такой степени, что не могут даже полноценно дышать. В это время в организме могут происходить следующие процессы:
- при продолжительном голодании не происходит оттока жёлчи по причине отсутствия в ней необходимости,
- после обильного принятия пищи желудок становится неправильной формы давит на ЖП,
- при дальнейшем приёме пищи происходит нарушение оттока жёлчи.
Лечение
Как только, родители заметили у детей похожие симптомы, необходима медицинская помощь специалиста.
Медикаментозная терапия направлена на своевременное опорожнение желчного пузыря от выработанной желчи. Спазмолитики и желчегонные препараты назначаются курсами, по определенной схеме.
Физиопроцедуры направлены на улучшение обменных процессов, усиления кровотока в желчном пузыре, мышечного тонуса органа и нормального функционирования.
Детей отправляют на лечение в санатории и оздоровительные центры. Где проводят ряд мер по улучшению состояния больного органа и укрепления иммунитета.
При возникновении застойных явлений и накапливании желчи в пузыре велика вероятность воспаления и инфицирования, поэтому иногда требуется провести терапию с антибиотиками.
Лечение должно быть сбалансировано по витаминам и минералам. Магний и витамины группы В обязательны. Травяные сборы, минеральные воды и некоторые продукты оказывают дополнительный эффект при лечении.
Но самой важной частью при патологии является лечение питанием, то есть нужна определенная диета
Причины
К развитию различных патологий, связанных с анатомическими дефектами в строении органа, приводит воздействие следующих факторов:
- Различные патологии при внутриутробном развитии. Нарушение течения беременности, инфицирование будущей мамы разными инфекциями или наследственные болезни способствуют нарушению органогенеза у плода. Самый опасный период — первый триместр. Именно в это время появляется большинство органов, в том числе пищеварительной системы. Признаки дискинезии желчного пузыря могут проявиться уже у новорожденного ребенка (сразу после рождения) или у грудничка.
- Неправильное питание. Этот фактор приводит к появлению признаков дискинезии уже в более старшем возрасте. Злоупотребление жирными и жареными продуктами, а также фастфудом способствует активной работе органа. Если малыш постоянно кушает такую еду, то желчный пузырь может начать работать неправильно. Для переработки жирных продуктов требуется выделение большего количества желчи, что способствует развитию различных перекрутов и перегибов в шейке органа.
- Травматическое повреждение. Травмы живота могут приводить к искривлению анатомической формы органа. Желчный пузырь становится деформированным или изогнутым. Изменение формы органа появляется и после падения ребенка на живот. В этом случае она становится неправильной.
- Наследственность. В семьях, где у родителей есть признаки изменения анатомической формы желчного пузыря, чаще рождаются детки с такими же особенностями. Такая закономерность обусловлена наличием особых генов, которые из поколения в поколение передают определенные параметры строения органов. При таком варианте возможны врожденные аномалии строения желчного пузыря.
- Сопутствующие заболевания внутренних органов. Патологии печени и поджелудочной железы часто способствуют развитию различных анатомических дефектов в строении желчного пузыря. Это обусловлено близостью расположенных рядом органов брюшной полости.
Лечение лекарствами
Используется комплексная терапия, направленная на восстановление формы желчного пузыря, функционирования органа. В основу лечения входят обязательная диетотерапия, курс желчегонных препаратов, упражнения, позволяющие ускорить отток концентрированной слизи.
Гастроэнтеролог включает в терапию антибиотики при сопутствующем воспалительном процессе. Из-за возраста пациента необходимо сочетать прием антибиотических медикаментов со средствами, восстанавливающими микрофлору кишечника.
В лечении изгиба желчного пузыря применяются следующие лекарства:
| Группа препаратов | Названия | Действие на организм | Показания |
| Спазмолитики | Но-шпа, Папаверин. | Оказывают противовоспалительный, сосудосуживающий, спазмолитический эффект. Устраняют боль при приступах. | Применяются по необходимости во время приступов боли, курсом при постоянном дискомфорте, тяжелой степени деформации. |
| Желчегонные | Травяные сборы, Маннит, Хофитол. | Помогают желчи эвакуироваться в просвет кишечника, что стимулирует оптимальное пищеварение, избавляет орган от чрезмерной нагрузки, возвращая необходимую форму. | Прием желчегонных составляет обязательную. терапию. Показаны препараты при любой форме изгиба. |
| Противовоспалительные антибиотические | Аугментин, Флемоксин Солютаб. | Снимают воспаление пузыря, причину деформации, связанную с инфекцией. | Показаны при сопутствующих воспалительных процессах органов брюшной полости, тяжелом протекании патологии. |
| Пробиотики | Энтерол, Бифидумбактерин. | Поддерживают микрофлору кишечника. | Показаны при терапии с применением антибиотиков. |
| Седативные | Валериана, пустырник, успокаивающие чаи, сбор трав. | Снимают спазм органа, в совокупности со спазмолитиками облегчают болевой синдром. | Применяются при тяжелой патологии, протекающей с тяжелыми приступами. |
Гастроэнтерологи советуют принимать в совокупности с основной терапией витаминные комплексы. Детям до года можно использовать препараты Мульти табс Беби, Поливит Беби.
С года используются в лечении витамины:
- Алфавит Наш малыш,
- Пиковит 1+;
- Киндер Биовиталь;
- Мульти табс малыш.
Диетическое питание для детей
Диетотерапия включается в лечение патологий ЖКТ. Правильное питание облегчает работу органа, минимизирует нагрузку, нормализует процессы пищеварения, является профилактикой осложнений.
К основным принципам лечебного питания при патологии относят:
- Частое, дробное принятие пищи. Малыш должен кушать через каждые 2-3 часа, порции блюд содержат 100-150 г продукта в зависимости от возраста. В день 5-6 приемов пищи.
- До сна нельзя есть тяжелую пищу. Ужин должен состояться за 2 часа до отхода ко сну.
- В диете содержаться продукты из разной группы: белки, углеводы, жиры (растительные), клетчатка. Пища легкоусвояемая и соответствует возрасту ребенка.
- Не используют в приготовлении жиры животного происхождения: свинину, говядину, жирные мясные бульоны. Продукты являются тяжелой пищей для ребенка, трудноперевариваемой.
- Нельзя давать малышу холодную пищу, что стимулирует сужение протоков ЖВП, приводит к новому приступу боли.
- Блюда готовятся на пару, в духовке, тушатся, варятся. Исключается жареная, маринованная, копченая еда.
Разрешенные продукты
Продукты должны иметь лёгкую усвояемость, не вызывать тяжести в желудке, метеоризма.
Детям при загибе можно давать:
- ржаной с отрубями, несвежий пшеничный хлеб;
- первые блюда на овощном бульоне (супы);
- галетное, диетическое печенье;
- яйца всмятку, омлеты (1-2 раза в неделю);
- нежирные кисломолочные продукты;
- каши на воде;
- овощные и фруктовые пюре;
- рагу из овощей;
- фрукты и овощи (кроме редиса, редьки, лука) в вареном, печеном, свежем (реже) виде;
- вареное мясо птицы;
- куриный бульон из грудинки.
Запрещенные продукты
Полностью исключить из питания на время лечения стоит следующие продукты:
- сладости (шоколад, пирожные, сливки, торты);
- молоко, майонез с высоким содержанием жирности;
- фаст-фуд;
- чипсы;
- овощи на основе эфирных масел: редис, лук, чеснок, редька;
- свежий пшеничный хлеб.
После восстановления органа список продуктов является ограниченным. Гастроэнтерологи предупреждают, не стоит включать запрещенные блюда в еду после терапии, чтобы исключить рецидивы.
Примерное меню на неделю
Разнообразие питания зависит от возраста ребенка. Если малышу исполнилось 2 года, можно попеременно давать мясное и рыбное блюдо, на завтрак разнообразные каши, компоты заменять при необходимости на соки, морсы.
| Прием пищи | Блюда |
| Первый завтрак (7.00-8.00) | Крупяная каша на воде (гречневая, манная, овсяная, пшенная, геркулесовая). |
| Второй завтрак (10.00-11.00) | Йогурт обезжиренный, компот. |
| Обед (13.00-14.00) | Суп на овощах, гречка с запеченной рыбой. Морс из некислых сортов ягод. |
| Полдник (16.00-17.00) | Каша овсяная, компот. |
| Ужин (19.00-20.00) | Нежирный и некислый кефир, галетное печенье. |
Симптомы
Большинство форм анатомических дефектов органа протекает бессимптомно. Многие люди живут всю жизнь, даже не подозревая о том, что у них есть какие-то аномалии желчного пузыря. Легкое течение не сопровождается появлением неблагоприятных симптомов. Довольно часто диагноз устанавливается спонтанно, после проведения ультразвукового исследования брюшной полости.
Они могут быть выражены по-разному. Развитие данных дискомфортных признаков связано с застоем желчи.
Особенно часто встречаются следующие признаки нарушения функционирования желчного пузыря:
- Появление тошноты. Обычно она возникает после употребления жирной или жареной пищи. Тошнота — умеренная. Часто проходит самостоятельно, без применения лекарственных препаратов. Любые погрешности в диете приводят к появлению данного симптома.
- Рвота. Встречается крайне редко. Она обычно возникает после семейных застолий и употребления различных жирных продуктов. Рвота развивается через 30-40 минут после поступления пищи. Довольно часто она однократная, идет обратно съеденное содержимое.
- Болезненность в области правого подреберья. Этот симптом возникает не во всех случаях. Обычно болезненность или тянущая боль появляется при погрешностях в диете. Интенсивность болевого синдрома — от легкого до умеренного. Употребление ферментных препаратов и спазмолитиков заметно облегчает состояние.
- Повышенное газообразование. Злоупотребление жирной и жареной пищей приводит к тому, что запаса желчи становится недостаточно для осуществления пищеварения. Длительный застой способствует развитию гнилостных процессов в брюшной полости и газообразования. Этот симптом также часто сочетается со вздутием.
- Нарушение стула. У маленьких пациентов, имеющих дискинезию желчного пузыря или признаки застоя желчи, часто возникают запоры. Может быть и спастический стул. При вовлечении поджелудочной железы могут возникать поносы, однако это встречается довольно редко.
- Повышение температуры тела. Обычно она не нарастает выше субфебрильных значений. Повышение температуры тела до 37,5 может быть первым признаком неблагополучия в работе желчного пузыря. Такое состояние часто вызывает у ребенка ощущение жара и усиливает общую слабость.
- Нарушение аппетита. У малышей, имеющих проблемы с работой желчного пузыря, могут появляться различные вкусовые пристрастия. Обычно это склонность к добавлению в пищу кислых продуктов. Часто маленькие пациенты с нарушением оттока желчи очень любят кушать лимоны или другие цитрусовые.
Возможные осложнения
Как уже упоминалось, сама по себе неправильная форма желчного пузыря не является заболеванием. Поэтому патология часто протекает бессимптомно, особенно если пациент правильно и регулярно питается.
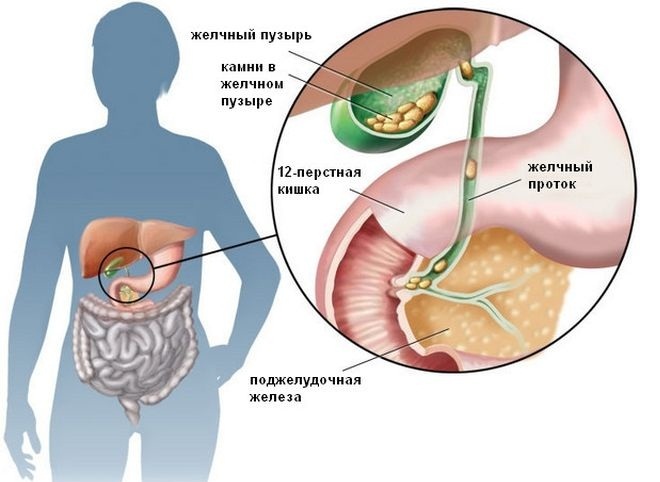
Наиболее частым последствием любой деформации является застой желчи и образование камней. В норме желчь вырабатывается в печени постоянно, и поступает в двенадцатиперстную кишку, когда в ней есть пища. Если же пищи там нет, то устье общего желчного протока закрыто, и пищеварительный секрет накапливается в желчном пузыре.
При деформации шейки желчного пузыря отток желчи затрудняется, и она скапливается внутри органа. Поскольку процесс всасывания воды происходит постоянно, из застоявшейся желчи образуются песок и желчные камни, которые могут вызвать желчную колику или спровоцировать закупорку желчного протока. Эти же камни могут привести к дискинезии (нарушению двигательной активности) желчных путей, что усугубляет течение желчнокаменной болезни.
Другое распространённое осложнение – дискинезия желчных протоков. Это нарушение двигательной активности, которое обычно взаимосвязано с застоем желчи. Проявлениями такого состояния являются спазмы, при которых прекращается поступление желчи в двенадцатиперстную кишку. Патология сопровождается нарушением переваривания жиров и желтушным синдромом.
S-образная деформация желчного пузыря (с двумя перегибами) считается наиболее опасным состоянием. Этот вид патологии чаще всего становится причиной дискинезий, застоя желчи и воспалительного процесса в органе и желчевыводящих путях, сопровождающихся кратковременными приступами боли и проявлениями желтухи.
Особенности желтушного синдрома при поражении желчного пузыря заключаются в сильном кожном зуде, появлении темно- желтого оттенка кожи и слизистых. Через 2-3 суток моча приобретает очень тёмный, «пивной» оттенок, а кал становится светлым (обесцвечивается). Самым точным диагностическим признаком желтушного синдрома является желтоватый оттенок склер глаз.