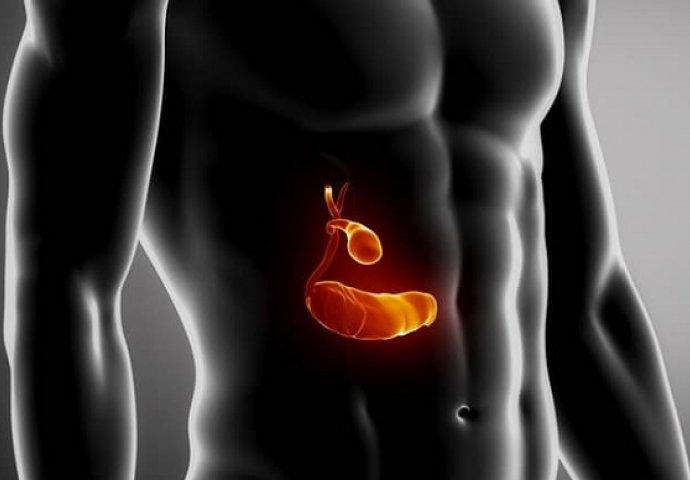
Как протекает хронический холецистит и как его лечить
Содержание:
- Причины возникновения воспаления жёлчного пузыря
- Особенности клинических признаков при хроническом течении
- Подпеченочный абсцесс
- Клиническая картина заболевания
- Основные симптомы холецистита у мужчин
- Профилактика
- Определение болезни
- Симптомы холецистита у мужчин
- Симптомы абсцесса печени
- Особенности симптома при развитии калькулёзного вида заболевания
- Почему возникает обострение
- Профилактические меры
- Диагностика
- Диагностика
- Тактика использования препаратов во время обострения
- Тошнота при холецистите
- Профилактика
- Околопузырный абсцесс
- Примерное меню
- Эмпиема желчного пузыря
- Желчный перитонит
Причины возникновения воспаления жёлчного пузыря
- хронические заболевания, частые инфекции;
- нарушение правильного питания (предпочтение отдаётся жирному, жареному, употребляется алкоголь);
- нарушение концентрации жёлчи, что провоцирует повышенное давление в пузыре и протоках;
- лишние килограммы, ожирение;
- стрессовые ситуации;
- травмы;
- оперативные вмешательства, особенно в брюшной полости;
- диеты и голодания;
- беременность и роды;
- нарушения в работе пищеварительного тракта;
- пожилой возраст.
К причинам холецистита у мужчин некоторые учёные относят дополнительные факторы: они проводят связь между возникновением воспаления жёлчного пузыря и наличием проблем с предстательной железой, снижением общей сопротивляемости организма, пожилым возрастом.
Особенности клинических признаков при хроническом течении
Боли при хроническом холецистите отличаются выраженностью и характером. Если развивается хронический холецистит, возникают следующие признаки:

- где болит – справа в подвздошной области, ощущения приступообразные, уменьшают выраженность самостоятельно либо после употребления лекарственных средств,
- может болеть желудок справа, в эпигастральном отделе, при этом характер симптома не навязчивый, не ярко выражен, ноющий (такие признаки присущи развитию хронического некалькулёзного типа заболевания),
- иногда болезненные ощущения полностью отсутствуют, пациент ощущает только чувство давления или сдавливания в правом боку под ребром. Такое состояние обусловлено скопление жёлчного секрета в пузыре, нарушением его оттока.
В некоторых случаях и хроническая форма недуга может проявляться атипичными признаками:
- Кардиологический синдром характеризуется болью в сердце, отдающейся в участок за грудной клеткой. Пациенту может ошибочно казаться, что у него болит сердце. Боль тупая, сложно определить, где она располагается конкретно, а куда отдает. Такие симптомы дополняются повышенным частотой сердечных сокращений, нестабильной аритмией, преимущественно после основного приёма пищи.
- Солярный синдром. В данном случае воспалительное течение заболевания переходит на участок солнечного сплетения, поэтому этот отдел тоже начинает интенсивно реагировать – возникает интенсивно выраженный болевой приступ вокруг пупка, в желудке. Она может быть локализованной в одном месте либо отдает в спину, между лопаток.
- Эзофалгический синдром выражается появлением тупой давящей боли, которая локализована посредине грудной клетки, пациент чувствует, как будто бы ему что-то мешает в груди или в пищеводе, дополнительно возникает длительная изжога, ощущается ком в горле во время глотания пищи и слюнной жидкости.
Хроническое течение заболевания желчного пузыря или желчевыводящих протоков нередко сопровождается и другими выраженными клиническими проявлениями:

- частая отрыжка воздухом, при этом ощущается кислота или горечь,
- частое подташнивание, в некоторых случаях появляются приступы рвоты с примесями жёлчного секрета,
- часто появляющийся привкус горечи в ротовой полости,
- желудок как будто распирает, давит, особенно в участке справа под рёбрами,
- появляются тупые головные боли, часто они ярко выражены и не снимаемые обезболивающими лекарственными средствами,
- наблюдается толстый налёт на поверхности языка желтоватого окраса,
- иногда кожный покров слегка желтеет,
- печень увеличена в диаметре, это легко обнаруживается во время пальпации,
- возникает постоянный зуд эпидермиса.
Подпеченочный абсцесс
Он также является одним из многих осложнений острого холецистита. Формируется в полости брюшины. Располагается между петлями кишечника и нижней поверхностью печени, в районе желчного пузыря. Подпеченочный абсцесс бывает двух видов, первично ограниченный, когда формирование гнойного нарыва происходит одновременно течением основного воспалительного процесса. Вторично ограниченный, когда образование абсцесса наступает позже. Благодаря эластичным свойствам брюшины, место скопления гноя надёжно блокируется от брюшной полости.
Симптомы и методы диагностики подпеченочного абсцесса
Диагностировать абсцесс бывает сложно. Для постановки точного диагноза применяют:
- рентген брюшных органов;
- эхографию и МРТ;
- компьютерную томографию.
- Наряду с этим обязательно проводится лабораторное обследования.
Клинические проявления зависят от степени тяжести воспаления и симптомов основного заболевания (острого холецистита). Самым выраженным признакам может являться острая боль в области правого подреберья, которая отдает в лопатку или плечо и может увеличиваться при вдохе. Также характерны озноб и лихорадка, при осложнении может развиться сепсис.
Методы лечения абсцесса
Лечение проходит при обязательной госпитализации, с помощью хирургической операции. Проводится аспирация абсцесса, дренирование его полости, которую затем тщательно промывают и вводят раствор антибиотиков. Если данный малоинвазивный метод невыполним, применяют открытую операцию. При этом обязательно подключают мероприятия, направленные на снятие общей интоксикации организма. Прописывается курс антибиотиков.

Антибактериальная терапия
При лечении, проведенном вовремя, наблюдается благоприятный прогноз. Но может развиться осложнение — прорыв в брюшную полость, с дальнейшим развитием новых очагов инфекции.
Клиническая картина заболевания
Острый, стремительно развивающийся гнойный холецистит, обычно характеризуется острой, интенсивной, ярко выраженной болью с правой стороны брюшины. Ощущения могут иррадиировать под лопатку, в область плеча. Симптомы любого гнойного процесса это, прежде всего, острая болезненность и повышение температуры. Болезненные приступы продолжительны, при этом наблюдается увеличение сердечного ритма, выступление испарины, бледность кожных покровов.

Тошнота и рвота – симптомы гнойного холецистита
Протекание гнойного процесса характеризуется значительным повышением температуры. У пациентов наблюдаются лихорадочные явления, обильное потоотделение. При низком уровне иммунитета и у людей преклонного возраста температура может держаться в пределах субфебрилитета.
У пациентов с гнойным холециститом отмечается комплекс диспептических симптомов: тошнота, рвота, метеоризм. Пациенты жалуются на рези в животе. Может наблюдаться изменение цвета кожи и глазных склер, кожные покровы из-за разлития жёлчи становятся желтоватыми, хотя этот признак не является специфическим при нагноении жёлчного пузыря.
Основные симптомы холецистита у мужчин
Главным проявлением холецистита является болевой синдром. Боль возникает резко, ее очаг локализуется чуть ниже ребер. В первое время приступы боли достаточно быстро проходят сами по себе и легко снимаются обезболивающими препаратами.
Но по мере развития заболевания состояние резко ухудшается, повышается температура, возникает тошнота, больного рвет, нарушается стул, учащается пульс, порой доходя до 120-130 ударов минуту, и появляются другие явления, характерные для воспалительных процессов. Боль из периодической становится постоянной.
Из-за того, что нормальный отток желчи нарушен, кожа пациента, белки глаз и слизистые оболочки приобретают характерный желтушный оттенок.
Если холецистит принимает хроническую форму, то симптомы становятся не такими выраженными до тех пор, пока не произойдет следующее обострение.
Симптомы холецистита играют важную роль при составлении клинической картины, осмотре и обследовании пациента.
Выявление симптомов включает следующие методики:
- сбор анамнеза. Происходит исходя из опроса пациента. Врач изучает те заболевания, которыми ранее болел человек, их характер и влияние на печень и желудочно-кишечный тракт,
- внешний осмотр. Признаки патологии дают о себе знать обложенным языком, усилением боли при пальпации (симптом Кера). Обследуется точка проекции желчного пузыря,
- лабораторные анализы,
- инструментальное исследование. Чаще всего это УЗИ.
Профилактика
Предупредить обострение хронического холецистита можно только при строгом контроле питания и отказе от вредных привычек. Курение, прием алкоголя, переедание рано или поздно станут причиной приступа. Общие рекомендации врачей по профилактике обострений холецистита:
- организовать посильную активность – гиподинамия приводит к регрессу заболевания;
- составить новый режим питания;
- отказаться от употребления алкогольных напитков и курения;
- регулярно проходить профилактические осмотры.
Хронический холецистит – это не приговор, а возможность привести свое здоровье к нормальным показателям. Уже через месяц после употребления правильной пищи, регулярных прогулок и позитивного мышления качество жизни существенно улучшится.
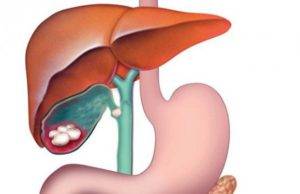
Определение болезни
В основе острого холецистита лежит воспалительный процесс, прогрессирующий на стенках желчного пузыря. Это самое распространенное осложнение желчекаменной болезни. У 9 из 10 пациентов воспаление обусловлено наличием камней, а у 50 % больных определяется присутствие бактериальной инфекции.
Чаще всего патология встречается у женщин, что объясняется зависимостью здоровья желчного пузыря от гормональных нарушений. В группу риска попадают пациенты пожилого возраста. Они болеют острым холециститом гораздо чаще из-за ослабления организма присутствием других заболеваний внутренних органов. Именно среди таких больных увеличивается вероятность диагностики гангренозных форм патологии.
Симптомы холецистита у мужчин
Одним из первых проявлений воспаления жёлчного пузыря у мужчин является боль. Она возникает внезапно и ощущается ниже рёберной дуги справа. Вначале болевые приступы имеют небольшую интенсивность и проходят самостоятельно либо под воздействием обезболивающих препаратов. Затем они нарастают в силе и становятся чаще и длительнее. Присоединяется повышенная температура и учащённое сердцебиение (частота пульса может составлять 150 ударов в минуту), появляется тошнота и рвота, происходит изменение и нарушение стула, болевые приступы становятся постоянными.
Окраска кожи и слизистых становится желтоватой. Живот становится вздутым, и его пальпация, особенно в поражённой области, болезненна.
Если воспаление переходит в хроническую стадию, то симптомы обычно затихают до момента обострения.
Симптомы абсцесса печени
Все признаки этого заболевания можно разделить на две группы:
- местные – манифестируются со стороны печени;
- общие – проявляются в виде изменений со стороны всего организма.
Местные признаки развиваются с первого дня образования гнойника в печеночной паренхиме. Это:
- боли в правом подреберье;
- увеличение печени (гепатомегалия);
- чувство тяжести под правым ребром (часто больные характеризуют его так: «Словно там камень, который давит»).
Боли в правом боку имеют следующие признаки:
- тупые и ноющие; при прогрессировании гнойника пациенты жалуются, что справа под ребром в животе словно что-то распирает;
- длительные, непрекращающиеся; иногда наблюдается снижение болевого синдрома, но он полностью не исчезает на протяжении всего заболевания, пациент может чувствовать боль даже сквозь сон;
- отдающие в правое предплечье, иногда (в зависимости от особенностей периферической нервной системы больного) могут отдавать в правую лопатку, ключицу и правую половину шеи; реже при нарастании болевого синдрома больной может жаловаться, что у него «тянет» полностью правую руку.
Общие признаки со стороны всего организма могут:
- прямо указывать на заболевание печени или, по крайней мере, патологию со стороны органов желудочно-кишечного тракта;
- быть неспецифическими, характерными для болезней многих органов и систем.
К первой группе общих признаков относятся:
- желтуха – она более характерна для множественных мелких и средних абсцессов печени;
- асцит – наличие свободной жидкости в брюшной полости.
Желтуха проявляется окрашиванием в характерный желтый цвет:
- кожных покровов всего тела;
- придатков кожи – в частности, ногтевых пластин;
- видимых слизистых оболочек (конъюнктивы, языка, полости рта);
- склер;
- биологических жидкостей и секрета (слюны, слезной жидкости, в редких случаях – выделений из верхних дыхательных путей).
Ко второй группе общих признаков относятся:
- повышение температуры тела от 38-39 градусов по Цельсию и выше; гипертермия держится на таком уровне на протяжении всего времени суток, иногда могут возникать резкое повышение температуры до 40-41 градуса и резкое снижение опять до 38-39 градусов;
- периодический озноб – ощущение холода, которое возникает из-за спазма кровеносных сосудов кожи; больной при этом дрожит и покрывается «гусиной кожей» (она возникает из-за сокращения мышечных волокон, идущих к волосяным фолликулам – поэтому при возникновении феномена «гусиной кожи» волоски на кожных покровах в буквальном понимании становятся дыбом). При абсцессе печени озноб коррелирует с температурой и может усиливаться при ее повышении;
- резкое ухудшение аппетита;
- снижение массы тела (врачи наблюдали редкие случаи, когда исхудание пациента было единственным клиническим признаком абсцесса печени);
- реже возникает спленомегалия – увеличение селезенки.
Спленомегалия при гнойнике печени – плохой признак, потому что свидетельствует о его прогрессировании и о последствиях этого процесса, а именно:
- так называемой портальной гипертензии, когда повышается давление в системе воротной вены, которая приносит для очистки кровь из всех органов брюшной полости в печень;
- остром тромбофлебите воротной вены – ее закупорке сгустком крови.
Особенности симптома при развитии калькулёзного вида заболевания
Калькулёзный тип заболевания обычно развивается медленно, в течение длительного временного промежутка. Калькулезный холецистит характеризуется периодами вспышек и ремиссий. Специалисты разделяют две ключевых стадии такого холецистита – фаза обострения и хроническая фаза. Для них характерна своя клиническая картина.
При обострении калькулёзного холецистита появляются далее перечисленные признаки:
- острая боль в правом подреберье, она может отдавать в спину или в плечевой пояс,
- периодические приступы тошноты или рвоты, в содержимом имеются примеси жёлчи,
- фебрильные показатели температуры тела,
- снижение кровяного давления,
- общая слабость и возникновение липкого пота.
При такой форме холецистита болевой синдром приступообразный (напоминает схватки), нередко отдаётся в спине, в шее или в плече правой руки. Если развивается жёлчная колика, это сопровождается сильным напряжением брюшных стенок, во время пальпации боль в правом боку становится очень интенсивной.
Хронический тип калькулёзного холецистита проявляется следующими признаками:
- постоянная боль в животе справа, она носит ноющий характер,
- появляется несильно выраженная тошнота, горькая или кислая отрыжка присутствует постоянно,
- появляется головная боль.
Почему возникает обострение
Факторы, провоцирующие приступ хронического холецистита, носят бытовой или естественный характер. Образ жизни больного, окружение, эмоциональное состояние могут повлиять на воспалительные процессы в сторону ухудшения. Врачи выделяют несколько причин, которые чаще всего влияют на течение болезни:
- отсутствие лечения хронического холецистита;
- инфекционные, вирусные заболевания;
- длительное нахождение в условиях низких температур;
- период беременности на фоне недостатка витаминов;
- ослабленный иммунитет после перенесенных других заболеваний;
- употребление алкоголя чаще 1 раза в 2 недели.
Профилактические меры
Особенностью холецистита считается то, что он возникает вследствие болезни желчных камней. Чтобы избежать этого нужно соблюдать некоторые правила надлежащего рациона. Если вы решили похудеть, то худеть нужно постепенно, чтобы в неделю спалывался вес не более одного килограмма.
Если вы решили настроить рацион, то необходимо ввести в режим дня физические нагрузки – легкую физкультуру, при этом отказывайтесь от вредных продуктов, ведь жирная пища ускоряет развитие холецистита.
В ежедневный рацион введите побольше фруктов, овощей и конечно же цельно зерновой продукции, не забудьте про злаки. Старайтесь сберечь вашу весовую норму, употребляйте немного калорийной пищи, но в то же время увеличивайте физическую активность, чтобы избежать лишнего веса или ожирения, потому что это тоже является причиной возникновения желчекаменной болезни.
Диагностика
Во многих случаях диагноз амебного абсцесса печени поставить затруднительно. Многие его признаки являются неспецифичными – то есть, проявляются и при других гнойных патологиях желудочно-кишечного тракта (в данном случае – печени). В целом диагностику проводят, базируясь на жалобах пациента, деталях анамнеза (истории) патологии, результатах дополнительных методов обследования (физикальных, инструментальных, лабораторных).
Важную роль играет скрупулезное изучение анамнеза. Пациенту задают следующие вопросы:
- пребывал ли он на протяжении последних шести месяцев в странах Южной Америки, Азии, Африки;
- употреблял ли пациент немытые овощи, фрукты и ягоды, а также воду из природных источников без указания их соответствия санитарно-гигиеническим нормам;
- на протяжении какого времени отмечается ухудшение состояния пациента.
При физикальном обследовании обнаруживают следующие детали:
при осмотре – на ранних этапах патологии общее состояние пациента удовлетворительное, далее ухудшается по мере увеличения абсцесса, при его прорыве в брюшную полость резко ухудшается. Кожные покровы, видимые слизистые оболочки, склеры и язык могут быть желтушной окраски, язык покрыт желтоваты налетом;
при пальпации (прощупывании) – пальпаторно выявляется, что край печени выступает из-под реберной дуги (в норме такое не наблюдается). У больных с астеничным типом телосложения при расположении абсцесса поверхностно у края печени может быть пропальпировано округлое образование с флюктуацией («зыблением» жидкости под пальцами)
Глубокую пальпацию следует проводить осторожно, чтобы не спровоцировать разрыв оболочки абсцесса с выходом гнойного содержимого в брюшную полость. При уже имеющемся разрыве пальпаторно отмечаются выраженная болезненность в правом подреберье и напряжение мышц живота, а также симптомы раздражения брюшины
При распространении патологического процесса боли возникают по всему животу;
при перкуссии (простукивании) – перкуторно подтверждается выступание края печени из-под реберной дуги;
при аускультации (прослушивании фонендоскопом) – до прорыва абсцесса может быть отмечено незначительное ослабление перистальтических кишечных шумов, после прорыва – их резкое ослабление вплоть до полного отсутствия.
Если случился прорыв амебного абсцесса печени с затеканием гнойного содержимого в область таза, то при ректальном и вагинальном обследовании отмечается болезненность.
Из инструментальных методов исследования в диагностике амебного абсцесса печени привлекаются:
- ультразвуковое исследование печени (УЗИ) – с помощью ультразвука в печени выявляют округлое образование различных размеров, окруженное капсулой, определяют его размеры и характеристики содержимого. Также с целью дифференциальной диагностики проводят УЗИ других органов брюшной полости;
- компьютерная томография (КТ) – позволяет получить послойные изображения печени и самого абсцесса, благодаря чему диагностика становится более точной и детализованной, чем при проведении УЗИ;
- мультиспиральная компьютерная томография (МСКТ) – это более усовершенствованная разновидность КТ с получением более подробных результатов обследования;
- магнитно-резонансная томография (МРТ) – цели и возможности те же, что и при проведении КТ и МСКТ, но информативность в сравнении с ними выше при обследовании мягких тканей.
Какие лабораторные методы исследования привлекают в диагностике амебного абсцесса печени? Это:
- общий анализ крови – обнаруживают выраженное повышение количества лейкоцитов (лейкоцитоз) со смещением лейкоцитарной формулы влево и значительное увеличение СОЭ;
- биохимический анализ крови – отмечают повышение уровня печеночных трансаминаз и билирубина, уменьшение количества белка, нарушение соотношения его фракций;
- анализ кала – его исследуют с целью дифференциальной диагностики с возможными паразитарными заболеваниями;
- реакция непрямой гемагглютинации – метод серологической диагностики, который позволяет выявить антитела к антигенам дизентерийных амеб, тем самым косвенно подтвердить наличие данного возбудителя в организме человека;
- ПЦР (полимеразная цепная реакция) – это один из новейших методов лабораторной диагностики, который позволяет выявить ДНК возбудителя и благодаря этому поставить точный диагноз.
Диагностика
Постановка диагноза требует комплексного подхода и занимает длительный период времени
При сборе анамнеза врач обращает внимание на питание больного и образ жизни, в частности, наличие внешних раздражающих факторов, провоцирующих стресс и развитие депрессии. Лабораторные исследования показывают воспаление и вид возбудителя
При подозрении на деструкцию стенок желчного пузыря назначается аппаратная диагностика обострения.
Распознавание хронического холецистита в стадии обострения проходит в несколько этапов:
- внешний осмотр, пальпация брюшной зоны;
- общий, биохимический анализы крови, мочи;
- УЗИ органов брюшной полости;
- компьютерная томография;
- эндоскопическая ретроградная холангиопанкреатография.
Диагностика обострения в обязательном порядке дифференциальная, на предмет выявления воспалительных заболеваний органов брюшной полости: аппендицит, панкреатит, абсцесс печени, прободная язва желудка или двенадцатиперстной кишки. Симптоматика не исключает пиелонефрит и правосторонний плеврит. На основании полученных результатов назначается курсовая терапия.

Тактика использования препаратов во время обострения
Хроническое течение воспаление желчного не требует постоянного приема препаратов. В большинстве случаев достаточно соблюдения диетических рекомендаций. В случае обострения болезни рекомендовано обратиться к специалисту для подбора оптимальной лечебной схемы
В таком случае важно устранить болевую симптоматику за счет ликвидации спазма, а также предотвратить развитие застоя желчи. Поэтому обязательными к назначению являются такие группы лекарств, как желчегонные и спазмолитические
Если болезненность не интенсивная, можно назначить холеспазмолитики. В более тяжелых случаях список расширяется.
Выполнение всех терапевтических мероприятий – это залог успеха лечения. Зная, какие лекарства принимать при хроническом холецистите, можно быстро восстановить нормальное состояние. Полезный видеоролик:
Тошнота при холецистите
При проведении опроса пациента, обратившегося с жалобой на тошноту, врач выясняет следующие ключевые моменты:
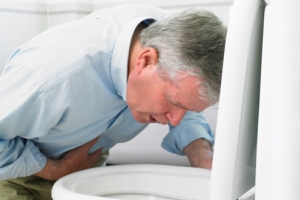
- в какое время дня или ночи тошнота проявляется сильнее всего,
- связана ли она с приемом пищи и спустя какое время после него пациента тошнит наиболее сильно,
- стал ли запах изо рта неприятным, каков характер пахнущих отложений на слизистых,
- как долго продолжается тошнота при холецистите и есть ли рвотные позывы,
- если присутствует рвота, то чувствует ли пациент облегчение после нее,
- важен и сам состав рвотной массы, состояние переваренности пищи, сгустки крови, слизь и т.д.
- какой характер носит стул пациента.
Профилактика
При холецистите необходимо соблюдать ряд рекомендаций по предотвращению последующих обострений:
- придерживаться дробного и регулярного питания.
- составлять сбалансированный рацион;
- исключить жареные, жирные, острые, копчёные, соленые, маринованные, пряные блюда;
- не употреблять газированные и алкогольные напитки;
- соблюдать диету, включать в меню отварные, тушёные, приготовленные на пару блюда;
- не переедать и не голодать;
- не следует есть перед сном, ужин должен быть не меньше чем за 3 часа до сна;
- не нужно торопиться во время еды, необходимо тщательно пережёвывать пищу;
- включить в рацион больше продуктов, содержащих клетчатку (отруби, овощи, фрукты);
- контролировать массу тела. Если есть лишний вес, рекомендуется медленно нормализовать его (желательно с помощью диетолога);
- выпивать до двух литров воды в день;
- заниматься лечебной физкультурой, плаванием, ходить пешком;
- регулярно проходить медосмотр;
- проходить курс санаторно-курортного лечения.
Воспаление жёлчного пузыря относится к серьёзным заболеваниям, поэтому важно знать его проявления и способы оказания помощи. Женщины страдают этим заболеванием значительно чаще мужчин в силу физиологических особенностей организма
Мужчины же из всего разнообразия форм этой болезни подвержены больше калькулёзной форме.
Околопузырный абсцесс
Острый холецистит осложняется околопузырным абсцессом, патология формируется примерно на 4 сутки после начала воспалительного процесса. У пациента вокруг желчного пузыря образовывается воспалительный инфильтрат, первоначально он выглядит как плохо прилегающий к тканям конгломерат.
Сейчас абсцесс легко можно удалить благодаря простой хирургической операции. В более запущенных случаях сформированный инфильтрат постепенно увеличивается в размерах, прорастает в ткани, избавиться от проблемы становится намного сложнее.
При околопузырном абсцессе отмечаем симптомы:
- болевой синдром в брюшной полости;
- приступы тошноты и рвоты;
- избыточную сухость в ротовой полости;
- увеличение температуры тела;
- болезненность во время движения.
Когда на фоне осложнений больной принимает антибактериальные лекарственные средства, патологическое состояние может не давать специфических признаков.
Примерное меню
Питание при холецистите направлено на то, чтобы нормализовать вывод желчи. Под запретом продукты, усиливающие желчеобразование в печени. При болезни запрещено употреблять:
- жирное;
- жареное;
- копчености;
- соленья;
- пряности;
- жгучие овощи;
- алкоголь;
- консервы.
Разрешено нежирное мясо, богатые клетчаткой овощи и фрукты, каши, супы на нежирном бульоне. Комбинируя разрешённые продукты можно составить вкусное меню. Примерный рацион:
- Завтрак. Рекомендуется покушать кашу, запеканку или нежирный творог. Запивать некрепким чаем.
- Второй завтрак. Второй перекус должен быть необильным. Можно скушать фрукты, легкий овощной салат или немного творога с изюмом.
- Обед. Супы обязательны. На второе лучше приготовить мясо или рыбу. На гарнир: каша или овощной салат.
- Полдник. Для трапезы стоит взять тушёные овощи, запеканку или салат.
- Ужин. Переедать на ночь нельзя, поэтому вечером следует скушать омлет или кашу.
Ложиться спать на голодный желудок не рекомендуется, так как желчь продуцируется печенью и в ночное время, что увеличивает внутрипузырное давление. Перед сном можно съесть небольшой кусочек мяса или немного сыра/творога.
Выполняя рекомендации по составлению меню, мужчина может питаться вкусно и разнообразно, а постоянное соблюдение диеты снизит риск развития обострений при хроническом холецистите.
 Запрещенные продукты при холецистите
Запрещенные продукты при холецистите
Эмпиема желчного пузыря
Заболевание представляет собой острое воспаление, которое сопровождается большим скоплением гноя внутри желчного пузыря. Образуется непроходимость желчных путей на фоне нарушения оттока желчи. Причинами могут стать камни в желчном пузыре. Развивается эмпиема как осложнение холецистита острой формы при инфицировании бактериями.
Заболевание сопровождается большим риском образования абсцесса и перфорацией больного органа. При таком диагнозе необходимо срочное хирургическое вмешательство и обязательное назначение курса антибиотиков.
Симптомы и причины развития эмпиемы
Главными причинами, провоцирующими осложнения, являются острые воспалительные заболевания желчного пузыря (холециститы). Образованию эмпиемы способствует инфицирование, которое вызывают бактерии: кишечная палочка, стафилококк, синегнойная палочка и клебсиелла. Развитие воспаления проходит в несколько этапов:
Наши читатели рекомендуют
Наша постоянная читательница порекомендовала действенный метод! Новое открытие! Новосибирские ученые выявили лучшее средство для восстановления желчного пузыря. 5 лет исследований. Самостоятельное лечение в домашних условиях! Тщательно ознакомившись с ним, мы решили предложить его и вашему вниманию.
- появление экссудата в полости пузыря;
- снижение абсорбирующей способности его стенок;
- перекрывается выход или просвет в желчных путях камнями;
- накапливаемая жидкость инфицируется бактериями;
- начинается гнойная стадия заболевания, приводящая к абсцессу, отмиранию стенок и последующему разрыву желчного пузыря.
Воспаление может протекать с различной скоростью и степенью выраженности симптомов.
Клинические проявления
Главным симптомом проявления эмпиемы считается наличие резкой и очень сильной боли, возникающей в правой подрёберной области. Температура сильно повышена, присутствуют симптомы общей интоксикации: слабость, тошнота и рвота. Также может наблюдаться желтушность склер и слизистых, которая увеличивается со временем.
При обследовании и пальпации, в области проекции желчного пузыря легко определяется воспаленный орган, который увеличен и сильно напряжен. Для постановки точного диагноза назначают ультразвуковое исследование (УЗИ). Также проводят лабораторные обследования.
Лечение
Назначается курс лечения, направленный на снятие возможных осложнений. Проводится хирургическая операция (холецистэктомия). Инфицированный пузырь удаляют. Перед оперативным вмешательством стабилизируют состояние больного, проводят дезинтоксикацию и назначают внутривенно препараты – антибиотики.
После проведения декомпрессии, антибактериальная терапия продолжается до нормализации анализа крови. Своевременно проведённая терапия приводит к полному выздоровлению и дальнейшей полноценной деятельности.
Желчный перитонит
Желчный перитонит – одно из наиболее тяжелых осложнений ОХ. Из множества его классификаций наиболее принятой и признанной является та, в основу которой положены два критерия: клинический и анатомический.
В соответствии с такой классификацией выделяют две формы желчного перитонита:
■ Перфоративный, развивающийся вследствие воспалительной деструкции и перфорации стенки ЖП, преимущественно в области его дна, где кровоснабжение наименее интенсивное, либо из-за развития пролежня стенки ЖП или желчных протоков, причиной которого являются желчные конкременты.
■ Желчный перитонит как следствие диффузии (фильтрации) желчи в брюшную полость через стенку ЖП вследствие ее воспалительных или деструктивных изменений.