Пороки сердца
Содержание:
- Насколько опасны врожденные дефекты?
- О клинических исследованиях
- Какой есть шанс на выздоровление у человека, который страдает пороком сердца?
- История
- Симптомы и диагностика
- Какой есть шанс на выздоровление у человека, который страдает пороком сердца?
- Причины приобретенных дефектов
- Предрасполагающие условия и причины возникновения врожденных пороков сердца
- Реабилитация
- Операция по замене сердечного клапана
- Определение патологии
- Причины
- Какие существуют основные методики проведения операции?
- Сколько живут с пороком сердца.
- Формы ПС
- Предполагаемая продолжительность жизни
- Продолжительность жизни с пороком сердца
- Приобретенные пороки
- Приобретенные пороки
Насколько опасны врожденные дефекты?
Прежде всего, следует напомнить, что пороком сердца медики называют патологию, характеризующуюся самыми различными дефектами строения (структуры) сердца или примыкающих к нему сосудов, которые ведут к развитию сердечной недостаточности. Кардиологи выделяют врожденные или приобретенные сердечные пороки.

Интересующие нас сегодня, дефекты строения сердца, носящие врожденный характер, также могут быть кардинально различными, более или менее опасными для пациента:
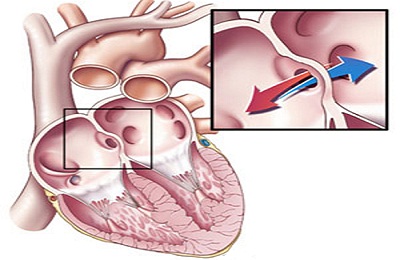
- Бледными. При которых дефекты строения сердца не приводят к смешению потоков крови венозного и артериального типа;
- Синими. Ппервично проявляющиеся явным цианозом, при которых структурные дефекты сердечной мышцы приводят к смешению венозного и артериального потоков.
Кроме того, врожденный порок сердечной мышцы может быть различной степени тяжести, и от этого также будут зависеть прогнозы выживаемости пациента.
Нельзя не сказать, что любые дефекты структуры сердца, существующие с рождения, опасны, прежде всего, своими осложнениями: развитием сердечной недостаточности, бактериального эндокардита, тяжелых затяжных пневмоний, возникновением инфаркта миокарда, анемий и прочих серьезнейших патологий.
https://youtube.com/watch?v=pCojixAqiFY
О клинических исследованиях
Что такое клинические исследования и зачем они нужны? Это исследования, в которых принимают участие люди (добровольцы) и в ходе которых учёные выясняют, является ли новый препарат, способ лечения или медицинский прибор более эффективным и безопасным для здоровья человека, чем уже существующие.
Главная цель клинического исследования — найти лучший способ профилактики, диагностики и лечения того или иного заболевания. Проводить клинические исследования необходимо, чтобы развивать медицину, повышать качество жизни людей и чтобы новое лечение стало доступным для каждого человека.
Какой есть шанс на выздоровление у человека, который страдает пороком сердца?
Какой бы диагноз вам не поставили, программировать себя на негатив никогда не нужно. Всегда нужно рассчитывать на лучшее, ведь современная медицина дает множество гарантий и надежд. Говоря о современных хирургических методиках, надежды тяжелобольных пациентов невозможно назвать безосновательными. Инновационное оборудование, современные медицинские изобретения и высокий профессионализм медиков позволяют давать довольно большие шансы на выздоровление людей с тяжелыми формами порока сердца.
Порок сердца не является приговором, ведь существует уйма других заболеваний, которые являются потенциально опасными для жизни человека. Всегда стоит учитывать, что даже самый опытный и высококвалифицированный доктор не сможет определить период, на который может рассчитывать пациент. Каждый отдельный случай является индивидуальным, предположить протекание заболевания в большинстве случаев физически невозможно. Лучшее диагностическое оборудование не способно определить срок жизни, поэтому работать над собственным выздоровлением и профилактикой прогрессирования недуга необходимо самостоятельно.
Необходимо понимать, что незначительные патологии сердечной мышцы поддаются полному лечению на самых ранних стадиях. Задачей любого человека, который столкнулся с таким недугом, заключается в своевременной диагностике и соблюдении всех медицинских указаний. Систематический осмотр, наблюдение кардиолога и профилактические процедуры помогут избавиться от симптомов или вовсе излечиться от заболевания.
История
Первую операцию по пересадке сердца произвел хирург- трансплантолог Кристиан Барнар
Впервые пересадить сердце удалось врачу Кристиану Барнару в 1967 году. Конечно, попытки проводились и ранее, однако они были не успешны вследствие недостаточного количества накопленных знаний в иммунологии и несовершенным оборудованием для поддержания искусственного кровообращения.
Первый аспект особенно важен: если технически пересадку сердца осуществить могли и раньше 1967 года, то справляться с иммунным ответом организма реципиента научились лишь во второй половине ХХ века.
Сперва выживаемость пациентов находилась на низком уровне, в связи с чем сердце трансплантировалось довольно редко. Однако в 1983 году был открыт циклоспорин — препарат, подавляющий активность Т-лимфоцитов. Именно Т-лимфоциты организма пациентов начинали атаковать донорское сердце, что приводило к серьезным осложнениям и летальному исходу.
Научившись управлять иммунитетом, врачи смогли сделать операции по пересадке сердца одним из самых эффективных методов лечения тяжелой сердечной недостаточности, не оставляющей пациентам шансов прожить больше одного года. На данный момент в мире ежегодно более трех тысяч человек получают новое сердце, а значит, и шанс на новую жизнь.
Симптомы и диагностика
Симптомы подразделяются в зависимости от типа порока сердца и могут быть скрытыми или проявляться в виде одышки, учащенного сердцебиения, хронической усталости, потери сознания и болью в органе. Обратный заброс крови в предсердие происходит при митральной сердечной недостаточности, когда отверстие не перекрывается клапаном.
Наблюдается ослабление сократительной функции миокарда левых предсердий и застой в кровообращении. Такие симптомы характерны для компенсированного митрального порока сердца. Оттек ног, увеличение печени, расширение шейных вен характерно для декомпенсированной формы, что приводит к кашлю, острым болям в сердце, покраснению кожи человека с последующим ее посинением. Для детей характерна инфантильность и заметное отставание в физическом развитии по сравнению со сверстниками. В большинстве случаев проявляются также такие симптомы, как аритмия (учащенное биение сердца), повышение диастолического и понижение систолического давления. При наличии аортальной недостаточности пациенты чувствуют толчки и сильные боли в сердечной мышце, что объясняется ухудшением наполнения кровью артерий.
Больные часто жалуются на головные боли, ощущают пульсации в области шеи и головы, а из-за нарушенного кровообращения в мозгу случаются головокружения и обмороки. Бледная кожа является причиной ослабления сократительной способности левого желудочка. Для того чтобы диагностировать заболевание необходимо провести комплексное медицинское обследование, которое начинается с проверки пульса и самочувствия в период покоя и после физических нагрузок. Лечащий врач обязательно учитывает жалобы пациенты и подробно изучает медицинскую карту и историю болезней.
При помощи ЭКГ определяется вид аритмии и ритм работы, а использование фонокардиографии позволяет определить наличие или отсутствие шумов, тонов и нарушение строения сердечных клапанов. В обязательном порядке берут анализ крови и мочи, проверяют легкие и печень, а в случае необходимости дополнительной диагностики назначают МРТ и рентгенограмму. Лечение заболевания
Для больных необходимо комплексное лечение, которое заключается в сбалансированном полноценном питании, соблюдении диеты, выполнении упражнений лечебной физкультуры, организации режима отдыха и активности, полноценного сна, а также приема определенных медикаментов.
Наиболее эффективным лечением является хирургическое вмешательство, которое проводится при врожденной и приобретенной форме болезни. Причем операции при приобретенной форме выполняются только в том случае, когда медикаментозная терапия не помогает, а основной целью является сохранение собственных сердечных клапанов и их функций.
Какой есть шанс на выздоровление у человека, который страдает пороком сердца?
Какой бы диагноз вам не поставили, программировать себя на негатив никогда не нужно. Всегда нужно рассчитывать на лучшее, ведь современная медицина дает множество гарантий и надежд. Говоря о современных хирургических методиках, надежды тяжелобольных пациентов невозможно назвать безосновательными. Инновационное оборудование, современные медицинские изобретения и высокий профессионализм медиков позволяют давать довольно большие шансы на выздоровление людей с тяжелыми формами порока сердца.
Порок сердца не является приговором, ведь существует уйма других заболеваний, которые являются потенциально опасными для жизни человека. Всегда стоит учитывать, что даже самый опытный и высококвалифицированный доктор не сможет определить период, на который может рассчитывать пациент. Каждый отдельный случай является индивидуальным, предположить протекание заболевания в большинстве случаев физически невозможно. Лучшее диагностическое оборудование не способно определить срок жизни, поэтому работать над собственным выздоровлением и профилактикой прогрессирования недуга необходимо самостоятельно.
Необходимо понимать, что незначительные патологии сердечной мышцы поддаются полному лечению на самых ранних стадиях. Задачей любого человека, который столкнулся с таким недугом, заключается в своевременной диагностике и соблюдении всех медицинских указаний. Систематический осмотр, наблюдение кардиолога и профилактические процедуры помогут избавиться от симптомов или вовсе излечиться от заболевания.

Причины приобретенных дефектов
Развитие приобретенного порока связывают с одновременным воздействием на орган нескольких патогенных факторов. Обычно достоверно выяснить, что именно вызвало развитие дефекта, не удается. Патология формируется по разным причинам, из-за чего определить и устранить ее практически невозможно.
К возможным причинам относятся:
- Ревматические процессы
- Перенесенные тяжелые инфекционные заболевания
- Возрастные изменения
- Атеросклеротическое поражение
- Аутоиммунные заболевания
- Опухолевые новообразования, метастазы которых достигли сердца
- Радиационное облучение грудной области
- Перенесенные инфаркты, при которых отмирают ткани в области клапанов
К факторам, увеличивающим риск развития пороков, относят вредные привычки, хронические интоксикации, избыточные физические нагрузки, стрессы. Спровоцировать дефект могут некоторые сильнодействующие медикаменты, в том числе антибактериальные и гормональные средства.
Предрасполагающие условия и причины возникновения врожденных пороков сердца
Патологии возникают в результате наследственной предрасположенности и воздействия вредных условий внешней среды, инфекционных болезней, вредных привычек беременной женщины, при приеме некоторых лекарственных препаратов. Результатом повреждающего действия указанных причин в первом триместре беременности часто становятся врожденные пороки сердца у детей.
Риск возникновения у ребенка одного из вариантов врожденного порока повышается при возрасте беременной менее 17 лет и в категории старше 40. Болезнь развивается также в случаях отягощенной наследственности. Если в роду наблюдались случаи пороков, то вероятность их появления у наследников довольно высока.
Способствующим фактором формирования порока у плода считаются эндокринные болезни матери:
- сахарный диабет;
- тиреотоксикоз и другие заболевания щитовидной железы;
- патология надпочечников;
- новообразования гипофиза.
Причиной пороков могут стать инфекционные болезни:
- коревая краснуха;
- некоторые виды герпетической инфекции;
- системные заболевания соединительной ткани (волчанка);
- бытовые и промышленные яды, разные виды излучений;
- патологические привычки (употребление алкоголя, курение, бесконтрольный прием лекарственных препаратов, наркотиков и т.д.)
Реабилитация
Важное значение имеет послеоперационная реабилитация и долгосрочное лечение. Пациентам рекомендуется постоянно принимать медикаменты, улучшающие разнообразные параметры работы сердечно-сосудистой системы, например:
- Уровень артериального давления.
- Липидный состав крови.
- Частоту и силу сердечных сокращений.
- Реологические свойства крови.
- Параметры свертывания и тромбообразования.
Это позволяет снизить нагрузку на миокард и нормализовать работу сердца, что в конечном итоге уменьшает риск нежелательных осложнений
Также важно следить за водно-солевым балансом. Пациентам рекомендуется использовать как можно меньше соли
Следует также нормализовать вес.

Если перед этим имели место отеки и выраженная сердечная недостаточность – количество выпиваемой жидкости тоже следует ограничить. Кроме того, пациентам рекомендуется отказаться от курения и употребления алкоголя, перейти на здоровое питание, снизить вес (если необходимо) и следить за уровнем сахара в крови.
Сердечный порок — это серьезное заболевание. Независимо от типа и этиологии он в значительной мере влияет на работу ССС и нарушает нормальный ток крови в организме, что приводит к перегрузке миокарда и прогрессированию ишемической болезни и сердечной недостаточности.
При этом на ранних этапах хирургическое лечение позволяет полностью излечить пациента и нормализовать гемодинамику. Даже при длительном прогрессировании патологии после операции удается добиться значительного улучшения состояния, нормализации работы сердца и регрессии неприятных симптомов. Поэтому при своевременном обращении к врачу и ответственном подходе пациента к собственному здоровью прогноз благоприятный, и люди с пороком сердца живут достаточно долго.
Операция по замене сердечного клапана
Данное хирургическое вмешательство часто практикуется в медицине при возникновении порока сердца. Искусственный орган помогает вернуть функциональные способности не только самого клапана. Нормальная работа органа нормализует и другие процессы, протекаемые в организме человека.
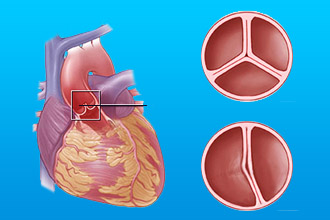
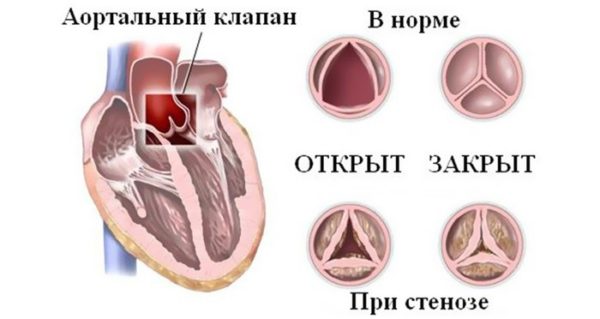
Аортальный стеноз является одним из наиболее распространенных разновидностей порока сердца. Данное заболевание излечимо в восьмидесяти процентах случаев. Вернуть функциональность органам сердца помогает замена сердечного клапана.
Любое хирургическое вмешательство предполагает наличие подготовительного этапа, на протяжении которого квалифицированные медики проводят диагностические и исследовательские процедуры больного органа и всего организма в целом. Подведение итогов исследования поможет кардиологу говорить о потенциальных рисках в индивидуальной ситуации пациента. На основе сделанных выводов выносится решение о совершении хирургического вмешательства.
Операция по замене сердечного клапана противопоказана подросткам и детям, а также людям с диагнозами, которые исключают возможность оперирования.
Определение патологии
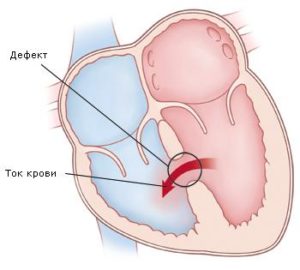
Порок сердца — это не одно, а сразу несколько заболеваний, объединенных нарушениями функционирования приобретенного или врожденного типа, природного строения органа, его крупных сосудов. Следствием этих дисфункций и аномалий является снижение качества снабжения сердца кровью.

Патология достаточно обширна. Дефекты, независимо от типа, к которому они относятся, могут локализоваться в разных частях сердца:
- клапан;
- артерии, перегородки;
- сосуды, снабжающие миокард кровью.
Специалисты делят пороки на две группы:
- Врожденные. Анатомические дефекты, особенности работы возникают еще в период внутриутробного развития ребенка. Первые клинические проявления отмечаются сразу после рождения и наблюдаются у пациента на протяжении всей жизни.
- Приобретенные. Симптоматика развивается медленно, независимо от возраста.
Развитию приобретенного порока способствуют перенесенные заболевания, оказывающие негативное воздействие на состояние тканей миокарда. Патология не подвергается полному излечению. Улучшить качество жизни призвано хирургическое вмешательство и корректная медикаментозная терапия.
Выясняя, сколько живут с пороком сердца, учитывают форму дефекта. А именно:
- состояния, которые не сопровождаются сильным снижением скорости движения крови (гемодинамика), протекают без симптомов, не приводят к развитию осложнений, угрожающих жизни;
- умеренные патологии протекают с незначительными проявлениями, однако в половине случаев становятся причиной развития выраженной недостаточности;
- тяжелая форма угрожает жизни пациента, в 70% случаев завершается летально.
Кардиологи избегают давать точные прогнозы относительно того, сколько живут с пороком сердца. Это объясняется тем, что природа патологии отличается разнообразным характером и множественностью проявлений. Известны случаи, когда даже успешно проведенная операция и правильно назначенная терапия не дают положительного результата и пациент погибает. Одновременно, хроническая форма заболевания, не осложняющаяся иными патологиями, не создает преград для полноценной жизни.

Улучшить прогнозы, свести к минимуму клинические признаки помогут такие действия пациента:
- строгое следование рекомендациям лечащего врача;
- соблюдение правил здорового образа жизни;
- регулярные физические нагрузки;
- рациональное питание.
Люди с диагностированным пороком сердца входят в группу риска по таким заболеваниям, как инсульт и инфаркт. Это повышает риск смерти. Но следует помнить, что этот процент становится критическим, если состояние сердечной недостаточности остается без врачебной помощи. Своевременное обращение к врачу и адекватная терапия помогает снизить риски. Современные технологии и фармацевтические разработки позволяют продлить полноценную жизнь.
В тяжелых случаях длительность жизни зависит от действий кардиохирурга. Постоянное совершенствование программы оперативного вмешательства позволяют дать пациенту шанс на нормальную жизнь.
Причины
В большинстве случаев приобретённые пороки сердца развиваются на фоне инфекционных процессов, при этом 50% больных на ППС становятся таковыми из-за ревматизма. Это заболевание почти в 90% случаев приводит к формированию стеноза или недостаточности митрального клапана, также могут пострадать аортальный и трикуспидальный клапаны.
К другим причинам ППС инфекционного генеза относится сифилис и бактериальный эндокардит, при которых поражается аортальный клапан, реже — трикуспидальный.
Клиническая картина атеросклероза и ишемической болезни сердца также нередко дополняется приобретёнными пороками сердца. На фоне атеросклероза в основном поражается аортальный клапан, а при ИБС нередко образуется митральная недостаточность.
В редких случаях ППС формируются по причине опухолевого процесса, травмы сердца или из-за скопления паразитов.
Образование приобретённых пороков происходит несколькими путями:
- Формирование стеноза вследствие рубцевания пораженных створок клапана. Также образовывается рубцовая ригидность створок вместе с подклапанными структурами.
- Недостаточность клапана возникает в результате образования на нем рубцов, деформаций, также может происходить его разрушение или повреждение.
Стеноз клапана приводит к образованию анатомических препятствий току крови в сердечных полостях, а недостаточность — к динамическим препятствиям, которые способствуют возвращению части крови через поврежденный клапан. Поэтому пороки сердца опасны развитием различных серьезных осложнений.
Какие существуют основные методики проведения операции?
В процессе проведения оперативного вмешательства на место нерабочего клапана может устанавливаться механический или биологический орган. Выбор того или иного варианта основывается на индивидуальных особенностях пациента и пожеланиях.
Главная отличительная особенность двух вариантов замены клапана заключается в сроках эксплуатации. Биологический орган подлежит эксплуатации 15-20 лет, по истечению этого времени клапан необходимо заменить. Механический орган не имеет срока годности, однако человек с таким клапаном должен быть готов принимать определенные препараты всю жизнь.
Перед принятием решения об оперировании доктор оглашает пациенту все риски, которые могут возникнуть в процессе хирургического вмешательства. Распространенным осложнением является нарушение работы коронарной артерии. В экстренной ситуации медики вынуждены применить меры по шунтированию артерии. Во время данной процедуры процесс замены клапана не прекращается.
Замена сердечного клапана требует от пациента соблюдения определенных медицинских показаний во время реабилитационного периода:
- четкий контроль жидкости в организме;
- выполнение упражнений из специального комплекса физических нагрузок, направленных на нормализацию работы сердечно – сосудистой системы;
- выполнение профилактических мероприятий.
Сколько живут с пороком сердца.
Пожалуй, стоит сказать, что многие люди живут с пороком сердца десятки лет, практически не зная бед. Все это зависит от различных особенностей, как и самого организма человека, ведь каждый человеческий организм индивидуальный. Так же многое зависит и от самих особенностей болезни, например, существуют ситуации, когда порок необходимо лечить только лишь вмешательством хирургических действий. А, как правило, обычно после операции, организм и вовсе восстанавливается. Так же многое зависит от того, насколько успешно человек восстанавливается после проведенной операции и, как тщательно он соответствует рекомендациям врачей по реабилитации организма. Как видите, в большинстве случаев то, сколько живут с пороком сердца, зависит не от самой болезни.
В любом случае, для того, чтобы вовремя обратиться к врачу в больницу, вы должны обратить внимание на следующие приметы:
- изменение сердцебиения, чаще всего неспокойное;
- появляется одышка;
- появление отеков;
- посинение кожных тканей.
Формы ПС
Есть патологии среди пороков, которые не сопровождают гемодинамические изменения, то есть на состоянии пациента такой диагноз, в общем не сказывается (или почти не сказывается). Они не считаются опасными, жизни больного не угрожают, фатальные осложнения практически исключены.
Если же порок сердца умеренный, то нарушения проявляются, но не очень выражено, хотя все же в каждом втором случае именно этот диагноз провоцирует в дальнейшем выраженную сердечную недостаточность.
И все эти симптомы в совокупности усугубляют дальнейший прогноз, будущий сценарий развития состояния далек от оптимистического.
Предполагаемая продолжительность жизни
Несмотря на всю серьезность данного заболевания, отчаиваться пациентам не стоит. Сегодня существует достаточно много методик, позволяющих стабилизировать состояние, облегчить симптомы и замедлить прогрессирование патологии.
Важно! Это время может быть использовано для детального обследования организма и подготовки к оперативному лечению, которое обеспечивает полную нормализацию тока крови и гемодинамики, и способствует значительному улучшению самочувствия. Прогноз пациентов также зависит от вида порока и его выраженности
Врожденные пороки, как правило, протекают хуже и могут быть причинами ранней смерти. Однако при своевременном их выявлении и хирургическом лечении удается добиться нормализации работы сердца. Но без операции пациенты не живут долго, так как уже на начальных этапах у них наблюдаются значительные нарушения в организме
Прогноз пациентов также зависит от вида порока и его выраженности. Врожденные пороки, как правило, протекают хуже и могут быть причинами ранней смерти. Однако при своевременном их выявлении и хирургическом лечении удается добиться нормализации работы сердца. Но без операции пациенты не живут долго, так как уже на начальных этапах у них наблюдаются значительные нарушения в организме.
https://youtube.com/watch?v=H0Uuy2X8bu0
В случае приобретенных пороков ситуация обстоит иначе. Данная патология не приводит к быстрому ухудшению состояния и резкому повышению риска смерти. Однако наличие порока означает, что у пациента имеется нарушение гемодинамики. К тому же определенную роль играет и заболевание, ставшее причиной развития порока. Ведь даже при замене клапана хронические патологии сердечно-сосудистой системы никуда не исчезают и могут стать причиной других опасных состояний.
Все это приводит к тому, что сердцу приходится работать в неблагоприятных условиях, оно истощается, и у больных развивается или усугубляется сердечная недостаточность и ишемическая болезнь сердца.
Если начать лечение на ранних этапах можно значительно замедлить или остановить прогрессирование патологии. К тому же высокую эффективность имеет хирургическое лечение. Но если упустить время, то даже после операции пациент будет страдать от разнообразных осложнений, вызванных длительной перегрузкой сердца.
Продолжительность жизни с пороком сердца
Даже очень грамотный кардиолог не возьмется спрогнозировать, сколько сможет прожить больной с пороком сердца. Прилагать усилия ради выздоровления и профилактики осложнений патологии нужно самостоятельно – иногда превозмогая плохое настроение и банальное нежелание.
Неосложненные пороки сердца
Зачастую люди даже не знают о том, что живут с заболеванием под грозным названием «порок сердца». На продолжительность жизни больных с сердечными пороками влияют объективные и субъективные факторы. Огромную роль играют особенности организма больного и условия его жизни. Понизят вероятность развития патологии или даже сведут ее проявления к минимуму:
- четкое следование всем рекомендациям доктора;
- здоровый образ жизни;
- отказ от пагубных привычек;
- регулярные занятия физкультурой;
- дозирование физических нагрузок;
- полноценный сон.
https://youtube.com/watch?v=H0Uuy2X8bu0
Взвешенный подход к течению заболевания избавит пациента от болей, неприятных ощущений и прочих последствий. Тщательное медицинское обследование поможет определить тяжесть патологии, а современные лекарственные препараты и физиопроцедуры улучшат состояние пациента.
Осложненные формы патологии
При многих видах сердечных пороков операция необязательна или невозможна. Организму при таких обстоятельствах необходима медикаментозная поддержка. Если лечения нет, патология прогрессирует. Единственный исход в таком случае – летальный. Сердечная мышца отказывается выполнять свои прямые функции, нарушая снабжение организма кровью. Если оперативное вмешательство – единственно возможный шанс продлить жизнь или улучшить ее качество, не стоит от него отказываться. Очень малый процент хирургического лечения сердечных пороков приводит к летальности. Свыше 97% прооперированных больных в дальнейшем живут полноценной жизнью.
Что это такое «порог сердца», сколько живут с диагностированным пороком сердца? Эти вопросы тревожат многих. Одни обеспокоены собственным диагнозом, другие заботятся о здоровье своих будущих детей. В любом случае настраиваться на худший исход не следует. Поводы для позитивного взгляда на ситуацию есть. Новейшее оборудование, передовые медицинские технологии и высокий уровень квалификации медиков могут обеспечить долгую полноценную жизнь даже людям с тяжелыми формами порока сердца.
Различные пороки сердца достаточно широко распространены во всех возрастных категориях.
Они приводят к ранним инвалидизациям, снижают качество жизни пациентов.
Поэтому важно знать, что это такое порок сердца, сколько живут с пороком сердца и как его лечить
Приобретенные пороки
В результате воздействия определенных факторов в сердце происходят патологические анатомические изменения клапанного аппарата.
Приобретенные пороки могут развиваться у здорового человека либо быть следствием хронического заболевания. Основными причинами для их развития считают:
- острую ревматическую лихорадку;
- инфекционный эндокардит;
- болезнь Бехтерева;
- острый инфаркт миокарда;
- ишемическую болезнь;
- старческий возраст при избыточном отложении солей кальция;
- аутоиммунные заболевания (склеродермия, ревматоидный артрит);
- специфическая инфекция (третичный сифилис, туберкулез);
- артериальная гипертензия.
В связи с большим количеством патологий, способных вызывать приобретенный порок, важное значение в диагностическом поиске отдается поиску основной причины развития заболевания
У здоровых лиц внимание уделяется профилактике ревматических атак, инфекционного эндокардита и специфических инфекций. Актуально это в связи с широким возрастным охватом этих патологий
Приобретенные пороки
В результате воздействия определенных факторов в сердце происходят патологические анатомические изменения клапанного аппарата.
Приобретенные пороки могут развиваться у здорового человека либо быть следствием хронического заболевания. Основными причинами для их развития считают:
- острую ревматическую лихорадку;
- инфекционный эндокардит;
- болезнь Бехтерева;
- острый инфаркт миокарда;
- ишемическую болезнь;
- старческий возраст при избыточном отложении солей кальция;
- аутоиммунные заболевания (склеродермия, ревматоидный артрит);
- специфическая инфекция (третичный сифилис, туберкулез);
- артериальная гипертензия.
В связи с большим количеством патологий, способных вызывать приобретенный порок, важное значение в диагностическом поиске отдается поиску основной причины развития заболевания
У здоровых лиц внимание уделяется профилактике ревматических атак, инфекционного эндокардита и специфических инфекций. Актуально это в связи с широким возрастным охватом этих патологий