Наружный слой стенки сердца. строение стенок сердца
Содержание:
- Причины и гипертония
- Стресс
- Метаболические нарушения в миокарде
- Гипертрофия левых отделов сердца
- Течение болезни и прогноз
- Диагностика
- Гладкие мышцы против сердечной мышцы
- Обследование и диагностика
- Гистология
- Как помочь сердечной мышце?
- Как можно определить на ЭКГ, что это СРРЖ
- Ход и диагностика воспаления сердечной мышцы
- Профилактика
- Что такое гипертрофия сердца?
Причины и гипертония
Долгосрочная, необработанная или неправильно обработанная гипертензия, вероятно является наиболее распространенной причиной сердечной гипертрофии (более конкретно, гипертрофии левого желудочка) у населения в целом. Неправильно высокие значения артериального давления приводят к увеличению послезарядки то есть значения давления, создаваемого мышцами левого желудочка, необходимых для выполнения сокращения и преодоления периферического сопротивления.
Компенсационный ответ от сердца «облегчение» такого рода задач — концентрическая гипертрофия — утолщение стенки левого желудочка в медиальном направлении с сопровождающим увеличением сократимости (силы сжатия). Сердце ведет себя так же, как и любая другая мышца.
Сложности этого процесса:
- Диастолическая дисфункция левого желудочка — нарушение наполнения левого желудочка во время кровоснабжения во время миокардиальной диастолы;
- развитие ишемической болезни сердца — диспропорция между требованием гипертрофированного миокарда ЛЖ и реальной возможностью увеличения сосудистой сети тканей через коронарные артерии; во время инфаркта миокарда, так называемый ремоделирование (замена мышечных волокон соединительной и рубцовой тканью) стенки левого желудочка, что может привести к развитию систолической дисфункции.
Причиной гипертрофии правого желудочка
являются заболевания или состояния, приводящие к легочному вазоспазму из-за гипоксии такие как например, хроническая обструктивная болезнь легких или хронический бронхит.
Стресс
Влияние стрессового состояния на организм может протекать по нарастающей динамике или возникнуть в результате непредвиденного фактора. Если болит сердечная мышца после стресса, это говорит о развитии стенокардии, связанной с психогенными факторами. Оставлять подобное состояние без внимания и лечить его только с помощью успокоительных лекарств, без подтверждения диагноза, нельзя. По своей природе психогенная стенокардия схожа с органической стенокардией, являющейся симптомом ишемии.
Причиной развития стенокардии в результате стресса является выброс в кровоток адреналина, который способствует сужению сосудов, повышению давления, и как результат – увеличению частоты сокращений сердечной мышцы. Подобные боли возникают постепенно, имеют волнообразную динамику и наблюдаются в течение нескольких часов или дней. При депрессивном состоянии не проходят несколько месяцев. Отличительная особенность состоит в том, что синдром не исчезает после отдыха, сна и не увеличивается во время физических нагрузок. При стенокардии возможны следующие симптомы:
- снижение активности, усталость всех групп мышц;
- нехватка кислорода;
- тревожность;
- тянущий и ноющий характер болевых ощущений.
Симптоматика проходит при изменении эмоционального состояния человека. При проверке с помощью ЭКГ отсутствуют патологические изменения в работе сердца. Улучшить ситуацию может физическая нагрузка, отвлекающая от пси – фактора, вызывающего стрессовое состояние.
Метаболические нарушения в миокарде
Нарушения обменного процесса зачастую сопутствуют миокардиту и ишемическому поражению сердца. Обозначить, что явилось основополагающим фактором процесса, практически невозможно. Патология может быть спровоцирована недостатком поступления кислорода при наличии тиреотоксикоза, анемии, авитаминоза.
Сердечная мышца атрофируется, слабеет. Это процесс характеризует возрастные изменения организма. Особой форме заболевания присуще отслоение липофуксцина на клеточном уровне, благодаря чему мышца окрашивается в бурый цвет. Процесс получил название «бурая атрофия миокарда». Параллельно дистрофия отмечается и в других органах.
Мышца сердца теряет тонус, проводимость, нарушается автоматизм. У пациентов с наличием миокардиодистрофии может отмечаться мерцательная аритмия и различная степень блокады.
Гипертрофия левых отделов сердца
Гипертрофия левых отделов сердца – это наиболее часто встречающийся синдром. Левые камеры сердца отвечают за перекачку и выброс в аорту крови, обогащенной кислородом
Важно, чтобы она беспрепятственно проходила по сосудам
Гипертрофированная стенка левого предсердия образуется по нескольким причинам:
- стеноз (сужение) митрального клапана, регулирующего кровоток между предсердием и левым желудочком;
- недостаточность митрального клапана (неполное его закрытие);
- сужение клапана аорты;
- гипертрофическая кардиомиопатия — генетическое заболевание, ведущее к патологическому увеличению миокарда;
- ожирение
Среди причин, вызывающих ГЛЖ, на первом месте стоит гипертония. Другие факторы, провоцирующие развитие патологии:
- постоянные повышенные физические нагрузки;
- гипертоническая нефропатия;
- гормональные сбои;
- сужение клапана аорты на фоне атеросклероза или эндокардита.

ГЛЖ делят на три стадии:
- первая или аварийная, когда нагрузка превышает возможности сердца и начинается физиологическая гипертрофия;
- вторая – это устойчивая гипертрофия, когда сердце уже адаптировалось к повышенной нагрузке;
- третья – истощение запаса прочности, когда рост ткани опережает рост сосудистой и нервной сети миокарда.
Течение болезни и прогноз
Миокардит может возникать в любом возрасте и поражать молодых, здоровых людей. Если пациенты хорошо заботятся о себе, течение болезни и прогноз в целом хороши. В целом, воспаление сердечной мышцы заживает в более чем 80 процентах случаев, не оставляя длительного повреждения. Это особенно актуально при вирусном миокардите. У некоторых пациентов на ЭКГ (электрокардиограмма) могут быть обнаружены безобидные дополнительные удары сердца.
Проблема с миокардитом заключается в том, что иногда он вызывает небольшой дискомфорт. Поэтому многие пациенты не щадят себя достаточно. Это особенно заметно у молодых людей, которые занимаются спортом, несмотря на миокардит. Возможные последствия включают тяжелые нарушения сердечного ритма, которые могут привести к внезапной сердечной смерти. Однако это случается редко.
Воспаление сердечной мышцы: продолжительность
Острый миокардит занимает в среднем около шести недель. В отдельных случаях продолжительность заболевания зависит от степени воспаления и общего состояния здоровья пациента.
Также очень трудно сказать, когда воспаление сердечной мышцы действительно полностью излечилось. Даже если больной снова чувствует себя хорошо после преодоления миокардита, он должен сэкономить несколько недель и избегать физических нагрузок. Это единственный способ избежать серьезных побочных эффектов (таких как сердечная недостаточность).
Хронический миокардит
У некоторых пациентов миокардит является хроническим. Сердечная мышца или желудочек (особенно левая сторона) расширены (дилатационная кардиомиопатия). Стенки камеры удивительно тонкие и больше не могут подавать необходимую мощность накачки. Следовательно, сердце ограничено в своей функции — у него развилась сердечная недостаточность (сердечная недостаточность). Даже незначительные усилия (например, подъем по лестнице) вызывают у больного одышку (одышку). Сердечная недостаточность обычно требует лечения с помощью лекарств.
Предлагаем вам ознакомится со статьей: ➫ Воспаление сердца (эндокардит): Симптомы
Диагностика
Основные методы диагностики гипертрофии – ЭКГ и УЗИ сердца. Сначала проводится осмотр больного с аускультацией, во время которого прослушиваются шумы в сердце. ЭКГ признаки выражаются в смещении оси сердца вправо или влево с изменением конфигурации соответствующих зубцов. Помимо электрокардиографических признаков гипертрофии необходимо видеть степень развития синдрома. Для этого применяют инструментальный метод – эхокардиографию. Она дает следующую информацию:
- степень утолщения стенки миокарда и перегородки, а также наличие ее дефектов;
- объем полостей;
- степень давления между сосудами и желудочками;
- есть ли обратный ток крови.
Тесты с помощью велоэргометрии, во время которой снимается кардиограмма, показывают устойчивость миокарда к нагрузкам.
Гладкие мышцы против сердечной мышцы
Двумя наиболее запутанными типами мышц являются сердечная мышца и гладкая мышца. Причиной такой путаницы может быть из-за того, что оба они характеризуются непроизвольными сокращениями, в отличие от длинных и мощных скелетных мышц (соматических мышц), которые могут добровольно заключать контракт. Тем не менее, сердечная и гладкая мышцы по-прежнему отличаются в других аспектах.
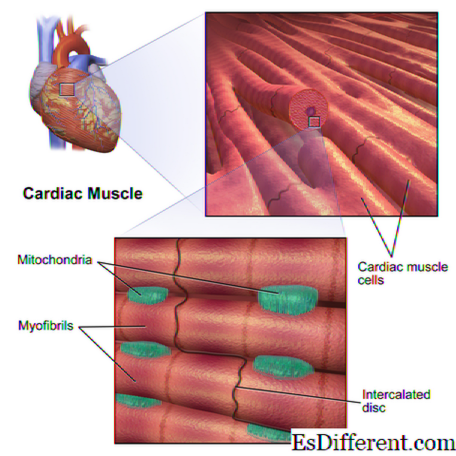
Сердечные мышцы имеют поперечную полоску (имеют страты или линии), которые почти схожи с мышцами скелета. У сердечных мышц также есть много ядер, которые действуют как одна единица. Этот тип мышц уникален в том смысле, что его волокна соединяются и разделяются на цепи через интеркалированные диски. Именно из-за этого становится возможным общение между клетками, что приводит к появлению, по-видимому, временных сокращений миокарда. Это фактически уменьшает нагрузку на мозг, потому что больше не нужно передавать сигналы каждой сердечной мышце, чтобы позволить вашему сердцу сжиматься.
Сердечная мышца — это ткань, которая составляет ваш миокард и внешние стенки сердца. Он также представляет другие крупные кровеносные сосуды системы кровообращения, такие как аорта. Гладкие мышцы разные, потому что они покрывают большинство других кровеносных сосудов вашего тела. В общем, гладкие (также известные как висцеральные) мышцы выстилают ваши кровеносные сосуды и другие внутренние органы. Все каналы или трубки, полости и накладки вашей мочевой, пищеварительной, генитальной и дыхательной систем состоят из гладких мышц. По мнению некоторых экспертов-анатомов, гладкие мышцы также составляют глазное яблоко и некоторые слои кожи.
Гладкие мышцы называются таковыми из-за отсутствия страт. Они также более прочные, чем сердечные мышцы, в том смысле, что они могут растягиваться на большей длине и могут выдержать более длительные сокращения по сравнению с сердечными мышцами. Они могут делать это без возникновения травмы. Но это не означает, что ваше сердце не может быть перегружено работой. На самом деле, многие сердца становятся напряженными из-за того, что для этого требуется огромное количество крови, чтобы эффективно функционировать. Если они перегружены работой, они имеют тенденцию к увеличению размера, а если гладкие мышцы перегружены, они, как правило, увеличиваются по количеству и размеру. Кроме того, как только сердце ранено, его нельзя восстановить, в отличие от гладких мышц.
Эти два также различаются по характеру их контроля. У сердца, например, есть свой кардиостимулятор, который регулирует его избиение, которое находится под контролем автономной нервной системы (разделение нервной системы бессознательного или автоматического ответа нерва). Для гладких мышц существуют прямые иннервации, в которых автономная система непосредственно влияет на деятельность гладких мышц, присутствующих во внутренних органах. Кроме того, гормоны могут также вызвать некоторые действия гладких мышц.
Обследование и диагностика
Если у вас есть подозрение на воспаление сердечной мышцы, ваш семейный врач или специалист в области кардиологии является правильным человеком для контакта. При необходимости врач направит вас в больницу для дальнейшего обследования.
Врач-пациент разговор
Врач сначала подробно поговорит с вами, чтобы составить историю болезни (анамнез). Он спрашивает о точных симптомах и о том, могли ли они предшествовать инфекции (простуда, грипп, диарея и т. д.). Кроме того, врач спросит, есть ли у вас какие-либо заболевания, особенно болезни сердца, или если у вас уже есть операция на сердце.
Физическое обследование
Затем следует углубленное физическое обследование. Помимо всего прочего, врач будет слушать ваше сердце и легкие с помощью стетоскопа, постукивать по груди и измерять частоту сердечных сокращений и артериальное давление. Он также смотрит, если вы показываете признаки начала сердечной недостаточности. К ним относятся, например, задержка воды (отек) в нижней части ног.
ЭКГ (Электрокардиография)
Другим важным исследованием является измерение электрической активности сердечной мышцы (электрокардиография, ЭКГ). Это может обнаружить изменения в сердечной деятельности, поскольку они происходят в воспалении сердечной мышцы. Типичными являются учащенное сердцебиение (тахикардия) и дополнительные удары (экстрасистолы). Возможны также сердечные аритмии. Поскольку отклонения обычно возникают только временно, рекомендуется длительное измерение сердечной деятельности (долгосрочная ЭКГ) — в дополнение к обычной кратковременной ЭКГ в покое.
УЗИ
Посредством ультразвукового исследования сердца (эхокардиография) врач может оценить структуру и функцию сердечной мышцы. Например, он может обнаружить увеличенные камеры сердца или слабый насос. Некоторые воспаления сердечной мышцы также накапливают жидкость между перикардом и сердечной мышцей. Такой перикардергус может быть обнаружен при ультразвуковом исследовании.
Анализ крови
Уровни воспаления в крови (CRP, BSG, лейкоциты) показывают, есть ли воспаление в организме. Кроме того, определяются сердечные ферменты, такие как тропонин-Т или креатинкиназа: они высвобождаются из клеток в случае повреждения клеток миокарда (например, из-за миокардита) и затем обнаруживаются в повышенном количестве в крови.
Если в крови обнаружены антитела к определенным вирусам или бактериям, это указывает на соответствующую инфекцию. Если воспаление сердечной мышцы является результатом аутоиммунной реакции, могут быть обнаружены соответствующие аутоантитела (антитела против собственных структур организма).
Рентгенографический
На основании рентгенологического исследования грудной клетки (рентген грудной клетки) могут быть обнаружены признаки сердечной недостаточности, связанной с миокардитом. Сердце тогда увеличено. Кроме того, может наблюдаться обратный поток жидкости в легкие из-за слабой насосной силы сердца.
Магнитно-резонансная томография (МРТ)
Используя магнитно-резонансную томографию (МРТ), врач может отличить воспаленные, поврежденные области сердца от здоровых. МРТ сердца называется МРТ сердца.
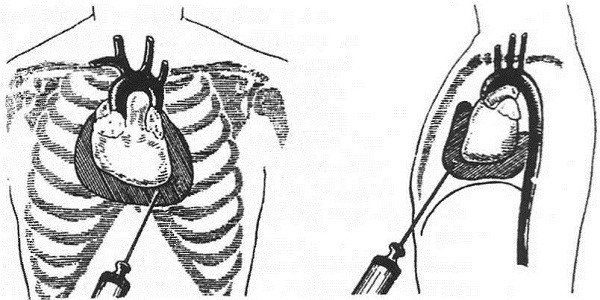
Удаление ткани с помощью сердечного катетера
Иногда воспаление сердечной мышцы также включает катетеризацию сердца. Можно взять небольшой образец ткани сердечной мышцы (биопсия миокарда). Обследован в лаборатории на наличие воспалительных клеток и патогенов.
Предлагаем вам ознакомится со статьей: ➫ Что такое Миокардит (Воспаление сердечной мышцы)
Гистология
Миокард представляет собой плотное соединение мышечных клеток — кардиомиоцитов, составляющих основную часть миокарда. Отличается от других типов мышечной ткани (скелетная мускулатура, гладкая мускулатура) особым гистологическим строением, облегчающим распространение потенциала действия между кардиомиоцитами.
Характерной структурной особенностью ткани сердечной мышцы является наличие в области вставочных дисков зон плотного прилегания мембран кардиомиоцитов — нексусов. За счёт этого в области нексусов создаётся низкое электрическое сопротивление по сравнению с другими областями мембраны, что обеспечивает быстрый переход возбуждения с одного волокна на другое. Такое псевдосинцитиальное строение сердечной мышцы определяет ряд её особенностей.
Кроме того, поперечные участки выступов соседних клеток соединены друг с другом посредством интердигитаций и десмосом; к каждой десмосоме со стороны цитоплазмы подходит миофибрилла, закрепляющаяся в десмоплакиновом комплексе, — и таким образом при сокращении тяга одного кардиомиоцита передаётся другому.
Эту структурную особенность миокарда, способствующую более быстрому распространению потенциала действия в миокарда, обозначают как функциональный синцитий, чтобы показать, что сердце является единым в функциональном отношении органом.
Предсердные и желудочковые кардиомиоциты относятся к разным популяциям рабочих кардиомиоцитов. Предсердные кардиомиоциты относительно мелкие, 10 мкм в диаметре и длиной 20 мкм; в них слабее развита система Т-трубочек, но в зоне вставочных дисков значительно больше щелевых контактов. Желудочковые кардиомиоциты крупнее, 25 мкм в диаметре и до 140 мкм в длину; они имеют хорошо развитую систему Т-трубочек. Сократительный аппарат миоцитов предсердий и желудочков различается также и составом изоформ миозина, актина и других сократительных белков. В отличие от желудочковых кардиомиоцитов, форма которых близка к цилиндрической, предсердные кардиомиоциты чаще имеют отростчатую форму и меньшие размеры.
Элементарной сократительной единицей кардиомиоцита является саркомер — участок миофибриллы между двумя так называемыми линиями Z. Длина саркомера равна 1,6—2,2 мкм в зависимости от степени сокращения. В саркомере чередуются светлые и тёмные полосы, отчего миофибрилла при световой микроскопии выглядит поперечно исчерченной. В центре находится тёмная полоса постоянной длины (1,5 мкм) — диск A, его ограничивают два более светлых диска I переменной длины. Саркомер миокарда, как и скелетной мышцы, состоит из переплетённых нитей (миофиламентов) двух типов. Толстые нити есть только в диске A. Они состоят из белка миозина, имеют сигарообразную форму, диаметр 10 нм и длину 1,5—1,6 мкм. Тонкие нити включают прежде всего актин и идут от линии Z через диск I в диск A. Их диаметр составляет 5 нм, длина — 1 мкм. Толстые и тонкие нити накладываются друг на друга только в диске A; диск I содержит лишь тонкие нити. При электронной микроскопии между толстыми и тонкими нитями видны поперечные мостики.
Рабочие кардиомиоциты покрыты сакролеммой,состоящей из плазмолемы и базальной мембраны, в которую вплетаются тонкие коллагеновые и эластические волокна, образующие надёжный внешний скелет этих клеток. Базальная мембрана кардиомиоцитов, содержащая большое количество гликопротеинов, способных связывать Ca2+, может принимать участие наряду с саркотубулярной сетью и митохондриями в перераспределении Ca2+ в цикле сокращение — расслабление. Базальная мембрана латеральных сторон кардиомиоцитов инвагинирует в канальцы Т-системы (в отличие от скелетных мышц).
Часть кардиомиоцитов предсердий (особенно правого) обладают выраженной секреторной функцией (секреторные кардиомиоциты): они содержат у полюсов ядер хорошо выраженный комплекс Гольджи и секреторные гранулы, содержавшие гормон атриопептин.
Как помочь сердечной мышце?
Наиболее подготовленными к критическим воздействиям остаются люди, занимающиеся спортом. Следует четко отличать кардиотренинг, предлагаемый фитнес-центрами и лечебную гимнастику. Любые кардио-программы рассчитаны на здоровых людей. Усиленная тренированность позволяет вызвать умеренную гипертрофию левого и правого желудочков. При правильно поставленной работе человек сам контролирует по пульсу достаточность нагрузки.
Лечебная физкультура показана людям, страдающим какими-либо заболеваниями. Если говорить о сердце, то она имеет целью:
- улучшить регенерацию тканей после инфаркта;
- укрепить связки позвоночника и устранить возможность защемления околопозвоночных сосудов;
- «подстегнуть» иммунитет;
- восстановить нервно-эндокринную регуляцию;
- обеспечить работу вспомогательных сосудов.
 ЛФК назначают врачи, комплекс лучше осваивать под наблюдением специалистов в санатории или лечебном заведении
ЛФК назначают врачи, комплекс лучше осваивать под наблюдением специалистов в санатории или лечебном заведении
Лечение препаратами назначается в соответствии с их механизмом действия.
Для терапии в настоящее время имеется достаточный арсенал средств:
- снимающих аритмии;
- улучшающих метаболизм в кардиомиоцитах;
- усиливающих питание за счет расширения венечных сосудов;
- повышающих устойчивость к условиям гипоксии;
- подавляющих лишние очаги возбудимости.
С сердцем шутить нельзя, экспериментировать на себе не рекомендуется. Лечебные средства способен назначить и подобрать только врач. Чтобы как можно дольше не допустить патологических симптомов, нужна правильная профилактика. Каждый человек может помочь своему сердцу, ограничив прием алкоголя, жирной пищи, бросив курить. Регулярные физические упражнения способны решить множество проблем.
Как можно определить на ЭКГ, что это СРРЖ
Определить наличие СРРЖ у человека, как уже говорилось, можно при помощи ЭКГ. К основным признакам СРРЖ на ЭКГ у взрослого человека относятся следующие:
- Элевация (увеличение) сегмента ST над проходящей изолинией.
- Наличие на сегменте ST уходящей вниз линии.
- Значительное возрастания амплитуды зубца R в области грудных отведения, при котором полностью пропадает либо значительно уменьшается зубец S на ЭКГ.
- Точка J (в которой QRS переходит до сегмента ST) начинает возрастать выше изолинии, на которой находится нисходящее колено зубца R.
- В некоторых случаях на нисходящем зубце R возникает целая волна J, которая больше похожа по внешнему виду на зазубрину.
- Увеличение размера и протяженности ORS.
Следует отметить, говоря о признаках СРРЖ на ЭКГ, что этот показатель указывает на развитие реполяризации желудочков ранней стадии. Рассмотреть их можно более точно при низкой частоте сокращений сердца.
Ход и диагностика воспаления сердечной мышцы
Миокардит может иметь молниеносный, острый, подострый или хронический характер. В случае молниеносного хода развития болезни, происходит быстрое нарастание сердечных симптомов. Это может привести к кардиогенному шоку, то есть группе симптомов, связанных с острой гипоксией ключевых органов, в сравнительно короткое время. Молниеносная форма дисфункции миокарда заканчивается либо самоизлечением, либо смертью человека.
Острое воспаление сердечной мышцы характеризуется менее очерченными начальными сердечными симптомами, медленным ростом их интенсивности и высокой вероятностью развития осложнений, в частности, дилатационной кардиомиопатии. Хронический миокардит имеет симптомы похожие на дилатационную кардиомиопатию – увеличение камер сердца, нарушение активных сокращений, а, следовательно, сердечная недостаточность, которая прогрессирует. Если произойдет развитие дилатационной кардиомиопатии, то шанс на выживание в последующие пять лет при отсутствии соответствующего лечения составляет 50%.
Худший прогноз имеет место у пациентов с хронической или подострой формой миокардита. Эта форма заболевания часто ассоциируется с постоянным присутствием в сердечной мышце вируса, с которым организм не в состоянии бороться, а хронический воспалительный процесс способствует постепенной и прогрессирующей деградации сердца. Ибо противовирусные антитела, кроме уничтожения самого вируса, разрушают белки сердечной мышцы. Распад инфицированных клеток в сердце вызывает дальнейшую выработку антител. Это приводит к образованию порочного круга, в результате чего появляются повреждения сердца, препятствующие его дальнейшей работе.
Лучшие прогноз даёт бессимптомный миокардит, который на ЭКГ напоминает «свежий» инфаркт миокарда. В таких случаях дифференциация происходит на основании коронарографии, то есть рентгена артерий сердца с контрастом. Правильный образ артерий указывает на мягкую форму миокардита, в ходе которого, если не происходит усугубления заболевания, нарушения сократимости проходят, как правило, спонтанно и больной поправляется.
Кроме того, большинство больных, которых коснулась молниеносная или острая форма воспаления сердечной мышцы выздоравливают, как правило, после удаления инфекции, являющейся причиной миокардиат, если не дойдет до внезапной смерти в ходе болезни. Однако, сердце человека, перенесшего молниеносную или острую форму миокардита, не возвращается к полной исправности.
Особенно тяжело приходится лицам, которые курят сигареты. Они отличаются более высокой смертностью и повышенным риском инфаркта во время воспаления. Так же лица, употребляющие некоторые наркотики, особенно кокаин, находятся в группе риска тяжелого течения заболевания.
Чтобы точно найти и распознать болезнь, применяются такие исследования, как:
- анализы крови – у большинства пациентов можно наблюдать повышенную скорость оседания. В морфологической картине виден лейкоцитоз, то есть увеличенное число белых кровяных клеток – лейкоцитов, как правило, с преобладанием нейтрофилов. Если причиной миокардита является инфекция, естественно, будет обнаружена эозинофилия, то есть повышенная концентрация эозинофилов.
- электрокардиография – изображение ЭКГ у больных с воспалением сердечной мышцы, как правило, ненормально: видна аритмия, нарушение проводимости и другие изменения.
- эхокардиография – используется в основном для диагностики молниеносного воспаления сердечной мышцы. При этом виден нормальный диастолический объем, но и значительное ухудшение сократимости и утолщение стенки левого желудочка.
- рентгеновское исследование – показывает кардиомегалию, что связано с более продвинутой стадией воспаления сердечной мышцы. Кроме того, при расстройствах кровообращения, может быть видна жидкость в обоих легких.
- магнитный резонанс – позволяет обнаружить опухоль сердца и локализацию очага воспаления, что может облегчить диагностику и проведение биопсии.
- эндомиокардиальная биопсия – получают фрагмент ткани миокарда в целях обнаружения возможного некроза кардиомиоцитов и воспаления. Однако, биопсия не всегда обнаруживает существующее воспаление в области сердца, поэтому ее отрицательный результат не означает отсутствия воспаления.
Профилактика
Профилактика болезней сердца — укрепление сердечной мышцы. Ее постоянная работа снабжает нас жизненной силой и обеспечивает деятельность всего организма.
Слабая сердечная мышца свидетельствует о гипертонии или гипотонии, артериальной болезни. Нужно знать, что большая часть болезней сердца протекает бессимптомно.
Для того чтобы укрепить сердечную мышцу, необходимо внедрять в свою жизнь умеренные занятия физической культурой. Это необязательно походы в спортзал или занятия бегом, хотя такие мероприятия положительно действуют на организм в целом.
Необходимы щадящие сердце нагрузки: это может быть ходьба, велосипед, посещение бассейна. Особенно хорошо укрепляет мышцы сердца именно плавание.
Чтобы укрепить мышцу, нужно больше ходить. Гулять необходимо каждый день. Пусть у вас это войдет в привычку. Наденьте удобную обувь, комфортную одежду и прогуляйтесь. Эта мелочь поможет значительно укрепить здоровье. Если вы молоды и живете на верхних этажах, откажитесь от лифта, поднимайтесь по лестнице.
Упражнения для сердца должны быть щадящими. Воздержитесь от прогулок или упражнений, если на улице жарко. Если есть возможность, лучше позанимайтесь дома, под кондиционером.
Что такое гипертрофия сердца?
Последствием является гипертрофия миокарда, осложнение, которое может развиться в ходе многих заболеваний. В случае сердечно-сосудистых заболеваний чаще всего это результат сердечной нагрузки. Гипертрофия миокарда в основном поражает левый желудочек, хотя гипертрофические изменения могут влиять на обе камеры. Гипертрофия правого желудочка упоминается в медицинской литературе как легочное сердце. Здесь изменения в клетках сердечной мышцы вызваны респираторными заболеваниями.
Трудно четко определить единственную правильную массу сердца и его размер. Эти параметры различны по отдельности. Размер и вес сердца зависят от возраста и пола.
Лечение гипертрофии сердца
должно быть причинным — в первую очередь, лечение должно быть направлено на лежащие в основе морфологические изменения в миокарде. В фармакологическом лечении важны ангиотензинпревращающие ферментные ингибиторы ангиотензина и антагонисты рецепторов ангиотензина II (так называемые сартаны), к которым назначают действие ингибирования гипертрофии левого желудочка миокарда.