Пиелонефрит у детей: симптомы, диагностика, лечение
Содержание:
Классификация недуга
Особенности клинической картины и длительность течения определяют острый и хронический характеры заболевания.
Для острой формы ПН характерны активное течение, а также полное исчезновение симптомов в течение 2-4 месяцев от начала процесса. Это должно подтверждаться также лабораторными исследованиями.
Хронический характер диагностируется, если симптомы наблюдаются более полугода, и имеются рецидивы.
Этот вид заболевания может протекать с повторяющимися обострениями и периодами ремиссии – рецидивирующее течение.
Латентная (скрытая) форма патологии наиболее опасна, так как незаметный процесс может привести к необратимым изменениям почечных тканей. Этот вид заболевания чаще всего выявляют при просмотрах в школах и детских садах.
Физиопатология разделяет ПН на первичный и вторичный. При первичном виде заболевание развивается в органе, не затронутом патологическими изменениями, то есть сами почки здоровы.
При вторичном ПН наблюдаются дефекты почки, нарушения мочеиспускания, которые приводят к обструктивному или не обструктивному пиелонефриту.
Симптомы пиелонефрита
У детей пиелонефрит начинается с резкого повышения температуры до 38°-38.5°С, возникновения озноба. Кроме повышенной температуры, появляются и другие симптомы общей интоксикации организма продуктами жизнедеятельности бактерий, такие как головная боль, потеря аппетита, тошнота, рвота. Ребенок становится сонливым и вялым.
Температура может держаться несколько дней, но при этом отсутствуют признаки простуды (насморк, боль в горле, кашель).
Возникают частые позывы к мочеиспусканию, однако выделение мочи при пиелонефрите является скудным. Моча мутнеет, цвет ее становится более интенсивным, появляется крайне неприятный запах. При опорожнении мочевого пузыря возникает боль. Характерно то, что у здорового ребенка основная часть мочи выделяется в дневное время, а при пиелонефрите учащается ночное мочеиспускание, возникает недержание мочи.
Дети обычно жалуются на колющую или ноющую боль в пояснице, а иногда и в нижней части живота. У больного появляются отеки под глазами (особенно после сна). Повышается артериальное давление, учащается сердцебиение.
Острый пиелонефрит
Острый пиелонефрит развивается у детей в несколько стадий.
На 1 стадии в почках образуются мелкие инфильтраты (гнойнички). На этом этапе антибиотики могут легко справиться с инфекцией, главное, вовремя начать терапию.
На 2 стадии происходит слияние инфильтратов и образование очага воспаления диаметром до 2 см. Таких очагов может быть несколько.
Для 3 стадии пиелонефрита характерно слияние отдельных очагов и возникновение обширного гнойного абсцесса. При этом происходит разрушение паренхимы почки, которое сопровождается возрастанием температуры до 40°-41°С, тяжелыми симптомами отравления организма и болями в пояснице. Боль усиливается, если слегка постучать по спине в области почек, ощущается сильнее при движении, подъеме тяжелых предметов. Она возникает также под нижними ребрами.

Если гнойник прорывается, его содержимое попадает в брюшную полость. Развивается заражение крови, что чаще всего приводит к летальному исходу.
Предупреждение: При повышении температуры у ребенка на фоне отсутствия простудных проявлений необходимо обязательно повести его к педиатру или детскому урологу, чтобы сделать анализ мочи и незамедлительно начать лечение.
Хронический пиелонефрит
В период ремиссии пиелонефрита боль, повышенная температура и другие симптомы отсутствуют. Температура не поднимается выше 37.5°С. Но ребенок быстро устает, становится нервным. У него бледная кожа. Возможно появление тупой боли в спине.
Хроническое воспаление почки может стать причиной появления тяжелых осложнений здоровья ребенка в будущем. Последствием хронического пиелонефрита у детей становится нефросклероз («сморщенная почка») – атрофия почечной ткани из-за нарушения кровообращения и гипоксии, замещение ее соединительной тканью, образование рубцов.
Может возникнуть хроническая почечная недостаточность (нарушение способности почек к фильтрации крови и выделению мочи). С возрастом развивается гипертония, сердечная недостаточность.
Особенности симптомов у грудных детей
Первым признаком заболевания младенца пиелонефритом может служить повышение температуры при отсутствии признаков ОРВИ. Одновременно можно наблюдать изменение характера мочеиспускания.
Малыш мочится либо слишком редко, либо очень часто и много. В момент мочеиспускания он плачет. Его моча мутнеет, становится темной, в ней может появиться кровь. Больные дети постоянно капризничают, плохо спят, плохо едят, часто срыгивают.
Лечение

Важно вовремя начать лечение пиелонефрита у детей. От этого зависит вероятность осложнений
Последствия воспаления почек могут быть такими:
- нефрит;
- карбункул почки;
- паранефрит;
- пионефроз;
- сепсис;
- нефросклероз;
- хроническая почечная недостаточность;
- артериальная гипертензия.
Лекарственные средства может назначить только лечащий врач. Самолечение недопустимо. Основой лечения пиелонефрита независимо от характера течения является антибактериальная терапия.
Острой формы
Лечение острого пиелонефрита у детей обязательно включает антибактериальные и жаропонижающие препараты. Важен постельный режим, обильное питье и растительно-белковая диета
Во время приступа важно нормализовать отток мочи, в некоторых случаях устанавливается катетер
Среди диуретиков для детей следует отдать предпочтение Фуросемиду и Спиронолактону. Можно использовать натуральные мочегонные средства, например, отвар укропа, девясила, овса, клевера или кукурузных рылец.
Совместно с антибиотиками назначаются антигистаминные средства, НПВС, а также иммунокорректоры.
Антибиотики при пиелонефрите:
- Цефуроксим.
- Цефпиром.
- Амоксициллин.
- Амикацин.
- Гентамицин.
Курс длится 5-10 дней. После антибиотикотерапии назначаются уросептики, например, Налидиксовая кислота или Нитрофурантоин.
Продолжительность лечения составляет 1-3 месяца. После выздоровления необходимо продолжительное время избегать предрасполагающих факторов и соблюдать диетическое питание.
Хронического пиелонефрита
Лечение хронического пиелонефрита у детей в период обострения схоже с терапией острой формы. Во время ремиссии следует проходить курсы фитотерапии, принимать мочегонные сборы. Полезен массаж, ЛФК, можно посещать физиотерапевтические процедуры в условиях санатория.
Для предупреждения обострений важна растительно-белковая диета при пиелонефрите у детей. Основные принципы:
- пить много жидкости (щелочная минеральная вода, молоко, морсы);
- употреблять фрукты и овощи, обладающие мочегонным действием, например, огурцы, дыни, арбузы;
- исключить раздражающую пищу (соленую, острую, жирную, жареную, соленья и маринады);
- готовить еду на пару, варить или тушить;
- отказаться от колбасных изделий и концентрированных мясных бульонов;
- в достаточном количестве употреблять белковую пищу.
Диетическое питание уменьшает нагрузку на почки.
Диагностика и дифференциальная диагностика
На приёме детский нефролог оценит внешний вид кожи, отёчность лица. Прощупает область поясницы, лёгкими движениями постучит ребром ладони по боковым частям спины (перкуссия почек). Если возникнет боль или неприятные ощущения — это насторожит врача.
Подобный признак называют положительный симптом Пастернацкого, и говорит он о наличии воспаления в почке. Но главные методы диагностики — это инструментальные обследования и специфические анализы. Диагноз ставят прежде всего по результатам лабораторных исследований. Потребуются:
- клинические анализы мочи и крови — наличие лейкоцитоза укажет на воспаление;
- биохимия крови (присутствие белка, фибриногена, мочевины — аномальные признаки);
-
анализ мочи по Нечипоренко (берётся только средняя струя) на обнаружение белка и его фракций, кристаллов и солей мочевой кислоты;
- тест на концентрационную способность почек по Зимницкому — в течение суток делают забор мочи каждые 3 часа;
- изучение осадка мочи на степень бактериурии (в норме моча стерильна);
- антибиотикограмма мочи — определение реакции возбудителя на разные виды антибактериальных препаратов;
- исследование крови на иммуноглобулины А, микозы, вирусы — проводят в качестве дополнительных анализов, если врач видит необходимость.
В норме белок в моче может содержаться в ничтожных количествах, практически его там быть не должно, как и мочевины в крови. Таким образом, можно проследить патологические тенденции нарушения выделительной функции почек.
С помощью инструментальных методов возможно оценить степень функциональных изменений и деформации почек. Наиболее информативные урологические обследования:
-
ультразвуковое (УЗИ) — выявит воспаление почечной лоханки, покажет размеры и очертания почек, мочевыводящих путей, возможную асимметрию очагов;
-
экскреторная урография — рентгенологический метод с применением контрастного вещества, покажет качество его выделения почкой. Это способ оценки функциональной работы органа;
- компьютерная томография (КТ) — томограф на основе рентгеновских лучей и благодаря разнице в плотности тканей осуществляет послойные трёхмерные снимки внутренней структуры любой части органа;
- радиоизотопное исследование — основано на введении в вену радиоизотопного средства и затем отслеживания его содержания в почках с использованием специальной гамма-камеры. Процедура не более опасна, чем обычный рентген, тем не менее от неё рекомендуют воздержаться детям до года;
- функциональное тестирование — проверка скорости и объёма мочеиспускания за единицу времени и др.
Хронический пиелонефрит у детей во время обострения имеет общие черты с такими заболеваниями, требующими дифференциальной диагностики:
- воспаление мочевого пузыря (цистит);
- паренхиматозный нефрит;
- гломерулонефрит;
- туберкулёз почки.
При постановке диагноза доктор учитывает совокупность клинических проявлений, данные опроса и осмотра ребёнка. Врач систематизирует жалобы, которые могут указывать на пиелонефрит. Таким образом, чтобы правильно определить заболевание нефролог или уролог должен учесть целый комплекс симптомов:
- признаки общей интоксикации;
- боль в области почек;
- нарушения мочеиспускания;
- изменения в анализах мочи: наличие нейтрофилов (белых лейкоцитов), белковых фракций, бактериальных возбудителей;
- деформации чашечно-лоханочных структур;
- функциональные нарушения.
В педиатрии обострение хронического пиелонефрита может напоминать симптомы «острого живота», кишечных и дыхательных инфекций. Характерным отличительным признаком заболевания считается односторонность патологического процесса или его асимметрия.
Симптомы пиелонефрита
За здоровьем маленьких детей нужно следить особенно тщательно, так как они еще до конца не могут осознать и рассказать о том, что их беспокоит. Когда в детском организме развивается пиелонефрит, то у ребенка появляются следующие симптомы:
- снижается масса тела или отсутствует его повышение,
- наблюдается плохой аппетит или он полностью отсутствует,
- происходят частые позывы к мочеиспусканию,
- появляются болевые ощущения, а также жжение в процессе мочеиспускания,
- повышается температура тела, которая не сопровождается никакими дополнительными симптомами, свидетельствующими о простудном заболевании,
- наблюдается изменение цвета мочи, а также ее помутнение или примеси в ней слизи или крови.
Все перечисленные выше симптомы являются общими. Для постановки более точного диагноза и выявления формы патологии следует обратиться за помощью к врачу, который после тщательного осмотра назначит ряд дополнительных исследований не только для того чтобы подтвердить или опровергнуть свои предположения.

Что касается признаков, которые свидетельствуют о развитии острой формы заболевания, то они заключаются в следующем:
- температура тела повышается до 38 градусов,
- появляются лихорадочные состояния,
- признаки интоксикации, такие как синяки под глазами, бледность кожных покровов, вялость и быстрая утомляемость,
- изменение консистенции, цвета и запаха урины,
- появление сильно выраженных болевых ощущений в области живота.
У грудничка симптомы пиелонефрита имеют большую выраженность и проявляются следующими признаками:
- температурой тела, которая достигает сорока градусов,
- беспокойством в процессе мочеиспускания,
- отказом от грудного молока или смеси,
- покраснением кожных покровов перед каждым мочеиспусканием,
- постоянным плачем и раздражительностью без видимых на то причин,
- частыми сращиваниями и рвотными рефлексами.

В том случае если острая форма пиелонефрита своевременно не диагностирована или заболевание не вылечено до конца, то тогда патология может перейти в хроническую стадию. Пиелонефрит у ребенка считается хроническим в том случае, если он протекает более одного года и в этот период 2 или более, раз проявлялись эпизоды обострения. Такой патологический процесс отличается тем, что симптомы, свидетельствующие о заболевании, с периодичностью пропадают и появляются снова. Хроническая форма также отличается тем, что в период ремиссии даже по результатам исследований могут не выявляться отклонения. Если такая форма заболевания вовремя не будет лечиться, то у ребенка будут систематически проявляться следующие признаки:
- снижение успеваемости в школе,
- слабость и быстрая утомляемость,
- задержка психомоторного и физического развития,
- раздражительность и необоснованная агрессия.
При появлении первых симптомов пиелонефрита у ребенка следует посетить врача незамедлительно. Это нужно для того чтобы своевременно диагностировать развивающийся патологический процесс в организме и подобрать комплексное и эффективное лечение.
Методика проведения лечения
Лечить пиелонефрит у маленьких детей можно только в стационарных условиях. При этом крайне рекомендуется поместить ребенка в узконаправленное медицинское учреждение, специализирующееся на урологических или нефротических заболеваниях. Только при стационарном лечении больного у врачей есть возможность регулярно отслеживать весь процесс, проводить необходимые исследования, оперативно изменять терапевтический курс. Лечение пиелонефрита у детей раннего возраста включает несколько обязательных мероприятий.
Требуется обязательное соблюдение постельного режима для детей с повышенной температурой и болью в животе. Как только температура тела нормализуется, а болевые ощущения стихнут, пациента можно переводить на палатный режим (ребенку разрешено передвигаться по комнате). Вскоре при успешном проведении терапии пациента переводят на общий режим, включающий ежедневные прогулки на свежем воздухе (продолжительностью до одного часа) по больничной территории.
Ребенку следует соблюдать определенную диету. Пищевой рацион должен быть построен таким образом, чтобы минимизировать воздействие на почки и при этом налаживать процессы обмена веществ в организме.

Терапия антибактериальными медикаментозными средствами является самым главным элементом всего лечебного курса пиелонефрита. Медикаментозное лечение осуществляется в 2 этапа. До получения результатов посева мочи на восприимчивость к антибиотикам используются лекарственные средства, обладающие широким спектром воздействия. После того как врачам удастся выявить возбудителя болезни и установить, какие лекарства воздействуют на него сильнее всего, препараты широкого спектра отменяются и им на замену назначают антибиотики узконаправленного действия. Антибактериальная терапия длится на протяжении четырех недель. При этом следует менять вид лечащего средства спустя каждые 6–10 суток.
Проводится терапия с помощью уроантисептиков. Эти препараты способствуют обеззараживанию мочевыводящих путей. Они не являются антибиотическими средствами, но, несмотря на это, способны останавливать патогенные бактерии и не давать им попадать внутрь организма ребенка. Курс приема подобных препаратов составляет от одной до двух недель.
Кроме антибиотиков и уроантисептиков больным назначаются жаропонижающие, спазмолитики, средства с антиоксидантными свойствами, витаминные комплексы, противовоспалительные препараты. Полностью вылечить болезнь у ребенка возможно за 1–2 месяца стационарной терапии.
Профилактика пиелонефрита у детей, уже перенесших эту болезнь, крайне важна. Даже если заболевание давно излечено, всегда есть вероятность рецидива. В качестве превентивных мер родители должны показывать своих детей нефрологу хотя бы 1 раз в 2 месяца. Врач даст индивидуальные рекомендации и при необходимости назначит ребенку профилактическое лечение с применением антибиотических средств.
Что это такое?
Пиелонефрит — заболевание, при котором нарушается выделительная функция почек. Данная патология может развиться в любом возрасте: как у грудничка, так и у взрослого и подростка. У совсем маленьких малышей часто пиелонефрит протекает совместно с циститом, что дало основание врачам использовать термин «инфекция мочевыводящих путей». Использование данного термина признают не все специалисты, однако, он до сих пор существует в детской урологической практике.
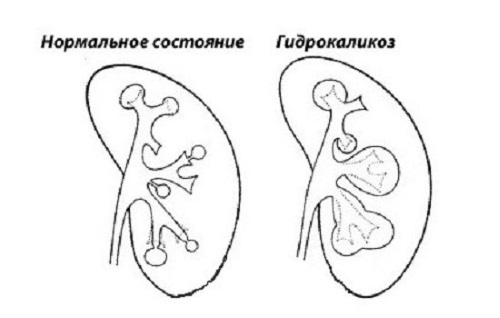
При пиелонефрите у малышей повреждается чашечно-лоханочная система и прилежащие к ней участки почечной ткани. Почечные лоханки — это структурные образования в почке, необходимые для накопления и дальнейшего отведения выработанной мочи. В норме они имеют вид воронки. При пиелонефрите почечные лоханки изменяют свою первозданную форму и становятся весьма расширенными.
По статистике, зарегистрированные формы пиелонефрита начинают регистрировать у малышей уже в возрасте 6 месяцев. Более ранние случаи заболевания встречаются крайне редко, поэтому они считаются статистически не значимыми. Девочки болеют пиелонефритом несколько чаще, чем мальчики. Эта особенность обусловлена наличием у них более короткого мочеиспускательного канала, что способствует более интенсивному распространению инфекции.
К развитию воспаления в почках у малышей может привести воздействие разнообразных причинных факторов. Если причина пиелонефрита достоверно установлена, то такая форма заболевания называется вторичной, то есть развившейся в результате какого-то определенного действия внешних или внутренних причин. Для устранения неблагоприятных симптомов в этом случае требуется сначала проведение лечения основной патологии.
Первичный пиелонефрит — это патологическое состояние, которое возникает по неизвестной причине. Такие формы встречаются у каждого десятого малыша. Лечение первичного пиелонефрита — симптоматическое.
Для нормализации самочувствия ребенка используются различные медикаментозные средства, которые назначаются комплексно.
Вторичные пиелонефриты могут быть вызваны:
- Вирусными инфекциями. Виновниками заболевания довольно часто являются аденовирусы, вирусы Коксаки, а также ECHO – вирусы. Пиелонефрит в этом случае возникает, как осложнение вирусной инфекции. Длительность инкубационного периода таких форм заболеваний составляет обычно 3-5 дней. В некоторых случаях болезнь может иметь латентное течение и активно не проявляется.
- Бактериальными инфекциями. К наиболее частым возбудителям относятся: стафилококки, стрептококки, кишечная палочка, токсоплазма, уреаплазма, синегнойная палочка и другие анаэробы. Течение заболевания в этом случае достаточно тяжелое и протекает с выраженными симптомами интоксикации.
Для устранения неблагоприятных симптомов требуется назначение антибиотиков, обладающих уросептическим действием.
Пиелонефрит — это воспаление в почках, вызываемое инфекцией. Поражается чашечно-лоханочная система, канальцы почек и почечная ткань. Лоханка представляет собой воронкообразный резервуар, формирующийся в результате слияния больших почечных чашечек, и служит для накопления мочи, которая затем поступает в мочевой пузырь.
Канальцы – это небольшие трубочки, фильтрующие мочу, а почечная ткань – это ткань органа, заполняющая пространство между основными структурами. Воспаление начинается после попадания в почки инфекции и у детей это одно из наиболее часто встречаемых заболеваний, стоящее на втором месте после болезней дыхательных путей.
Лечение пиелонефрита
Лечение пиелонефрита у детей зачастую проходит под руководством детского уролога или нефролога. Девочкам может понадобиться консультация детского гинеколога.
Когда проведенные исследования подтверждают диагноз «пиелонефрит», врач назначает ребенку лечение. Его цель — нейтрализация возбудителя заболевания, восстановление работы органов мочевой системы, предупреждение возможного рецидива болезни.
В списке прописанных лекарств обязательно будут антибиотики — ничем другим пиелонефрит не лечится.
Выбор препарата и определение длительности курса его приема осуществляется исключительно доктором. Если болезнь протекает в тяжелой форме, ребенку может понадобиться комбинированная антибактериальная терапия. Обычно при пиелонефрите антибиотики принимают продолжительным курсом — это помогает избежать рецидивов и возможных осложнений болезни. После получения результатов бакпосева мочи доктор может корректировать лечение, назначенное ранее.
Помимо основного препарата, ребенку могут прописать уросептики, бактериофаги и пробиотики (для нейтрализации микроорганизмов, устойчивых к используемым препаратам), фитотерапию (лечение травами с противовоспалительным и антисептическим эффектом).
Лечение пиелонефрита зачастую проводится в стационаре — этот момент зависит от тяжести протекания заболевания. В любом случае, маленький пациент должен строго соблюдать постельный режим, хотя бы на протяжении первой недели болезни
Важно, чтобы ребенок мочился каждые два-три часа, а также следил за чистотой своих наружных половых органов
Доктор, вероятно, порекомендует малышу диету. Детское меню будет исключать продукты с высоким содержанием белка и экстрактивных веществ (бульоны, жареные и острые блюда, копчености, пряности)
Важно регулировать количество соли в рационе ребенка. Он обязательно должен соблюдать питьевой режим
Объем употребляемой малышом жидкости ограничивается в случае, если у него нарушен отток мочи.
Этиология и патогенез
Основные причины хронического пиелонефрита у детей:
-
аномалии развития мочевыделительной системы, часто врождённые — сюда относят пузырно-мочеточниковый рефлюкс (ПМР), недоразвитость структур почки (тканей, лоханки, чашечек, сосудов), короткую интрамуральную (внутристеночную) часть мочеточника. ПМР — это частичный обратный заброс отстоявшейся и насыщенной микроорганизмами мочи из пузыря в мочеточник во время мочеиспускания, обусловленный врождённой или приобретённой клапанной недостаточностью. Как результат — инфекция из нижних отделов мочевых путей распространяется на почки;
- наличие особо вирулентной бактериальной флоры у ребёнка — ряд микробов обладает механизмами быстрого заражения и хорошей приспособляемости к внутренней среде мочевыделительной системы. Такие микроорганизмы могут выживать продолжительное время даже в условиях лекарственной терапии. Примером являются так называемые протопласты и L-формы бактерий. Видоизменяясь под действием антибиотиков, они теряют полностью или частично свою клеточную стенку. Но способны позднее её восстанавливать, вызывая рецидивы воспаления;
- хронические инфекционные очаги в организме — такие относительно безобидные инфекции, как тонзиллит, кариес зуба, гайморит, а также тяжёлые заболевания, как остеомиелит (гнойное воспаление костной ткани), опасны попаданием гнилостных бактерий в кровяное русло и очистительную систему организма — почки;
- нейрогенный мочевой пузырь — врождённая аномалия или приобретённый дефект вследствие травмы нижних отделов позвоночника, заключается в неадекватной реакции мочевого пузыря на нервные импульсы. В результате происходит неполное его опорожнение, недержание или, наоборот, задержка мочи. Всё перечисленное приводит к благоприятным условиям для развития инфекционного процесса;
- склонность к запорам и образованию каловых камней — каловые массы давят на органы мочевыделительной системы, способствуя застою. Кроме того, создаются благоприятные условия для попадания бактерий из кишечника в почки через лимфатические сосуды;
- внутриутробная инфекция или нарушение внутриутробного развития — любое страдание плода во время вынашивания может стать причиной заболевания после рождения: внутриутробное кислородное голодание — гипоксия, а также моча самого малыша, если имеются проблемы с опорожнением.
Помимо причин, непосредственно вызывающих длительное воспаление, существуют также некоторые предрасполагающие факторы, способные косвенно влиять на патогенез процесса:
-
нарушение правил гигиенических процедур — неправильное подмывание девочек (сзади наперёд) чревато колонизацией кишечными бактериями наружных отделов мочеполовой системы ребёнка и последующим их проникновением в верхние отделы мочевыделительного тракта. У девочек уретра более короткая и широкая, чем у мальчиков, а это облегчает и ускоряет проникновение бактерий. Сюда же относится длительное пребывание ребёнка в одном и том же подгузнике;
- наследственность — не у всех людей почечные ткани одинаково реагируют на проникновение в них инфекционного агента. Генетически может передаваться склонность к рубцеванию или фиброзу, когда в ответ на воспаление происходит замена здоровых активных клеток органа на бесполезную, с функциональной точки зрения, соединительную ткань;
- снижение иммунитета — ослабленная защитная реакция способствует тому, что организм должным образом не реагирует на инфекцию, позволяя ей «тлеть» и медленно разрушать орган изнутри, оставаясь длительное время незамеченной;
- частый приём обезболивающих препаратов, оказывающих раздражающее действие на почки (лекарства, содержащие фенацетин: Аскофен, Седалгин, Фенальгин и др.) — несмотря на отсутствие доказательств прямого нефротоксического эффекта, длительный приём таких средств провоцирует явление т. н. анальгетических нефропатий. Выражены они в дегенеративных изменениях и некрозе тканей.