Пиелонефрит. причины, симптомы и лечение
Содержание:
- Диагностические мероприятия
- Что делать, чтобы не болеть?
- Профилактика и прогноз
- Клинические проявления
- Терапевтическое лечение
- Когда необходимо хирургическое вмешательство?
- Гнойный пиелонефрит: МКБ-10 и основные характеристики
- Классификация заболевания
- Народные методы лечения
- Классификация
- Приводящие к воспалению почек факторы риска
- Причины развития патологии
- Терапевтическое лечение
- Причины заболевания
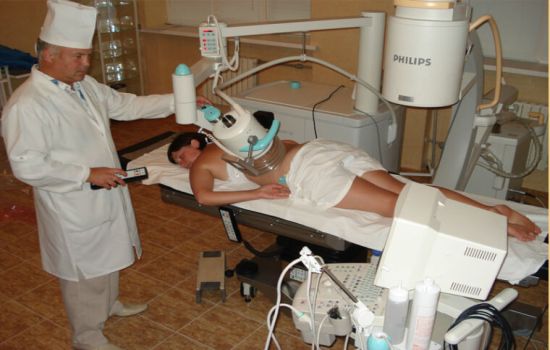
- Инструментальная диагностика пиелонефрита
- Возможная профилактика воспаления почек
- Код болезни по МКБ 10
- Особенности лечения заболевания
- Профилактика
- Профилактика
- Диагностика заболевания
- Причины развития патологии
- Симптомы заболевания
- Этиология и патогенез
Диагностические мероприятия
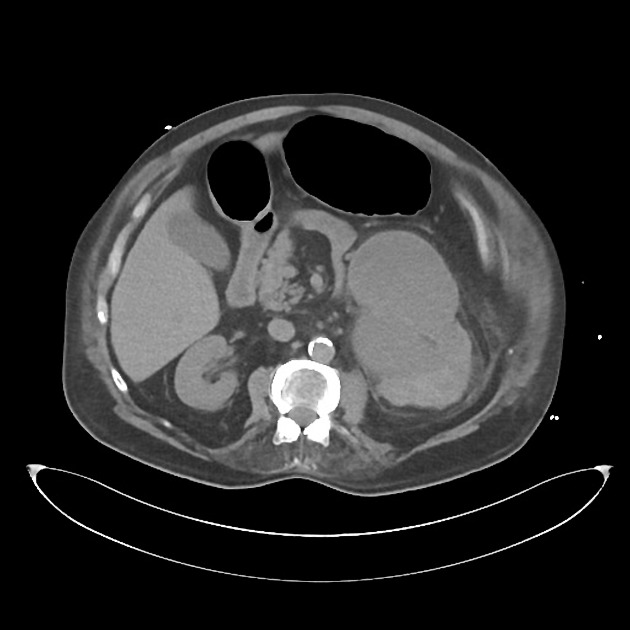
Гнойный пиелонефрит — заболевание, которое нужно диагностировать как можно раньше. Как правило, после общего осмотра и сбора анамнеза врач отправляет пациента на дополнительные исследования.
- Информативным является лабораторный анализ мочи — на фоне воспалительного процесса повышается уровень белка. Также в моче появляются эритроциты и лейкоциты.
- Анализ крови подтверждает наличие очагов воспаления в организме.
- Проводится УЗИ почек, а также урография (в том числе и контрастная).
- Наиболее информативной является магнитно-резонансная томография.
- Иногда дополнительно проводится ангиография — это позволяет оценить кровоснабжение почек.
Что делать, чтобы не болеть?
Несложные советы помогут предупредить развитие патологии или не заболеть повторно
Ввиду того, что острое гнойное заболевание почек ведет к таким последствиям, как полное разрушение органа, почечно-печеночная недостаточность, кровотечение, инфицирование жизненно-важных органов, анемия и прочим неприятностям, необходимо принимать профилактические меры.
Несложные советы помогут предупредить развитие патологии или не заболеть повторно:
- тщательная санация любых очагов воспаления;
- своевременное обращение к доктору;
- контроль уровня сахара, холестерина в крови;
- контроль общего состояния организма;
- диета, причем не только питания, но и питья.
Безусловно, придется изменить свой образ жизни, например, начать больше двигаться, перестать злоупотреблять сладостями и копчениями. Однако если диагноз пиелонефрит уже поставлен, пренебрегать собственным здоровьем уже нельзя, иначе все это может закончиться намного хуже, чем приступ гнойного острого пиелонефрита.
Профилактика и прогноз
Несвоевременно начатая терапия гнойного пиелонефрита может иметь следующие последствия:
- развитие хронической формы, не поддающейся терапии;
- нарастание почечной недостаточности;
- нефросклероз почки.
Профилактические мероприятия заболевания заключаются в элементарных правилах личной гигиены, закаливании и укреплении защитных функций организма. Кроме того, придерживаться здорового питания, избегать стрессовых ситуаций, переутомления и обязательно следить за состоянием здоровья и вовремя обращаться за врачебной помощью к специалисту.
Клинические проявления
Основные проявления сходны с характеристиками острого обструктивного пиелонефрита. Заподозрить переход воспаления в фазу гнойного (необратимого, деструктивного) позволяет утяжеление течения заболевания.
- Длительные (от недели и больше) подъемы температуры.
- Сохранение или усиление болевого синдрома, приступы почечной колики.
- Увеличение интоксикации (головных болей, слабости, тошноты, одышки, нарушения сознания).
- Развитие почечной недостаточности — задержка жидкости, отеки.
При распространении инфекционного воспаления на близлежащие органы возможны симптомы острого живота.
Терапевтическое лечение
Лечение гнойного пиелонефрита почек обязательно включает в себя прием антибиотиков, поскольку воспалительный процесс всегда связан с активностью тех или иных бактерий. В данном случае применяются такие препараты, как «Амоксициллин», «Цефтазидим», «Гентамицин», «Офлоксацин». Могут быть применены как таблетки, так и растворы для внутримышечного/внутривенного введения.
Стоит отметить, что при подобной форме пиелонефрита требуется длительная терапия. Пациенты, как правило, принимают антибиотики на протяжении 4-6 недель, причем в первое время требуется прием максимальных доз. Решение о прекращении антибактериальной терапии принимает врач исходя из результатов анализов.
Иногда в схему лечения включаются противогрибковые препараты, в частности «Нистатин», «Леворин» (бактериальная инфекция нередко осложняется грибковой). Применяются антигистаминные препараты, комплексы витаминов, противовоспалительные средства и прочие вспомогательные лекарства.
Когда необходимо хирургическое вмешательство?
Гнойный пиелонефрит — тяжелое заболевание. К сожалению, хирургическое вмешательство в данном случае неизбежно. Во время процедуры врач рассекает фиброзную капсулу, после чего тщательно осматривает ткани почки, проверяет на наличие гнойных полостей. Абсцессы нужно вскрыть, вычистить от гнойных масс и тщательно обработать дезинфицирующими средствами и антибиотиками.
Поскольку процесс заживления сопряжен со скоплением гноя и серозной жидкости, то устанавливается временный дренаж. Для отвода мочи хирург поставит специальную трубку — нефростому. Дренажи удаляют после выздоровления пациента — свищи быстро заживают самостоятельно.
Кстати, образцы гноя нередко направляют на лабораторный анализ — исследование дает возможность точно определить возбудителя и подобрать эффективный антибиотик.
Гнойный пиелонефрит: МКБ-10 и основные характеристики
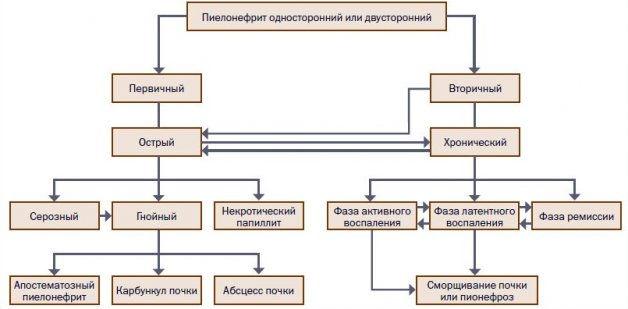
Для начала стоит разобраться с основной информацией о данной патологии. В некоторых случаях воспаление тканей почки сопряжено с образованием и скоплением гнойных масс — именно в этом случае врачи говорят об остром гнойном пиелонефрите. МКБ-10 относит данную патологию к группе тубулоинтерстициальных нефритов, которая обозначается кодом N10. Если возникает необходимость идентифицировать инфекционный агент, используют дополнительные коды — B95-B98.
Недуг, как правило, развивается на фоне активности бактерий. В большинстве случаев гнойный пиелонефрит поражает лишь одну почку, крайне редко регистрируются случаи двухстороннего воспаления.
Классификация заболевания
Различают три основные формы гнойного пиелонефрита:
- Апостематозный. В структуре паренхимы почки формируются мелкие гнойнички. Они поражают корковую поверхность органа. К обострениям апостематозной формы относятся: хронический процесс, развитие артериальной гипертензии, массивное действие бактериологических токсинов (шок). Все это может стать причиной летального исхода.
- Карбункул. Закупоривание конечных сосудов почек, что возникают из-за воспалений органа и становятся причиной очаговых поражений. Карбункулом называют гнойно-некротический очаг. Карбункул может образовываться путем слияния нескольких гнойников. Имеет вид выпуклости на почечной поверхности. Некротические ткани прорастают вглубь органа. Формируется как в единичном экземпляре, так и в множественном.
- Абсцесс почки. Самая редкая разновидность заболевания. Образовывается в местах скоплений клеточных элементов почки в следствие процессов разложения паренхимы на воспаленных участках. В некоторых случаях появлению абсцесса предшествует срастание нескольких гнойников. Эта форма заболевания опасна тем, что есть вероятность распространения абсцесса на зону почечной лоханки или вероятность прорыва в полость брюшины.
При наличии у больного хронической формы пиелонефрита с регулярными приступами обострений нагноение может формироваться в виде пионефроза. Характеризуется существенным уменьшением размеров почек.
Народные методы лечения
Сразу же стоит отметить, что применять любые средства народной медицины можно лишь с разрешения врача.
- Выраженными антисептическими и антибактериальными свойствами обладают плоды шиповника. 150 г свежих плодов (подойдут и замороженные) нужно выложить в литровую банку и залить кипятком, после чего накрыть крышкой и дать настоятся. Кстати, плоды лучше предварительно разрезать — так в настой попадет больше полезных веществ. Нужно пить по стакану средства 3-4 раза в сутки, после приема пищи.
- Положительно на состоянии выделительной системы и иммунитета скажется отвар из плодов брусники.
- При гнойном пиелонефрите также применяется отвар из травы зверобоя.
- Цветки ромашки обладают выраженными противовоспалительными свойствами — их можно заваривать вместо чая.
Вышеописанные лекарства не могут заменить полноценной медикаментозной терапии. Самолечение при столь серьезном заболевании недопустимо и неэффективно.
Классификация
Пиелонефрит гнойный бывает гематогенным и урогенным. В первом случае инфекция попадает в почки через кровь из других органов, в которых протекает воспалительный процесс. Во втором случае возбудители попадают в ткани почек с нижних мочевыводящих путей. Поэтому урогенный пиелонефрит ещё называют восходящим. Чаще всего ему подвержены женщины.
По характеру заболевания пиелонефрит бывает острым и хроническим. Острый гнойный пиелонефрит, в свою очередь, делят на:
- Апостематозный пиелонефрит скопление гнойных очагов в корковом слое паренхимы,
- Карбункул почки гнойнички сливаются друг с другом, образуя сплошной гнойный очаг,
- Пионефроз локализация гноя в чашечках и лоханках,
- Паранефрит гнойное воспаление разливается на близлежащие ткани и клетки, вызывая их поражение,
- Сепсис распространение инфекции по всему организму,
- Абсцесс гной локализуется в своеобразной капсуле, отделяющей здоровую ткань почки.
Двусторонняя форма гнойного пиелонефрита считается самой тяжёлой и опасной, т.к. в этом случае повреждены обе почки. При такой патологии применяются консервативные и хирургические методы лечения. Период реабилитации, как правило, длительный и сложный.
Приводящие к воспалению почек факторы риска
При наличии препятствия нормальному оттоку мочи существуют факторы, при которых вероятность развития инфекции мочевыводящих путей усугубляется. Причины практически те же, что помогают инициации острого цистита:
- Инфекции, передающиеся половым путем, и издержки сексуального поведения;
- Возрастное снижение выработки гормонов, дисгормональные нарушения и использование гормональных препаратов, чаще всего контрацептивов;
- Иммунные возможности, сцепленные с группой крови, которые обозначают, как «секреторный тип»;
- Осложнение сахарного диабета – поражение мелких сосудов или микроангиопатия.
Причины развития патологии
У женщин болезнь почек диагностируют чаще, чем у мужчин. Урологи объясняют этот факт особенностями анатомии и физиологии женского организма. Причин, провоцирующих развитие патологии, несколько:
- Пониженный иммунитет. Из-за ослабленной иммунной системы в организме создается благоприятная среда для жизнедеятельности патогенных микроорганизмов, усугубляющих воспалительный процесс и создающих условия для появления осложнений (гноя) в почках.
- Мочекаменная болезнь.
- Аномалии мочеполовой системы врожденного или приобретенного характера (вследствие дегенеративных изменений почечной ткани).
- Онкологические образования.
- Тромбоз почечных сосудов (чаще всего наблюдается у людей в возрасте старше 45 лет).
- Воспалительные процессы мочеполовой системы.
- Попадание в организм возбудителей инфекций. Сегодня большинство патогенных микроорганизмов вызывает воспалительный процесс тканей без дополнительных раздражающих факторов.
Терапевтическое лечение
Лечение гнойного пиелонефрита почек обязательно включает в себя прием антибиотиков, поскольку воспалительный процесс всегда связан с активностью тех или иных бактерий. В данном случае применяются такие препараты, как «Амоксициллин», «Цефтазидим», «Гентамицин», «Офлоксацин». Могут быть применены как таблетки, так и растворы для внутримышечного/внутривенного введения.
Стоит отметить, что при подобной форме пиелонефрита требуется длительная терапия. Пациенты, как правило, принимают антибиотики на протяжении 4-6 недель, причем в первое время требуется прием максимальных доз. Решение о прекращении антибактериальной терапии принимает врач исходя из результатов анализов.
Иногда в схему лечения включаются противогрибковые препараты, в частности «Нистатин», «Леворин» (бактериальная инфекция нередко осложняется грибковой). Применяются антигистаминные препараты, комплексы витаминов, противовоспалительные средства и прочие вспомогательные лекарства.
Причины заболевания
Развитию данной патологии способствуют факторы риска:
- Длительная выраженная или полная окклюзия мочевых путей на любых уровнях (в почках, мочеточниках, мочевом пузыре, уретре).
- Сниженная реактивность иммунной системы организма (например, при сахарном диабете, беременности). Создаются благоприятные условия для жизни и развития микроба.
- Воспалительный процесс (острый или хронический) в мочевых путях или половых органов. Например — цистит, уретрит, вульвовагинит и прочие.
- Мочекаменная болезнь (в том числе существовавшая в прошлом).
- Врожденные или приобретённые аномалии почек и мочевых путей: нефроптоз, стриктуры мочеточников, подковообразная почка, добавочная почка, врожденная пиелоэктазия, гидронефроз и другие.
- Тромбоз сосудов почек, приводящий к очагам инфаркта.
- Опухоли в области почек или верхних мочевых путей.
Высока роль возбудителя инфекции. В большинстве случаев встречаются микробная флора, аналогичная вторичному пиелонефриту. Некоторые патогенные микроорганизмы (например, особый вид кокков) способны вызвать воспаление без дополнительных факторов риска.
Возможные пути проникновения — восходящее инфицирование из нижележащих мочевых путей или гематогенный путь инфицирования из отдаленных очагов.
Инструментальная диагностика пиелонефрита
Диагностическое УЗИ более специфично, но только в комплексе с клиническими симптомами и бактериями в моче. УЗИ выявляет отёчность почечной ткани и даже гнойные очажки в ней. Дополнительная допплерография укажет на изменения почечного кровотока. Если расширены чашечки и лоханка, то можно предположить препятствие нормальному оттоку мочи, что и стало фактором риска пиелонефрита.
При хроническом воспалении почек на УЗИ будет выявлено изменение размеров органа и замещение нормальной ткани рубцовой – нефросклероз.
Это стандартная и обязательная диагностика при пиелонефрите, дальше программа обследования подбирается каждому пациенту индивидуально.
Возможная профилактика воспаления почек
Поскольку от острой инфекции никто не гарантирован, следует руководствоваться принципом «береженного бог бережет»:
Важно не переохлаждаться, лечить острые инфекции горла и носа и разнообразные бактериальные процессы.
Лечить гнойные процессы, поскольку возможен занос кровью и лимфой болезнетворных микроорганизмов в почечную паренхиму.
Сахарный диабет не пускать на самотек, он может натворить смертельных бед.
Хорошо бы не допускать патологических препятствий нормальному току мочи. Если это всё-таки случилось, то необходимо как можно быстрее провести лечение и восстановить пассаж.. С этим могут помочь специалисты Центра урологии клиники Медицина 24/7, владеющие всеми современными лечебными методиками, рекомендованными ведущими зарубежными центрами
С этим могут помочь специалисты Центра урологии клиники Медицина 24/7, владеющие всеми современными лечебными методиками, рекомендованными ведущими зарубежными центрами.
Код болезни по МКБ 10
Формирование патологического процесса происходит по причине загноения лимфатических узлов, клетчатки заглоточной области. Формирование гноя в горле может произойти на фоне гриппа, ОРВИ, кори, скарлатины, отите и механической травмы слизистой. Но чаще всего виновником паратонзиллярного абсцесса выступает ангина.
На фото — паратонзиллярный абсцесс:
Тонзиллит, протекающий в хронической форме, заразен, так что может стать причиной развития абсцесса. Он представлен в виде белого гнойника. Если не приступить к лечению горла, то это может стать причиной удушения. Поражает абсцесс одинаково как взрослых, так и детей. Согласно международной классификации болезней у паратонзиллярного абсцесса код МКБ 10 — J38.
А вот каковы причины рыхлых миндалин у ребенка, и как можно избавиться от данной проблемы, рассказывается в данной статье.
Почему возникают после ангины миндалины в дырках и как можно помочь в данной проблеме, в том числе и домашними средствами, рассказывается в данной статье.
А вот как происходит лечение стоматита на миндалинах, поможет понять данная статья: http://prolor.ru/g/detskoe-zdorove-g/stomatit-na-mindalinax.html
А вот какова цена проведения процедуры крио миндалин, очень подробно рассказывается в данной статье.
Паратонзиллярный абсцесс может классифицироваться на подвиды. Он может подразделяться на следующие виды с учетом того, где произошло его сосредоточение в паратонзиллярной клетчатке:
- Передневерхний. Эта форма патологии считается часто диагностируемой. Для нее характерно накопление гноя за передней дужкой и мягким небом в области верхнего полюса миндалины.
- Наружный (боковой). Сосредоточение гноя происходит между глоточной фасцией и капсулой миндалины.
- Задний. Он характеризуется скоплением гноя в области задней дужки.
- Нижний. Для этого патологического процесса характерно смещение небной дужки книзу и кпереди за счет проникновения инфекции на нижний отдел.
На видео- паратонзиллярный абсцесс:
Еще паратонзиллярный абсцесс может классифицироваться по локализации на односторонний и двухсторонний. При этом односторонний еще подразделяется на правосторонний и левосторонний. В этом случается вид патологии определяют с учетом того, в какой области произошло скопление гноя и образование гнойника.
Заразен ли абсцесс
Заразиться паратонзиллитом можно также, как и ангиной. Хотя на самом деле происходит не паратонзиллит, а острый тонзиллит. Проникает возбудитель патологического процесса воздушно-капельным путем.
Вначале он оседает на слизистой органов дыхания, ротовой полости, глаз и кожи. Именно воздушно-капельный путь передачи считается основным. Инфекция распространяется при чихании, кашле больного человека. Заражение бактериями и вирусами может произойти при прямом контактировании с больным во время поцелуя, рукопожатия и объятия.
Особенности лечения заболевания
После постановки диагноза врач подбирает лечение гнойного пиелонефрита. Терапия патологии подразумевает комплексный подход:
- Прием антибактериальных препаратов группы цефалоспоринов (Цефазолон, Цефтриаксон и т. п.). Внутримышечные инъекции антибиотиков назначают при тяжелой стадии болезни. Продолжительность терапии — 2 недели. Все это время пациент находится в стационаре под постоянным наблюдением врачей. При длительном приеме антибиотиков (если результаты анализов неудовлетворительные, курс антибиотиков продлевают до 4-6 недель) необходимо дополнительно употреблять противогрибковые и антигистаминные средства.
- Если невозможно продлить или изначально проводить терапию антибактериальными медикаментами, назначаются лекарства группы сульфаниламидов (Бисептол, Уросульфат). Длительность приема зависит от клинической картины патологии и особенностей организма пациента.
- Диета. Питание пациента во время лечения болезни должно быть разнообразным, содержать в достаточном количестве белки, витамины. Суточное количество калорий — 2000–2500. Меню разрабатывается индивидуально для каждого пациента преимущественно из легкоусвояемых организмом блюд (картофельное пюре, молоко и молочные продукты, белый хлеб, каши). Такая болезнь, как гнойный пиелонефрит, не затрудняет мочеиспускание и не вызывает задержку жидкости в организме. Поэтому пациентам не требуется ограничивать потребление соли или жидкости. Наоборот, урологи рекомендуют ввести в меню кисели, компоты, натуральные соки. Суточное потребление жидкости должно составлять 2,5–3 л. Из рациона полностью исключают мясные бульоны, кофе, приправы, острые блюда.
Если состояние больного не удается стабилизировать путем медикаментозного лечения, врачи рекомендуют провести операцию. Оперативное вмешательство — это крайняя мера лечения заболевания, чаще всего применяющаяся при абсцессе почки. Во время операции удаляется часть пораженной гнойниками ткани или орган полностью. После вмешательства больному устанавливают дренаж — он необходим для нормализации функционирования почки.
Если человеку диагностировали гнойный пиелонефрит, врач сразу рекомендует начать лечение заболевания. Болезнь быстро прогрессирует и может стать причиной острой почечной недостаточности, паранефрита, бактериального шока и других тяжелых последствий.
Профилактика
После выздоровления необходимо знать, что рецидивы пиелонефрита встречаются довольно часто. Необходимо придерживаться профилактических рекомендаций как минимум год.
Важно вылечить все инфекционные заболевания мочевыделительной и половой системы, избавиться от хронических недугов, например, тонзиллита. Необходимо избегать переохлаждения, укреплять иммунитет, чтобы защититься от патогенных микроорганизмов, соблюдать обильный питьевой режим и диетическое питание
После перенесенного гнойного воспаления человек попадает в группу риска заболеть пиелонефритом. Необходимо беречь себя, иначе осложнения могут стать причиной смерти.
Профилактика
Для предотвращения развития острого пинелонефрита необходимо:
- полностью опорожнять мочевой пузырь, и пытаться не подавлять акт мочеиспускания;
- употреблять достаточное количество жидкости для поддержания оптимального водного баланса в организме;
- избегать переохлаждения;
- своевременно излечивать инфекционные заболевания, особенно если они поражают мочевыделительную систему;
- соблюдать правила интимной гигиены;
- правильно и сбалансировано питаться;
- отказаться от злоупотребления спиртным.
Крайне важно исключить бесконтрольный прием гормональных, антибактериальных и противовоспалительных препаратов, поскольку они тоже могут нарушать функционирование почек. Пациентам с наличием эпизодов ОП или других почечных патологий в анамнезе рекомендуется каждые полгода проходить профилактические осмотры у нефролога
Пиелонефрит – симптомы диагностика и лечение Хронический пиелонефрит Панкреатит: симптомы, лечение и диета при панкреатите Холецистит – симптомы и лечение у взрослых
Пациентам с наличием эпизодов ОП или других почечных патологий в анамнезе рекомендуется каждые полгода проходить профилактические осмотры у нефролога. Пиелонефрит – симптомы диагностика и лечение Хронический пиелонефрит Панкреатит: симптомы, лечение и диета при панкреатите Холецистит – симптомы и лечение у взрослых
Диагностика заболевания
Из-за ярких характерных проявлений заболевания, врач-уролог обычно сразу распознает пиелонефрит с гноем. Любой прием начинается с осмотра и фиксирования жалоб. Для постановки точного диагноза назначаются следующие исследования:
- Общий анализ мочи;
- Общий анализ крови. При необходимости биохимический;
- Бак посев мочи;
При гнойном пиелонефрите в клиническом анализе крови выявляется сильный лейкоцитоз, преимущественно с повышением нейтрофилов, ускорение СОЭ.
 В моче больного – превышение допустимого количества лейкоцитов, протеинурия, то есть белок.
В моче больного – превышение допустимого количества лейкоцитов, протеинурия, то есть белок.
Бактериологическое исследование покажет тип микробов, поразивших организм.
УЗИ также эффективный метод. Оно определит увеличение почки в размерах, место инфицирования, наличие гноя.
Обзорная урография и КТ используется для уточнения диагноза в особо сложных случаях и дифференцировки его от других заболеваний.
Причины развития патологии
У женщин болезнь почек диагностируют чаще, чем у мужчин. Урологи объясняют этот факт особенностями анатомии и физиологии женского организма. Причин, провоцирующих развитие патологии, несколько:
- Пониженный иммунитет. Из-за ослабленной иммунной системы в организме создается благоприятная среда для жизнедеятельности патогенных микроорганизмов, усугубляющих воспалительный процесс и создающих условия для появления осложнений (гноя) в почках.
- Мочекаменная болезнь.
- Аномалии мочеполовой системы врожденного или приобретенного характера (вследствие дегенеративных изменений почечной ткани).
- Онкологические образования.
- Тромбоз почечных сосудов (чаще всего наблюдается у людей в возрасте старше 45 лет).
- Воспалительные процессы мочеполовой системы.
- Попадание в организм возбудителей инфекций. Сегодня большинство патогенных микроорганизмов вызывает воспалительный процесс тканей без дополнительных раздражающих факторов.
Симптомы заболевания
Гнойный пиелонефрит обычно протекает тяжело. Медики выделили несколько его типов:
- Апостематозный нефрит;
- Карбункул почки;
- Абсцесс.
Главным признаком всех трех форм болезни является гной в почках.
У человека наступает тяжелая, острая интоксикация организма. Все проявления ярко выражены:
- Лихорадка, озноб с быстрым и резким повышением температуры тела вплоть до 40 градусов;
- Боль в суставах, пояснице. Невозможно точно сказать, где именно она локализована. Но становится сильнее при резком движении, чихании, в ночное время суток, отдает в половые органы;
- Сильная головная боль;
- Тошнота, возможна рвота;
- Жажда.
Если боль в области поясницы нарастает, моча приобретает бурый оттенок и резкий запах, немедленно вызовите скорую помощь. При пиелонефрите у детей жалобы будут на болевые ощущения в животе.
Еще один характерный симптом – пациент не может нормально мочиться: происходит задержка мочи. У некоторых отмечается учащенное сердцебиение и красноватый оттенок лица.
Этиология и патогенез
Этиологическими факторами развития болезни являются следующие возбудители:
- кишечная палочка;
- протеи;
- энтерококки;
- синегнойная палочка;
- стафилококки.
Контаминация происходит несколькими путями:
- гематогенный – наиболее распространённый вариант, возбудитель заносится с током крови из болезнетворного очага в организме;
- урогенный, или восходящий путь – зачастую, следствие долгоиграющего уретрита или цистита с наслоением инородной микрофлоры.
Инфекция может долго присутствовать в организме, а проявиться внезапно при резком снижении иммунитета.
Гнойный пиелонефрит
 Watch this video on YouTube
Watch this video on YouTube