Острый панкреатит
Содержание:
- Что такое панкреатит
- Первая помощь при приступе панкреатита
- Прогноз выздоровления
- Травяные сборы
- Ход терапевтического лечения
- Медикаментозное лечение острого панкреатита
- Общая информация о патологии
- Диагностика острого панкреатита
- Диета при воспалении поджелудочной
- Прогноз
- Хирургическое вмешательство
- Какова реабилитация после острого панкреатита?
- Симптоматика острого панкреатита
- Лечение острого панкреатита народными средствами
- Особенности лечения
Что такое панкреатит
Поджелудочная железа играет важнейшую роль в нормальном функционировании человеческого организма. Она отвечает за пищеварение, энергетический обмен и другие процессы.
Поджелудочная- вырабатывает ферменты, переваривающие составляющие потребляемой нами пищи. Это жиры, белки, углеводы и другие элементы. При нормальном функционировании органа ферменты начинают свое воздействие при попадании в двенадцатиперстную кишку и только там активизируют свою работу.
Если железа подверглась воспалительному процессу, ферменты активируются на раннем этапе прямо в поджелудочной. Таким образом, они начинают постепенно разъедать орган, что приводит к омертвению клеток. Наиболее запущенная форма панкреатита – панкреонекроз, состояние, когда большая часть органа является недееспособной.
Первая помощь при приступе панкреатита
Что делать, если у человека появились признаки обострения панкреатита? Необходимо сразу же вызывать бригаду скорой помощи. Только квалифицированная медицинская помощь позволит человеку быстро избавиться от болевого приступа и предотвратить развитие серьезных осложнений на фоне болезни. А пока бригада врачей добирается до места, больному нужно оказать первую помощь, которая заключается в следующем:
- Нужно сделать инъекцию Но-шпы. Этот препарат оказывает спазмолитическое действие и способствует быстрому устранению спазмов в протоках поджелудочной, тем самым уменьшая болевой синдром. Принимать такое средство в форме таблеток нельзя, разрешено только внутримышечное введение. Если при приступе панкреатита больному делалась инъекция Но-шпы, об этом необходимо обязательно сказать врачу.
- Нужно принять правильное положение тела. Не стоит укладывать больного в кровать, так как у него в любой момент может открыться рвота. Его следует усадить, но так, чтобы его верхняя часть туловища была наклонена вперед. Такое положение поможет улучшить отток панкреатического сока из поджелудочной в 12-перстную кишку и уменьшить боль. К тому же, при таком положении риски, что человек захлебнется рвотными массами, приравниваются нулю.
- К области нахождения поджелудочной нужно приложить холодный компресс. Он также помогает уменьшать болевой синдром.

Предпринимать попытки самостоятельно устранить приступ при остром панкреатите нельзя, нужно сразу же вызывать бригаду скорой помощи
Больше ничего делать в домашних условиях не нужно. Как только врачи доберутся до места, они заберут больного в стационар, где и будут решать, как снять приступ. Как правило, в таких ситуациях используется единая схема лечения, которая заключается:
- в лечебном голодании;
- во внутривенном или внутримышечном введении специальных препаратов – спазмолитиков, антиферментных и противовоспалительных средств.
Если оказанное медикаментозное средство не способствует облегчению состояния пациента, врачи прибегают к помощи анальгетиков (Анальгина, Ибупрофена и т.д.). Если и эти препараты не дают должного эффекта, используют средства наркотического действия.
Прогноз выздоровления
Острый панкреатит оказывает разрушительное воздействие на организм человека. В острый период течения патологии возможен летальный исход из-за шокового состояния инфекционно-токсической природы. Даже если пациента удается спасти, пережитые деструктивные процессы способны негативно отразиться на возможности человека вести полноценный образ жизни.
Острый деструктивный панкреатит – это опаснейшее заболевание поджелудочной железы, которое приводит к серьезным последствиям при отсутствии своевременного лечения. В запущенных случаях, без терапии патология приводит к летальному исходу.
К развитию болезни поджелудочной железы приводит неправильный образ жизни:
- перекусы на бегу;
- нездоровая пища;
- курение;
- прием алкогольных напитков;
- игнорирование инфекционных заболеваний в организме.
На исход патологии также влияют следующие факторы:
- степень воздействия ферментов на ткани;
- наличие местных и системных осложнений;
- возраст пациента;
- наличие сопутствующих болезней;
- величина очага некроза;
- своевременность операции.
Самый печальный прогноз наблюдается при таких симптомах:
- пожилой возраст, старше 50 лет;
- повышенное содержание уровня лейкоцитов в крови;
- сахарный диабет;
- высокая концентрация мочевины;
- высокая активность печеночных ферментов;
- обезвоживание.
При своевременном обращении к специалисту панкреатит поддается успешному лечению. Для этого необходимо раз в полгода посещать гастроэнтеролога, который сможет вовремя выявить наличие каких-либо нарушений в организме и назначить необходимое лечение.
Летальность при деструктивном поражении поджелудочной достигает 50-60%. На вероятность неблагоприятного исхода оказывает влияние своевременность постановки диагноза, назначаемое лечение, исходное состояние организма.
При благоприятном исходе человек выживает, но остаются необратимые изменения со стороны поджелудочной железы. Человеку пожизненно назначается диета, строгое соблюдение здорового образа жизни.
Травяные сборы
Лечить панкреатит можно также при помощи трав. Различные травяные сборы могут быть как вспомогательное лечение в домашних условиях, к тем, которое назначил врач. Сбор должен содержать травы, имеющие спазмолитические, выгоняющие желчь, повышающие иммунитет и аппетит свойства. Их необходимо обновлять каждые два месяца.
Вот некоторые из эффективных рецептов для лечения поджелудочной железы:
-
Цветки ромашки, а также календулы и тысячелистника взять по 1 столовой ложке. смешать и залить стаканом только закипевшей воды, дать время настояться, достаточно часа, принимать по 50 мл до еды за полчаса три раза в день.
- Барбарисовую кору 1 ст. л. Залить чашкой кипятка (200 мл), настоять и охладить. Пить по 30 мл за полчаса до еды. Именно этот настой является самым эффективным при лечении панкреатита.
- Бессмертник – 3 ст. л., горькая полынь – 1 ст. л., цветки ромашки – 2 ст. л. Смешать, залить кипятком (300мл), настоять, охладить. Принимать по пол стакана непосредственно перед приемом пищи не менее 5 раз в день.
- Гусиную лапчатку, цветки календулы по 2 ст. л., затем добавить корень алтея – 3 ст. л. Перемешать, залить пол литрами кипятка подержать на огне 3 минуты. Снять с огня, настоять не менее часа, пить перед едой.
- Лечить острый панкреатит можно обычным укропом. Взять ложку зелени, залить стаканом закипевшей воды, настаивать около часа. Этот настой разделить на 4 раза. Выпить за день весь приготовленный настой.
Очень важно проконсультироваться с лечащим врачом, можно ли приступать к лечению сразу или ждать, пока обострение совсем пройдет
Ход терапевтического лечения
Лечение острого панкреатита медикаментами у взрослых людей включает в себя применение огромного количества различных лекарственных средств, обладающих следующими фармакологическими свойствами:
- препараты анельгитирующего действия, необходимые для снятия болевого синдрома,
- средства, фармакологическое действие которых направлено на снятие спазмов в протоковой мускулатуре,
- лекарственные препараты антимикробного спектра действия, необходимые для предотвращения развития инфекционных процессов в полости поджелудочной железы,
- может назначаться прием дезинтоксикантов,
- гормоносодержащие медикаменты,
- препараты, оказывающие останавливающее действие активности секреторной функциональности поджелудочной железы, необходимое для снижения уровня выработки ферментов.
Медикаментозное лечение острого панкреатита у взрослого человека на первых этапах его развития проводится путем внутривенного капельного вливания и инъекционной внутримышечной постановки необходимых лекарственных средств.
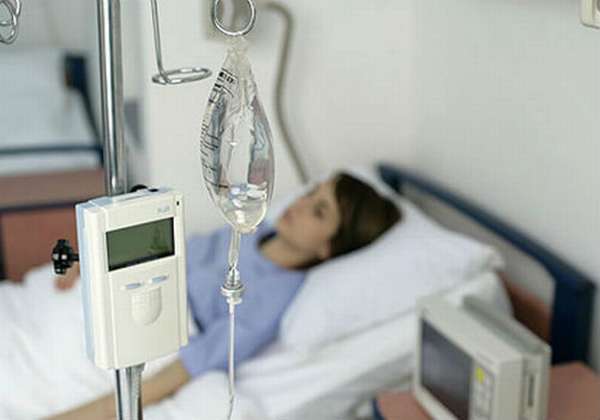
Голодание необходимо для снижения секреторной функциональности пораженного воспалительным процессом органа и уменьшения выработки ферментативных компонентов, которые способствуют поддержанию и усугублению развития панкреатической патологии.
Необходимые для организма пациента питательные элементы на протяжении трех суток будут вводиться внутривенно-капельным путем. Единственное, что разрешено, будет пациенту на протяжении периода голодовки это порционное употребление щелочной жидкости в виде минеральной воды без газов либо слабого чайного напитка. Далее по ходу восстановления оптимального уровня самочувствия пациента будут аккуратно вводиться определенные разновидности продуктов питания из рациона строгой диеты.
Медикаментозное лечение острого панкреатита
Выбор препаратов, дозировка, длительность курса зависят от состояния здоровья больного, его возраста, ответственности.
Основные пункты лечения:
- обезболивание;
- борьба с интоксикацией;
- профилактика обезвоживания;
- антибактериальная терапия;
- налаживание ферментации.
 От того, какие лекарства принимают при остром панкреатите, во многом зависит излечение заболевания. Однако следует помнить, что несоблюдение диеты и предписаний врача сведут к нулю все лечение.
От того, какие лекарства принимают при остром панкреатите, во многом зависит излечение заболевания. Однако следует помнить, что несоблюдение диеты и предписаний врача сведут к нулю все лечение.
Больному в обязательном порядке предписывается лечебный голод на протяжении 2-3 суток.
В это время показана только минеральная щелочная вода без газа, объемом около полутора литров. Поэтому препараты при остром панкреатите вводят преимущественно инвазивно.
Общая информация о патологии
Прогрессирующая стадия воспалительных процессов в области поджелудочной железы протекает немного иначе, чем воспаление остальных внутренних органов человека. Данное утверждение обосновывается тем, что функциональная особенность паренхиматозного органа заключается в выработке особых ферментативных компонентов, принимающих активное участив в процессах расщепления белков, жиров и углеводов. И если происходит нарушение оттока в панкреатических протоках, то вырабатываемые поджелудочной железой ферменты начинают активизироваться в ее полости, что ведет к началу процесса по самоперевариванию железы и дальнейшему отмиранию ее тканей. Отсутствие своевременно принятых терапевтических мероприятий ведет к значительному ухудшению общего самочувствия пациента и повышению вероятности смертельного исхода.
Как утверждают статистические данные, практически каждый 10-й человек, страдающий от развития острого панкреатического воспаления паренхиматозного органа, умирает. Столь печальные статистические данные получаются на основе непонимания и недооценивания серьезности всей ситуации пациентами, при постановке столь серьезного диагноза. Лишь своевременно принятые меры медикаментозной терапии в комбинации с соблюдением строго диетического режима питания, необходимого для устранения данной патологии, могут повысить шанс на выздоровление.
Диагностика острого панкреатита
- Аускультация брюшной стенки: выявляются специфические симптомы для острого панкреатита:
Отсутствие перистальтики кишечника;
- Общий анализ крови, позволяет выявить неспецифические признаки воспаления
- Может увеличиваться число лейкоцитов ( > 9*109);
- Увеличение скорости оседания эритроцитов (>15мм/ч);
- Гематокрит
- Биохимический анализ крови: за счёт усиленной выработки активных ферментов в поджелудочной железе и нарушения выведения их в кишечник, происходит их всасывание в кровь:
- Резкое увеличение уровня амилазы в несколько раз (норма 28-104 Ед/л);
- Увеличение липазы примерно в 2 раза, через 3-4 сутки после начала заболевания (норма 105Ед/л);
- Увеличение глюкозы > 5,5 ммоль/л;
- Снижение общего белка
- С – реактивный белок > 7 ммоль/л;
- Повышение мочевины > 8 ммоль/л (повышается в случае распространения патологического процесса на левую почку).
- Ионограмма, указывает на признаки обезвоживания в результате неукротимой рвоты:
- Снижение уровня кальция
- Снижение натрия
- Снижение калия
- Анализ мочи: исследование мочи на содержание в ней амилазы, один из основных анализов для определения острого панкреатита:
- Амилаза (диастаза) мочи в период обострения увеличивается (норма 1-17Ед/ч);
- В случае поражения почек, в моче наблюдаются: белки, эритроциты, лейкоциты.
- УЗИ поджелудочной железы: выявляет увеличенные размеры поджелудочной железы неоднородной эхогенности, неровные её контуры, свободная жидкость в забрюшинном пространстве или в некоторых участках брюшной полости.
- Рентгенологическое исследование живота с захватом нижних отделов лёгких: неспецифический метод, определяет, вздутие кишечника, может наблюдаться плевральный выпот с ателектазами слева.
- Диагностическая лапароскопия: инвазивный метод, является самым информативным и выявляет следующие прямые признаки для острого панкреатита:
- Геморрагический экссудат;
- Пятна цитостеатонекроза на поджелудочной железе и брюшине;
- Кровоизлияния на боковых поверхностей брюшины, брыжейки кишечника.
- К непрямым признакам для острого панкреатита относятся: застой в желчном пузыре, парез желудка и поперечно-ободочной кишки, отёк связок печени.
- Компьютерная томография: является информативным методом, выявляет участки некроза поджелудочной железы.
Диета при воспалении поджелудочной
Чтобы подлечить воспаленную поджелудочную железу, в некоторых случаях достаточно просто соблюдать специальную диету. Она исключает из рациона больного продукты, которые оказывают чрезмерную нагрузку на орган, тем самым уменьшая воспаление и устраняя симптомы болезни.
Диета имеет несколько правил:
- пища должна употребляться в свежем и протертом виде (никаких цельных кусков!);
- еда должна иметь среднюю температуру (холодные и горячие блюда категорически запрещаются);
- кушать нужно маленькими порциями, не менее 5 раз в день.
При этом разрешается кушать только:
- картофельное пюре;
- каши на воде;
- рыбу и мясо нежирных сортов, приготовленные на пару;
- кисель;
- сухари.
Только правильное питание позволит купировать воспаление в поджелудочной и уменьшить болевой синдром
После купирования воспалительных процессов рацион расширяется и включает в себя:
- овощи и фрукты (без кожуры, отварные, запеченные);
- крупы;
- нежирные молочные и кисломолочные продукты;
- галетное печенье;
- чай.
Однако для больного намного важнее знать не то, что ему можно кушать, а то, что категорически запрещается употреблять в пищу. К таковым продуктам относятся:
- жирные сорта мяса и рыбы;
- полуфабрикаты;
- фаст-фуды;
- все жирные и жареные блюда;
- мороженое;
- кондитерские изделия;
- сдобная свежая выпечка;
- алкоголь;
- газированные напитки;
- острые пряности и соусы;
- копчености;
- соленья.
Подробно о том, как необходимо питаться при наличии больной поджелудочной, должен рассказать лечащий врач
Если придерживаться такой диеты постоянно, то заболевания железы воспалительного характера перестанут прогрессировать и общее самочувствие больного будет стабильным. Но чтобы снять воспаление поджелудочной железы в домашних условиях, иногда недостаточно просто соблюдать диету. Если железа после недельного соблюдения строгой диеты все равно болит, то в этом случае потребуется прибегать к помощи медикаментов и средств нетрадиционной медицины.
Прогноз
Благодаря современным технологиям прогноз при остром панкреатите вполне благоприятный и смертность при проведении своевременной малоинвазивной терапии не превышает 10%. Более лучший прогноз отмечен при отечной форме панкреатита, когда острая фаза проходит самостоятельно без хирургического лечения, лишь благодаря медикаментозной терапии. Летальный исход не превышает 1%.

Осложнения чреваты более серьезными последствиями и могут привести к гибели до 40% заболевших, в частности при перитоните. Только оказание своевременной медицинской помощи и диета способы улучшить состояние и не привести к необратимым процессам впоследствии.
Хирургическое вмешательство
Хирургическое вмешательство при остром панкреатите проводится только в том случае,если медикаментозная терапия не помогла.
Острый панкреатит при осложненной форме можно вылечить только с помощью операции. Для этого служат следующие показания:
- Резкое обострение заболевания
- Возник инфекционный панкреонекроз
- После медикаментозного лечения нет улучшения
- Усиление интоксикации.
Хирургическое вмешательство необходимо в тех случаях, когда осложнения заболевания невозможно вылечить лекарственными препаратами и состояние больного ухудшается.
Распространенным методом при лечении заболевания является лапароскопия. Делаются проколы, что позволяет снизить риск заражения, который может возникнуть при операции.
Какова реабилитация после острого панкреатита?
инвалидностиСанатории и курорты, которые лучше всего подходят для таких пациентов
| Название курорта | Описание |
| Моршин | Город-курорт в Львовской области Украины. Основной лечебный фактор – минеральные воды. Здесь лечатся пациенты с хроническими заболеваниями кишечника, желудка, поджелудочной железы, почек.Основные методы лечения:
|
| Трускавец | Еще один курорт в Львовской области. На его территории находится большое количество целебных источников и реабилитационных центров. Сюда приезжают для лечения заболеваний печени, желудка, поджелудочной железы, сердечно-сосудистой и мочеполовой системы.Лечебные факторы:
|
| Кавказские минеральные воды | Представляют собой Кавказско-Минераловодскую агломерацию, которая объединяет города-курорты:
Любой из этих курортов подходит для людей, перенесших острый панкреатит, а также страдающих хроническим панкреатитом.Лечебные факторы:
Санатории Кавказских Минеральных Вод занимаются лечением широкого спектра заболеваний. |
Симптоматика острого панкреатита
Патологическое нарушение функциональности поджелудочной железы, развивающееся в результате самопереваривания данного органа под действием его активированных гидролитических ферментов, называется панкреатической патологией.
Острый панкреатит поджелудочной железы вызывает множество изменений в человеческом организме: от образования отечности паренхиматозного органа до очаговой либо геморрагической обширной формы некротического поражения тканей. Более чем в 80% всех случаев симптомы острого панкреатита выявляются незначительным уровнем самопереваривания железы с сопровождением отечности и терпимых болезненных ощущений в области брюшной полости.
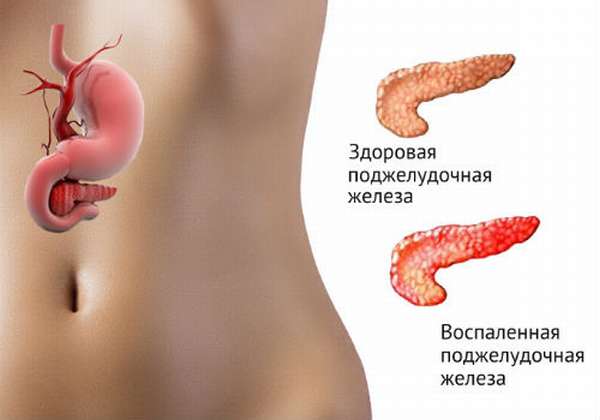
Первые признаки острого панкреатита
Люди, страдающие от развития отечной либо прогрессирующей формы патологического нарушения паренхиматозного органа, на первых этапах его развития отмечают следующие жалобы при остром панкреатите:
- регулярное появление резких болезненных ощущений в области эпигастрия, отдающие в зону спины, боков и сердца, несущие опоясывающий характер,
- многократное отхождение рвотных масс,
- регулярное появление чувства тошноты и головокружения.
Болезненность может локализоваться в одной из сторон брюшины либо справа (в редких случаях) либо слева. Иногда болезненность может распространяться по всей полости живота.
Очень редко бывает проявление острого панкреатита без сопровождения болезненности, но с выраженной системной реакцией, проявляющейся в виде:
- гипотензивного нарушения,
- развития кислородного голодания,
- учащенного сердцебиения,
- одышки,
- нарушениями сознания.

Такой характер развития панкреатической патологии диагностируется при помощи проведения УЗИ, лабораторного теста и КТ.
Сопутствующая симптоматика острого панкреатического процесса
Симптомы острой формы панкреатита у взрослого человека на ранних стадиях его развития, особенно когда патология имеет отечную форму, являются довольно-таки скудными, проявляющимися в виде:
- бледности кожного покрова,
- образования легкой формы желтушности склера, что особенно характерно для билиарного панкреатита,
- возникновение легкой формы цианоза,
- уровень пульсации может быть нормальным либо немного повышенным с оптимальной температурой тела,
- инфицирование некротических очагов поражения поджелудочной сопровождается повышением температуры тела до субфебрильных границ, как и любой другой патологический процесс в организме, имеющий гнойный характер течения,
- вся поверхность живота обычно мягкая, без особых уплотнений, и только иногда может визуализироваться немного вздутый живот.
Специфическая симптоматика
- В тяжелых случаях у пациентов могут образовываться желто-синюшные проявления в области боковой стороны живота и пятна от рассасывающихся кровоизлияний в зоне локализации поджелудочной железы и забрюшинной клетчатки. Это является свидетельством развития панкреатического поражения паренхиматозного органа, имеющего геморрагический характер течения. Впервые такое появление симптоматики панкреатита описал Грей Тернер.
- В точности такие же проявления могут возникать и в пупочной области, имеющие название синдрома Кулена.
- Во время пальпаторной диагностики, пациент отмечает возникновение болезненности в зоне эпигастрия. На начальном этапе развития острой формы панкреатического поражения поджелудочной железы не выявляется никакого напряжения мышечных волокон. И лишь иногда может отмечаться резистентное и болезненное проявление в эпигастральной области, что называется синдромом Керте.
- Образование воспалительного инфильтрата, который диагностируется методом пальпации эпигастральной области.
Тяжелое течение острой формы панкреатита может сопровождаться образованием ответной системной симптоматики на воспалительный процесс, проявляющейся следующим образом:
общим нарушением функциональности всех внутренних органов человека, имеющих жизненно-важное значение, образованием дыхательной недостаточности, учащением дыхания, интерстициальным отеком легких, накоплением транссудатного вещества в плевральной полости, развитие сердечно-сосудистой, печеночной, почечной и гастроинтестинальной недостаточности, возникновение расстройства психики и ЦНС

Лечение острого панкреатита народными средствами
Лечить панкреатит в домашних условиях можно не только путем принятия лекарственных препаратов и строгого соблюдения диеты. В этом случае также возможно применение и средств нетрадиционной медицины, но делаться это должно только после предварительной консультации с врачом.
Среди средств нетрадиционной медицины самыми популярными являются рецепты с участием трав, оказывающих противовоспалительное и стимулирующее действие. К таковым относятся:
- Настой из календулы, ромашки, тысячелистника, кукурузных рылец. Эти травы нужно взять в равных количествах, перемешать и поместить в сухую стеклянную емкость. Далее необходимо взять 3-4 ст. л. полученного травяного сбора, залить его 350 мл крутого кипятка, настоять полчаса и процедить. Такой напиток следует принимать по ½ стакана 4 раза в день перед употреблением пищи.
- Настой из дробленой коры барбариса. Чтобы его приготовить, необходимо взять 1 ст. л. коры, залить ее стаканом крутого кипятка, настоять 20-30 минут и процедить. Употреблять такой настой нужно в количестве 1 ст. л. перед каждым приемом пищи.
Для лечения острого панкреатита отвары и настои должны употребляться только в свежем виде!
Существует еще один отвар, который уже на протяжении долгих лет доказывает свою эффективность в лечении острого панкреатита. Готовиться он из следующих трав:
- ромашка – 1 ч.л.;
- мята поперечная – 3 ч.л.;
- плоды боярышника – 2 ч.л.;
- семена укропа – 3 ч.л.;
- цветки бессмертника – 2 ч.л.
Эти травы нужно хорошо перемешать между собой, предварительно измельчив плоды боярышника, а затем взять 1 ст. л. получившегося сбора и залить стаканом воды. Кипятить средство следует около 15 минут на медленном огне. Далее ему нужно дать настояться (примерно час) и процедить. Принимать такой напиток следует по ½ стакана 3-4 раза в день за 15-20 минут до употребления пищи.
Также для лечения острого панкреатита можно использовать овес. Только в данном случае используются неочищенные зерна овса, которые нужно хорошо перебрать, помыть и залить на ночь холодной водой. Далее воду нужно слить, а зерна овса просушить и перемолоть при помощи кофемолки до порошкообразного состояния.
Чтобы из такого овса приготовить лекарственное средство, потребуется взять 1 ч.л. порошка, залить его стаканом крутого кипятка и поставить на маленький огонь. Отвар не должен кипеть! Его следует томить около получаса, а затем добавить в полученный напиток 50 мл отвара пустырника, который следует готовить на водяной бане. В итоге у вас должен получиться напиток, по своей консистенции напоминающий кисель. Пить его следует каждый день натощак в количестве 1 стакана.
Овсяной отвар можно принимать не только при возникновении приступа, но и после его купирования в качестве профилактики
При приступах панкреатита также хорошо себя зарекомендовал картофельный сок. Его нужно пить в чистом виде, не добавляя к нему никаких специй, в количестве ½ стакана 2-3 раза в день. Но делать это можно только перед едой. Чтобы усилить эффективность картофельного сока, к нему можно добавить морковный сок (1:1). Такой напиток рекомендуется пить по 1 стакану за раз непосредственно перед едой. Также можно использовать и сок квашеной капусты, но только тот, который был приготовлен без участия специй и моркови.
Чтобы предотвратить развитие абсцесса на фоне развивающихся некротических процессов в поджелудочной железе, нетрадиционная медицина рекомендует также использовать прополис. Он обладает многочисленными свойствами, среди которых находятся антибактериальное, противовоспалительное и регенерирующее. Использовать прополис в домашних условиях очень просто. Его нужно жевать между приемами пищи около 30-40 минут. Остатки не проглатываются, а выплевываются.
Следует понимать, что острый панкреатит – это серьезное заболевание. И его лечение требует от человека много сил и терпения. Чтобы предотвратить на его фоне развитие различных осложнений, лечение должно быть комплексным. То есть использовать только средства нетрадиционной медицины нельзя. Они обязательно должны сочетаться с диетой и медикаментозной терапией. В противном случае избежать серьезных последствий не получится.
Особенности лечения
 Панкреатит – это заболевание, которое требует госпитализации больного при остром протекании воспаления. По этой причине, лечить острую форму болезни самостоятельно запрещается.
Панкреатит – это заболевание, которое требует госпитализации больного при остром протекании воспаления. По этой причине, лечить острую форму болезни самостоятельно запрещается.
Практиковать самостоятельное лечение хронического воспаления железы можно, однако после врачебной консультации.
Отдельно стоит сказать о панкреатите у ребенка. Чтобы не подвергать его здоровье риску, все свои действия по народному и общему домашнему лечению стоит обязательно согласовывать с лечащим врачом и ни в коем случае не забывать, что это лишь дополнение к .
Более того, чтобы увидеть результаты домашней терапии, стоит регулярно сдавать анализы и проходить обследование воспаленной железы.