Острый геморрагический панкреатит
Содержание:
Диагностика
Первичной диагностикой заболевания служит стандартный осмотр пациента с выслушиванием его жалоб. Необходимо также собрать анамнез, который поможет в выявлении причины болезни.
Дальнейшая диагностика подразумевает обязательное применение инструментальных исследований. Обычно прибегают к ультразвуковому сканированию брюшной полости. Большой объем информации позволяет получить компьютерная томография.
В случае геморрагического панкреонекроза важно провести дифференциальную диагностику. Она позволяет исключить прочие патологии желудочно-кишечного тракта с острым течением
Для дифференциации прибегают к лабораторным методикам:
- анализ мочи необходим для выявления трипсиногена и оценки уровня уроамилазы;
- анализ крови важен для оценки уровня содержания панкреатических ферментов;
- исследование желудочного сока с целью проверки уровня кислотности;
- копроскопия для выявления остаточных жиров в кале;
- ретроградная панкреатохолангиография (эндоскопический метод): через эндоскоп протоки желчные и поджелудочной железы наполняют рентгеноконтрастным веществом, что позволяет провести детальное исследование;
- чрескожная пункция некротического участка.
Терапия заболевания допускается только в условиях стационара. Обычно больной попадает туда при остром приступе болезни, во время проявления которого была вызвана скорая помощь.
Лечение патологии включает купирование болевого синдрома, снятие спазмов, временную блокаду ферментной активности органа, снижение выработки желудочного сока и его кислотности. При инфекционном происхождении болезни необходимо предупреждение ее развития и выведение токсинов из организма.

Медикаментозная терапия
Снятие спазма и болевого синдрома обеспечивается Папаверином или Но-шпой, Платифиллином.
Для быстрого купирования боли прибегают к новокаиновой блокаде. Пациенту вводят смесь Новокаина или глюкозы.
Для снижения уровня кислотности прибегают к Атропину, Циметидину, Эфедрину
Важное условие терапии – полное голодание.
Ферментную активность тормозят посредством внутривенных вливаний и капельных инфузий. В этих целях применяют Рибонуклеазу, Гордокс, Контрикал, Пантрипин.
Антибактериальная терапия
Обычно прибегают к цефалоспоринам (Цепорину, Цефалексину) или аминогликозидам (Гентамицину, Канамицину). Такие препараты предупреждают нагноение и распространение инфекции.
Образ жизни во время лечения
Лечение геморрагического панкреонекроза подразумевает строгую диету. Она основана на перетертых кашах, измельченных овощах, нежирной птице и мясе. Большинство продуктов под запретом.
Хирургическое вмешательство
- Если геморрагический панкреонекроз не сопровождается инфекцией, то брюшную полость дренируют чрескожно либо посредством лапароскопии.
- Если в брюшной полости имеется серозный или геморрагический экссудат, то прибегают к перитонеальному диализу. Такая операция означает очищение крови посредством введения в брюшную полость диализного раствора. Через несколько часов его сливают вместе с излишками жидкости и продуктами жизнедеятельности.
- Если геморрагический панкреонекроз носит тотальный инфицированный характер, то может понадобиться резекция (удаляют только головку органа) поджелудочной железы либо полное ее удаление – панкреатэктомия.
Диагностика
Диагноз геморрагического панкреатита ставят на основании жалоб больного, анамнеза (истории развития) болезни, результатов дополнительных методов исследования.
Из анамнеза важным является быстрое прогрессирование патологии, а также присоединение симптоматики со стороны других органов.
При физикальном обследовании отмечается следующее:
- при общем осмотре – на тот момент, когда пациент попадет на осмотр к врачу, его общее состояние тяжелое, кожные покровы и видимые слизистые оболочки бледные с синюшностью;
- при местном осмотре – живот вздут;
- при пальпации (прощупывании) – пальпаторно подтверждается вздутие живота, выявляется болезненность в эпигастрии и левом подреберье, при излитии крови в брюшную полость определяются симптомы раздражения брюшины;
- при перкуссиии (простукивании) – перкуторно подтверждается болезненность в левом подреберье, в случае выраженного вздутия живота при постукивании по передней брюшной стенке определяется высокий звук, словно стучат по полому предмету;
- при аускультации (прослушивании фонендоскопом) – перистальтические кишечные шумы ослаблены, при выраженном прогрессировании отсутствуют.
Инструментальные методы диагностики, привлекаемые для подтверждения диагноза описываемой болезни, это:
- ультразвуковое исследование (УЗИ) – с помощью ультразвука определяют увеличение поджелудочной железы, нарушение ее структуры;
- обзорная рентгенография органов брюшной полости – выявляют увеличение поджелудочной железы, резкое вздутие кишечника, а также высокое положение диафрагмы, которую «подпирают» петли кишечника;
- компьютерная томография (КТ) – компьютерные срезы позволяют послойно оценить состояние тканей поджелудочной железы, выявить очаги наиболее выраженного кровоизлияния;
- мультиспиральная компьютерная томография (МСКТ) – это разновидность КТ, но с большими возможностями, позволяющая получить больше результатов, к тому же, более точных;
- магниторезонансная томография (МРТ) – задачи и возможности практически те же, что и при проведении КТ и МСКТ;
- диагностическая лапароскопия – в брюшной стенке делают небольшой разрез, через него в полость живота вводят лапароскоп (разновидность эндоскопической аппаратуры), осматривают снаружи поджелудочную железу, выявляют увеличение и поверхностные скопления крови.
Из лабораторных методов в диагностике геморрагического панкреатита привлекаются:
- общий анализ крови – выявляют резкое повышение уровня лейкоцитов (лейкоцитоз) и СОЭ (скорости оседания эритроцитов), сдвиг лейкоцитарной формулы влево. Последнее означает, что образовались в большом количестве некоторые разновидности лейкоцитов, что является отображением выраженного воспалительного процесса;
- биохимический анализ крови – отмечают повышение количества амилазы;
- анализ крови на сахар – его количество может быть повышено;
- общий анализ мочи – в случае уменьшения ее количества отмечается увеличение ее концентрации в случае обезвоживания.
Причины геморрагического панкреатита
Геморрагический панкреатит по своему происхождению является вторичным процессом, так как ему обычно предшествуют патологии поджелудочной железы, ведущие к выраженной активации собственных ферментов.
Наиболее распространенными причинами, которые провоцируют развитие данного заболевания, являются:
- частое воспалительное поражение поджелудочной железы;
- злоупотребление алкоголем;
- химические факторы;
- физические факторы;
- отягощенная наследственность.
Обратите внимание
Практически у половины пациентов с диагностированным геморрагическим панкреатитом в анамнезе выявляли перенесенный острый или хронический панкреатит. Это подтверждает предположение, что в скомпрометированных тканях поджелудочной железы легче запускается процесс расплавления.
Более часто диагностируют геморрагический панкреатит у пациентов, которые злоупотребляли спиртными напитками (особенно в случае, если они переносили алкогольное поражение поджелудочной железы).
Химическим фактором, провоцирующим развитие геморрагического панкреатита, является воздействие на ткани поджелудочной железы различных токсических соединений – тех, которые используются в промышленности, сельском хозяйстве и в быту. Также таким токсическим воздействием на паренхиму поджелудочной отличаются некоторые лекарственные препараты – а именно:
- антибактериальные средства;
- иммуносупрессоры – те, которые подавляют естественный иммунитет, благодаря чему их применяют в трансплантологии для предупреждения отторжения пересаженных органов;
- женские половые гормоны (а именно эстрогены);
- цитостатики (они убивают клетки – опухолевые и не только);
- гормоны коры надпочечников;
- определенные диуретики.
Физическими факторами, воздействие которых на поджелудочную железу влечет за собой возникновение геморрагического панкреатита, являются:
- травмы поджелудочной железы;
- радиоактивное облучение.
Травмы поджелудочной железы, которые могут привести к развитию геморрагического панкреатита, бывают:
- внешние;
- медицинские.
К внешним травмам относятся те, которые наступили при воздействии внешнего немедицинского травмирующего агента – ушибы, резаные, колотые, огнестрельные ранения.
Травматизация поджелудочной железы, ведущая к геморрагическому панкреатиту, наблюдается при выполнении медицинских процедур:
- диагностических – биопсии, диагностической лапаротомии;
- лечебных – выполнения различных операций на железе.
Радиоактивное облучение, способное стать толчком к возникновению описываемого заболевания, наблюдается при:
- прохождении рентгенологических методов обследования;
- лучевой терапии;
- профессиональном контакте с радиоактивными веществами и аппаратурой.
Замечено, что если у кого-то в семье возникал геморрагический панкреатит, то риск его возникновения у других членов семьи возрастал.
Причины отмирания тканей поджелудочной железы
Причиной развития панкреонекроза, да и воспалительного процесса, считают нарушение диеты и периодическое употребление алкоголя. Как показали исследования, такое осложнение (гибель тканей поджелудочной железы) обычно диагностируется у людей, которые не склонны злоупотреблять алкогольными напитками, но, несмотря на это, у большинства больных начало панкреонекроза отмечается после разового употребления большой дозы спиртного.
Как ни странно, у алкоголиков чаще развивается хроническая форма панкреатита, которая очень редко осложняется отмиранием клеток поджелудочной. Погибают ткани поджелудочной в результате нарушения механизмов, которые обеспечивают защиту железы от агрессивного воздействия панкреатических ферментов.
 Симптомы некроза поджелудочной железы могут возникнуть спустя несколько часов или суток после воздействия провоцирующего фактора
Симптомы некроза поджелудочной железы могут возникнуть спустя несколько часов или суток после воздействия провоцирующего фактора
Чрезмерное количество жирной пищи и спиртного приводит к усиленной внешней секреции железы, аномальному увеличению ее протоков и застою панкреатических соков. Застойные процессы провоцируют повышение давления внутри протоков и оттек тканей железы, что влечет разрушение ацинусов железы, запуск ферментов, которые и вызывают массивный некроз (начинается самопереваривание).
Активированная в поджелудочной железе липаза разрушает жировые клетки, а эластаза «съедает» сосудистые стенки. Ферменты, активированные преждевременно, и продукты их распада проникают в системный кровоток и оказывают негативное воздействие на все ткани и органы, особенно это сказывается на работе печени, почек, сердца и головного мозга.
Спровоцировать воспалительный процесс в поджелудочной железе может:
- холангит;
- холецистит;
- употребление спиртного;
- инфекция;
- курение;
- вирусные или бактериальные поражения гепатобилиарной системы (анатомически органы связаны);
- прием лекарств;
- хирургическое вмешательство на органах брюшной полости;
- закупоривание протоков железы конкрементами (обструкция);
- заброс желчи в протоки поджелудочной (рефлюкс);
- стрессы.
Различают геморрагическую, смешанную и жировую формы панкреонекроза. Если больше других ферментов воздействует липаза, то наблюдается разрушение жировой ткани железы. Когда фермент выходит за границы панкреатической капсулы, то области поражения возникают на внутренних органах, листках брюшины, сальниках, брыжейке. Обычно жировой панкреонекроз вызывает химический асептический перитонит, полиорганную недостаточность.
Если под действием ферментов разрушается больше стенок сосудов, то это приводит к спазму и быстро нарастающему отеку паренхимы. За часы или дни происходят изменения, которые способствуют парезу сосудистой стенки, «набуханию» сосудов органа, замедлению кровотока, а это влечет к усиленному тромбообразованию и ишемическому некрозу.
Активированная раньше времени эластаза разрушает сосуды сперва поджелудочной железы, а потом и других органов. Геморрагическая форма панкреатита приводит к проникновению крови в железу, забрюшинную клетчатку, во внутренние органы. Распознать данную форму некроза можно по выпоту в брюшной полости.
В том случае, если активность эластазы и липазы одинакова, то говорят о смешанной форме панкреонекроза. При данной форме заболевания жировой панкреонекроз и геморрагическая имбибиция (появление пятен, означающих омертвение тканей) выражены примерно одинаково.
Классификация панкреонекроза
Классификация составлена с учетом:
- стадий некроза,
- площади пораженных тканей железы,
- возникающих осложнений.
Распространенность патологического процесса в железе различна. Встречается несколько типов:
- локальный (мелкоочаговый) — захватывает одну анатомическую часть поджелудочной железы (головку, тело или хвост),
- среднеочаговый,
- крупноочаговый,
- тотальный (диффузный) тип — развивается во всех структурах, затрагиваются ткани, сосуды, крупные секреторные протоки.
Классификация по глубине поражения:
- Поверхностный панкреонекроз локализуется в верхних слоях ткани железы. При избыточном количестве ферментов происходит разрыв протоков, их содержимое заполняет пространство между капсулой и самим органом. В этих местах развивается некроз.
- Глубокий — вызывает полную дистрофию и омертвление тканей.
По характеру течения выделяют несколько видов панкреонекроза:
- Абортивный — характеризуется интерстициальным отеком на месте разрушенных клеток, со временем развиваются воспалительный процесс и гипертермия. Выздоровление происходит спонтанно или после лекарственной терапии.
- Прогрессирующий — активные ферменты агрессивно действуют на ткань, вызывая самопереваривание (аутолиз). В организме последовательно происходят тяжелые изменения: нарушение гемодинамики, развитие панкреатогенного шока, функциональной недостаточности паренхиматозных органов, постнекротических и гнойных осложнений.
- Регрессирующий — около 50% скопившегося поджелудочного сока рассасывается на протяжении месяца самопроизвольно, остальная жидкость участвует в образовании псевдокист. Со временем происходит их обратное развитие и деформация прилегающих к железе органов – желчного пузыря, луковицы двенадцатиперстной кишки, желудка.
- Рецидивирующий панкреонекроз со временем возникает у мужчин, злоупотребляющих алкоголем. На фоне хронического процесса в тканях поджелудочной железы развиваются поликистозные, склеротические изменения, формируется рубцовый стеноз панкреатического протока.
- Молниеносный — симптомы нарастают на протяжении нескольких часов: из-за тяжелых нарушений в сосудах поджелудочной железы развивается токсемия (отравление токсинами), из-за обилия нервных окончаний в паренхиме – болевой шок. В 85% случаев прогноз — неблагоприятный.
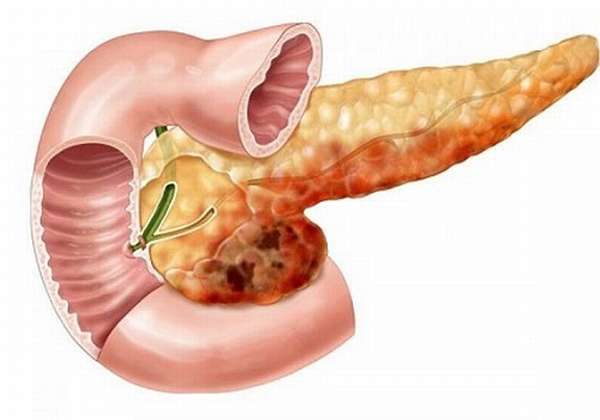
По наличию инфекционного процесса панкреонекроз может подразделяться на 2 группы:
- стерильный (асептический),
- инфицированный.
Установление имеющейся инфекции очень важно при выборе тактики лечения. При стерильном панкреонекрозе в некротизированных тканях инфекция отсутствует
Это дает возможность избежать осложнений в процессе лечения. Выделяют 3 его вида:
При стерильном панкреонекрозе в некротизированных тканях инфекция отсутствует. Это дает возможность избежать осложнений в процессе лечения. Выделяют 3 его вида:
- геморрагический панкреонекроз — развивается в течение нескольких часов, причиной смерти являются острые массивные кровопотери,
- жировой — его развитие происходит в течение 5 суток, выживаемость выше,
- смешанный, или деструктивный — самая распространенная форма, происходит гибель паренхимы, жировой и соединительной тканей.
Любой из них развивается в результате некротического воспалительного процесса: его итогом является омертвение клеток и безвозвратная потеря части или всего органа. Изменениям подвержены ткани самой поджелудочной железы, окружающая жировая клетчатка, близлежащие органы.
Причины заболевания
Медицинская теория возникновения этой опасной болезни не пришла к единому мнению по поводу причин, её вызывающих. Но врачебная практика позволяет утверждать, что провоцируют появление геморрагического панкреонекроза следующие факторы:
- если ранее возникали воспаления поджелудочной железы, которые привели к частичной потере её функций,
- если нарушается вывод панкреатического сока,
- если имели место глобальные отравления в результате алкоголя или химических веществ,
- если случались инфекционные болезни желчевыводящих протоков: холангит, холецистит и др.,
- если повышается свёртываемость крови в результате прошедших вирусных заболеваний, лечебного воздействия с использованием химических средств,
- если в организме присутствуют аутоиммунные патологии геморрагического вида,
- если травмируется паренхима железы из-за механических действий, например, хирургических проникновений,
- если проводилось лечение онкологии химиотерапией или излучением, и на этом фоне возник ДВС-синдром.
Эти причины нарушают функционирование ацинуса, который и отвечает за производство ферментов. Гастроэнтерологи выявили из результатов проведённых исследований, что одну из важных ролей в появлении панкреонекроза играет нарушение гуморальной регуляции. Эта функция управляет жизнедеятельностью человека посредством крови, лимфы, других жидких сред с помощью гормонов
Как выглядит заболевание, фото
Боли при панкреатите возникают по разным предпосылкам. Вызывает болезненность при воспалительном процессе нагноительные и разрушительные процессы в материях самого органа. Место, где ощущаются боли при панкреатите, локализовано четко – дискомфортные ощущения определяются в верхней части живота. В некоторых случаях болевые ощущения нетипичны, неприятные боли смещаются вправо либо влево по отношению от центра живота, отдавая в подреберье.
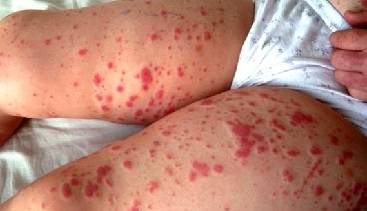
Типичная сыпь при панкреатите (можно увидеть на фото) – результат патологий в деятельности пищеварительных органов. Красные точки при панкреатите на поверхности тела возникают в разных местах. Высыпания при панкреатите способны перерасти в атопический дерматит. Выглядит панкреатит еще не типичнее при увеличенном производстве кожного сала, что может осложнить диагностику.
Определить панкреатит по фото и осмотре больного не трудно – кожные покровы пациентов покрываются мелкой сыпью, а при получении итогов дополнительных анализов сомнений не останется. Цвет фекалий при панкреатите у пациентов тоже даст подсказку врачу на диагностическое заключение.
Что может спровоцировать появление?
Самыми популярным причинами развития геморрагического панкреонекроза поджелудочной железы на сегодняшний день являются:
- Неправильное питание, которое сопровождается употреблением алкогольных напитков в больших количествах вместе с жирной пищей.
- Наличие острого (хронического) панкреатита.
- Увлечение нездоровой жаренной и содержащей транс-жиры пищей.
- Болезни желчного пузыря.
- Врожденная или хирургическая патология поджелудочной железы.
Существуют и другие провокаторы развития болезни, среди которых можно выделить следующие причины:
- Заболевания инфекционного характера;
- Наличие паразитирующих организмов в брюшной полости;
- Серьезные травмы брюшной области, при которых была задета поджелудочная;
- Отравление;
- Воспалительные процессы поджелудочной, которые нарушают отток панкреатического сока из органа;
- Если протоки поджелудки были забиты панкреатическим соком;
- Аутоиммунные заболевание, среди которых выделяют гемморагический вискулит.
Диагностика.
Клиническая картина, которую описывает больной гастроэнтерологу, не позволяет полностью определиться с диагнозом. Все симптомы, которые сопровождают пациента, очень похожи на другие воспалительные заболевания ЖКТ, лечение которых между собой, естественно, отличается.

Для того чтобы установить причину возникших симптомов врач может выписать вам направление на УЗИ, компьютерную томографию и МРТ. В качестве побочных анализов, которые помогут справиться врачу с сомнениями могут быть: анализ крови, анализ мочи, анализ панкреатического сока, анализ желудочного сока, копроскапия.
Прогнозы заболевания.
В ряд профилактических мер по возникновению этого заболевания входят: медосмотр раз в полгода, правильное питание, полное избавление от вредных привычек.
Исходя из сложности случая, скорости развития, способов лечения и его своевременности может быть, как благоприятный прогноз, так и плохой.
Плохой прогноз появляется, если человеку при остром панкеронекрозе не была оказана мед. помощь и у него начался перитонит. Который развивается в результате проникновения разложившихся, сгнивших тканей во всю брюшную полость, как правило, в таких случаях в крови обнаруживается повышенный уровень интоксикации.
В большинстве случаев лечение заболевание основывается на медикаментах.
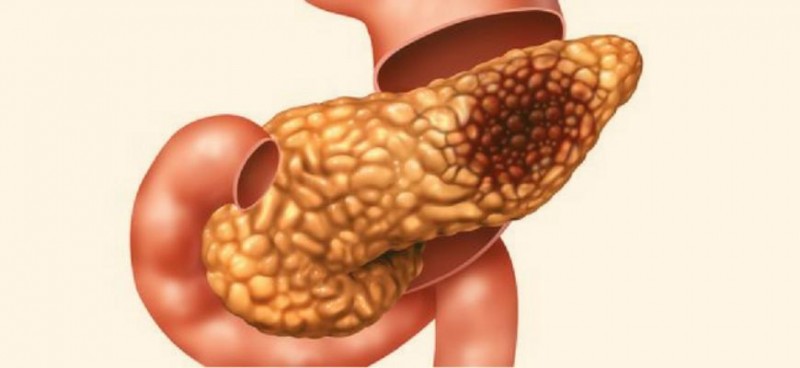
Геморрагический панкреонекроз (код по МКБ 10 — К85) — смертельно опасное патологическое состояние, характеризующееся полным или частичным разрушением тканей поджелудочной железы с возникновением кровоизлияний. Чаще всего возникает на фоне острого панкреатита, отличается стремительным развитием, способствует быстрому ухудшению состояния пациента. Больные панкреонекрозом подлежат срочной госпитализации и хирургическому лечению. Геморрагический панкреонекроз — смертельно опасное патологическое состояние, характеризующееся полным или частичным разрушением тканей поджелудочной железы с возникновением кровоизлияний.
Классификация патологии осуществляется с учетом происхождения, характера и тяжести течения заболевания.
Острый панкреонекроз — патологическое состояние, сопровождающееся появлением выраженных симптомов. Развивается у людей любого возраста и пола. Риск летального исхода в таком случае приближается к 90%.
Алкогольный
Заболевание обнаруживается у людей, в течение многих лет злоупотребляющих спиртными напитками. Токсичные соединения, выделяющиеся при расщеплении этилового спирта, проникают в клетки поджелудочной железы, способствуя их разрушению. Обострение случается на фоне алкогольного опьянения или употребления некачественной пищи. Чаще всего алкогольный панкреатит обнаруживается у людей, в течение многих лет злоупотребляющих спиртными напитками.
В патологический процесс вовлекается большая часть тканей поджелудочного органа. Заболевание принимает крайне тяжелое течение. Состояние пациента стремительно ухудшается даже при своевременном начале лечения. При отсутствии эффективности терапии к некрозу тканей добавляются признаки полиорганной недостаточности — состояние коллапса, резкое падение артериального давления, нарушение сознания.
Этот тип панкреонекроза характеризуется отмиранием 50-75% клеток поджелудочной железы. Сопровождается нарушением кровообращения, приводящим к появлению кровяных сгустков в крупных сосудах органа. Прекращение питание тканей ускоряет процесс их распада. Лечение осуществляется посредством хирургического вмешательства с последующим введением ферментных препаратов. Лечение субтотального панкреонекроза осуществляется посредством хирургического вмешательства.
Клиническая картина
Характерным признаком патологии является сильный болевой синдром, который возникает уже на первом этапе развития панкреонекроза. Боль имеет опоясывающий характер и нередко иррадиирует в левое плечо, левую часть живота и поясницы. Дискомфорт ослабевает, если человек в положении лежа на боку подтягивает ноги к животу.
По мере некротизирования тканей поджелудочной железы болевой синдром может уменьшаться, однако это является опасным симптомом, т. к. свидетельствует о поражении нервных окончаний брюшной полости и развитии тяжелых форм патологии.
Температура тела повышается уже на ранней стадии заболевания, однако незначительно — чаще всего до отметки +37…+38°С. Жар и лихорадка наблюдаются при геморрагическом панкреонекрозе, который характеризуется интенсивным выбросом токсинов в кровь.
Неприятные ощущения при некрозе поджелудочной железы сопровождаются многократной рвотой, которая возникает независимо от приема пищи и не приносит облегчения. При повреждении кровеносных сосудов в рвотных массах обнаруживается кровь и желчь. Частые рвотные позывы приводят к обезвоживанию, которое проявляется сухостью кожных покровов и слизистых оболочек, повышенной жаждой, уменьшением частоты мочеиспусканий, образованием густого налета на языке.


По мере развития патологии у больного также могут наблюдаться следующие симптомы:
- вздутие живота, обусловленное усилением процессов гниения в кишечнике;
- увеличение поджелудочной железы, обнаруживаемое при пальпации брюшной области;
- тахикардия, гипотония;
- учащенное поверхностное дыхание;
- кровоизлияния в мягкие ткани, гематомы на пояснице и животе;
- гиперчувствительность кожи в области проекции поджелудочной железы;
- спутанность сознания, дезориентация, кома;
- покраснение, бледность, мраморность кожных покровов.
На поздних стадиях панкреонекроза происходит расплавление тканей поджелудочной железы, из-за чего в брюшной области образуется гнойный инфильтрат, который легко прощупывается при пальпации. В самых тяжелых случаях болезнь сопровождается желудочно-кишечными кровотечениями, абсцессом и перитонитом.



При лабораторной диагностике у больного панкреонекрозом обнаруживаются колебания уровня глюкозы в крови и повышение уровня эластазы, липазы, амилазы и трипсина.
Прогноз и профилактика
Геморрагическая форма панкреатита считается наиболее неблагоприятной с прогностической точки зрения. Согласно статистике, летальный исход наступает в 50% случаев, причем даже при оказании медицинской помощи. Основной причиной смерти является панкреатогенная токсемия.
Можно ли предупредить данное заболевание? Профилактика геморрагического панкреатита состоит в соблюдении принципов правильного питания, отказе от пагубных привычек (курение, злоупотребление алкогольными напитками). Также врачи рекомендуют своевременно проходить профилактические осмотры с целью выявления заболеваний внутренних органов.
Лечение геморрагического панкреатита
Пациенты с геморрагическим панкреатитом должны быть немедленно госпитализированы в отделение реанимации и интенсивной терапии либо в палату интенсивной терапии хирургического отделения.
Первостепенным заданием лечения являются дезактивация ферментов, высвободившихся из клеток паренхимы поджелудочной железы, предупреждение их дальнейшего высвобождения и разрушения тканей данного органа, дезинтоксикация. Все задачи выполняются посредством консервативного лечения, а если оно неэффективно – оперативного вмешательства.
В основе консервативного лечения лежат следующие назначения:
- строгий постельный режим;
- голод в первые дни с осторожным переводом пациента на диету №1 (питание, основанное на употреблении жидких супов, протертых каш, овощного пюре). Последнее проводится по строго индивидуальным показаниям;
- декомпрессия желудка – освобождение его от содержимого, которое проводится благодаря назогастральному зонду (зонду, который вводят через нос, глотку и пищевод в желудок);
- инфузионная терапия – она заключается в введении в кровеносное русло большого количества растворов, благодаря чему ферменты поджелудочной железы и токсические вещества, образовавшиеся при расщеплении тканей поджелудочной железы, быстро будут выведены из кровеносного русла. При этом пациенту вводят внутривенно капельно солевые растворы, электролиты, глюкозу, белковые препараты, сыворотку крови, свежезамороженную плазму и так далее;
- антибактериальные препараты – внутримышечно и внутривенно, чтобы они быстрее достигли поджелудочной железы;
- антикоагулянты – препараты, противодействующие повешению свертываемости крови и, как результат, образованию тромбов (сгустков) в кровеносной системе поджелудочной железы;
- антиагреганты – медикаментозные средства, препятствующие слипанию форменных элементов крови и, как результат, формированию тромба;
- ингибиторы протеаз – их вводят внутривенно вместе с растворами для дезинтоксикационной терапии;
- спазмолитики;
- обезболивающие – показаны при выраженном болевом синдроме, чтобы предотвратить болевой шок. В том числе используются наркотические анальгетики.
Обратите внимание
Геморрагический панкреатит развивается быстро – за несколько часов, поэтому консервативную терапию иногда назначают с опозданием, когда в поджелудочной железе уже успевают сформироваться очаги разрушений и скопления крови.
Если патологию невозможно ликвидировать посредством консервативной терапии, то приходится привлекать хирургическое вмешательство. Операцию проводят в ургентном (срочном) порядке.
Объем операции зависит от степени поражения поджелудочной железы. Проводятся:
- вскрытие капсулы железы, ее дренирование, новокаиновая блокада;
- сегментарная резекция – высечение тканей поджелудочной железы с патологическими очагами;
- частичная резекция поджелудочной – при этом может быть удалена ее половина;
- субтотальная резекция железы – удаляют ее максимальную часть;
- панкреатэктомия – полное удаление поджелудочной железы. Является инвалидизирующей операцией.
Во время операции проводят тщательную ревизию (визуальное и пальпаторное обследование) органа и брюшной полости, удаляют расплавленные фрагменты поджелудочной железы, а брюшную полость очищают от выделившегося в нее патологического содержимого. Конечным этапом являются дренирование брюшной полости (введение в нее полихлорвиниловых трубок, другие концы которых выводят наружу для оттока остаточного содержимого).
Хирургическое вмешательство проводят методами:
- эндоскопическим;
- открытым.
Эндоскопический метод более щадящий, менее травмирующий. В то же время открытый доступ предоставляет оперирующему хирургу больше простора для действий.
Во время операции продолжают проводить инфузионную терапию.
Назначения в послеоперационном периоде следующие:
- постельный режим, но по возможности максимально ранний подъем пациента с постели, чтобы избежать таких послеоперационных осложнений, как тромбообразование и развитие застойной пневмонии;
- голод с постепенным переходом на диету №1 и дальнейшим расширением рациона;
- перевязки;
- обезболивающие препараты – в том числе наркотические анальгетики для купирования выраженного послеоперационного болевого синдрома;
- антибактериальные препараты – для предупреждения и лечения послеоперационных инфекционных осложнений.
В позднем послеоперационном периоде назначения зависят от состояния пищеварительной функции. При частичном или полном удалении поджелудочной железы назначается заместительная терапия – прием ферментов поджелудочной железы, чтобы обеспечить пищеварение.
Лечение
Терапия панкреонекроза — комплексное мероприятие, направленное на улучшение состояния пациента, устранение нарушений и предупреждение развития осложнений. Положительные прогнозы имеет своевременное оказание медицинской помощи, поэтому при появлении первых признаков патологии нужно сразу обращаться в больницу.
Консервативная терапия панкреонекроза предполагает следующие направления лечения:
- Обеспечения покоя. Противопоказаны любые нагрузки. Питание осуществляется с помощью парентерального введения специальных веществ.
- Устранение боли. Применяют спазмолитики (Но-шпа), анальгетики (Анальгин) и новокаиновую блокаду. В тяжелых случаях могут назначать наркотические препараты, например Промедол с Атропином.
- Антибиотики. Используются для устранения бактериальной инфекции. Назначают фторхинолоны и цефалоспорины: Ципрофлоксацин, Цефепим.
- Блокирование секреторной активности органа. Применяются холинолитики (Атропин) и противоферментные препараты: Трасилол, Гордокс.
- Инфузионная терапия. Мероприятие направлено на очистку кровяного русла от ферментов железы и токсинов. Назначают растворы (физиологический, Рингера) или глюкозу в сочетании с инсулином.


Хирургическое
Операция направлена на устранение омертвевших тканей, удаление экссудата и восстановление оттока жидкостей, вырабатываемых поджелудочной железой во время панкреонекроза. Перед началом операции стабилизируют состояние пациента и дожидаются уменьшения острого процесса, поэтому применяются средства консервативной терапии.
Если у пациента наблюдается панкреонекроз, возникший в результате деструктивного панкреатита, то используют лапароскопические способы вмешательства, т. к. они позволяют получить широкий доступ к воспаленным местам. При распространении патологического процесса на соседние ткани показано удаление таких участков, поэтому операция часто связано с вмешательством в селезенку и желчный пузырь.
При панкреонекрозе применяются следующие методы:
- Резекция поджелудочной железы — частичное удаление органа.
- Секвестрэктомия — устранение тканей, подвергшихся некрозу.
- Тотальная панкреатэктомия — полное удаление железы.
Диета
В течение всей жизни больному рекомендуется соблюдать диету, которую нельзя нарушать. При панкреонекрозе пациенту назначают отварные и тушеные блюда, а также продукты, прошедшие паровую обработку. Пищу принимают 5-6 раз в сутки небольшими порциями. Блюда не должны быть горячими или холодными.
Из рациона исключают:
- жирную и жареную пищу;
- сдобу и свежую выпечку;
- газированные напитки;
- продукцию из заведений быстрого питания;
- приправы;
- алкогольные напитки;
- свежие фрукты и овощи;
- цельное молоко.
 Из рациона исключают цельное молоко.
Из рациона исключают цельное молоко.
Пациентам разрешено употреблять:
- нежирные сорта мяса;
- легкие бульоны;
- омлет из белков яиц;
- свежевыжатые соки, разбавленные водой;
- вареные или обработанные паром овощи;
- подсушенный хлеб;
- кисломолочную продукцию с низким содержанием жира;
- крупы, сваренные на воде.
 Пациентам разрешено употреблять кисломолочную продукцию с низким содержанием жира.
Пациентам разрешено употреблять кисломолочную продукцию с низким содержанием жира.