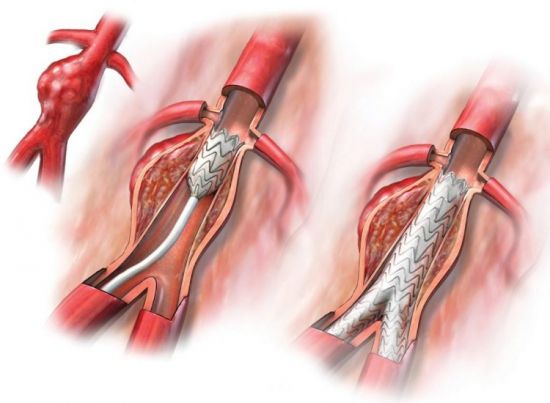
Особенности проведения и стоимость ангиопластики сосудов ног
Содержание:
- Группы
- Период восстановления
- Виды операций на сонных артериях
- Оперативное вмешательство
- Послеоперационный период и последствия операций на сосудах
- Эндоваскулярное стентирование сонных артерий
- Что входит вы компетенцию сосудистого хирурга
- Эффективность разных протезов для бедренно-подколенного шунтирования
- Техника проведения вмешательства
- Виды искусственных клапанов, их особенности
- Области применения эндоваскулярной хирургии
- Осложнения
- Виды и проведение
- Техника операции аорто-бедренного шунтирования
- Возможности баллонной ангиопластики артерий нижних конечностей
- Стоимость
- Показания к операции
- Восстановление после операции
- Оформление
Группы
В целом выделяют 3 категории инвалидности. Самая легкая — третья, с ней человек при небольших ограничениях может сам себя обслуживать и работать. Люди со второй группой не в состоянии трудиться, а еще им может потребоваться поддержка. При первой группе помощь инвалиду нужна постоянно, поскольку способность ко многим обычным вещам может быть утрачена.
Первая
Полагается больным, которые потеряли дееспособность и навыки самообслуживания. В основном назначается при осложненном инфаркте, стенокардии 4 стадии.
Вторая
Оформляется при крупноочаговом инфаркте и стенокардии, если больной утратил свою способность к труду, а заболевание прогрессирует. Также здесь инвалидность может быть присвоена при гипертонии второй и третьей степени.
Третья
У больных с третьей группой небольшие ограничения, поэтому ее дают на срок 6-12 месяцев после АКШ. Еще эту категорию присваивают, если после стентирования сердечных сосудов у пациента обнаружена стенокардия или инфаркт миокарда без тяжелых нарушений.
Период восстановления
Врачи предупреждают, что установка стента не избавит от болезни. Операция помогает устранить только последствие
В послеоперационный период понадобится регулярно уделять внимание своему здоровью
Реабилитация предусматривает:
- Регулярный прием препаратов с антитромбоцитарным действием. Обычно лекарства необходимо пить минимум 3 месяца после операции. Дозировка и продолжительность курса назначаются в индивидуальном порядке.
- Соблюдение гиполипидемической диеты. Больной должен употреблять продукты, которые уменьшают содержание холестерина.
- Постоянное наблюдение за показателями АД. Если цифры очень высокие, понадобится изменить образ жизни. Врач может прописать медикаменты для снижения давления. Обязательно следует ограничить употребление соли.
- Максимальное устранение факторов, которые провоцируют развитие атеросклероза. Необходимо привести в норму свой вес, избавиться от никотиновой зависимости, прекратить злоупотреблять спиртными напитками, прибегать к умеренным физическим нагрузкам.
Виды операций на сонных артериях
Перечень операций, которые могут применяться на сонных артериях для чистки сосудов от атеросклеротических бляшек и расширения просвета магистральных артерий при патологии атеросклероз:
- Каротидная эндартерэктомия,
- Эндартерэктомия энверсионного типа,
- Артериальное стентирование,
- Методика протезирования артерии.
На выбор метода оперирования влияет:
- Техническое оснащение данной клиники,
- Состояния сосудистых оболочек,
- Степень поражения сосудов атеросклерозом,
- Возрастная категория пациента,
- Сопутствующие атеросклерозу патологии, что развиваются в организме пациента,
- Профессионализм хирургов, чтобы выполнять малоинвазивные методики на сосудах.
Операция на сонных артериях
Эндартерэктомия каротидного типа
Каротидного типа эндартерэктомия это открытого типа операции на поражённых атеросклерозом сонных магистральных артериях.
Принцип данного оперативного вмешательства отсечь атеросклеротическую бляшку от стенки сосуда. Оперирование проходит под общим наркозом.
Операцию проводят опытные сосудистые хирурги, потому что открытая операция очень опасна для человека.
Доктор делает разрезы на кожных покровах и наводит место расположения пораженной атеросклерозом части артерии. Аккуратно отсоединяются от сосуда нервные волокна.
В сосуд вводят медикамент Гепарин, и сосуды пережимаются до места поражения, и после него.
После полной очистки сосуда, его промывают специальным раствором, чтобы смыть все остатки жира и после этого сосуд сшивается на месте разреза.
После этого доктор поверяет качество швов, их герметичность, снимает зажимы с магистрали и открывает кровоток в данной артерии. Раны на кожных покровах зашиваются по стандартному методу, только в нижней части разреза вставляют дренаж.
Эндартерэктомия каротидного типа
Эндартерэктомия энверсионного типа
Эндартерэктомия энверсионного типа это также открытая операция на сосудах, которую применяют для лечения патологии атеросклероз. Оперирование происходит на внутренней сонной артерии (ВСА) в начале ее ответвления.
Принцип операции:
- Сосуд отсекается от кровотока перед местом поражения,
- Происходит его очистка от атеросклеротических образований,
- Происходит удаление бляшек из общей СА, а также наружной СА,
- Все места промываются физраствором для удаления остатков жира,
- Сшивают сосудистые оболочки и проверяют их герметичность,
- Снимают зажимы с артерий и налаживают поток крови по этим магистралям,
- Сшивание тканей происходит по классическому методу оперирования.
Эверсионная эндартерэктомия
Стентирование сонной артерии
Это малоинвазивный метод лечения сосудов при атеросклерозе. Данный метод меньше травматический и меньше вызывает негативных последствий после проведения данной операции. Проводится лечение под общим, а иногда и под местным наркозом.
Также при методике стентирования на всей длине сонной магистральной артерии устанавливаются фильтры, которые задерживают остатки атеросклеротической бляшки, что могла оторваться при оперировании, предохраняя систему кровотока от тромбирования сосудов с малым диаметром.
Артериальное стентирование
Протезирование
Протезирование, или реставрация артерии при помощи искусственного имплантата проводится в то случае, когда большая часть магистрального сонного сосуда поражена атеросклерозом и остальные методики удаления атеросклеротических бляшек не принесёт должного результата.
Суть метода протезирования:
- Сосуд отсекается от кровотока перед местом поражения,
- Происходит соединение отсечённой артерии с системой кровотока при помощи искусственного протеза,
- Пришивается к протезу та часть артерии, которая была отрезана,
- К второму концу протеза пришивается артерия, после отсечения поражённого участка,
- Диаметр трубки артериального протеза подбирается до начала операции и основан на результатах диагностического исследования организма,
- После проведения операции, на месте прокола, вставляют дренаж.
Протезирование артерий
Оперативное вмешательство
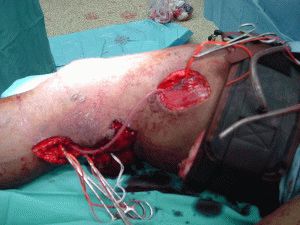
Шунтирование сосудов ног – сложная операция, требующая от хирурга высокого профессионализма и определенного опыта работы. Операция выполняется под общей или местной анестезией, что обусловлено медицинскими показаниями и общим состоянием больных. Эпидуральная анестезия считается современным приоритетным методом обезболивания, существенно снижающим операционный риск.
Шунтирование проводят при нарушении проходимости артериальных и венозных стволов, если их обтурация составляет более 50% диаметра. В ходе операции создают обходной путь с помощью трансплантата от начала препятствия и до его конца. Правильно проведенная операция обеспечивает восстановление тока крови в пораженных сосудах.
Существует несколько вариантов шунтирования. Выбор каждого определяется локализацией области поражения. Сразу после операции больным надевают кислородную маску и вводят внутривенно капельно обезболивающие средства.
Первые двое суток после операции больным показан постельный режим. Затем пациентам разрешают ходить по палате и коридору. Снять боль и уменьшить отечность травмированных тканей в течение первых суток помогут холодные компрессы, поставленные на 20 минут. Всем пациентам рекомендуют носить компрессионные чулки и носки для предупреждения тромбообразования. Для улучшения работы легких следует применять стимулирующий спирометр. Ежедневно врачи осматривают разрезы на предмет возможного инфицирования. В течение 10 дней после операции специалисты ведут динамическое наблюдение за пациентом, исследуя показатели основных жизненных функций организма.
Послеоперационный период и последствия операций на сосудах
Обычно послеоперационный период протекает благоприятно, осложнения относительно редки. При каротидной эндартерэктомии наиболее вероятным осложнением считается повреждение проходящих близ артерий нервов – изменяется голос, нарушается глотание, появляется асимметрия лица из-за нарушения иннервации мимических мышц.
Со стороны операционного разреза возможны нагноение, кровотечение, несостоятельность швов, но в условиях современной хирургии при соблюдении всех технических требований к операции они маловероятны.

При стентировании также возможны некоторые риски. Это могут быть тромбоэмболии и закупорка сосудов мозга фрагментами атероматозных наложений, вероятность которых нивелируется применением интраоперационных фильтров. В отдаленном периоде есть риск тромбообразования в области стента, для профилактики которого длительно назначаются антиагреганты.
Среди последствий лечения патологии сонных артерий наиболее опасными являются инсульты, которые могут случиться во время операции или после нее. Современные методики лечения низводят риск к минимуму, поэтому тяжелые осложнения наблюдаются не более, чем в 3% случаев при бессимптомном течении стеноза и 6% при наличии признаков ишемии мозга.
Реабилитация после вмешательств на сонных артериях составляет около трех дней при неосложненном течении послеоперационного периода. Пациенту в этот срок рекомендован строгий постельный режим, затем активность постепенно увеличивается, но физических нагрузок и резких движений нужно избегать по крайней мере 2 недели, чтобы не вызвать расхождения швов.
После лечения разрешается принять душ, от ванны лучше отказаться. Подъем тяжестей запрещен, равно как и травмоопасные виды спорта. После стентирования стоит больше пить жидкости для ускорения выведения контрастного вещества.
По прошествии реабилитационного этапа пациент отправляется домой, а в течение года не менее двух раз должен будет показаться врачу. Ежедневно положено измерять артериальное давление, повышение которого может вызвать серьезные последствия, в том числе, и инсульт. Терапевт или кардиолог обязательно назначат гипотензивные препараты при любой степени гипертонии.
Операции на сосудах чрезвычайно сложны, поэтому и стоимость их не может быть низкой. Цена на каротидную эндартерэктомию составляет в среднем 30-50 тысяч рублей, в частной клинике она достигает 100-150 тысяч. Резекция сегмента сосуда при извитости потребует оплаты в 30-60 тысяч.
Стентирование – гораздо более дорогая процедура, стоимость которой может приблизиться к 200-280 тысячам рублей. В стоимость операции заложены затраты на расходные материалы, стенты, которые могут быть очень дорогостоящими, используемое оборудование.
Эндоваскулярное стентирование сонных артерий
На сегодняшний день отсутствуют однозначно трактуемые показания и противопоказания к каротидному стентированию (КС). В настоящее время оно расценивается как альтернативный метод лечения атеросклероза сонных артерий. Стентирование является менее травматичным оперативным вмешательством, чем КЭЭ.
Для сравнения двух методов — КС и КЭЭ — проведен анализ результатов мультицентровых исследований у пациентов с симптомными (>50%) и асимптомными (>70%) стенозами сонных артерий, которые позволяют оценить эффективность, исходы лечения и осложнения.
Использованы данные оперативного лечения, проведенного в медицинских центрах штатов Нью-Йорк и Калифорния. Это 6360 пациентов с КС, 41 392 — с КЭЭ, при этом 43 236 больных были с асимптомным стенозом сонных артерий (91%), а 4516 — с симптомным стенозом (9%). В группе КС отмечен высокий уровень сопутствующей патологии: сахарный диабет, гиперлипидемия, гипертоническая болезнь, рак в области шеи и почек, заболевания периферических сосудов.
В группе симптомных пациентов летальность в комбинации с инсультом была выше при использовании КС, чем КЭЭ (8,3% против 4,6%), а в группе асимптомных пациентов после двух оперативных методов она была эквивалентной (2,4% против 1,9%). Этот анализ показал преимущества КЭЭ в группе симптомных пациентов.
В исследовании CREST проведен анализ результатов оперативного лечения 2502 пациентов с симптомным (п=1321) и асимптомным (п=1181) стенозами. Больные были поделены на две группы: в первой проводилась КЭЭ, во второй — КС (в 98% случаев использовались средства защиты). Исследование проходило в 117 медицинских учреждениях США и Канады. Период наблюдения составил 30 дней после оперативного вмешательства.
Это исследование показало, что риск инфаркта миокарда выше в группе больных, которым выполнена КЭЭ, а инсульта — в группе КС. У пациентов младше 70 лет результаты были лучше в группе КС, а в группе КЭЭ — у лиц более старшего возраста. Риск паралича черепных нервов значительно выше в группе КЭЭ. Полученные данные свидетельствуют, что КС и КЭЭ являются двумя равноэффективными оперативными вмешательствами для реваскуляризации сонных артерий.
Еще одно исследование, в котором сравниваются эти два метода, — ICSS— было опубликовано в 2010 г. В нем принимали участие больные только с симптомным (>50%) стенозом сонных артерий. 1713 больных были разделены на две группы: в первой проводилась КЭЭ, во второй — КС, причем в 75% случаев использовались средства защиты.
В этом исследовании риск возникновения паралича черепных нервов оказался выше в группе КЭЭ. Исходя из полученных результатов можно сделать вывод, что КЭЭ является более эффективным методом для реваскуляризации головного мозга у больных с симптомным стенозом сонных артерий.
Однако стоит отметить, что в исследовании CREST в группе КС чаще использовались средства защиты от эмболии — в 98% случаев, в то время как в исследовании ICSS — только в 75%, кроме того, в исследовании CREST оперативные вмешательства проводились более опытными врачами.
В настоящее время КЭЭ является операцией выбора при стенозе сонных артерий, экономически более выгодным оперативным вмешательством и имеет более низкую частоту развития послеоперационных инсультов и рестеноза.
Анализ многочисленных отечественных и зарубежных публикаций позволяет сформулировать показания к КС:
- рестеноз после ранее выполненной КЭЭ;
- контралатеральный парез черепно-мозговых нервов после предыдущего хирургического вмешательства на органах шеи;
- состояние после лучевой терапии органов шеи;
- высокое расположение бифуркации ОСА (на уровне С2-3);
- воспалительные и опухолевидные образования шеи;
- пациенты с высоким хирургическим риском и тяжелой сопутствующей патологией;
- пациенты, у которых стеноз сочетается с аневризмами и артериовенозными мальформациями артерий головного мозга;
- случаи мультифокального атеросклеротического поражения, при которых есть необходимость проведения одномоментных операций;
- пациенты с высоким риском ишемии головного мозга во время пережатия сонных артерий (наличие окклюзии сонной артерии на противоположной стороне и/или аномалии виллизиева круга).
КС не должна применяться:
- у пациентов с кальцинированной атеросклеротической бляшкой или протяженной атеросклеротической бляшкой (более 2 см);
- при сочетании стеноза с патологической извитостью ВСА;
- при нестабильной атеросклеротической бляшке;
- при распространенных атеросклеротических поражениях аорты и брахиоцефального ствола;
- при стенозе ВСА более 90%.
Что входит вы компетенцию сосудистого хирурга
Прежде всего, хирург по сосудистым болезням, применяя свои знания в области анатомии и возможных заболеваний сосудов, должен выявить причину болезни по сосудистой хирургии, все внешние и внутренние факторы, которые смогли ее спровоцировать.
После тщательного и всестороннего ангиологического обследования, врач ставит окончательный диагноз. Именно от него и зависит выбор дальнейшей тактики лечения в сосудистой хирургии. Консервативные (не операционные) методы включают медикаментозное лечение, физиотерапию, лечебную физическую культуру, массаж, склеротерапию и т. п. В случае неэффективности консервативного лечения используются оперативные методы.
Лечением каких патологических состояний занимаются сосудистые хирурги?
- Лечение аневризм (как аорты, так и других артерий).
- Атеросклеротическое поражение сосудов.
- Варикозы.
- Эмболии: венозные и артериальные.
- Тромбозы, тромбофлебиты.
- Лечение сосудов, осуществляющих питание головного мозга.
С какими проблемами следует обращаться к сосудистому хирургу?
- Мышечная боль.
- Тяжесть в ногах, которая усиливается к вечеру.
- Судороги нижних конечностей.
- Сильные боли в стопах, вне зависимости от физической нагрузки.
- Наличие сосудистого рисунок на коже в виде характерных «звездочек».
- Чувство немоты в конечностях.
- Цвет кожи на руках или ногах — изменен.
- Пульсирующие ощущения в животе.
- Боли в области поясницы или в боку, иррадиирущие в ноги.
Какие анализы назначаются при заболеваниях сосудов?
- Анализ крови (общий и биохимический).
- Показатели свертываемости крови.
- Показатели активности по тромбоцитам.
- Липидограмма.
- Анализы по иммуноглобулинам.
Эффективность разных протезов для бедренно-подколенного шунтирования
В большом рандомизированном испытании, сравнивающем аутотрансплантат большой подкожной вены с ПТФЭ протезом, показана эквивалентная частота проходимости в течение 2-х лет для бедренно-подколенного шунтирования. После этого периода частота проходимости расходится. Проходимость при шунтировании выше коленного сустава спустя 4 года составляет 61% для вены и 38% для ПТФЭ, хотя различие не достигает статистической значимости. При шунтировании ниже коленного сустава 4-летняя проходимость существенно отличается – 76% для вены и 54% для ПТФЭ. Несмотря на большую выборку, в исследовании было множество методологических недостатков. В меньшем, но качественном испытании Кумар (Kumar) и соавт. сравнивали применение аутовенозного трансплантата, ПТФЭ и Дакрона для протезирования подколенной артерии выше коленного сустава. Через 4 года первичная проходимость трансплантата подкожной вены была значительно выше (73%) по сравнению с ПТФЭ (54%) и Дакроном (47%). Делаются многочисленные попытки применения других протезов, но недостаточно доказательств того, что они эффективнее ПТФЭ или обеспечивают такие же результаты, как венозные аутотрансплантаты. По результатам мета-анализа, примерно 40 исследований бедренно-подколенного шунтирования, проведенного Майклсом , сделано заключение, что подколенная вена имеет преимущество над протезами. Средняя 5-летняя проходимость протезов выше коленного сустава равна 43% по сравнению с 62% для вены. Ниже коленного сустава проходимость протеза падает до 27% по сравнению с 68% для вены.
Техника проведения вмешательства
Смысл оперативного вмешательства при атеросклерозе сводится к выделению части аорты, находящейся выше поражённого участка. На боковой поверхности живота и верхних районах бедренной области делается надрез. Выбирается участок стенки аорты, свободный от склеротических скоплений, в него подшивается искусственный протез сосуда, который изготавливается из нейтрального материала и не вызывает иммунного отторжения. Другие концы протеза подводятся к освобождённым участкам бедренных артерий, вшиваются в их стенки.
Шунтирование выполняется односторонним либо двусторонним. Щадящим оперативным методом признан метод Роба. Разрез делается на боковой поверхности живота, одновременно не пересекаются нервы. При подобном вмешательстве пациент уже спустя день может вставать, риск осложнений минимальный.
Когда пациент страдает от импотенции, возникающей при атеросклерозе, возможно устранение неприятности с помощью нормализации кровотока в бассейне внутренних подвздошных артерий, ответственных за эрекцию.
Виды искусственных клапанов, их особенности
Их можно разделить на две группы:
- Механические.
- Биологические.
Последние производят из животных тканей: эндокарда свиней или перикарда телят.
При пороках аортального клапана популярна операция Росса, когда на место аортального клапана устанавливают легочный (его заменяют биологическим протезом).
Преимущества и недостатки биологических протезов:
| Плюсы | Минусы |
|---|---|
| Нет риска образования тромбов | Низкая долговечность (8–15 лет) |
| Нет необходимости принимать антикоагулянты | При износе нужна повторная замена |
| Лучше переносятся пожилыми людьми | Высокий риск повторного развития инфекционного эндокардита |
Преимущества и недостатки механических протезов:
| Плюсы | Минусы |
|---|---|
| Высокая износостойкость: срок службы – более 20 лет | Высокий риск образования тромбов, поэтому необходим постоянный прием антикоагулянтов |
Целесообразность применения различных клапанов:
| Кому устанавливают биологические клапаны | Кому ставят механические |
|---|---|
| Пациентам с повышенным риском тромбообразования | При инфекционном эндокардите |
| Пожилым людям | В молодом возрасте (так как биологический протез служит до 15 лет, а затем потребуется повторная замена) |
Области применения эндоваскулярной хирургии
Эндоваскулярная хирургия уникальна по своей сути и позволяет проводить лечение самой сложной патологии жизненно важных органов, открытые манипуляции на которых могут представлять опасность для здоровья и даже жизни. Она используется:
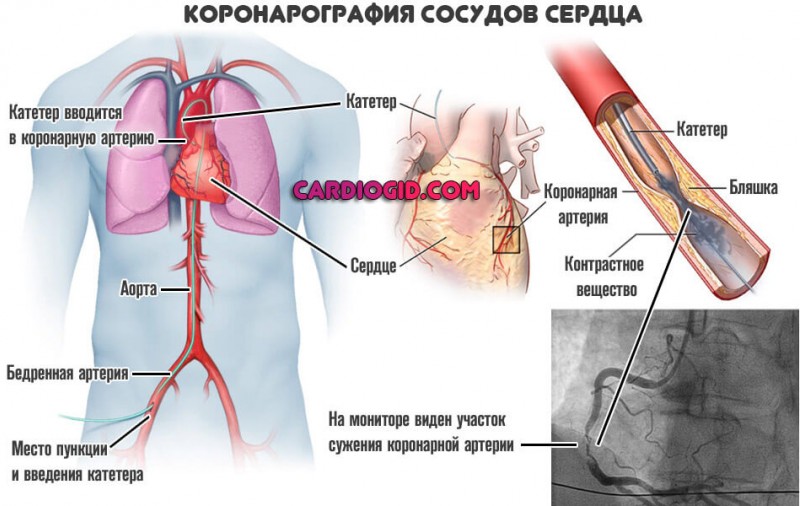
- В кардиологической практике для лечения острой и хронической ишемии миокарда на фоне атеросклероза артерий сердца;
- Нейрохирургами при обнаружении сосудистой патологии мозга (аневризма, мальформация, приобретенные атеросклеротические и тромботические изменения);
- В сосудистой хирургии для облегчения кровотока при облитерирующих заболеваниях артерий ног, при тромбоэмболических поражениях артерий легких, ишемии кишечника и др.
- При циррозе и злокачественных опухолях печени;
- При опухолевой патологии внутренних органов (миома матки, аденома простаты).
Эндоваскулярная хирургия может помочь как расширить сосуд в случае его закупорки, так и выключить из кровотока путем эмболизации. Второй вариант показан для малоинвазивного лечения некоторых доброкачественных новообразований, которые регрессируют сами, утратив источник питания.
Осложнения
Осложнения, которые могут возникнуть после шунтирования сосудов ног:
- Кровотечение,
- Тромбоз кровеносных сосудов,
- Вторичное инфицирование,
- Несостоятельность швов,
- Тромбоэмболия легочной артерии,
- Аллергия на наркоз,
- Острая коронарная и мозговая недостаточность,
- Сердечный приступ,
- Неполная проходимость шунта,
- Плохое заживление раны,
- Летальный исход.
Проведение антисептических и асептических мероприятий позволяет исключить развитие подобных проблем.
Существуют также осложнения, которые возникают не после операции, а во время нее. К наиболее распространенным интраоперационным осложнением относится выделение сосуда, непригодного для шунтирования. Чтобы предотвратить подобное явление, необходимо качественно и подробно проводить предоперационную диагностику.
Подобные осложнения чаще всего возникают у лиц, входящих в группу риска и имеющих следующие проблемы:
- Гипертония,
- Избыточная масса тела,
- Гиперхолестеринемия,
- Гиподинамия,
- ХОБЛ,
- Сахарный диабет,
- Заболевания почек,
- Сердечная недостаточность,
- Табакокурение.
После операции боль и онемение в ногах становятся менее выраженными. Симптомы болезни могут возобновиться спустя некоторое время, что обусловлено распространением патологического процесса на соседние артерии и вены. Шунтирование сосудов не лечит атеросклероз и варикоз и не устраняет причину поражения сосудов.
Виды и проведение
Выделяют несколько разновидностей оперативного вмешательства, выбор которого зависит от особенностей течения болезни у конкретного пациента, а также локализации склеротической бляшки. Значение имеют объемы распространения атеросклероза. В случае множественных бляшек проводится шунтирование или ангиопластика, которые позволяют перенаправить ток крови от больных сосудов к здоровым. При единичном очаге проводят стентирование или эндартерэктомию.
Шунтирование
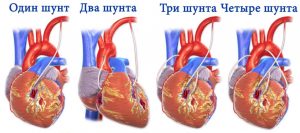 При множественных поражениях сосудов применяется шунтирование — создание искусственного обхода.
При множественных поражениях сосудов применяется шунтирование — создание искусственного обхода.
Проводится преимущественно на сосудах сердца, так как среди коронарных сосудистых сплетений присутствует большое количество природных шунтов. Суть операции заключается в создании обходного пути для кровообращения от аорты к миокарду в обход суженных от атеросклероза артерий. В зависимости от количества артерий, которые нуждаются в конструкции шунта, различают единичное, двойное и тройное шунтирование. Такой вид операции может выполняться для сосудов головного мозга и нижних конечностей.
Как выполняется эндартерэктомия каротиды?
Удаление бляшки из сонной артерии проводится за счет ее иссечения и выворачивания с удалением холестерина. Каротиды, которые участвуют в кровоснабжении головного мозга, являются чрезвычайно важными для нормальной жизнедеятельности человека. Длительная ишемия нейронов приводит к тяжелым нарушениям когнитивных функций. Эндартерэктомия представляет собой отсечение сосуда и его выворачивание с удалением на интиме атеросклеротических образований. Такая процедура возможна за счет большого диаметра артерии. Процедура проводится только на сосудах шеи.
Эверсионная эндартерэктомия
Используется при атеросклерозе сонной артерии, когда бляшка расположена в ее начале. Основа методики заключается в отсечении сосуда, после чего его выворачивают как чулок и чистят. По окончании процедуры артерию пришивают на место и восстанавливают в ней кровоток. Операцию выполняют под общим наркозом и она является инвазивным методом, который используется как лечение атеросклероза с выраженными склеротическими изменениями.
Лазерная ангиопластика
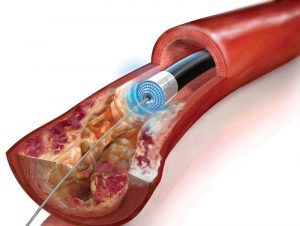 Лазерная ангиопластика предполагает иссечение холестериновой бляшки лучом, вводя в артерию катетер.
Лазерная ангиопластика предполагает иссечение холестериновой бляшки лучом, вводя в артерию катетер.
Лечение холестериновых бляшек при помощи лазера позволяет сделать процедуру менее травматичной и избавить пациента от продолжительного периода реабилитации. В ходе операции в просвет сосуда вводится специальный катетер, с помощью которого под контролем камеры проводится лазерное иссечение холестерина с внутренней поверхности сосуда.
Стентирование
Проводится под контролем ангиографии или ультразвука. При этом через бедренную артерию вводится зонд, который направляется к месту атеросклеротической бляшки. На конце зонда расположено специальное устройство или стент. При попадании к месту назначения он раскрывается и расширяет просвет сосуда. Выполнение такого вмешательства возможно при менее 50% перекрытии диаметра артерии.
Техника операции аорто-бедренного шунтирования
Операция заключается в выделении аорты выше места поражения через разрез на боковой стенке живота и бедренных артерий в верхних отделах бедер. В свободный от бляшек участок аорты вшивается искусственный сосуд, сделанный из инертного пластического материала, который не вызывает реакции окружающих тканей. Затем ветви этого сосудистого протеза выводятся к бедренным артериям и вшивается в свободные от поражений участки сосуда.
Шунтирование аорты может выполняться к одной ноге — одностороннее аорто-бедренное шунтирование или к обеим бедренным артериям — аорто-бифеморальное шунтирование.
Нашими хирургами более 15 лет применяется самый щадящий способ доступа к брюшной аорте. Это доступ, разработанный британским хирургом Робом через левую боковую стенку живота без пересечения нервов. Такой доступ позволяет пациенту вставать уже на следующий день после операции и редко дает осложнения.
Возможности баллонной ангиопластики артерий нижних конечностей
Баллонная ангиопластика при синдроме диабетической стопы.
В настоящее время эндоваскулярная реваскуляризация у пациентов с диабетической стопой предлагается в качестве метода выбора. Выполнение реваскуляризирующих вмешательств, снижает количество ампутаций при диабетической гангрене с 90% до 15%. Ангиопластика артерий нижних конечностей при синдроме диабетической стопы — операция по восстановлению проходимости сосудов ног, которая проводится в рентгеноперационной и используется для восстановления просвета суженного сосуда. Катетер с маленьким баллончиком на конце устанавливается в зоне сужения и раздувается под определенным давлением добиваясь проходимости артерии. Если эффект не достигнут, то в зону сужения может устанавливаться металлический каркас — стент, который поддерживает просвет артерии проходимым. Если эффекта от ангиопластики артерий голени и стопы не получено, то можно применить открытую операцию бедренно-дистального микрохирургического шунтирования.
Ангиопластика артерий при атеросклерозе конечностей.
Баллонная ангиопластика и стентирование подвздошной артерии при атеросклерозе позволяет избежать больших операций на аорте (аорто-бедренное шунтирование). Эндоваскулярные операции при синдроме Лериша позволяют восстановить кровоток у ослабленных и пожилых пациентов с тяжелыми сопутствующими заболеваниями.
Ангиопластика и стентирование поверхностной бедренной артерии позволяет устранить явления хронической артериальной недостаточности при ее закупорке. В нашей клинике такой метод лечения при данной локализации болезни является предпочтительным.
Ангиопластика и стентирование подколенной артерии — инновационная технология применяемая в нашей клинике. Установка стента в подколенной артерии ранее была чревата смещением и переломами стента при сгибании колена. В настоящее время мы применяем специальные стенты, выдерживающие сгибательную нагрузку, а в перспективе планируется установка рассасывающихся стентов для артерий.
Стоимость
На стоимость операции влияют многие факторы. Стентирование выполняется с применением дорогостоящего оборудования. Все необходимые манипуляции проводятся квалифицированными специалистами. Кроме того, цена зависит от используемого материала. Стент, который покрыт лекарственным веществом, стоит намного дороже. Обычный стент обходится в сумму от 50 тысяч рублей.
В разных клиниках на подобное лечение своя цена. Учитывается степень сложности заболевания и количество сосудов, которые нуждаются в оперировании. В целом хирургическое вмешательство с применением стентов обходится пациентам как минимум в 80 тысяч рублей.
Не стоит экономить на своем здоровье, тем более что операция помогает большинству пациентам вернуться к нормальному образу жизни. Последствия нарушения кровотока могут быть достаточно опасными. Встречаются случаи, когда из-за поражения нижних конечностей больной погибает. Эффективность стентирования вполне оправдывает его стоимость.
Благодаря стентированию больные могут избавиться от неприятного дискомфорта в ногах. Однако без соблюдения всех рекомендаций врача в реабилитационный период возможно повторное стенозирование сосудов. Если своевременно замечать негативные изменения в самочувствии и обращаться к специалистам, удастся предотвратить возможные осложнения.
Показания к операции
Одна из наиболее часто встречающихся патологий нижних конечностей — атеросклеротическое поражение. Когда появляется атеросклероз, сокращается пропускная способность сосудов, то есть возникает стеноз (уменьшается их просвет). Из-за проблем с кровообращением человек сталкивается с неприятными проявлениями. Если больной ничего не будет предпринимать, заболевание приведет к некрозу тканей и заражению крови.
Кровообращение в ногах сильно нарушается при сахарном диабете, что выражается в появлении язв на кожных поверхностях. Если язвенные образования вовремя не лечить, больной потеряет конечность.
Показания к стентированию артерий нижних конечностей следующие:
- трофические изменения (язвы, раны);
- сбои в функционировании конечности.
Есть и противопоказания к стентированию:
- слишком маленький диаметр пораженного сосуда (для стентирования подходят сосуды диаметром не менее 2,5 мм);
- диффузное стенозирование (когда поражается слишком значительная часть сосуда);
- дыхательная и почечная недостаточность;
- нарушения сворачиваемости крови;
- чрезмерная чувствительность к йоду (вещество используется для контрастирования).
Вовремя проведенное хирургическое вмешательство позволит избежать ампутации.
Восстановление после операции
Операция продолжается 1-3 часа. После ее завершения иногда приходится надевать кислородную маску, а в течение 1-2 суток при помощи капельницы вводится обезболивающее. При эпидуральной анестезии иглу не вытаскивают 3-5 сут. для снижения боли. После ее удаления сразу дают обезболивающие средства. В качестве реабилитационных мер в лечебном учреждении применяются:
- В течение 1-2 суток для уменьшения отеков и боли, холодные компрессы на 15-20 мин.
- Ношение специальных носков и ботинок, предотвращающих возникновение тромбов.
- Применение стимулирующего спирометра, улучшающего работу легких.
- Регулярный осмотр разрезов для контроля признаков инфекции.
После выписки из больницы для успешного восстановления принимаются следующие меры:
- Работа с физиотерапевтом.
- Самостоятельная ходьба с ежедневным увеличением расстояния, которая сделает ноги сильнее.
- В время сна и сидя, конечности фиксировать приподнятыми.
- Сохранять послеоперационные раны сухими, не применяя пудру или присыпки.
- Не есть жирную пищу и не курить.
- Выполнять наставления врача и возвращаться к повседневной жизни.
Оформление
Статус инвалида могут дать только после проведения медико-социальной экспертизы по результатам медицинских обследований. На комиссии оценивают состояние больного, уровень его дееспособности, а также назначают ограничения по нагрузке.
Обследование
Сначала пациенту нужно попасть к своему лечащему кардиологу, чтобы получить направление на обследование и на МСЭ. Затем придется сдать анализы, пройти медицинские исследования и обойти всех указанных врачей. После этого необходимо заняться сбором документов.

Документы
Для оформления инвалидности потребуется такой пакет бумаг:
- направление от врача;
- паспорт и его копия;
- медицинская карта;
- копия трудовой книжки;
- выписка из больницы, в которой больной проходил лечение;
- заявление на проведение экспертизы.
Когда пройдены обследования и собран пакет документов, пациент направляется на комиссию.
МСЭ
Во время вынесения заключения МСЭ может как дать группу, так и отказать в ее установлении или продлении срока. Если человек не согласен с решением, он имеет право обратиться в суд.

Проблемы с сердцем и операции на органе могут привести к тому, что больному будет присвоена инвалидность
Это важно в условиях потери трудоспособности, поскольку установление группы предполагает выплату материальной помощи
Для получения степени требуется пройти медицинское обследование, собрать необходимые документы и обратиться в МСЭ. Решение выносит медико-социальная экспертная служба, которая учитывает состояние больного до и после операции, наличие у него хронических заболеваний, а также другие критерии насчет возраста и профессии.