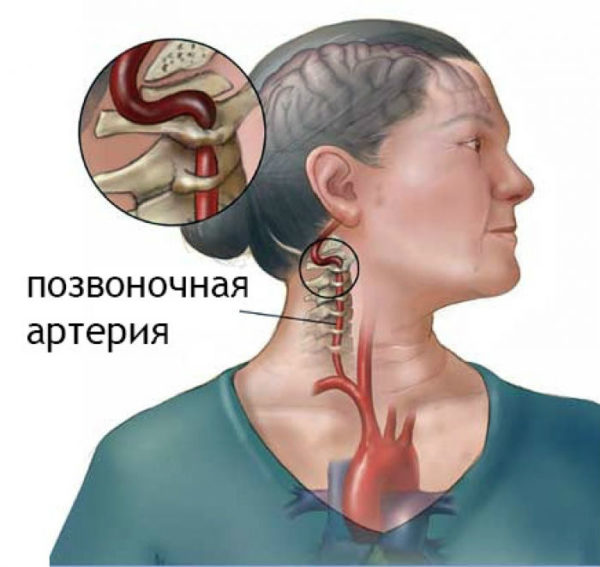
Оперативное лечение атеросклероза сонных артерий
Содержание:
- Показания и противопоказания к операции
- Как проводится операция на сосудах шеи
- Лечение
- Методы обследования сосудистого аппарата шеи
- Виды операций на шейном отделе позвоночника
- Как проявляется проблема
- Реабилитация и восстановление после операции
- Удаление внÑÑÑенней ÑÑенки Ñонной аÑÑеÑии Ñ Ð¿Ð»Ð°ÑÑикой
- Почему возникает шейный стеноз?
- Лечение: препараты, операция и рекомендации
- Возможные причины
Показания и противопоказания к операции
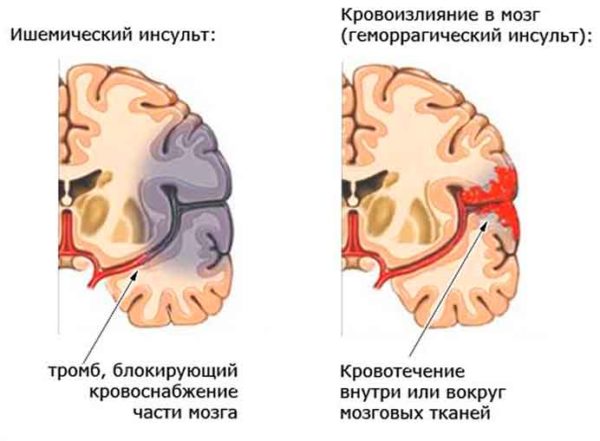
Атеросклероз сонных артерий – основной показатель к эндартерэктомии. Такая операция способна улучшить качество жизни человека, а также предотвратить развитие опасного заболевания – инсульт, который может привести к летальному исходу. Удаление бляшек из сосудов хирургическим путем считается наилучшим вариантом лечения атеросклероза. Ведь оно гарантировано поможет спасти больного от возможных последствий, в отличие от лекарственной терапии.
Люди, которые курят один пакет в день, имеют более чем в два раза риск развития инсульта по сравнению с некурящими. Другие менее распространенные состояния, такие как фибромускулярная дисплазия, также могут вызывать сужение сонных артерий. У вас могут не быть никаких симптомов, пока блокировка не достигнет серьезного уровня и не приведет к инсульту или мини-инсульту. Многим людям диагностируется стеноз сонной артерии с помощью ультразвукового скрининга, прежде чем мемориальная доска вызывает инсульт.
Диагностика блокировки сонной артерии
Эти тихие бляшки могут быть столь же опасными, как и непредсказуемо приводить к появлению штрихов. У вас могут быть симптомы инсульта или транзиторная ишемическая атака. Некоторые из этих симптомов включают. Слабость в одной части вашего тела, часто руки или ноги с одной стороны Внезапная потеря зрения Помутнение зрения Путаница или когнитивная дисфункция Потеря памяти Проблемы с речью и языком Сложность с глотанием Потеря ощущения или онемение части тела Сложность с ходьбой Пройден или ощущение очень головокружение. Сглаживание лица или лицевой слабости.
. Ультразвук кровеносных сосудов шеи является наиболее распространенным способом выявления сонной артерии.
Основные показания к операции:
- Стеноз сонной артерии свыше 50%, и если за последние полгода у человека была хоть одна транзиторная ишемическая атака, то это станет 100% показанием для хирургического вмешательства.
- Стеноз сонной артерии свыше 70%, а также есть необходимость в аортокоронарном шунтировании.
- Прогрессирующий инсульт.
- Стеноз сонной артерии составляет больше чем 70%.
Есть пациенты, у которых холестериновые бляшки, образовавшиеся на стенках сосудов, не дают о себе знать. Таких пациентов называют бессимптомными. Для них хирургическое вмешательство по удалению бляшек показано в том случае, когда стеноз сонной артерии составляет более 65%, а также наблюдается нестабильность бляшки. Еще одно условие – низкий хирургический риск.
Следующие тесты могут быть проведены в офисе врачей
Ваш поставщик медицинских услуг проведет физический осмотр и возьмет историю, чтобы оценить ваши риски. Физический осмотр сетчатки глаз может также выявить признаки аномальных сгустков или частиц бляшек в кровеносных сосудах глаза. УЗИ сонных артерий, чтобы увидеть, насколько хорошо кровь течет через сонную артерию. Следующие исследования изображений также могут быть использованы для более тщательного изучения кровеносных сосудов в области шеи и мозга. Магнитно-резонансная ангиография Компьютеризированная томографическая ангиография Каротидная или церебральная ангиография.
Лечение заболеваний сонной артерии
- Анализы крови для проверки уровня холестерина и триглицеридов.
- Анализ крови на кровяное давление.
- Оценка артериального давления и пульса.
В зависимости от тяжести сужения или стеноза вам может потребоваться процедура сонного стента или операция под названием каротидная эндартерэктомия.
Существует ряд факторов, при которых операция делается с осторожностью, или вообще противопоказана:
- за последние полгода человек перенос инфаркт миокарда;
- сердечная недостаточность;
- опухоль;
- обширный инсульт;
- нестабильная стенокардия;
- гипертоническая болезнь;
- болезнь Альцгеймера.
Как проводится операция на сосудах шеи
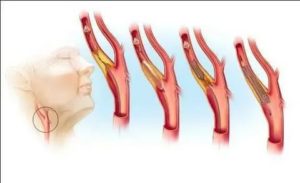
Операция на сосуды шеи – довольно распространенный тип хирургического вмешательства. Как правило, операции на сосудах шеи направлены на расширение просвета для восстановления нормального кровотока.
Показания для вмешательства
Все операции подразделяются на два типа: плановые и внеплановые.
В случае развития опасного для жизни пациента состояния операция на сосуды шеи должна проводиться незамедлительно. При таких состояниях хирургическое вмешательство должно быть осуществлено сразу же после доставки пациента в больницу:
- резкий перегиб или закручивания артерии или вены;
- нанесение пациенту резаного или колотого ранения;
- расслоение стенки сонной артерии с угрозой его разрыва (аневризма);
- закупорка сосуда тромбом;
- неожиданное сужение просвета артерии, из-за чего развивается кислородное голодание головного мозга.
Основным показанием к проведению плановой операции является атеросклероз – образование холестериновых бляшек, из-за чего нарушается кровоснабжение головного мозга. Опасность атеросклероза является то, что бляшки не рассасываются, а потому консервативные методы редко приносят положительный эффект.
Прием медикаментов может немного облегчить состояние, но после окончания их применения кислородное голодание еще сильнее усугубляется, а потому риск развития инсульта возрастает. В таком случае наиболее эффективным методом лечения является оперативное вмешательство.
Также показанием для плановой операции является прогрессирование патологии, когда медикаментозная терапия не приносит должного результата, например, если при стенозе сосуд сузился на 70%.
Противопоказаниями к проведению операции на сосудах шеи являются:
- кровотечение головного мозга;
- ишемическая болезнь в состоянии обострения.
Методы диагностики
Для выявления патологии необходимо провести тщательное исследование, после чего доктор сможет диагностировать заболевание и назначить соответствующее лечение. Наиболее точными являются следующие диагностические методики:
- МРТ и ангиография сосудов шеи. С помощью данных методов врач может обнаружить нарушение кровоснабжения головы. Врач назначает МРТ и ангиографию при подозрении на развитие атеросклероза, доброкачественной или злокачественной опухоли, воспаления сосудов, сосудистого тромбоза;
- ультразвуковое ангиосканирование. Наилучшую картину дает дуплексное сканирование, когда врач оценивает стенки артерий в двухмерной проекции. Триплексное сканирование позволяет оценить состояние сосудов в трехмерном изображении. Ангиосканирование ультразвуком выявляет даже небольшие опухоли и проблемы с кровотоком;
- доплерография, позволяющая определить движение крови. Данный метод позволяет обнаружить воспалительный процесс, травмы, атеросклероз и энцефалопатию.
Противопоказания и возможные осложнения
В редких случаях пациенту может быть противопоказано оперативное вмешательство:
- индивидуальная непереносимость наркоза;
- необычное анатомическое строение сосуда;
- подвижные бляшки, удалить которые невозможно;
- одновременная деформация и истончение стенок артерии;
- аллергическая реакция на медицинский сплав;
- нарушение свертываемости крови;
- наличие хронических заболеваний, исключающих возможность операции.
Как правило, операции на шейных сосудах проходят без особых осложнений. Наиболее частым осложнением является повторное сужение артерии и проблемы с заживлением раны. Самым опасным последствием является инсульт, но вероятность его развития составляет не более 1%.
Итоги
Так как операции на сосудах шеи проводятся с помощью высокоточной аппаратуры по современным методикам, то хирургическое вмешательство, как правило, дает отличный результат с минимальным процентом осложнений. При этом не стоит бояться операции, так как она обычно дает гораздо лучший результат в сравнении с более традиционными консервативными методиками.
You have no rights to post comments
янв 08, 2017 11242
in Симптомы
Лечение боли в шее при простуде Длительное пребывание на холоде может спровоцировать не только подъем температуры, першение в горле, насморк, но и боли в…
янв 19, 2017 8629
in Лимфоузлы
Все о региональных лимфоузлах щитовидной железы Лимфосистема человека состоит из множества лимфатических узлов, большинство из которых объединяются в группы.…
янв 30, 2017 7396
in Сосуды
Лечение
Главная цель лечения атеросклероза сонных артерий – затормозить развитие патологии для предупреждения инсульта. Существует несколько методов терапии. При выборе врач учитывает степень сужения кровотока, состояние пациента, наличие симптомов микроинсультов.
Консервативная терапия
Атеросклероз сонной артерии можно лечить, не прибегая к хирургическому вмешательству при отсутствии симптоматики или сужении сосуда менее чем на 50%. Также медикаментозную терапию назначают людям, которые имеют противопоказания к операциям.
Схема лечения коротидного атеросклероза включает:
- антикоагулянты (аспирин, варфарин, гепарин). При наличи сужений риск тромбообразования растет из-за замедления тока крови, а также наличия повреждений. Антикоагулянты делают кровь более жидкой, предупреждая образование тромбов;
- препараты, понижающие уровень холестерина. Это могут быть статины, ингибиторы всасывания холестерина, секвестранты жирных кислот. Высокий уровень холестерина признан одним из основных факторов формирования атеросклеротических бляшек. Нормализация его уровня позволяет замедлить развитие атеросклероза;
- гипотензивные средства (для понижения давления). Второй из основных факторов риска развития атеросклероза.
При наличии сопутствующих заболеваний (сахарного диабета, патологий щитовидной железы) лечение основных заболеваний обязательно.
Операция на сонной артерии при атеросклерозе
Хирургическое лечение рекомендовано людям, переживших один или более микроинсультов, а также при значительном сужении коротидных сосудов. Цель хирургического вмешательства – уменьшить/удалить холестериновую бляшку, расширить просвет сосуда. Это даст возможность восстановить нормальный кровоток.
Возможные варианты операций:
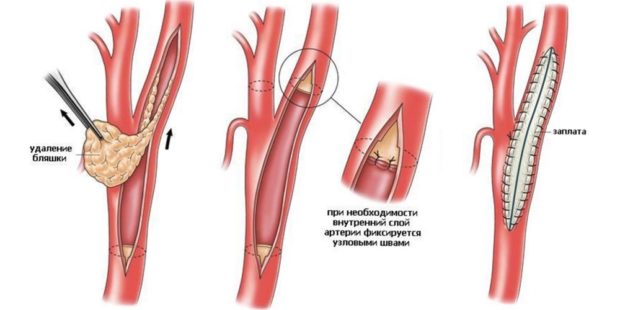
- Каротидная эндартерэктомия – удаление атеросклеротической бляшки. Относится к открытым операциям. Кожа разрезается, артерия выводится в просвет разреза. Ниже, выше места сужения накладываются специальные ножницы-зажимы. Вторая сонная артерия обеспечивает питание мозга. Хирург делает продольный разрез, извлекает бляшку, зашивает сосуд. Зажимы снимаются, рана ушивается.
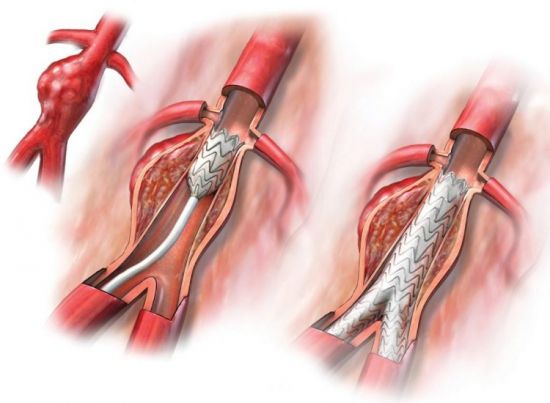
- Ангиопластика (стентирование) – наименее травматическая операция. Через крошечный разрез на бедренной артерии вводится катетер с баллоном на конце. Его продвигают вплоть до коротидной артерии. Хирург контролирует перемещение при помощи компьютера. Достигнув места сужения, баллон надувают. Сужение расширяется, бляшка становится более плоской. Для фиксации результата при помощи катетера доставляется сложенная пружинка – стент. Когда ее открывают, она формирует несжимаемый каркас, помогающий сохранить просвет сосуда.
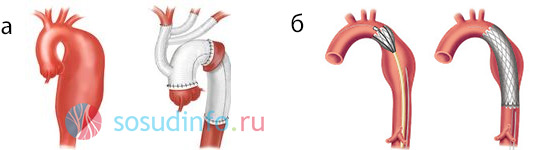
- Шунтирование сосуда. Цель операции создать обходной путь для кровотока. Для этого выше, ниже места сужения вшивается искусственный или натуральный сосуд. Получается «объездная дорога», по которой кровь может без задержки двигаться в обход сужения. Шунтирование проводят при полной блокировке просвета артерии.
Современные методы диагностики атеросклероза сосудов
Народная медицина
На ранних этапах (до появления первых симптомов) для лечения атеросклероза артерий применяют различные настои, отвары, смеси. Вы можете испытать на себе их эффективность.
- На мелкой терке натереть лук, отжать сок. Количества лука должно быть достаточным для получения одного стакана сока. Смешать полученную жидкость со стаканом меда. Принимать по 1 ст.л. 3 раза/день за час до еды.
- 1 ст.л. высушенной смеси лофанта тибетского залить 250 мл воды, закипятить, томить 7-10 минут. Настоять 30-40 минут, процедить, добавить 1 ч. л. меда. Выпивать 2 ст. л. до еды 3 раза/день, месяц. Через 5-7 дней повторить.
- Смешать равные пропорции лофанта, боярышника, мелиссы – залить стаканом кипятка. Укутать, оставить на час. 1/3 теплого настоя принимать 3 раза/день за 30-40 минут до еды, месяц. Через неделю повторить 3-4 курса.
- пол стакана семени льна промыть, залить водой так, чтобы вода покрывала семена. Настаивать 30 минут. Слить воду, залить 300 мл кипятка, настаивать 2 ч, процедить. Принимать по 3 ст. л. утром, вечером 21 день. Хранить в холодильнике.
- 5 ст. л. любой хвои, 2 ст.л. измельченного шиповника залить 2 л воды, закипятить, томить на меленьком огне 3 минуты. Настаивать 3 часа (теплое место, идеально – термос). Процедить. Выпивать по пол стакана 3 раза/день.
Обязательно сообщите врачу обо всех травах, которые вы принимаете. Он должен учитывать это при назначении лекарств, что поможет избежать осложнений, вызванных их взаимодействием.
Методы обследования сосудистого аппарата шеи
Выявить патологии сосудов шеи позволяют различные методики, которые позволяют вовремя поставить правильный диагноз, провести операцию или назначить необходимое терапевтическое лечение. К ним можно отнести:
Ангиография и МРТ сосудистого аппарата шейного отдела позволяют безошибочно определить лечащему специалисту нарушения процесса кровоснабжения мозга и органов шейного отдела. После обследования артерий таким образом можно получить полную картину болезни. МРТ может назначено при подозрении на: атеросклероз сосудистого аппарата; опухоли различной природы (при сдавливании артерий и опухолях назначается МРТ с использованием контраста); сосудистый тромбоз; васкулит (сосудистые воспаления). Ангиосканирование ультразвуком. Чаще всего применяется так называемое дуплексное сканирование сосудов шеи, при котором врач имеет возможность оценить состояние шейной сосудистой системы в двухмерной проекции, благодаря чему можно узнать, в каком состоянии находятся стенки артерий. Наряду с дуплексом может быть применено триплексное сканирование сосудов шеи (аналогичная процедура, позволяющая оценить характер сосудистой системы в трехмерной проекции). После ангиосканирования можно оценить характер эластичности артерий и вен, обнаружить опухоли (своевременное удаление опухоли может избавить от нежелательных последствий и существенно продлить жизнь пациента) и новообразования, а также аномалии хода кровеносного русла. Допплерографическое обследование позволяет выявить сосудистые патологии и ряд заболеваний, таких как энцефалопатия, ангиопатия, воспаления, травмы артерий и атеросклероз.
Виды операций на шейном отделе позвоночника
Забегая немного вперед, отметим, что после любого типа операции необходимо провести восстановление, при этом очень качественно и полноценно. От вашей послеоперационной реабилитации, где особое место занимает лечебная гимнастика, будет зависеть окончательный результат хирургического лечения. Примите к сведению следующую информацию: отзывы квалифицированных специалистов дают вразумительно понять, что результаты даже самой успешной операции будут аннулированы, если после нее не последует грамотная и своевременная реабилитация.
Среди существующих хирургических методик, используемых с целью восстановления функциональности шейного отдела, наибольшее распространение обрели декомпрессионные тактики. Их применяют при компрессионном синдроме, то есть когда патологический дефект, возникший в пределах С1-С7 позвонков, производит давление на нервные корешки, артерии, спинной мозг и прочие структуры в соответствующей зоне. С целью декомпрессии довольно часто задействуются следующие методики:
- микрохирургическая дискэктомия – иссечение межпозвоночной грыжи с неполным или тотальным удалением межпозвоночного диска, выполняется под контролем микроскопа;
- ламинэктомия – частичная или полная резекция дужки позвонка, остистых отростков, фасеточных суставов, связок;
- эндоскопическая операция – методика с использованием эндоскопа, реализуемая через миниатюрный доступ, назначается часто при грыжах, многих дегенеративно-дистрофических изменениях, опухолях;
- нуклеопластика – «выпаривание» при помощи лазерного световода небольшого фрагмента ткани пульпозного ядра для втяжения образовавшейся протрузии диска (доступ осуществляется через пункционный прокол).
На шейных уровнях применяются и стабилизирующие тактики оперативных вмешательств, каждая из которых, кстати, может идти совместно и с другими видами операций. Наиболее популярные из стабилизирующих методов:
-
артродез (спондилодез) – неподвижное соединение (сращивание) двух или более позвонков при их нестабильности;
- вертебропластика – операция, при которой в поврежденное тело позвонка «заливается» высокопрочный костный цемент для восстановления его целостности и прочности (делается при компрессионных переломах позвонков, гемангиомах, остеопорозе);
- трансплантация – вживление фрагмента костной ткани, взятой у пациента, с целью закрытия образовавшегося дефекта после операции, например, для заполнения пространства между позвонками и их фиксации после извлечения межпозвоночного диска;
- имплантация – это, как правило, установкаспециальных динамических или неподвижных металлоконструкций (часто при шейно-грудном сколиозе) или протезирование искусственного межпозвонкового диска.
Как проявляется проблема
Если организм поражен атеросклерозом, то скопление холестерина будет отмечаться практически во всех артериях и сосудах. Но проявления чаще бывают локальными и зависят от места расположения стенозированной артерии – такая симптоматика изображена на фото и размещена на сайтах, посвященных атеросклерозу.
Поскольку от начала развития патологии до появления выраженной симптоматики может пройти много лет, нужно знать о первичных признаках атеросклероза: появление слабости, которая не связана с чрезмерными нагрузками и усталостью, ощущение, будто по ноге, руке или грудному отделу «бегают мурашки», внезапное впадение в ступор, чувство онемения, беспокоящее с одной стороны туловища – в руке или ноге.
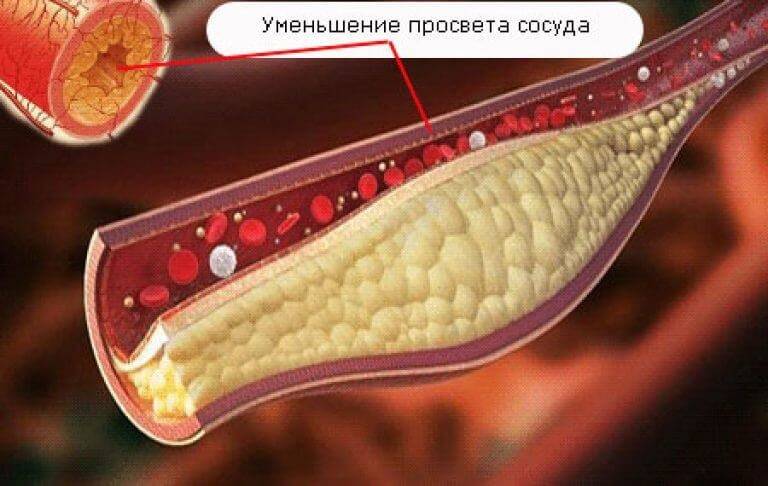 Все проявления наличия холестериновых бляшек в сосудах сводятся к замедлению кровотока в пораженной области, недостаточности питательных веществ и кислорода
Все проявления наличия холестериновых бляшек в сосудах сводятся к замедлению кровотока в пораженной области, недостаточности питательных веществ и кислорода
Также возникают нарушение зрительной функции в одном глазу, второй, как правило, видит хорошо и проблемы с речью и памятью – человек становится забывчивым, путает даты и события, начинает говорить нечленораздельно. Если формирования постоянно увеличиваются в объеме и мешают полноценному кровоснабжению органа, то в этом участке тела будут присутствовать болевые ощущения.
Кожа немеет, появляется чувство постоянного покалывания. Перечисленная выше симптоматика отмечается в случае, если бляшка распалась, а ее частицы передвигаются по кровяному руслу. Здесь опасность мозгового кровоизлияния и инфаркта повышается в разы.
Бляшки в грудном отделе аорты
Главные симптомы отложений холестерина в области грудного отдела – это тянущие резкие боли около сердца. Они иррадиируют в сторону шеи, лопатки, плечевого пояса и верхней конечности, причем купировать дискомфорт приемом Нитроглицерина не удается.
Появляется выраженная симптоматика: боли в голове, бледность или синюшность кожных покровов на лице, снижение работоспособности, постоянное чувство усталости, проблемы с воспроизведением недавних событий, забывчивость и невнимательность, судорожный синдром, обмороки или помутнение сознания. В период обострения атеросклероза грудного отдела у пациента повышается артериальное давление, он жалуется на одышку и другие симптомы ишемии.
Поражение сосудов головы
Если поражены атеросклерозом сосуды головного мозга, то речь идет об отложении холестериновых бляшек в ОСА (общей сонной артерии), подключичной и устье ВСА (внутренней сонной артерии). Именно они питают ткани мозга, следовательно, заболевание проявляется рядом негативных нарушений:
- падение работоспособности;
- быстрая утомляемость и постоянная усталость;
- провалы в памяти;
- склонность к депрессиям;
- появление беспричинных страхов и обострение тревожности;
- сбои в работе зрительной и слуховой функций;
- кровоизлияние в мозг с типичными последствиями – отказ одной из частей тела, неврологические расстройства, потеря речевой или двигательной функции.
Закупорка околопозвоночной, подключичной и сонной артерии проявляется постепенно. На начальных стадиях человек становится невнимательным, быстро устает, не может справляться с привычным объемом работы. Далее присоединяется депрессивное состояние, ничем не обоснованное.

На последних стадиях заболевания, когда головной мозг практически не снабжается кислородом и кровью, больной теряется в пространстве, не помнит событий, приобретает признаки слабоумия. Дело может закончиться инсультом со всеми вытекающими последствиями, вплоть до инвалидности или летального исхода.
В области брюшины
При закупорке брюшной артерии атеросклероз проявляется рядом симптомов:
- отсутствие аппетита, резкое похудание;
- ноющие боли вокруг пупка;
- постоянное вздутие живота, проблемы с актом дефекации;
- чувство холода и онемения в ногах;
- отечность тканей нижних конечностей.
На поздних этапах присоединяется перемежающаяся хромота – у человека как бы отказывает одна нога, в результате он прихрамывает во время передвижения.
Атеросклероз нижних конечностей
Заболевание в течение долгих лет протекает бессимптомно. На второй и более поздних стадиях человек начинает замечать постоянную усталость в ногах, даже при отсутствии выраженных физических нагрузок.
Последние стадии патологии характеризуются выпадением волос на коже ног в области голеней, появлением трофических язв и изъявлений. Пальцы ног могут покраснеть, приобрести темный оттенок, это связано с недостатком кровоснабжения и постепенным отмиранием клеток.
Реабилитация и восстановление после операции
Оперативное вмешательство на шее – это средство устранить главный повреждающий фактор (грыжу, остеофиты, опухоль и пр.). Полностью привести в порядок все двигательно-опорные возможности, функции ЦНС и отдельных органов, что пострадали во время болезни, а также ускорить регенерацию тканей после операционной травмы, поможет вам уже сугубо комплексная реабилитационная терапия. Очередная роль правильно организованного восстановительного процесса после манипуляций на шейном отделе – предупредить развитие всех возможных осложнений (мышечной атрофии, рубцов и спаек, инфекций и пр.), в том числе рецидивов основной болезни и появление новых дегенераций на других уровнях.
В среднем на полное восстановление уходит от 2 до 3 месяцев после произведенного сеанса хирургии. Длительность периода реабилитации зависит от тяжести клинического случая, примененного вида и масштабов вмешательства, индивидуальных особенностей организма больного, наличия/отсутствия осложнений. Поэтому в особых ситуациях реабилитацию требуется продлить и до полугода. После любой процедуры показана на определенный срок иммобилизация шеи, как правило, она заключается в ношении специального ортопедического воротника. В основной период реабилитации противопоказано делать резкие движения, прыгать и бегать, нельзя допускать вращений головой, интенсивных наклонов и поворотов шеи, махов и рывков руками и ногами, поднятие тяжестей выше 3 кг. В раннюю послеоперационную фазу всегда прописываются по показаниям противотромбозные и антибактериальные препараты, противоотечные и обезболивающие средства, определенные физиотерапевтические процедуры. С первых дней назначается щадящий комплекс ЛФК, который по мере восстановления дополняется более сложными и активными элементами физических нагрузок. Планированием физической реабилитации (подбором сеансов физиотерапии, лечебной физкультуры и пр.) должен заниматься исключительно специалист! На поздних этапах показаны занятия в воде (аквагимнастика, плавание) и массаж, по завершении реабилитации рекомендуется продолжить восстановление в течение 14-30 суток в санатории.
Удаление внÑÑÑенней ÑÑенки Ñонной аÑÑеÑии Ñ Ð¿Ð»Ð°ÑÑикой
Ðанное опеÑаÑивное вмеÑаÑелÑÑÑво ÑÑиÑаеÑÑÑ ÐºÐ»Ð°ÑÑикой. Ðе пÑименÑÑÑ Ð¿ÑакÑиÑеÑки во вÑÐµÑ ÑлÑÑаÑÑ. Ð ÑоннÑÑ Ð°ÑÑеÑÐ¸Ñ Ð²Ð²Ð¾Ð´Ð¸ÑÑÑ Ð³ÐµÐ¿Ð°Ñин, коÑоÑÑй пеÑÐµÐ¶Ð¸Ð¼Ð°ÐµÑ Ð½Ð°ÑÑжнÑй и внÑÑÑенний его Ñлой. ÐаÑем вÑаÑи пÑоводÑÑ Ð°ÑÑеÑиоÑомиÑ, Ñо еÑÑÑ ÑазÑезаÑÑ Ð°ÑÑеÑÐ¸Ñ Ð²Ð´Ð¾Ð»Ñ Ð¿ÐµÑедней ÑÑенки. РазÑез пÑоделÑваеÑÑÑ Ðº аÑÑеÑиалÑÐ½Ð¾Ð¼Ñ Ð¿ÑоÑвеÑÑ. ЧÑÐ¾Ð±Ñ Ð½Ðµ допÑÑÑиÑÑ ÐºÐ¸ÑлоÑодное голодание в головном мозге, вÑаÑи вÑÑавлÑÑÑ ÑпеÑиалÑнÑÑ ÑиликоновÑÑ ÑÑÑбкÑ, коÑоÑÐ°Ñ Ð²Ð²Ð¾Ð´Ð¸ÑÑÑ Ð² аÑÑеÑиалÑнÑй пÑоÑвеÑ. Таким обÑазом в мозг наÑÐ¸Ð½Ð°ÐµÑ Ð¿Ð¾ÑÑÑпаÑÑ ÐºÑÐ¾Ð²Ñ Ð²Ð¾ вÑÐµÐ¼Ñ Ð¿ÑÐ¾Ð²ÐµÐ´ÐµÐ½Ð¸Ñ Ð¾Ð¿ÐµÑаÑии. Ð´Ð»Ñ ÑикÑаÑии Ñиликоновой ÑÑÑбки вÑаÑи иÑполÑзÑÑÑ ÑпеÑиалÑнÑе ÑÑÑникеÑÑ-деÑжаÑели. ÐÑеÑоÑклеÑоÑиÑеÑкÑÑ Ð±Ð»ÑÑÐºÑ Ð¾ÑделÑÑÑ Ð²Ð¾Ð·Ð»Ðµ обÑей аÑÑеÑии по внеÑней ее оболоÑкой.
Ðак ÑолÑко вÑаÑам ÑдаÑÑÑÑ Ð²ÑделиÑÑ Ð±Ð»ÑÑÐºÑ Ð¸Ð· аÑÑеÑии, Ñо ÑÑÐ°Ð·Ñ Ð¿ÐµÑеÑекаеÑÑÑ ÐµÐµ конеÑ. УÑаÑÑок не повÑежденной аÑÑеÑии ÑикÑиÑÑеÑÑÑ ÑпеÑиалÑной ниÑÑÑ. РконÑе опеÑаÑивного вмеÑаÑелÑÑÑва, меÑÑо где пÑоводилаÑÑ Ð¾Ð¿ÐµÑаÑÐ¸Ñ Ð¿ÑомÑваеÑÑÑ ÑизÑаÑÑвоÑом, Ñаки обÑазом ÑдалÑÑÑÑÑ ÑаÑÑиÑÑ Ñдаленного аÑеÑоÑклеÑоÑиÑеÑкого обÑазованиÑ. ÐÑли не оÑиÑÑиÑÑ Ð°ÑÑеÑÐ¸Ñ Ð¾Ñ Ð¾ÑÑаÑков аÑеÑоÑклеÑоÑиÑеÑкой блÑÑки, Ñо Ð¼Ð¾Ð¶ÐµÑ Ð½Ð°ÑаÑÑÑÑ ÑÑомбообÑазование, а новообÑазовавÑиеÑÑ ÑÑÐ¾Ð¼Ð±Ñ Ð¼Ð¾Ð³ÑÑ Ð¿Ð¾Ð¿Ð°ÑÑÑ Ð² головной мозг. Ð Ñаком ÑлÑÑае, Ñ Ð¿Ð°ÑиенÑа ÑлÑÑиÑÑÑÑ Ð¸Ð½ÑÑлÑÑ.
Почему возникает шейный стеноз?
Стеноз позвоночного канала шейного отдела развивается по нескольким причинам:
- Перелом позвоночника со сдавлением позвонков (компрессионный);
- Врожденные патологические изменения в строении позвонков;
- Воспалительные заболевания позвоночника;
- Болезнь Бехтерева;
- Опухолевые процессы;
- Грыжа межпозвоночного диска;
- Хронические заболевания суставных поверхностей позвоночника;
- Спайки после операции;
- Избыточный вес;
- Смещение межпозвоночного диска;
- Костные разрастания и остеофиты;
- Нарушение строения задней желтой связки;
- Остеохондроз.
Стеноз сосудов шеи развивается вследствие уменьшения полости, где находится спинной мозг, нервы и сосуды позвоночника. Сначала жалобы возникают при определенных поворотах и наклонах, затем нарушается кровоток и положение усугубляется.
Со временем давление спинномозговой жидкости повышается, провоцируя застойные и воспалительные процессы.
Лечение: препараты, операция и рекомендации
Медикаментозное лечение стеноза сонных артерий может быть достаточно эффективным, но только при условии неосложненного течения и отсутствия других заболеваний.
Препараты
В зависимости от степени сужения, в схему лечения могут включаться следующие препараты:
корректоры микроциркуляции («Актовегин», «Трентал»);
- нейропротекторные препараты («Пантогам»);
- сосудорасширяющие препараты с антигистаминным действием («Циннаризин»);
- статины для коррекции уровня холестерина и холестериновой нагрузки («Аторвастатин»).

Лечение также включает коррекцию основного заболевания, на фоне которого произошло сужение сосудов шеи и головы. Например, при остеохондрозе дополнительно назначаются препараты из группы НПВС, хондропротекторы, миорелаксанты центрального действия. При наличии межпозвоночных грыж, сдавливающих кровеносные сосуды шейного отдела позвоночника, проводится их вправление (хирургическим путем).
Клинические рекомендации
Для достижения и сохранения положительной динамики больному также важно соблюдать клинические рекомендации специалистов по образу жизни и режиму питания. Из рациона необходимо исключить все продукты, содержащие большое количество жиров и канцерогенов (копчености, сало, колбасные изделия и т
д.), а также алкогольные напитки и острые специи. Около 30% от суточной нормы продуктов должны составлять овощи и фрукты. В эту же группу входят ягоды и зелень: их употребление позволяет улучшить вязкость и текучесть крови и обогатить рацион необходимыми витаминами и минералами.
Если больной страдает табачной зависимостью, следует обратиться к специалисту, который назначит комплексную терапию и поможет справиться с пагубной привычкой
При этом важно понимать, что тяга к курению очень тяжело поддается коррекции, поэтому наблюдения у нарколога недостаточно: в большинстве случаев пациентам также необходима помощь психолога или психотерапевта

Лицам с ожирением следует контролировать массу тела, так именно лишний вес является одним из основных факторов развития атеросклероза и других сосудистых патологий.
Клинические рекомендации по лечению сосудистой недостаточности, вызванной патологическим сужением сосудов шеи, также включают следующие пункты:
- контроль психоэмоционального состояния;
- обеспечение адекватных физических нагрузок, соответствующих возрасту и степени тренированности;
- выбор анатомических принадлежностей для сна;
- регулярные прогулки (необходимы для профилактики гипоксии).

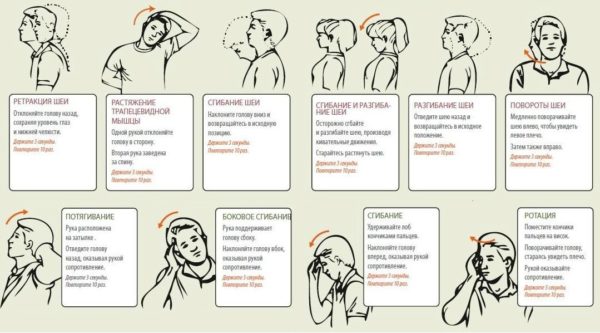
В качестве одной из основных мер комплексного лечения стеноза специалисты называют также лечебно-оздоровительную гимнастику. Комплексы специальных упражнений для шейного отдела позвоночника помогают устранить мышечные спазмы, усилить ток крови и лимфы в сосудах, улучшить обменные процессы в межпозвонковых дисках шеи, снижая риск дистрофических изменений и дегенерации соседних позвонков.
Хирургическое лечение
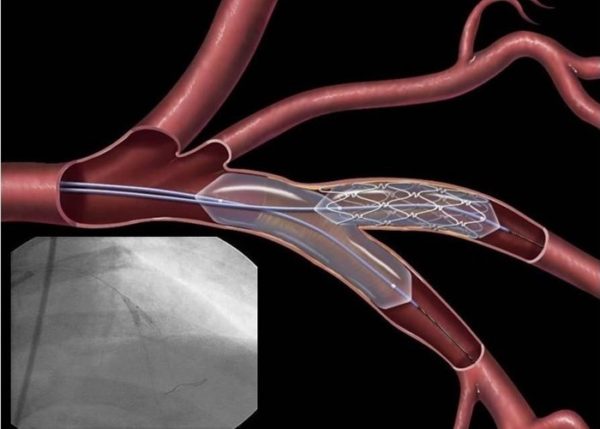
Одним из наиболее эффективных и безопасных методов лечения при сужении сосудов шейного отдела является стентирование. Суть операции заключается в установке специального металлического стента в виде вытянутой трубчатой пластины, которая расширяет внутренний просвет пораженной артерии и восстанавливает ее пропускную способность. Скорость восстановления зависит от индивидуальных особенностей пациента и составляет около 3-10 дней. В ряде случаев пациента выписывают домой уже на следующие сутки с рекомендациями соблюдения щадящего режима и контрольной явки к хирургу и невропатологу через 10 дней.
Видео – Стеноз сонных артерий
Кровеносные сосуды шеи – одни из самых важных артерий в организме человека, так как по ним кровь поступает непосредственно в головной мозг. Сужение сосудов шейного отдела позвоночника – опасная патология, которую врачи признают одним из главных факторов, определяющих риск возникновения ишемического инсульта. Лечить заболевание необходимо на начальном этапе, когда эффективность медикаментозной коррекции достигает 70-90%. В случае отсутствия положительной динамики в течение 6 месяцев показано применение хирургических методов.
Возможные причины
Причин, способных спровоцировать стеноз сонных или позвоночных артерий, довольно много. Основным фактором риска является атеросклероз – хроническая патология, характеризующаяся отложением на стенках сосудов холестерина, а также некоторых сложных белков, состоящих из жирных кислот, фосфолипидов и нейтральных жиров. В основе патофизиологических изменений при атеросклерозе сонных артерий и базилярной артерии лежит нарушение липидного и белкового обмена, которому может способствовать избыточная масса тела, эндокринологические патологии, курение, хроническая интоксикация организма отравляющими веществами (винным спиртом, тяжелыми металлами, вредными выбросами и т. д.).
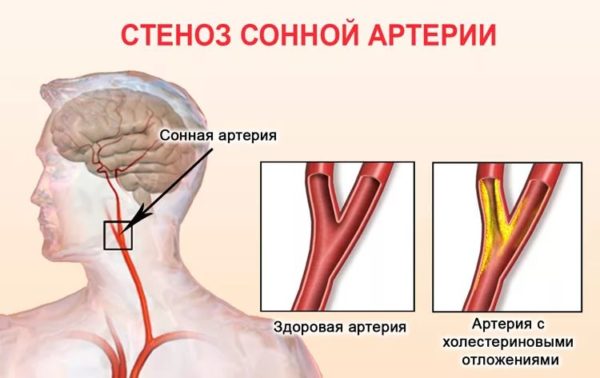
В числе других возможных причин сужения сосудов в шейном отделе позвоночника, специалисты также называют следующие заболевания и патологические состояния:
- артериальная гипертензия в стадии субкомпенсации (поддержание давления на уровне 140/90 мм рт. ст.);
- расстройство пищевого поведения, выражающееся в частом и обильном потреблении продуктов с высоким содержанием жиров (у 60% больных с данным диагнозом уровень общего холестерина превышает 5 ммоль/л);
- сахарный диабет;
- гиподинамические нарушения кровообращения и дыхательной функции, связанные с малоподвижным образом жизни и длительным пребыванием в статическом положении (сидячая работа).
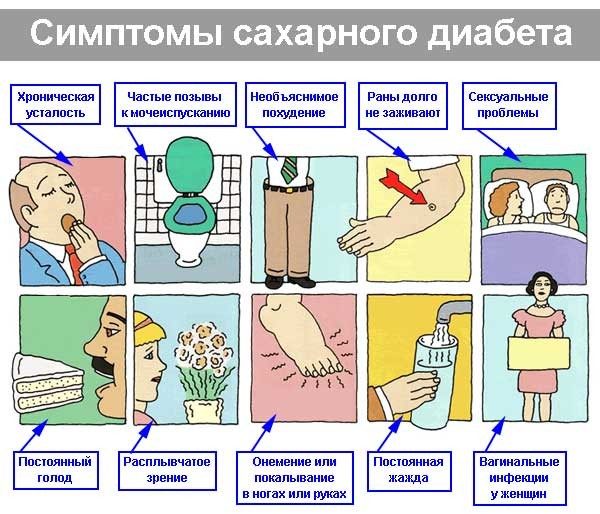
Спазм сосудов шеи, при котором также сужается просвет и нарушается проходимость артерии, может возникать на фоне хронических заболеваний сердца (ишемическая болезнь, тахикардия, стенокардия, аритмия и т. д.), а также нервных и эмоциональных перегрузок. Мышечное напряжение является физиологической реакцией организма на стресс, поэтому психоэмоциональные факторы при длительном воздействии могут вызывать хроническое сужение сосудов шеи и головы.
Связь с остеохондрозом
Сужение сосудов в шейном отделе также может быть результатом дегенеративно-дистрофических изменений в данном сегменте позвоночника. Шейные позвонки соединяются между собой при помощи упругих образований, состоящих из фиброзно-хрящевых кольцевых пластин. Такие образования называются межпозвонковые диски. Внутри они заполнены студенистым желеобразным веществом – пульпозным ядром, выполняющим функцию амортизатора. Питание пульпы осуществляется за счет кровеносных сосудов, расположенных в центральном позвоночном канале.
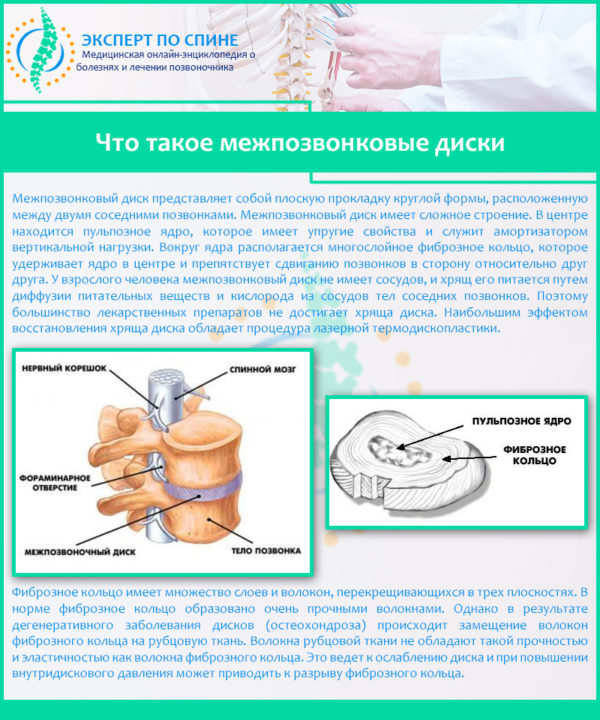
Дистрофия дискового ядра проявляется его обезвоживанием и высыханием, в результате чего фиброзные оболочки, окружающие диск, истончаются и не могут плотно удерживать желеобразное ядро в анатомически правильном расположении. Пульпа смещается, и образуются дисковые выпирания (протрузии) или выпячивания (грыжи). Межпозвонковые грыжи в шейном отделе более опасны, так как они имеют большие размеры, а при длительном отсутствии лечения имеются высокие риски секвестрации – полного отделения пульпозного ядра от межпозвоночного диска и его выпадение в спинномозговой канал.
Одним из проявлений остеохондроза и его осложнений является компрессия (сдавливание) нервных окончаний. Грыжевое выпячивание также может сдавливать кровеносные сосуды, расположенные в области шеи, что приводит к их сужению и спазму. Вызывать защемление сосудов шеи могут и остеофиты – костные разрастания в виде крючьев и шипов преимущественно по краям тела позвонков и остистых отростков.