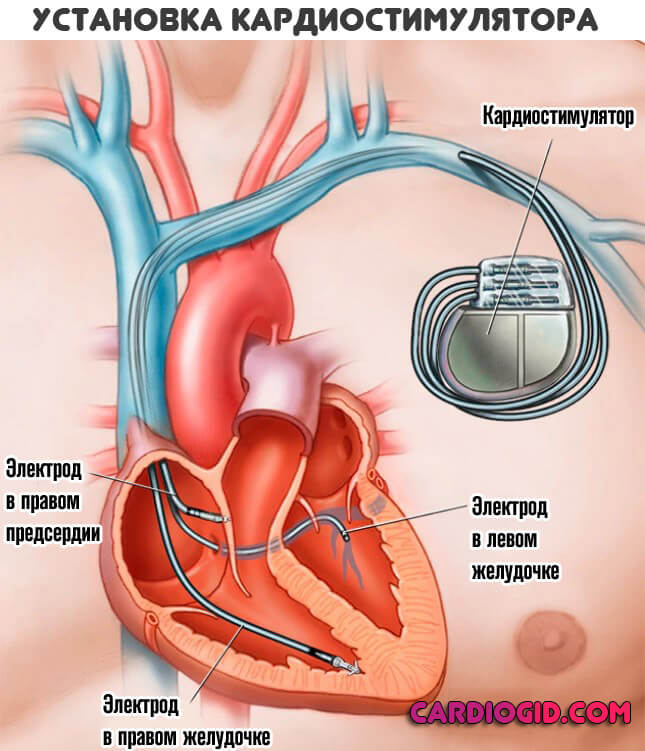
Синдром слабости синусового узла
Содержание:
- Причины патологических шумов
- Лечение ДЖВП
- Особенности конструкции станка
- Классификация нейроциркуляторной дистонии
- Краткая справка
- Последние изменения
- Степени злокачественности
- Еще по теме «Шумы в сердце у ребенка причины»:
- Девочки, хелп!
- Посоветуйте хорошего кардиолога и где обследовать ребёнка
- Шумы в сердце
- шумы в сердце
- Книга рассказывает о сердце ребенка
- Аритмия сердца
- шумы в сердце
- Брадикардия
- Открытое овальное окно.
- Шум в сердце
- Шумы в сердце. Ребенку 1 год и 2 месяца
- врожденный п-к сердца
- Шумы в сердце
- Дополнительная хорда
- Шумы в сердце
- Шумы в сердце.
- Шумы в сердце
- Возможные риски
- Причины
- Берут ли в армию с ложной хордой? | Здоровье призывника
- Симптомы синдрома слабости синусового узла
- 2 Информация о технических характеристиках станка
- Шум сердца
- Последние изменения
- Краткая справка
- Симптомы
- Причины сердечных шумов в детском возрасте
- Физиологические и анатомические особенности сердечно-сосудистой системы у детей
- О проблеме
- Физиотерапия
- Related Posts via Categories
Причины патологических шумов
Можно назвать врожденные и приобретенные заболевания, провоцирующие аномальные результаты аускультации. Первые представлены отклонениями тканевого характера.
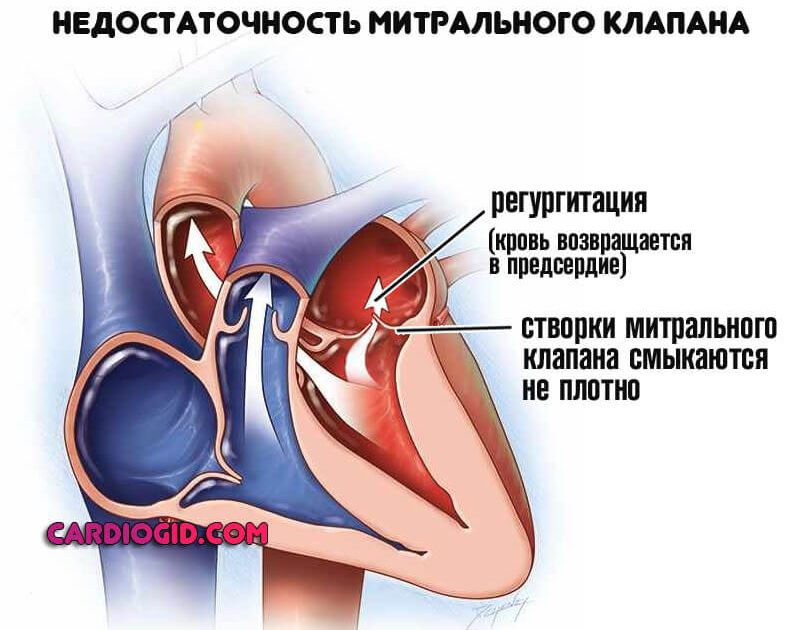
Недостаточность митрального клапана. Провоцирует регургитацию, то есть ток крови из левого желудочка обратно в предсердие. Чего быть, конечно же, в норме не должно.
Порок провоцирует недостаточную трофику (питание) всех тканей человеческого тела. Скудное количество выбрасывается в аорту и доходит до систем.
Страдают головной мозг, печень, почки, само сердце, пищеварительный тракт. Грозные гемодинамические отклонения, а потом и осложнения развиваются не в один момент.
Обычно требуется несколько лет на прогрессирование, но возможны варианты.
Недостаточность аортального, трикуспидального клапанов. Провоцирует расстройства нормального тока крови, питания всех органов и систем. Механизмы связаны с неправильной циркуляцией жидкой ткани по телу.

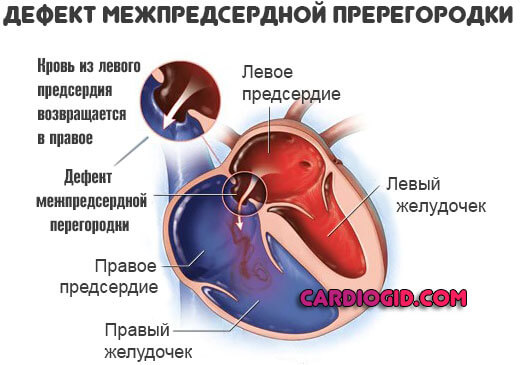
Пороки межпредсердной перегородки.
Указанные отклонения от нормы имеют генетическое происхождение в 40% случаев или чуть более. То есть основу этиологии составляет мутация.
Таковая развивается в ранние периоды, в начале первого триместра, когда сердце и сосуды только еще закладываются.
Изолированно расстройства работы мышечного органа практически не встречаются. Много чаще речь идет о системных хромосомных отклонениях. Классический пример — синдром Дауна. И таких можно насчитать много более.
Другой вероятный вариант — спонтанные нарушения внутриутробного развития. Причина обычно кроется в перенесенных матерью болезнях либо негативных факторах, влияющих на плод в течение гестационного периода. Например, никотин (курения), алкоголь, наркотические вещества.
Сказывается бесконтрольный прием препаратов, особенно гормонального плана, популярны средства на основе синтетического прогестерона, которые матери самовольно принимают, не задумываясь о последствиях.
Высокий радиационный фон, неправильное питание с избытком вредных веществ (например, солей азотистых кислот — нитратов). Эти факторы нужно учитывать при вынашивании, чтобы снизить риски до минимума.
Приобретенные заболевания многочисленные. Но у детей они все же встречаются сравнительно редко.
Ревматизм. Аутоиммунная патология. Сопровождается регулярным рецидивирующим воспалением кардиальных структур, миокарда.
Полностью лечению не поддается, потому суть терапии заключается в предотвращении обострений и купировании симптомов с помощью глюкокортикоидов и иммуносупрессоров.
Инфекционные процессы. Встречаются относительно в малом числе случаев. Представлены воспалением самого миокарда (миокардит), околосердечной сумки, прочих структур. Возможны сочетанные процессы.
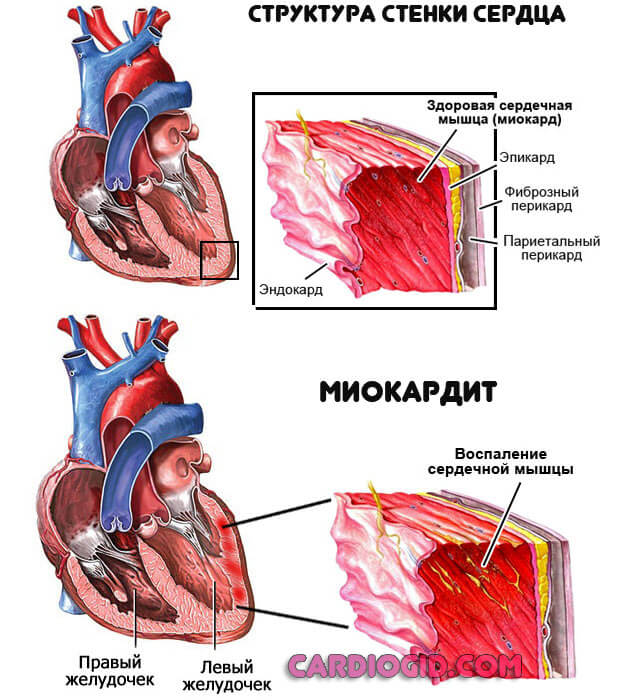
Вне основного источника бактериального поражения отклонение почти не встречается. Потому во всех ситуациях обнаруживаются сторонние расстройства: ангины, кариес, хронический тонзиллит, ларингит, фарингит и прочие варианты, также артриты инфекционного генеза.
Перечень неполный. Возможны и иные отклонения, в том числе коллагенозы, разрастание соединительной ткани, нарушения проводимости особых структур сердца (пучок Гиса), аритмии, но это, скорее, следствие.
Потому, как и сами эти заболевания спонтанно не возникают. Фактор происхождения нужно искать выше.
- Крайне редко виновником выступает инфаркт. У детей развитие столь грозного состояния — чистая казуистика, случайность.
- Такой же нечастый «гость» — травмы грудной клетки с повреждением сердца. Ребра хорошо защищают внутренние органы, к тому же интенсивность воздействия должна быть крайне велика.
Классический вариант — дорожно-транспортное происшествие с переломом грудины, тяжелыми ушибами. Аномальные звуки обнаруживаются уже после проведенного лечения.
Причины шумов в сердце у ребенка встречаются и в результате ятрогенного (врачебного) фактора. Как пример, после проведенного оперативного лечения эндоваскулярным или классическим открытым доступом, обследования на предмет прочих патологий (предполагает катетеризацию, проникновение в сосудистое русло и сердце).
Косвенно аномальные звуки могут обуславливаться гипертонической болезнью, изменениями со стороны сосудов в результате васкулита (воспаления внутренней выстилки артерий), атеросклероза (обнаруживается в 0.7-1.2% случаев, обычно на фоне обменных нарушений, болезни Иценко-Кушинга).
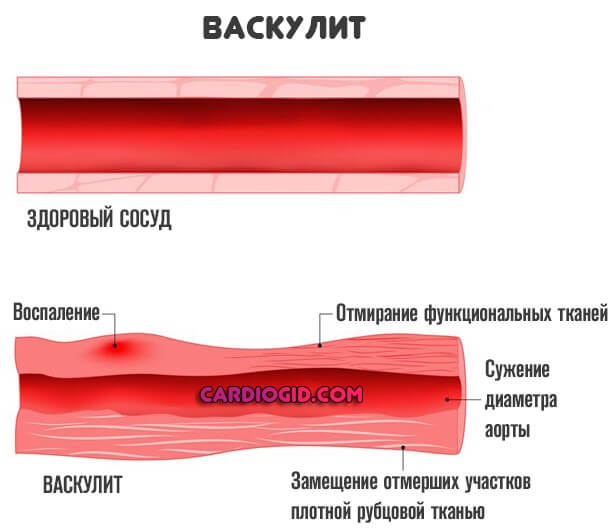
Факторы многообразны и не всегда очевидны. Имеет смысл тщательно обследовать молодого пациента.
Лечение ДЖВП
Дискинезию желчевыводящих путей лечит терапевт, педиатр или гастроэнтеролог.
Основу лечения дискинезии составляет нормализация питания, а в первое время для установления физиологической работы желчевыводящих путей – особое питание. Иногда только диетической коррекции и нормализации режима дня и активности достаточно для лечения ДЖВП.
Диета при дискинезии желчевыводящих путей
- накладывается строгий запрет на потенциально вредные и раздражающие продукты (чипсы, орешки, газировки, фаст-фуд, соленая рыба),
- запрещается все сильно соленое, кислое, горькое и острое,
- резко ограничивается в питании жир с заменой его максимально на растительные масла,
- ограничиваются приправы и специи, жареное запрещено,
- все питание первое время дается в теплом и полужидком виде, особенно при болевых приступах,
- вся пища отваривается, готовится на пару или тушится, запекается в фольге.
Необходимо пересмотреть и рацион, отдается предпочтение молочным, растительным продуктам, постному мясу и рыбе. Сладости резко ограничиваются.
Необходимо учитывать и свойства продуктов, рекомендуется употреблять морковь, яблоки, капусту, растительное масло, свеклу, т.к. эти продукты оказывают желчегонное действие.
Подробнее о диете при ДЖВП — в нашей отдельной статье.
При гипертоническом типе дискинезии желчевыводящих путей назначают расслабляющие мускулатуру (спазмолитики) и седативные препараты, разгружают нервную систему, применяют лечебную физкультуру и ограничивают физическую активность. Минеральную воду принимают слабой минерализации и только теплую.
При гипотоническом типе ДЖВП необходимы желчегонные средства, активация физической активности, минеральные воды с желчегонным и стимулирующими стул свойствами. Это сильно минерализованные воды, холодные.
Необходимо лечение заболевания, вызвавшего ДЖВП, так как она редко бывает первичным состоянием. При излечении основного заболевания, дискинезии желчевыводящих путей в большинстве случаев исчезают.
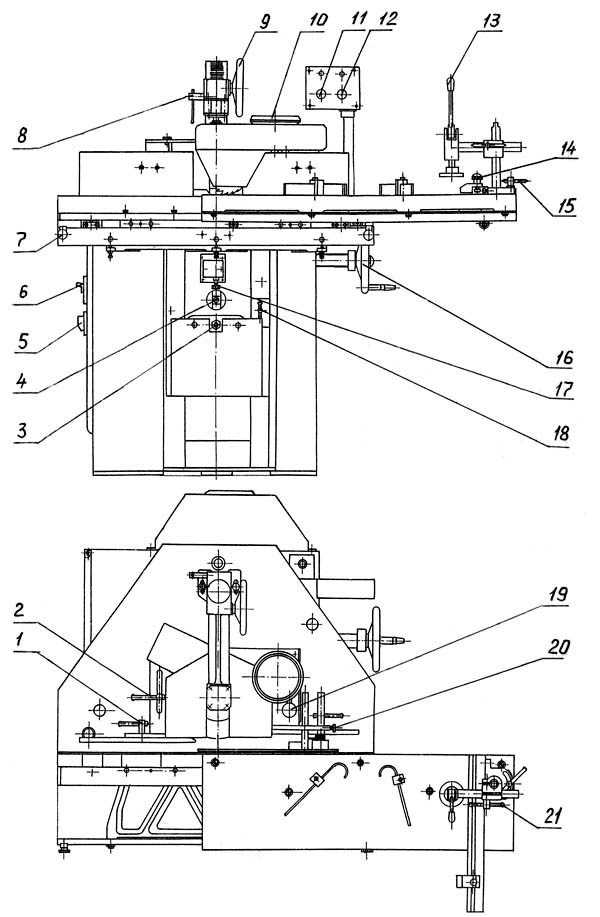
Особенности конструкции станка
Режущий инструмент фрезерного станка помещен в специальный корпус с патрубком, который предназначен для удаления пыли и стружки. Станок подключается к общей или местной системе удаления отходов. В конструкции станка для настройки величин съема отходов древесины имеется специальный механизм.
Составные механизмы и узлы агрегата
Размещены на станке на мощной станине и внутри нее компактно с учетом удобства и безопасности пользования. Станина имеет коробчатую форму и изготавливается сварным или литым способом. Внутри расположены специальные направляющие для установки привода. На станине имеется стол, усиленный ребрами жесткости, изготовленный из чугуна. Прижим с линейкой, перемещаемый по пазам Т-образной формы, служит для закрепления заготовок. Стопорение выполняется зажимами винтовой конструкции. Каретка перемещается по направляющим вручную оператором и служит для продвижения заготовки в нужном направлении. Привод фрезерного станка – устройство, состоящее из таких конструктивных элементов:
- электрического двигателя асинхронного двухскоростного с короткозамкнутым ротором;
- передачи с поликлиновым ремнем;
- бабки шпиндельной;
- плиты подмоторной;
- штанг в количестве 2 штук.
Шпиндельная бабка представляет собой корпус, изготовленный из чугуна, в котором расположен шпиндель. Крепится он на специальных подшипника. В его верхней части имеется отверстие конусного типа для крепления съемной шпиндельной насадки (оправки). Там же имеется кронштейн, служащий для удержания оправки. Приводится в движение это устройство реечной передачей.
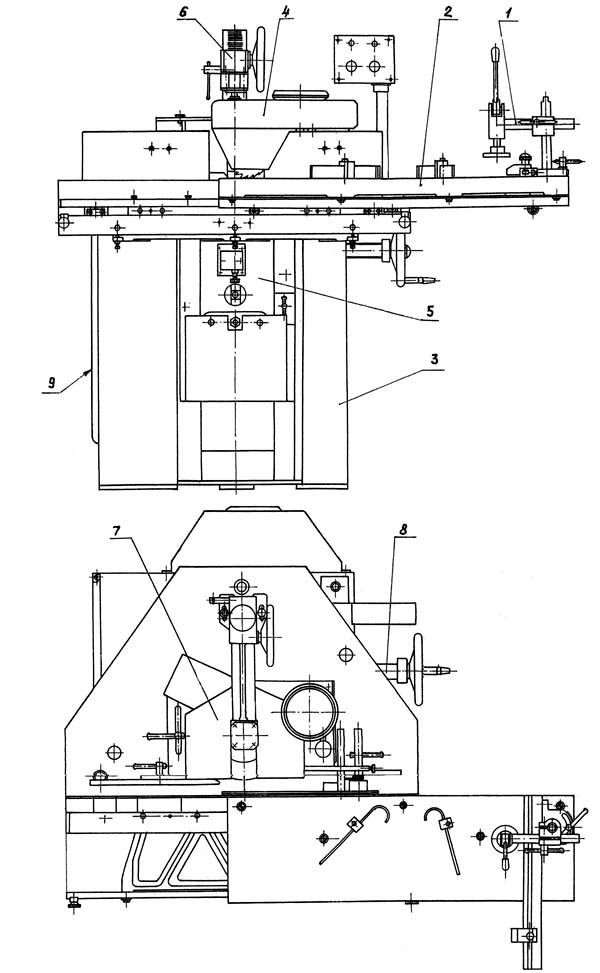
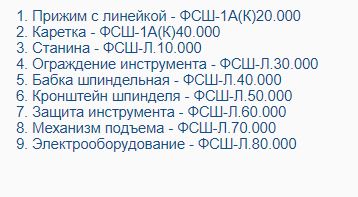
Щиток из стали со специальной когтевой защитой и ограничителем движения возле рабочего инструмента закрывает его, что делает работу на станке абсолютно безопасной в плане техники безопасности.
Подъемный механизм – это узел, состоящий из редуктора, винтовой пары и маховика. Его назначение поднимать или опускать привод движения.
Расположение органов управления
Агрегат оснащен компактным управляющим пультом. На нем имеется 2 кнопки для включения и отключения привода и 2 сигнальные лампы зеленого и белого цвета, которые оповещают о подаче на станок напряжения и о включении привода, который передает вращение фрезе. Электроаппаратура расположена в нише станины. Частота вращения (напомним, их 4) меняется нажатием на кнопку переключателя.

Классификация нейроциркуляторной дистонии
Вегетососудистая система оказывает непосредственное влияние на деятельность всех систем организма и поведенческие акты человека. Во многом она оказывает влияние на его характер, что сказывается и на образе жизни. Под влиянием ряда факторов различного характера в работе центральной нервной системы начинаются сбои. Это приводит к частичному искажению сигналов, которые она подает внутренним органам. Затрагивают нарушения и способности человека к трезвому мышлению.
Согласно общепринятой классификации болезнь подразделяется на следующие типы:
- Нейроциркуляторная дистония по кардиальному типу. Недуг характеризуется скачками артериального давления, которое достигает пиковых значений по верхнему и нижнему уровням. Имеет место неравномерность сердечных сокращений, частота которых увеличивается втрое от нормального за считанные секунды. Больного преследуют боли в области сердца, возникающие независимо от его состояния и поведения.
- Нейроциркуляторная дистония по гипертоническому типу. Болезнь связана с активизацией симпатического отдела вегетативной системы. У человека диагностируется повышенное кровяное давление, сопровождаемое шумом в ушах и носовым кровотечением. При гипертоническом кризе наблюдаются головокружения, нарушения в работе вестибулярного аппарата. В большинстве случаев у больного незначительно повышается температура. При беременности возникает реальная угроза выкидыша.
- Нейроциркуляторная дистония по гипотоническому типу. Характеризуется преобладанием парасимпатического отдела ВНС. Главным признаком заболевания является уменьшение показателей давления. Пульс снижается, что приводит к ухудшению обменных процессов во всех внутренних органах. Уменьшение потребления кислорода приводит к нарушениям в деятельности мозга. У человека возникает помрачение рассудка, потеря логики в мышлении. Головная боль не проходит до тех пор, пока давление не нормализуется. Характерным признаком нейроциркулярной дистонии гипотонического типа является посинение и охлаждение конечностей, нередко нездоровая синева появляется вокруг губ.
- Нейроциркуляторная дистония по смешанному типу. Представляет собой чередование преобладаний разных отделов вегетативной системы. Является наиболее тяжелой для организма. Когда после пика НЦД по гипертоническому типу наступает резкое снижение давления, человек может потерять сознание и впасть в кому. Нестабильность в работе внутренних органов приводит к перепадам температуры, смене бледности на красноту, нарушениям в работе желудочно-кишечного тракта.
https://youtube.com/watch?v=5D20fqigAsc
https://youtube.com/watch?v=5D20fqigAsc
Краткая справка
ООО «Транс Логистик Рус» зарегистрирована 23 августа 2016 г. регистратором Межрайонная инспекция Федеральной налоговой службы № 46 по г. Москве. Руководитель организации: генеральный директор Шпаков Антон Александрович. Юридический адрес ООО «Транс Логистик Рус» — 121170, город Москва, Кутузовский проспект, дом 36 строение 8, пом I комн. 7.
Основным видом деятельности является «Деятельность вспомогательная прочая, связанная с перевозками», зарегистрированы 453 дополнительных вида деятельности. Организации ОБЩЕСТВО С ОГРАНИЧЕННОЙ ОТВЕТСТВЕННОСТЬЮ «ТРАНС ЛОГИСТИК РУС» присвоены ИНН 3153645781, ОГРН 3645888975116, ОКПО 33515137.
Последние изменения
11.01.2018
Добавлены сведения о дополнительном виде деятельности: Производство металлических дверей и окон (38660)
09.02.2017
Организация исключена из Реестра малого и среднего предпринимательства
13.01.2017
Статус организации изменен с «в процессе ликвидации» на «ликвидирована».
06.10.2016
Новое лицо, имеющее право действовать без доверенности: Ликвидатор Киселев Владимир Анатольевич
Киселёв Владимир Анатольевич больше не является лицом, имеющим право действовать без доверенности
Статус организации изменен с «действующая» на «в процессе ликвидации».
01.08.2016
Организация включена в Реестр малого и среднего предпринимательства, категория: микропредприятие
21.07.2016
Киселёв Владимир Анатольевич: добавлены сведения об ИНН руководителя 659043686720
Степени злокачественности
Гистологический
диагноз – это морфологический вариант опухоли и степень злокачественности.
Выделяют 3 степени:
- Высокая
степень дифференцировки опухолевой ткани (G1)
– клетки первичного очага отличаются от нормальных клеточных структур
удаленного органа или ткани, но морфологически похожи: у врача-гистолога нет
никаких сомнений в том, что основой злокачественного перерождения стали клетки
именно из этого органа или ткани; - Средняя
степень дифференцировки (G2) – схожие
черты исходной ткани сохраняются, но различий больше: гистологически опухоль
сильно отличается от нормы, но отошла еще не так далеко; - Низкая
степень (G3) – раковые клетки имеют крайне мало сходства с
органом или тканью в первичном очаге: гистолог сразу понимает, что это
чужеродный и агрессивный зверь.
Необходимо обращать внимание на цифровое
значение критерия G в диагнозе: низкодифференцированные
опухоли всегда прогностически хуже, при G1 шансы на
выздоровление значительно выше
Еще по теме «Шумы в сердце у ребенка причины»:
Девочки, хелп!
Детское сердце. Ультразвуковое исследование плода позволяет внутриутробно диагностировать около 90% различных форм пороков сердца.
Посоветуйте хорошего кардиолога и где обследовать ребёнка
Детская медицина. Здоровье ребенка, болезни и лечение, поликлиника, больница, врач, прививки. Раздел: Врачи, поликлиники, больницы (где лучше обследовать сердце у ребёнка ).
Шумы в сердце
Шумы в сердце. Медицинские вопросы. Ребенок от рождения до года. Уход и воспитание ребенка до года: питание, болезни, развитие. Сегодня врач услышала шумы в сердце у малыша. У нас тоже были шумы в сердце, правда, прибавка была нормальная. Делали УЗИ.
шумы в сердце
шумы в сердце. Родительский опыт. Ребенок от рождения до года. Обычно если что то серьезно,то у ребенка может быть одышка,цианоз и т.д. Моему сыну после рождения,в У дочери шумы в сердце. Причина — дополнительная сердечная мышца, хорда если по научному.
Книга рассказывает о сердце ребенка
Книга рассказывает о сердце ребенка. …затрудняюсь выбрать раздел. Детская медицина. Здоровье ребенка, болезни и лечение, поликлиника, больница, врач, прививки.
Аритмия сердца
Аритмия сердца. Болезни. Детская медицина. Аритмии сердца. Заболевания. Медицина и здоровье. На сайте работают тематические конференции, блоги, ведутся рейтинги детских …
шумы в сердце
шумы в сердце. Врачи, поликлиники. Ребенок от 1 до 3
Воспитание ребенка от года до трех лет: закаливание и развитие, питание и болезни подскажите плиз ситуация такая девочке год нашли шумы в сердце у кардиолога были — послали на узи внимание вопрос: я сейчас конечно..
Брадикардия
Брадикардия. Болезни. Детская медицина. ЭХО показало в сердце дополнительную хорду. На здоровье ни первое, ни второе не влияет, просто особенности организма (но мы делали…
Открытое овальное окно.
Открытое овальное окно.. Диагноз. Детская медицина. Здоровье ребенка, болезни и лечение Посмотрите другие обсуждения на тему «можно ли заниматься карате ребёнку с открытым…
Шум в сердце
У мого ребенка шум в сердце, где то еще до года обнаружили. Кардиоревматолог после просмотра ЭКГ сказал, что это не является отклонением до 3 лет, но сейчас нам почти 4 года Какие виды обследования назначают ребёнку ,у которого прослушиваются шумы в сердце ?
Шумы в сердце. Ребенку 1 год и 2 месяца
Ребенку 1 год и 2 месяца. Ребенок перегрелся на солнце. шумы в сердце ? Кто сталкивался, не подскажите? Не беспокойтесь вы так раньше времени! у моей в 1,5 года шум обнаружили.
врожденный п-к сердца
врожденный п-к сердца. Болезни. Детская медицина. моему ребенку в 3,5г поставили диагноз впс-открытый артериальный проток-5-6мм. ребенок очень активный,явных признаков впс-нет…
Шумы в сердце
Шумы в сердце. Болезни. Детская медицина. Сказала нам врач сегодня, что у Ленки сильные шумы в сердце. Раньше никогда такого нам не говорили, а сейчас Леся болеет, у нее температура высокая несколько дней была.
Дополнительная хорда
Конференция » Детская медицина» » Детская медицина». Раздел: …затрудняюсь выбрать раздел (дополнительная хорда в сердце ограничение физической нагрузки).
Шумы в сердце
Причины шумов в сердце у детей. Особенности сердечно-сосудистой системы у детей. У мого ребенка шум в сердце, где то еще до года обнаружили. Кардиоревматолог после просмотра ЭКГ сказал, что это не является отклонением до 3 лет, но сейчас нам почти 4 года…
Шумы в сердце.
Шумы в сердце … Детская медицина. Здоровье ребенка, болезни и лечение, поликлиника, больница, врач, прививки. Раздел: (Пожалуйста проконсультируйте.Какие виды обследования назначают ребёнку ,у которого прослушиваются шумыв сердце ?)
Шумы в сердце
Шумы в сердце. Может быть так, что кто-то из врачей слышит, а кто-то нет? 7я.ру — информационный проект по семейным вопросам Пороки сердца у детей. женщины, перенесшие вирусную инфекцию на ранних сроках беременности, особенно в первые два…
Возможные риски
При наличии болезни 3-1 степени (диагноз гипертония) врач может устанавливать уровень определенного риска. Такой фактор свидетельствует о наличии поражений организма и вероятности возникновения осложнений. Наиболее серьезной считается болезнь 3 степени, риск 4. Избежать осложнений можно при своевременной диагностике. Различают следующие стадии риска:
- первая;
- вторая;
- третья;
- четвертая.
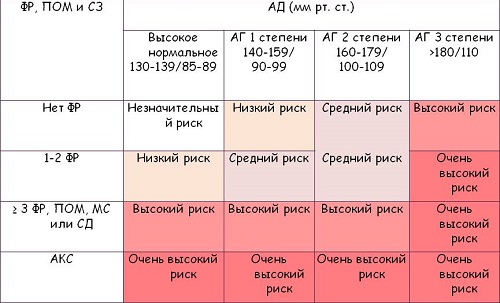
Стратификация дополнительного риска при артериальной гипертензии
Многих интересует можно ли самостоятельно обнаружить 1 степень риска возникновения патологий при гипертонической болезни. Существует множество причин, по которым пациенты пренебрегают посещением медицинского учреждения. Диагноз у пациента артериальная гипертензия может быть заподозрен при наличии следующих симптомов:
- боль в области головного мозга;
- отсутствие аппетита;
- беспричинный рвотный рефлекс;
- нарушение сна;
- нарушения в кровообращении;
- учащенное сердцебиение.
Наличие таких симптомов – весомый повод для того, чтобы была проведена диагностика артериальной гипертензии. Они могут свидетельствовать о 1 степени риска. Для предотвращения развития 2 стадии нет необходимости употреблять специальные лекарственные средства
Важно соблюдать одно главное правило – вести здоровый образ жизни. Даже при наличии двух-трех симптомов можно предположить ухудшение состояния
Диагностика гипертонии в домашних условиях не эффективна. Влияние гипертензии на организм достаточно велико.
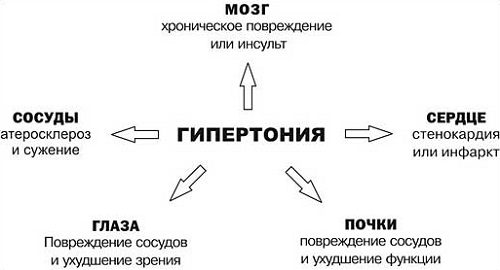
Если не лечить артериальную гипертензию, рано или поздно она скажется на состоянии всего организма
Болезнь на любой стадии 2 степени риска свидетельствует о наличии определенных повреждений в организме. Симптоматика, присутствующая на начальном этапе, становится хронической. Болезнь 1-3 степени, риск 2, становится причиной возникновения осложнений:
- нарушений в работе органов зрения;
- появления шумов в сердце;
- изменений в работе правого желудочка.
Болезнь 1, 3 и 2 степени, риск 3, существенно воздействует на организм пациента. В его теле присутствует огромное количество нарушений в теле. Наблюдаются повреждения внутренних органов. При заболевании 4 риска, оно может обернуться летальным исходом заболевшего.
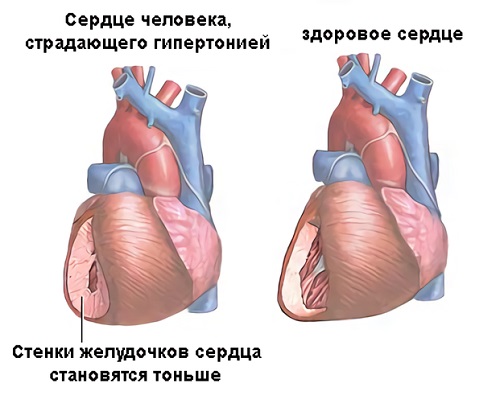
Чтобы не допустить развития осложнений на сердце, важно вовремя начать лечение
Причины
Причин, которые вызывают посторонний акустический эффект при прослушивании биения сердца, может быть много, не все они опасны:
- Регургитация. Этим словом обозначается процесс неполного закрытия клапана. Через оставший просвет кровь начинает идти обратно. Это ее движение и вызывает шум, который слышит врач в фонендоскоп. Комаровский советует не считать регургитацию болезнью, поскольку никакого лечения она не требует. Это врожденная особенность строения сердца, встречается такое часто, и в равной степени часто щель закрывается с возрастом сама.
- Сужение сосудов. Стеноз может быть обусловлен физиологическими изменениями, которые происходят в интенсивно растущем организме, а могут быть вызваны врожденными пороками.
- Сужение клапанов. Иногда такое состояние требует незамедлительной операции во избежания развития сердечной недостаточности, а иногда в случаях с физиологическим сужением — достаточно только наблюдения.
- Отверстия в сердечных перегородках. Патологический сброс крови через них и вызывает шумы. Причины патологии в основном врожденные. В некоторых случаях отверстие закрывается самостоятельно.
Берут ли в армию с ложной хордой? | Здоровье призывника
Для призывников, страдающих сердечной патологией, ложная хорда в сердце и армия – острый вопрос. Болезнь выглядит достаточно веской причиной для отсрочки или освобождения от призыва. Поэтому получение повестки на отправку может вызвать удивление. Но так ли не прав военкомат – разберем в этой статье.
Дополнительная хорда и армия
Нельзя однозначно сказать, законны ли действия военного комиссариата, отправляющего призывника с диагнозом «ложные хорды левого желудочка» в армию. Иногда такой призыв неправомерен, но чаще закон оказывается на стороне государственной структуры. Дело в том, что патология редко серьезно влияет на работу сердца и всего организма человека.
Хорда в сердце – это ткань, соединяющая стенки левого или правого желудочков. При сокращении органа эти мышечные соединения не позволяют сердечным клапанам прогнуться и пропустить кровь обратно, т.е. препятствует регургитации – обратному кровотоку.
При аномальном строении сердца в полости левого или правого желудочков образуются дополнительные хорды. Основной причиной их появления врачи называют наследственные факторы, окружающая среда, а также стрессы или вредные привычки матери во время беременности.
Патология в редких случаях сопровождается осложнениями.
Дополнительные образования также могут вызвать появление аритмии – нарушения ритмов сердцебиения. В этой ситуации заболевание можно диагностировать по следующим признакам:
- головные боли, головокружения;
- потеря сознания;
- боли в грудной клетке;
- перебои сердечного ритма: биение сердца замедляется или учащается.
Дополнительная хорда: когда в армию берут
В Расписании болезней нет статьи, указывающей категорию годности для призывников с хордами в сердце. Поэтому вероятность отправки в войсковую часть зависит от клинической картины, нарушении работы сердца и сопутствующих заболеваний.
- Можно гарантированно сказать, что с дополнительной хордой берут в армию призывников, у которых образование представлено единичной мышечной нитью. Члены военно-врачебной комиссии полагают, что одна лишняя хорда в сердце в армии не повлияет на самочувствие призывника за год армейской жизни.
- С ложной хордой берут в армию, если в сердце образуется несколько соединений, которые не нарушают работу сердца и не влияющих на процесс регургитации.
- Ложная хорда в сердце и армия совместимы, если аномалия не сопровождается значительными нарушениями сердечного ритма.
В большинстве случаев с ложными хордами в армию берут. Эта патология не требуют лечения в стационаре и приема лекарственных препаратов, поэтому не помешает военной службе.
Дополнительная хорда в сердце: когда армия отменяется
Теперь рассмотрим, при каком условии призывник может получить военный билет. Для освобождения от армии молодому человеку придется доказать, что его патология сопровождается сердечной недостаточностью и/или аритмией – стойкими нарушениями сердечного ритма. В таких случаях военкомат должен выставить категорию годности по статье 42 Расписания болезней.
Важно помнить, что основанием для зачисления в запас являются не шумы и боли в грудной клетке, а заключение врача, поставленное на основании проведенных медицинских обследований. С диагнозом «дополнительные хорды левого желудочка» не берут в армию, если заболевание сопровождается стойким нарушением сердечных ритмов
Стойкими признаются нарушения продолжительностью более 7 дней
С диагнозом «дополнительные хорды левого желудочка» не берут в армию, если заболевание сопровождается стойким нарушением сердечных ритмов. Стойкими признаются нарушения продолжительностью более 7 дней.
Непризывные категории годности при ложных хордах:
- Категория «Д» выставляется при нарушении сердечных ритмов с сердечной недостаточностью ФК III-IV.
- Категория«Д» выставляется при нарушении сердечных ритмов с сердечной недостаточностью ФК I-II.
Призывники, которые хотят получить военный билет по здоровью, или не знают, можно ли с их заболеванием не служить, или не понимают, как освободиться от призыва по своему диагнозу. Реальные истории призывников, получивших военный билет, читайте в разделе «Практика»
C уважением к Вам, Васильев Егор, юрист Службы Помощи Призывникам.
Помогаем призывникам получать военный билет на законных основаниях: 8 (800) 333-53-63.
Симптомы синдрома слабости синусового узла

Наиболее заметными симптомами обычно являются симптомы, связанные с замедлением сердечного ритма, и они включают в себя:
- легкую утомляемость;
- головокружение;
- учащенное сердцебиение (нарушение сердечного ритма);
- медленный пульс (брадикардия);
- синкопе;
- боль в груди;
- нарушения сна;
- проблемы с памятью;
- одышку;
- спутанность сознания, изменения в логическом мышлении, личности и поведении.
У некоторых людей с синдромом слабости синусового узла эти симптомы возникают только тогда, когда они пытаются напрячь себя (повысить деятельность), и чувствуют себя прекрасно в состоянии покоя. В этих случаях главной проблемой является неспособность соответствующим образом увеличить частоту сердечных сокращений во время активности, состояние, называемое «хронотропная некомпетентность».
Синдром слабости синусового узла и фибрилляция предсердий
Люди с заболеванием синусового узла, которые также имеют эпизоды фибрилляции предсердий (мерцательной аритмии), часто испытывают симптомы, вызванные синусовой брадикардией, и, кроме того, у них могут быть симптомы тахикардии (увеличение частоты сердечных сокращений), особенно учащенное сердцебиение. Говорят, что у людей с эпизодами как медленного, так и быстрого сердечного ритма имеется синдром брадикардии-тахикардии или «синдром бради-тахи» (т.е. чередование периодов тахикардии и брадикардии).
Наиболее неприятным симптомом, связанным с бради-тахи синдромом, является обморок. Потеря сознания обычно происходит сразу после внезапного прекращения фибрилляции предсердий, что приводит к длительной паузе в частоте сердечных сокращений.
Эта длительная пауза возникает потому, что, когда синусовый узел уже «болен», эпизод мерцательной аритмии имеет тенденцию еще больше подавлять его функцию. Таким образом, когда мерцательная аритмия внезапно прекращается, синусному узлу может потребоваться несколько секунд, чтобы «проснуться» и снова начать генерировать электрические импульсы.
В течение этого интервала может не наблюдаться сердцебиения в течение 10 или более секунд, что приводит к спутанности сознания или обмороку.
Когда обращаться к врачу?
Важно немедленно обратиться к врачу, если испытываете следующие признаки, особенно если есть личная или семейная история болезней сердца. Это могут быть симптомы сердечного приступа или ранней остановки сердца
Признаки которые должны насторожить включают:
- постоянная утомляемость;
- грудная боль;
- затрудненное дыхание;
- обильное потоотделение;
- постоянное головокружение;
- боль или дискомфорт в верхней части тела;
- часто наблюдается спутанность сознания или паника;
- боль в животе;
- тошнота и рвота;
- частые обмороки.
Обратитесь к врачу как можно скорее, если испытываете какие-либо из вышеописанных признаков СССУ.
2 Информация о технических характеристиках станка
Паспорт агрегата говорит нам, что масса ФСШ-1А составляет 880 кг. Он способен обрабатывать изделия толщиной до 10 см и шириной до 70 см на столе шириной 32,5, высотой от пола 86 и длиной 100 см. Шпиндель станка, имеющий максимальное вертикальное перемещение 10 см и конус Морзе №4, вращается с частотой 3000–9000 оборотов в минуту (всего четыре частоты).
Другие технические параметры, которые дает паспорт фрезерного оборудования, таковы:
- максимальный ход копировальной каретки в поперечном направлении – 20 см, шипорезной (входит в заводскую комплектацию станка) – 92,6 см;
- геометрические размеры каретки – 29,6 (ширина) и 68 (длина) см;
- максимальное сечение рабочего инструмента – 25 см;
- номинальное сечение шпиндельной насадки – 3,2 см.

На агрегате устанавливается один электрический двигатель – его мощность составляет 5,3 или 4,2 кВт, частота вращения – 2870 или 1440 об/мин соответственно. Тип электродвигателя, вне зависимости от мощности – асинхронный двухскоростной с ротором короткозамкнутого принципа действия.

Электрическая схема станка обеспечивает нулевую защиту, блокировку ограждения рабочих приспособлений с пуском агрегата, а также не позволяет оператору по неосторожности осуществлять запуск электропривода в тот момент, когда двигатель находится на стадии торможения. Кроме всего прочего, схема позволяет блокировать фрезерное оборудование с эксгаустерной системой, монтируемой в цехах современных производственных предприятий, но при условии, что такая система имеет следующие характеристики:
- показатель сопротивления – 3 единицы;
- скорость воздушного потока в патрубке – не менее 20 метров в секунду;
- расход воздуха – более 1000 кубических метров в час.
Шум сердца
Одним из частых признаков поражения сердца являются шумы сердца. Сердечные шумы на сегодняшний день регистрируются у более половины всех рождающихся детей. Бытует мнение, что у всех детей в каком-то периоде роста имеется шум в сердце, но причины его различны
И хотя в большинстве случаев шум не свидетельствует о наличии органической патологии сердца, относиться к нему нужно с большим вниманием. Таких детей подвергают дополнительным обследованиям и наблюдают у кардиолога
Шумы подразделяются на систолические и диастолические. По происхождению они могут быть органическими и функциональными. Первые характерны для аномалии в развитии сердца, причины возникновения функциональных шумов может быть различна. Традиционно считается, что систолический шум больше характерен для функциональной его природы. Диастолические шумы у детей в большинстве случаев имеют органический генез (причину) и возникают при недостаточности клапанов аорты и легочной артерии;
стенозе левого и правого атриовентрикулярных отверстий; патологическом сбросе крови в диастолу: дефекте аортолегочной перегородки, открытом аортальном протоке и т.д.
Различаются шум и по громкости, продолжительности, тембру, зоне максимальной локализации и области преимущественного проведения.
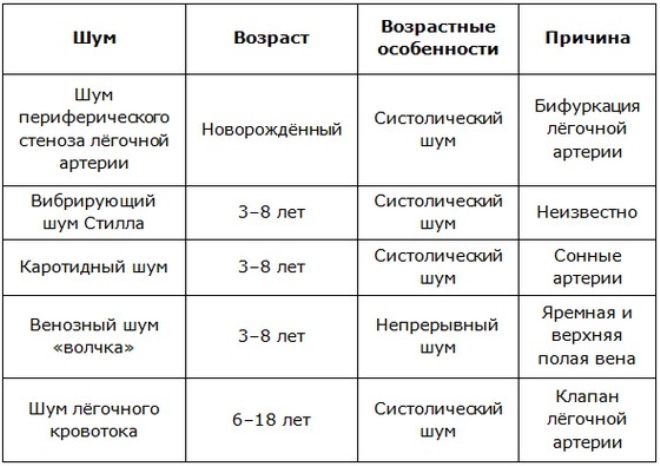
Для наглядности данные о характеристиках и причинах функциональных шумов у детей и подростков можно отобразить в таблице:
| Шум | Примерный возраст | Временная характеристика | Происхождение |
| Шум периферического стеноза легочной артерии | Новорожденный | Систолический шум изгнания | Бифуркация легочной артерии |
| Вибрирующий шум Стилла | 3–8 лет | Систолический шум изгнания | Неизвестно |
| Каротидный шум | 3–8 лет | Систолический шум изгнания | Сонные артерии |
| Венозный шум – «шум волчка» | 3–8 лет | Непрерывный | Яремная и верхняя полая вена |
| Шум легочного кровотока | 6–18 лет | Систолический шум изгнания | Клапан легочной артерии |
Но немногим родителям известно, что шум может сопровождать небольшие структурные отклонения в развитии сердца, не оказывающие существенного влияния на его работу, или отражать значительные нарушения кровотока, связанные с врожденным пороком сердца.
С введением в широкую практику ультразвукового исследования сердца (эхокардиографии) стало ясно, что для возникновения шума обязательно необходима какая-либо анатомическая причина, то есть они почти все «органические». Поэтому в настоящее время считается более правильным разделять шумы на «невинные» и «патологические».
Родителям нужно знать: функциональные шумы могут встречаться и у практически здоровых детей в различные возрастные периоды.
Последние изменения
11.01.2018
Добавлены сведения о дополнительном виде деятельности: Производство металлических дверей и окон (38660)
09.02.2017
Организация исключена из Реестра малого и среднего предпринимательства
13.01.2017
Статус организации изменен с «в процессе ликвидации» на «ликвидирована».
06.10.2016
Новое лицо, имеющее право действовать без доверенности: Ликвидатор Киселев Владимир Анатольевич
Киселёв Владимир Анатольевич больше не является лицом, имеющим право действовать без доверенности
Статус организации изменен с «действующая» на «в процессе ликвидации».
01.08.2016
Организация включена в Реестр малого и среднего предпринимательства, категория: микропредприятие
21.07.2016
Киселёв Владимир Анатольевич: добавлены сведения об ИНН руководителя 659043686720
Краткая справка
ООО ПСФ «Проект-Сервис» действует с 20 ноября 1998 г., ОГРН присвоен 13 сентября 2002 г. регистратором МЕЖРАЙОННАЯ ИНСПЕКЦИЯ ФЕДЕРАЛЬНОЙ НАЛОГОВОЙ СЛУЖБЫ № 6 ПО АСТРАХАНСКОЙ ОБЛАСТИ. Руководитель организации: ликвидатор Русанов Евгений Николаевич. Юридический адрес ООО ПСФ «Проект-Сервис» — 414040, Астраханская область, город Астрахань, Коммунистическая улица, 56, 17.
Основным видом деятельности является «Деятельность в области архитектуры, связанная с созданием архитектурного объекта», зарегистрированы 4 дополнительных вида деятельности. Организации ОБЩЕСТВО С ОГРАНИЧЕННОЙ ОТВЕТСТВЕННОСТЬЮ «ПРОЕКТНО-СТРОИТЕЛЬНАЯ ФИРМА «ПРОЕКТ-СЕРВИС» присвоены ИНН 2948874473, ОГРН 2669067605102.
Организация ОБЩЕСТВО С ОГРАНИЧЕННОЙ ОТВЕТСТВЕННОСТЬЮ «ПРОЕКТНО-СТРОИТЕЛЬНАЯ ФИРМА «ПРОЕКТ-СЕРВИС» ликвидирована 4 августа 2016 г. Причина: Ликвидация юридического лица.
Симптомы
Клиническая картина отсутствует в случае функциональных шумов в сердце. Потому и обнаружить отклонение (условно говоря) можно не всегда, чаще это случайная находка, которая становится поводом для углубленного исследования.
К сожалению, это не надежный диагностический признак. Потому как возможно бессимптомное течение и многих патологий.
На раннем этапе они проявляют себя объективным образом: изменением сердечного звука, артериального давления, частоты сокращений мышечного органа.
Характерные проявления на выраженных стадиях или при ярком течении первичного патологического процесса:
Изменение цвета кожи
Довольно информативный момент, при тщательной оценке можно сказать узнать много важного
Так, синюшность верхних и нижних конечностей указывает на стеноз аорты (может быть приобретенным нарушением или врожденной коарктацией), изменение цвета кончиков пальцев говорит о сердечной недостаточности и т.д.
Классический признак — сочетание посинения носогубного треугольника и общей бледности кожного покрова по всему телу с образованием видимого сосудистого рисунка.
Тахипноэ или увеличение частоты дыхательных движений в минуту. На ранних стадиях патологического процесса обнаруживается при интенсивной механической нагрузке. В момент занятия физкультурой или активной игры.
По мере прогрессирования болезни, наступает суб-, а затем и декомпенсация, с сохранением одышки в полном покое.
Это негативный признак. Он указывает на общее нарушение, начало тяжелых органических изменений в легких, самом сердце. Скорее всего, поражен и головной мозг.
На это будут указывать неврологические симптомы: боли в затылочной, лобной, височной областях, вертиго с невозможностью ориентироваться в пространстве.
- Кашель. Приступообразный, непродуктивный. Развивается спонтанно на поздних стадиях. На ранних — в ответ на интенсивную физическую нагрузку.
- Периферические отеки. Сначала страдают голени, стопы. Затем все тело, что и указывает на декомпенсированную стадию патологического процесса.
В редких случаях возможен болевой синдром в грудной клетке по типу стенокардических.
Развивается при поражении коронарных артерий, что само по себе довольно редкое явление у детей. Распространенность — порядка 6.5-7% от общего числа молодых пациентов.
Как можно понять, логически размыслив, это симптомы не сердечных шумов, которые сами по себе считаются проявлением, а не болезнью. Речь идет о клинической картине на фоне первичного расстройства, которое обуславливает, в том числе и нарушения на аускультации.
Причины сердечных шумов в детском возрасте
Причин несколько:
- Неправильное строение клапанов.
- Не закрывшиеся отверстия.
- Деформация мышцы.
- Врожденные патологии.
Характеристика по месту локализации:
- Издаваемый аномальной работой клапанов (интракардиальный).
- Издаваемый дефектными сосудами (сосудистые).
- Нарушенная работа сердца (экстракардиальный).
По фазам ритма:
- диастолический;
- систолический.
По тяжести аномалии:
- Звук как признак органического порока.
- Производимый незначительными изменениями в миокарде или клапанах, так называемый функциональный. Опасности для здоровья нет.
Классификация постороннего звука по причине:
- Аортальный стеноз или сужение артерии легких вызывают стенотический шум.
- Недостаточность трехстворчатого клапана, митрального или проблема с межжелудочковой перегородкой создают регургитационные щелчки.
Характеристика звучания:
- убывающе-нарастающие;
- ромбовидные;
- нарастающие;
- убывающие.
Функциональные и неопасные сердечные шумы вызваны протеканием определенного объема крови к сердцу и затем от сердца. При этом аномальные или патологические сердечные шумы могут быть вызваны врожденными пороками сердца.
Эти дефекты могут быть доброкачественными и не могут иметь никаких симптомов или осложнений (к ним обычно относят так называемый МАРС-синдром или малые аномалии в строении сердца).
Общие причины аномальных сердечных шумов у детей включают:
- Аномальный легочный венозный возврат или ненормальное функционирование легочных вен.
- Дефект межжелудочковой перегородки, являющийся отверстием в перегородке, разделяющей правый и левый желудочки сердца.
- Дефект межпредсердной перегородки, врожденное сердечное заболевание, которое проявляется аномалией стенки, которая делит верхнюю камеру сердца на левую и правую половины.
- Открытый артериальный (боталлов) проток или ОАП: это состояние, при котором кровеносный сосуд, называемый артериальным протоком, не закрывается при рождении.
- Коарктация аорты, аномалия строения, которая сужает аорту, что затрудняет прохождение крови через артерию. Это также врожденный дефект сердца.
Эти шумы могут быть обнаружены только медицинским специалистом после тщательного обследования. Врач проверит симптомы и также предложит одну или несколько диагностических процедур, чтобы определить, является ли шум в сердце доброкачественным или тяжелым, органическим поражением.
При выявлении шумов в сердце у ребёнка причины могут быть разными. Педиатр тщательно прослушивает сердцебиение, чтобы не пропустить патологию. К сожалению, заболевания сердца, в том числе и врождённые пороки, встречаются достаточно часто.
Если педиатром шумы определяются в сердце у новорождённого, это может быть связано с незакрытым овальным окном, функциональным назначением которого является создание и поддержание условий для нормального внутриутробного кровообращения.
Также процесс внутриутробного кровообращения поддерживает артериальный проток, который согласно природным процессам закрывается сразу после рождения малыша, в течение первых дней.
Однако в этом правиле существуют исключения. Если малыш родился раньше времени или же вследствие проведения кесарева сечения, артериальный проток закрывается, но значительно медленнее, на протяжении около двух месяцев.
Шумы могут прослушиваться не только у годовалого малыша. Дети старше года также могут сталкиваться с проблемами функционирования сердца. Особенно педиатров настораживают шумы в сердце у ребёнка, возраст которого составляет 2 года или более (до достижения шестилетнего возраста), после перенесённых инфекционных заболеваний.
Школьники также сталкиваются с такой проблемой по таким распространённым причинам:
- неправильная организация питания;
- повышенная физическая активность.
По этой причине миокард недополучает необходимые питательные вещества, на фоне этого возникают шумы в сердце у подростка.
- вегетативной;
- симпатической.
Если такой дисбаланс наблюдается, прослушивание шумов не удивляет педиатров, но в это же время не вызывает особой тревоги, поскольку при устранении такого дисбаланса состояние нормализуется, сердце функционирует ровно и без «звукового сопровождения».
Физиологические и анатомические особенности сердечно-сосудистой системы у детей
Закладка сердца у ребенка начинается на второй неделе внутриутробного развития из двух самостоятельных сердечных зачатков, которые затем сливаются в одну трубку, расположенную в области шеи. С конца второго месяца беременности устанавливается плацентарное кровообращение, сохраняющееся до момента рождения ребенка (до этого возраста зародыш питается гистотрофным способом). Сердечно-сосудистую систему плода отличает функционирование следующих трех образований: овального отверстия, артериального и венозного протоков. Они необходимы для сброса лишней крови и помощи в работе сердца в условиях отсутствия дыхания и низкого давления. В правом предсердии потоки крови полностью не смешиваются, поскольку кровь из нижней полой вены направляется через овальное окно в левое предсердие, а затем в левый желудочек, тогда как кровь из верхней полой вены устремляется через правое предсердие в правый желудочек.
При рождении ребенка легкие расправляются и наполняются кровью, фетальные кровеносные пути (аранциев и артериальный протоки, овальное окно и остатки пупочных сосудов) закрываются. У новорожденных устанавливается внеутробное кровообращение, начинают функционировать малый и большой круги кровообращения. В левом предсердии возрастает давление крови из-за поступления большого ее количества, и клапан овального окна механически закрывается. Закрытие артериального протока происходит под влиянием нервных, мышечных и торсионных факторов.
Между тем, сердце новорожденного имеет ряд анатомо-физиологических особенностей. У новорожденных сердце относительно большое и составляет 0,8% от массы тела (около 22 г), тогда как у взрослых — 0,4%. Правый и левый желудочки примерно равны, толщина их стенок составляет 5 мм. С возрастом происходит нарастание массы сердца: к восьми месяцам масса удваивается, к трем годам — утраивается, к шести годам увеличивается в 11 раз. Анатомически сердце новорожденного расположено выше, чем у детей старшего возраста, что частично обусловлено более высоким стоянием диафрагмы. Пульс у детей всех возрастов более частый, чем у взрослых. Это объясняется более быстрой сокращаемостью сердечной мышцы в связи с меньшим влиянием блуждающего нерва и более интенсивным обменом веществ. Нормальная частота пульса новорожденного 120-140 ударов в минуту, при кормлении или плаче увеличивается до 160-200 ударов. Затем частота пульса у детей с возрастом постепенно уменьшается. Крик, беспокойство, повышение температуры тела всегда вызывают у детей учащение пульса. Для пульса детей характерна дыхательная аритмия: на вдохе он учащается, на выдохе — редеет.
Повышенные потребности тканей растущего организма в крови удовлетворяются относительным увеличением минутного объема сердца. Артериальное давление у детей тем ниже, чем младше ребенок. У новорожденного ребенка систолическое давление составляет в среднем около 70 мм рт. ст., к году оно увеличивается до 90 мм рт. ст. Рост давления в дальнейшем происходит наиболее интенсивно в первые 2-3 года жизни и в пубертатном периоде. Повышение давления с возрастом идет параллельно росту скорости распространения пульсовой волны по сосудам мышечного типа и связано с повышением их тонуса.
В сердце ребенка хорошо развита сеть мелких артерий, которые обеспечивают хорошее кровоснабжение сердечной мышцы. Магистральные сосуды имеют относительно большие размеры. До 10-12 лет у детей легочная артерия шире аорты, затем просветы их становятся одинаковыми, а после полового созревания устанавливается обратное взаимоотношение. Система капилляров у детей относительно и абсолютно шире, чем у взрослых, что вызывает затруднения в поддержании температурного гомеостаза.
Суммируя все сказанное об анатомо-физиологических особенностях сердечно-сосудистой системы у детей, можно сказать, что относительно большая масса сердца, относительно более широкие отверстия сердца и просветы сосудов являются факторами, облегчающими циркуляцию крови у детей. Для детей раннего возраста характерны малый систолический объем крови и высокая частота сердцебиений, а минутный объем крови на единицу массы тела относительно велик. Относительно большее количество крови и особенности энергетического обмена у детей заставляют сердце выполнять работу, относительно большую, чем работа сердца взрослого человека. Резервные же возможности сердца в раннем возрасте ограничены из-за большей ригидности сердечной мышцы, короткой диастолы и высокой частоты сердечных сокращений. Отсутствие отрицательного воздействия на сердечную мышцу детского сердца хронических и острых инфекций, различных интоксикаций является его преимуществом.
О проблеме
Шумы в сердце — это не диагноз, говорит Евгений Комаровский. Это всего лишь симптом. Конечно, оставлять его без внимания родители не должны, но и впадать в панические настроения тоже нельзя.
Дело в том, что шумы бывают разные. Чаще всего, когда врачи говорят, что у малыша есть шум, подразумеваются шумы физиологические. Они не опасны и не требуют никакого специального лечения, не мешают жить нормальной активной жизнью, и вообще являются поводом для переживаний — к окончанию периода полового созревания они в большинстве своем проходят без следа.

Но есть и другие шумы — органические. Они связаны с анатомическими отклонениями в развитии сердца и нуждаются в постоянном наблюдении, а при необходимости, и в лечении, включая оперативное вмешательство.
Функциональный шум (систолический) доктор услышит при небольших изменениях в полости сердца или его клапанах. Чаще всего их обнаруживают у деток, которые подвержены частым вирусным заболеваниям, а также малышам с доставшейся по наследству от родственников узкой грудной клеткой.
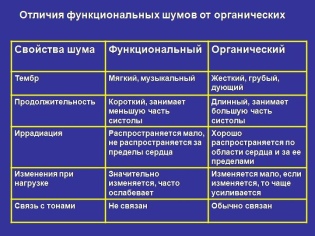

На ЭКГ такой шум практически не заметен, его можно увидеть только на УЗИ сердца. Более опасный шум диастолический (органический) обнаруживается на всех видах исследований.
Физиотерапия
Кроме того, нужно стабилизировать обмен веществ и устранить боль. Терапия должна быть интенсивной и систематической. Все процедуры и длительность курса подбирает доктор.
Физиотерапевтические процедуры обладают такими эффектами:
 Физиотерапевтические процедуры
Физиотерапевтические процедуры
- Успокаивающий – к примеру, это касается аэроионотерапии, электросна, электрофореза (дополнительно применяются средства с седативными свойствами).
- Расширение кровеносных сосудов – это касается дарсонвализации местного типа и гальванизации.
- Сужение кровеносных сосудов – к ним относится электрофорез с адреналином и другими лекарствами, которые влияют на адренорецепторы.
- Тонизирующий. К примеру, назначается индуктотермия, лазерная и магнитная методики.
- Противоаритмический. Обычно используется электрофорез с применением лидокаина и хлорида калия.
Для лечения нейроциркуляторной дистонии назначаются такие процедуры:
- Электросон. Лечебный сон под воздействием на мозг человека специального электрического импульса. Сеанс проводят ежедневно или с перерывом в сутки. Курс включает примерно 14 процедур.
- Электрофорез. Это способ, при котором вводятся полезные вещества через слизистые и кожные покровы. При этом задействован ток. На тело укладывают специальную ткань, смоченную в лекарственном средстве. Накрывают еще одним слоем для защиты, далее фиксируют электроды. Препараты используются в зависимости от формы нейроциркуляторной дистонии. К примеру, при гипертензивном типе используется раствор эуфиллина, натрия, сульфат магния, бромид калия, дибазол, папаверин. При гипотензивном используется кофеин. Если у человека сердечный тип, то используется раствор новокаина.
- Аэроионотерапия. Во время такой процедуры пациент дышит воздухом, который содержит ионы отрицательного типа.
- Индуктотермия. При проведении процедуры учитывается влияние тепла.
- Магнитная терапия. На тело больного влияют магнитным полем.
- Лазерная терапия. На пациента воздействуют световым лучом.
- Гальванизация. При такой процедуре на человека воздействуют электрическим током постоянного типа.
- Дарсонвализация. Это процедура, при которой на отдельные участки тела влияет импульс переменного тока с низкой частотой и силой, но высоким напряжением. Обычно хватает 6-10 процедур.
Необходимо учитывать противопоказания. К ним относятся:
- туберкулез;
- психические болезни;
- злокачественные опухоли;
- эпилепсия;
- болезни сердца и кровеносной системы;
- болезни крови;
- гипертония (третья стадия);
- атеросклероз головного мозга;
- повышенная температура тела (выше 38º С).
Related Posts via Categories
- Токарно-фрезерные обрабатывающие центры – высокоэффективные универсальные станки
- Торцевая насадная фреза – качественная резка стали и чугуна
- Концевые фрезы с коническим хвостовиком – быстрое и удобное фрезерование
- Червячная фреза как надежный инструмент для шлицевых валов
- Копировально-фрезерный станок своими руками – создаем надежное оборудование!
- Мини-станок для фрезерования – как собрать своими руками?
- Самодельный фрезерный станок по металлу – собирается без проблем!
- Делительная головка для фрезерного агрегата и другие приспособления
- Фрезерно-гравировальный станок – высокоточный агрегат с программным управлением
- Отрезная дисковая фреза – очень прочный и устойчивый к износу инструмент