Кому, когда и зачем нужна баллонная ангиопластика
Содержание:
Рестеноз после имплантации стента с лекарственным покрытием (СЛП)
Несмотря на 70-80 % снижение частоты внутристентового стеноза при применении СЛП по сравнению с НПС, они не смогли полностью исключить развитие этого ятрогенного последствия стентирования. Общая его частота остается в среднем менее 10 %. Помимо количественного снижения частоты развития рестеноза они также значительно изменили тип образующегося рестеноза. Так, после имплантации СЛП рестеноз, как правило, фокальный. Клинически, как и в случае НПС, чаще всего он проявляется рецидивом стабильной стенокардии напряжения (77 %), реже (8 %) он асимптоматичен. В 5 % случаев он проявляется нестабильной стенокардией, а в 10 % — первым его симптомом служит не-Q-инфаркт миокарда. Основными факторами развития рестеноза СЛП служат СД типа 2, мелкий диаметр сосуда, а также протяженность поражения. Четких рекомендаций по поводу ведения таких пациентов нет. Альтернативные варианты — повторная имплантация СЛП (того же типа или другого), проведение ТБКА или брахитерапии. Средняя частота развития повторного рестеноза при имплантации второго СЛП составляет 24 %, при этом она одинакова в случае имплантации такого же типа СЛП или другого.
В
- в/а — внутриартериально
- в/в — внутривенно
- в/к — внутрикожно
- в/м — внутримышечно
- ВББ — вертебрально-базилярный бассейн (вертебро-базилярный бассейн)
- ВБИ — внутрибольничная инфекция
- ВГА — Вирус гепатита A
- ВГМУ — Владивостокский государственный медицинский университет
- ВДМ — Высота стояния дна матки
- ВДП — Воздушно-дыхательный поток
- ВИП — Вазоактивный интестинальный пептид
- ВИЧ — вирус иммунодефицита человека
- ВИЭФ — Реакция встречного иммуноэлектрофореза
- ВКК — Врачебно-консультационная комиссия
- ВЛП — бета-липопротеиды
- ВЛОК — внутрисосудистое лазерное облучение крови
- ВМИ — Военно-медицинский институт
- ВМИ-ИСД — Внутриматочная инсеминация спермой донора
- ВМИ-ИСМ — Внутриматочная инсеминация спермой мужа
- ВМК — Ванилилминдальная кислота — Гомованилиновая кислота
- ВМС — Внутриматочная спираль
- ВМС — Внутриматочное средство
- ВНИИП — Всесоюзный научно-исследовательский институт пульмонологии МЗ СССР
- ВНС — Височно-нижнечелюстный сустав
- ВОЗ — Всемирная организация здравоохранения
- ВП — Вызванный потенциал
- ВПГ — вирус простого герпеса
- ВПР — Врождённые пороки развития
- ВПС — Врождённые пороки сердца
- ВПС — Верхний пищеводный сфинктер
- ВПФ — Высшие психические функции
- ВПХ — Военно-полевая хирургия
- ВПЧ — Вирус папилломы человека
- ВРС — Вариабельность ритма сердца
- ВРТ — Вспомогательные репродуктивные технологии
- ВСА — Внутренняя сонная артерия
- ВСА — Внутренняя симпатомиметическая активность
- ВСМА — Внутренняя симпатомиметическая активность
- ВСД — Вегето-сосудистая дистония
- ВТЛЖ — Выходной тракт левого желудочка
- ВТПЖ — Выходной тракт правого желудочка
- ВТЭК — Врачебно-трудовая экспертиза
- ВУИ — внутриутробные инфекции
- ВЧД — внутричерепное давление
- ВЭБ — Вирус Эпштейн-Бара
- ВЭМ — Велоэргометрия
Спасительная чрескожная ангиопластика
Спасительная ЧТА определяется как ЧТА, проведенная на венечной артерии, которая остается в окклюзированном состоянии, несмотря на предшествующую тромболитическую терапию. Неинвазивное определение неудачного тромболизиса представляет сложный момент, но снижение менее 50% подъема сегмента ST с последующим подъемом сегмента ST в течение 60-90 мин после начала тромболитической терапии является показанием. Спасительная ЧТА демонстрирует свою эффективность и относительную безопасность.
По данным более современного метаанализа, спасительная ЧТА ассоциирована с значительным снижением сердечной недостаточности, развития повторного ИМ и низким уровнем летального исхода по сравнению с консервативной терапией, однако с более частыми возникающими инсультами и кровотечениями. Спасительную ЧТА необходимо рассматривать в качестве варианта терапии при условии факта неуспешно проведенного тромболизиса, на основании возникновения клинической картины и повторного подъема сегмента ST менее 50% при наличии клинической картины и признаков на ЭКГ обширного ИМ, при условии возможности выполнения процедуры в течение допустимого времени (в течение 12 ч после появления симптоматики).
Christian W. Hamm, Helge Möllmann, Jean-Pierre Bassand и Frans van de Werf
Острый коронарный синдром
Опубликовал
Значение липопротеидов
Липопротеиды содержатся во всех органах, они являются основным вариантом транспортировки липидов, осуществляющих доставку холестерина по всем тканям. Самостоятельно липиды не могут выполнять свою функцию, потому вступают в связь с апопротеинами, приобретая новые свойства. Такая связь получила название липопротеины или липопротеиды. Они играют ключевую роль в метаболизме холестерина. Хиломикроны осуществляют перенос жиров, которые поступают в ЖКТ вместе с пищей. Липопротеины очень низкой плотности выполняют транспортировку эндогенных триглицеридов к месту их утилизации, а ЛПНП разносят по тканям липиды.
Другие функции липопротеинов:
- повышение проницаемости клеточной мембраны;
- стимуляция иммунитета;
- активации системы свертывания крови;
- доставка к тканям железа.
Холестерин или холестерол – жирный спирт, растворимый в липидах, которые выполняют его транспортировку по кровеносной системе. 75% холестерина образуется в организме и только 25% поступает вместе с пищей. Холестерин является ключевым элементом клеточной мембраны, принимает участие в формировании нервных волокон. Вещество имеет значение для нормальной функции иммунной системы, активируя защитный механизм против образования злокачественных клеток. Холестерин также участвует в выработке витамина D, половых и гормонов надпочечников.
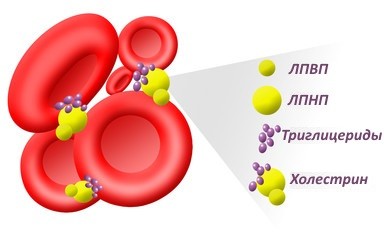
Липопротеины низкой плотности приводят к образованию атеросклеротических бляшек, которые препятствуют нормальному кровообращению, увеличивая риск патологий ССС. Повышенное содержание липопротеидов низкой плотности – тревожный сигнал, указывающий на риск атеросклероза и предрасположенность к инфаркту миокарда.
ЛПВП (HDL), или липопротеины высокой плотности
Липопротеиды высокой плотности отвечают за поддержание холестерина на нормальном уровне. Они синтезируются в печени и отвечают за доставку холестерола к печени из окружающих тканей с целью утилизации.
Пониженный уровень ЛПВП наблюдается при избыточном скоплении холестерина, что происходит на фоне заболевания Танжера (наследственный дефицит ЛПВП). Чаще сниженный показатель ЛПВП указывает на атеросклероз.
Таблица содержания ЛПВП (мг/дл):
| Высокий уровень | от 60 |
| Средний | 40-59 |
| Низкий | до 40 у мужчин, до 50 у женщин |
ЛПНП (LDL) липопротеины низкой плотности
Липопротеиды низкой плотности выполняют транспортировку холестерина, фосфолипидов и триглицеридов к периферийным системам от печени. Этот вид соединений содержит около 50% холестерина, и является основной его переносной формой.
Снижение ЛПНП происходит по причине патологии желез внутренней секреции и почек: нефротический синдром, гипотиреоз.
Повышение концентрации липопротеидов низкой плотности обусловлено воспалительными процессами, в особенности при поражении щитовидной железы и гепатобилиарной системы. Высокий уровень часто наблюдается у беременных и на фоне инфекции.
Норма у женщин по возрасту (ммоль/л):
| до 19 лет | 1,5-3,8 |
| 20-30 | 1,5-4,2 |
| 30-40 | 1,8-4 |
| 40-50 | 2,04-4,9 |
| 50-60 | 2,4-5,6 |
| 60-70 | 2,4-5,5 |
| после 70 | 2,4-5,5 |
Таблица нормы холестерина ЛПНП в крови для обеих полов (мг/дл):
| Очень высокий уровень | от 190 |
| Высокий | 160-189 |
| Умеренно повышенный | 130-159 |
| Близкий к нормальному | 100-129 |
| Нормальный | менее 100 |
ЛПОНП и хиломикроны
Липопротеины очень низкой плотности принимают участие в доставке эндогенных липидов к различным тканям от печени, где они и образуются. Это наиболее крупные соединения, уступающие по своим размерам только хиломикронам. Они на 50-60% состоят из триглицеридов и незначительного числа холестерина.
Повышение концентрации ЛПОНП приводит к помутнению крови. Эти соединения относятся к «вредному» холестерину, который и провоцирует появление атеросклеротических бляшек на сосудистой стенке. Постепенное увеличение этих бляшек приводит к тромбозу с риском ишемии. Анализ крови подтверждает повышенное содержание ЛПОНП у больных с диабетом и различными патологиями почек.
Хиломикроны образуются в клетках эпителия кишечника и доставляют жир из кишечника в печень. Большую часть соединений занимают триглицериды, которые в печени распадаются, формируя жирные кислоты. Одна их часть переносится в мышечную и жировую ткань, другая вступает в связь с альбуминами крови. Хиломикроны выполняют транспортную функцию, перенося жиры пищи, а ЛПОНП переносят соединения, образовавшиеся в печени.
Липопротеины очень низкой плотности содержат высокую концентрацию холестерина. Проникая в сосуды, они накапливаются на стенке, провоцируя различные патологии. Когда при нарушении метаболизма их уровень сильно возрастает, появляются атеросклеротические бляшки.
Жизнь и реабилитация после ангиографии
Прежде чем решиться на операцию, необходимо уяснить, что хирургическая вазодилатация способна устранить последствия болезни. Само заболевание с помощью этого метода вылечить невозможно. Чтобы избежать осложнений в виде повторного стеноза сосудистого просвета, необходимо придерживаться здорового образа жизни, нормализовать питание. Как правило, после хирургической коррекции прогноз для жизни пациента благоприятный.
Что касается самочувствия после операции, то большинство отзывов пациентов носят положительный характер. Больные отмечают исчезновение ишемических болей, улучшение общего самочувствия.
Алгоритм шумов
|
ФАЗА ВОЗНИКНОВЕНИЯ ШУМА |
||
|
Диастолический шум |
Систолический шум (всегда дифференцируется с функциональными шумами) |
Смешанный шум |
|
Верхушка L5 → Недостаточность митрального клапана. Форма шума лентоподобная, веретенообразная или спадающая. Объединение систолического шума с III тоном является патогномоничным признаком недостаточности митрального клапана. |
|
|
Точка Боткина L4 → 20 |
|
|
II межреберье справа от грудины R2 → Стеноз устья аорты (ромбоподобный шум). |
|
|
II-III межреберье слева от грудины L2-3 → 21 |
|
|
Возле основы мечеподобного отростка → Недостаточность трикуспидального клапана. |
|
|
Два эпицентра систолического шума → 22 |
|
20. ИНТЕНСИВНОСТЬ ШУМА |
|
|
Веретеноподобный или овальный → Функциональный шум |
|
|
Спадающий или лентоподобный → Недостаточность трикуспидального клапана |
|
Ромбоподобный → Подклапанный стеноз аорты |
|
|
Лентоподобный → Диффузный цианоз: Выраженный ранний → Тетрада Фалло Поздний или отсутствует → Дефект межжелудочковой перегородки |
|
21. АМПЛИТУДА ШУМА |
|
|
Выше, чем II тон → Тетрада Фалло; Стеноз легочной артерии (окончательное заключение после зондирования сердца в условиях кардиохирургического отделения). |
|
|
Ниже, чем II тон → 21-1 |
|
21-1. ФОРМА ШУМА |
|
|
Веретеноподобный → |
|
|
Ромбоподобный → Дефект межжелудочковой перегородки |
|
21-2. ХАРАКТЕР ВТОРОГО ТОНА |
|
|
Не изменен → Функциональный шум |
|
|
Стойкое расщепление → Дефект межпредсердной перегородки; ВАП с высокой легочной гипертензией |
Эпицентр диастолического шума
|
2-3 межреберье слева от грудины → Недостаточность клапана легочной артерии |
|
|
2 межреберье справа от грудины или точка Боткина R2, L4 → Недостаточность клапана аорты |
|
|
Верхушка L5 → Митральный стеноз |
|
|
Основа мечеподобного отростка грудины R4 → Трикуспидальный стеноз |
|
|
Два эпицентра диастолического шума (L5, L4), шум в этих точках имеет разную форму → Митральный стеноз и аортальная недостаточность. |
Эпицентр систолического шума
|
Верхушка L5 и аорта R2 → Митральная недостаточность и стеноз устья аорты |
|
|
Аорта R2 и точка Боткина L4 или трехстворчатый клапан R4 → Стеноз устья аорты и недостаточность трехстворчатого клапана |
Схождение в одной точке эпицентров систолического и диастолического шумов
Нет → Сочетанные и комбинированные пороки сердца. Необходимо отдельно определить эпицентр систолического и диастолического шума. Конечный диагноз будет являться суммой промежуточных выводов.
Есть:ЭПИЦЕНТР СМЕШАННОГО ШУМА
|
Верхушка L5 → Сочетанный митральный порок |
|
|
Аорта R2 → Сочетанный аортальный порок |
|
|
(Точка Боткина L4) |
|
|
Легочная артерия L2 → Открытый аортальный порок, дефект аорто-легочной перегородки |
|
|
Трехстворчатый клапан R4 → Сочетанный трехстворчатый порок |
|
Есть → Комбинированный аорто-трикуспидальный порок (недостаточности) |
|
|
Нет → Сочетанный аортальный порок |
ВНИМАНИЕ! Информация, представленная сайте DIABET-GIPERTONIA.RU носит справочный характер. Администрация сайта не несет ответственности за возможные негативные последствия в случае приема каких-либо лекарств или процедур без назначения врача!
Что такое лазерная ангиопластика
При лазерной ангиопластике периодические импульсы испаряют воду, что вызывает механические волны, разрушающие бляшку. Метод не оправдал возложенных на него надежд: по данным «Исследования сравнительной эффективности лазерной ангиопластики, ротационной атерэктомии и баллонной коронарной ангиопластики» (ERBAC), частота повторных стенозов осталась прежней, а по данным Реестра новых методов в коронарной хирургии, риск осложнений даже возрос.
Лазерную ангиопластику применяют в основном при невозможности проведения баллонной ангиопластики, в том числе при бляшках в устьях коронарных артерий, при окклюзиях, сильно обызвествленных и протяженных бляшках.
Продолжается изучение лазерной ангиопластики для устранения стенозов внутри стентов и в качестве метода, подготавливающего введение баллонного катетера при длительно существующих окклюзиях.
Проф. Д.Нобель
«Что такое лазерная ангиопластика» и другие статьи из раздела Ишемическая болезнь сердца
Операции по восстановлению проходимости сосудов
БОЛЕЗНИ СЕРДЦА — Heart-Disease.ru — 2007
Атеросклеротические бляшки ведут к уменьшению поступления кислорода к сердцу. Когда кровоснабжение миокарда опускается ниже определённого уровня, требуется проводить медикаментозное лечение. Суживающая просвет атеросклеротическая бляшка создает условия для образования в коронарной артерии кровяного сгустка — тромба. При этом поступление крови к соответствующему участку сердца может внезапно прекратиться. Через 15 минут после прекращения кровотока клетки сердечной мышцы в зоне ишемии начинают гибнуть, а через 6-8 часов, когда вся эта зона омертвеет, — развивается инфаркт миокарда .
Ангиопластика позволяет восстановить проходимость артерий, питающих сердце с помощью баллонирования в месте сужения и закрепить достигнутый эффект с помощью специального внутрисосудистого протеза (стента). Данный метод позволяет механически восстановить просвет сосудов и предотвратить инфаркт миокарда.
После выполнения коронарной ангиопластики не требуется длительного восстановления, не нужен длительный постельный режим, и пациент выписывается к активной деятельности уже через несколько дней.
Самыми современными и эффективными методами лечения стенотического поражения коронарных артерий и острого инфаркта миокарда являются инвазивные методы. Прежде всего — баллонная ангиопластика и стентирование коронарных артерий .
Вопрос о проведении баллонной ангиопластики и стентирования решается после получения результатов коронарографии – исследования коронарных артерий. Для этого в просвет коронарной артерии при помощи катетера вводится контрастное вещество.
Процедура баллонной ангиопластики может быть выполнена как одномоментно при коронарографии, так и через некоторое, не очень продолжительное, время.
Преимуществом одномоментной ангиопластики является меньшая травматичность (артерия пунктируется один раз). Выбор стента, его длины и диаметра в каждом конкретном случае определяется врачом, проводящим коронарографию.
В ряде случаев по данным коронарографии (наличие множественных стенозов коронарных артерий) и при невозможности проведения ангиопластики рекомендуется проведение аортокоронарного шунтирования .
Принцип операции. Через небольшой прокол в области бедра (1,5 мм в диаметре) под рентгенографическим контролем в пораженную коронарную артерию вводится баллонный катетер. Как только он достигает места сужения, раздувается баллон со стентом, который восстанавливает просвет сосуда, нормализует кровоток, питающий сердце. Стент остается в артерии, а катетер удаляется. Восстановление нормального кровотока подтверждается введением рентгеноконтрастного вещества и повторными рентгеновскими снимками — контрольной коронарографией.
Возможные осложнения:
- Кровотечение в месте пункции.
- Нарушение ритма сердца.
- Аллергическая реакция на контраст.
- Тромбоз коронарной артерии в месте баллонирования.
- Развитие инфаркта миокарда.
В большинстве случаев операция проходит успешно без осложнений. При соблюдении рекомендаций врача риск появления осложнений минимален.
При появлении осложнений необходимо сразу обратиться к врачу.
Новой методикой является лазерная ангиопластика. которая применяется в основном при поражении венозных шунтов, стенозе устья правой коронарной артерии.
Принцип процедуры. ультрафиолетовые или инфракрасные импульсы подводятся к бляшке по волоконно-оптическому катетеру с отверстием для проводника. Периодические импульсы вызывают механические волны, разрушающие бляшку.
Однако, пока данный метод широкого применения не получил.
КОРОНАРНАЯ АНГИОПЛАСТИКА
КОРОНАРНАЯ АНГИОПЛАСТИКА
Часто у героя в кинофильме при каком-либо повороте сюжета, в основном для накала драматизма, начинается приступ панической атаки с затрудненным дыханием. Вокруг него начинают бегать и суетиться другие действующие лица, и, преданно заглядывая в глаза, требуют: «Дыши! Дыши!». Если представить этих киногероев органами тела, то персонаж с панической атакой – это сердце с ишемической болезнью.
Ишемия (от греческого ischo – «задерживаю, останавливаю» и haima – «кровь») – локальное нарушение кровоснабжения, а ИБС (ишемическая болезнь сердца) – не что иное как, в первую очередь, недостаточность объема сердечного кровотока. В этом сценарии главной проблемой становится нехватка миокарду кислорода. Дисбаланс между спросом и предложением в кислороде заставляет сердце пытаться компенсировать упавшую пропускную способность коронарных сосудов частотой сокращений. Какое-то время компенсаторный механизм работает, но в критической точке происходит полный «крах системы». Чаще всего причиной данного развития событий становится атеросклероз – сужение просвета сосуда с формированием атеросклеротической бляшки, вплоть до полного перекрытия русла.
Одним из современных методов лечения атеросклероза сосудов сердца является баллонная ангиопластика (БАП). БАП – метод малоинвазивной сосудистой хирургии, что означает проведение процедуры под местной анестезией и преимущество в малой степени травматичности вмешательства, обеспеченное минимальным рассечением ткани для обеспечения доступа к поврежденному сосуду.
По этапам процедура представляет из себя следующее:
1. В бедренную артерию (из названия явствует, где она находится) вводится специальная игла: визуально это похоже постановку капельницы, но другой кровеносный сосуд (артерия, а не вена), другая область проникновения и игла для ангиопластики имеет больший размер и диаметр, благо просвет артерии позволяет. Особенность иглы не только в величине и диаметре, но и в том, что в просвет установлена спица-стилет, извлекаемая после проникновения иглы в артерию.
2. Вместо нее, через иглу, в кровеносный сосуд вводится так называемый «проводник» – тонкий гибкий рентгеноконтрастный (видимый на рентгене) катетер-зонд
Это крайне важно, весь процесс вмешательства проводится под рентгенологическим наблюдением, что позволяет выявить стадию и точную локализацию места сужения артерии. Хирург-ангиолог на мониторе наблюдает путь «проводника» по системе сосудов к пораженному участку, заведя кончик «проводника» чуть дальше за границу повреждения
Игла к этому моменту уже извлечена.
3. Ангиохирург вводит находящийся у него кончик зонда в баллонный катетер, который по «проводнику» медленно вводят в артерию. «Проводник» выполняет свою функцию, задавая направление. По достижению катетером зоны сужения сосуда баллон, бывший до этого в спавшемся состоянии, раздувают, механически увеличивая просвет русла артерии.
Иногда ограничиваются только раздуванием баллона в несколько подходов для восстановления кровотока. Но чаще баллонная ангиопластика совмещается со стентированием. Это позволяет добиться долгосрочного эффекта лечения.
4. Если при данной операции устанавливается стент, то последний при надувании баллона как бы вдавливается в стенки артерии и не позволяет ей вновь сужаться. Текстура и конструкция современных стентов уникальна и позволяет им подстраиваться под форму и размер конкретного сосуда за счет специального плетения, гибкости и упругости материалов, которые совместимы с тканями организма и не воспринимаются инородно. Кроме того, стенты рентгеноконтрастны. Это сделано для возможности отсроченного контроля состояния артерии.
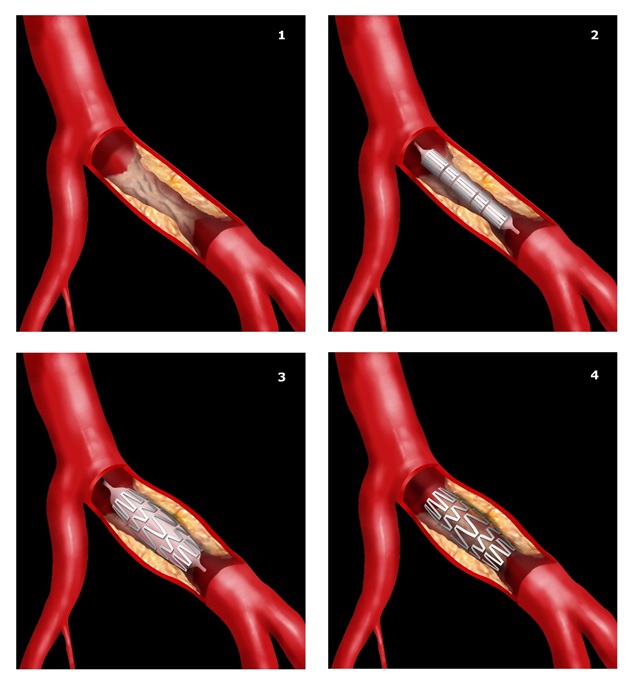
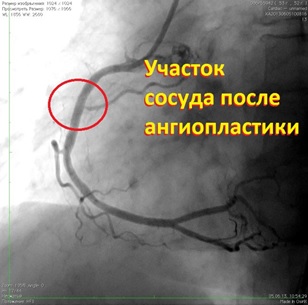
Ангиопластика и стентирование проводятся не только на сосудах сердца. Ниже снимки пациента до и после проведения операции стентирования на подвздошной артерии.
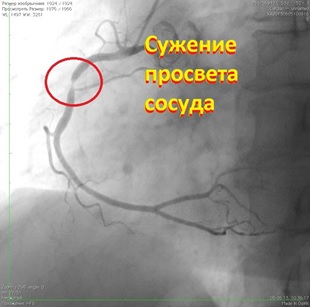
Снимок 1: Стеноз общей подвздошной артерии у пациента с хронической ишемией нижних конечностей.
Снимок 2: В подвздошную артерию имплантирован стент, стеноз полностью устранён.
У большинства пациентов ангиопластика дает значительные результаты по улучшению кровотока в коронарных артериях, что позволяет ограничится только БАП и устраняет необходимость в аортокоронарном шунтировании (АКШ). Это существенно, так как ангиопластика со стентированием значительно щадящее АКШ, когда операция проводится под общим наркозом, а для обеспечения доступа необходимо вскрытие грудины, что увеличивает не только длительность и сложность самого вмешательства, но и постоперативного реабилитационного периода.
Ангиопластика и тромболитическая терапия
Чрескожная транслюминальная коронарная ангиопластика (ЧТКА) часто выполняется у пациентов с острым Q инфарктом миокарда после тромболитической терапии или вместо тромболизиса. По результатам Thrombolysis and Angioplasty in Myocardial Infarction (TAMI) исследования было показано, что агрессивная терапия после внутривенной тромболитической терапии с рекомбинантным активатором профибринолизина не привела к ожидаемому улучшению функции левого желудочка и выживаемости. Более того, агрессивный подход был связан с большим количеством осложнений и летальностью. Другие исследования выявили, что первичная ЧТКА может быть более предпочтительна, чем тромболитическая терапия в лечении острого инфаркта миокарда, так как снижает частоту повторного инфаркта миокарда, внутричерепного кровоизлияния и смерти. Однако, согласно принятой медицинской практике, для коронарной ангиопластики требуется наличие опытной хирургической бригады в пределах учреждения для выполнения при необходимости аортокоронарного шунтирования.Последние работы Stone с соавт. показали, что использование стентов с или без использования абциксимаба, превосходит ЧТКА при лечении острых инфарктов миокарда с подъемом ST-сегмента. В течение 6-месячного периода наблюдения смерть повторный инфаркт миокарда или реваскуляризация миокарда отмечены у 20% пациентов после ЧТКА, 16,5% после сочетанного применения ЧТКА и абциксимаба, 11,5% после стентирования и у 10% после стентирования и использования игибитора IIb\IIIa рецепторов тромбоцитов (p <.001 p=».005).»>Первоначально чрескожная транслюминальная коронарная ангиопластика использовалась при поражении одной коронарной артерии при неэффективности терапии. В настоящее время показания значительно расширились она успешно применяется у больных с многососудистым поражением, стенозом ствола левой коронарной артерии, как первичная терапия для пациентов с острым инфарктом миокарда с подъемом ST-сегмента и при остром инфаркте миокарда с зубцом Q.Острый инфаркт миокарда с окклюзией правой коронарной артерии и результат ангиопластикиРешение использовать ЧТКА или стентирование зависит от нескольких критериев: классификации повреждения, числа стенозов и пораженных артерий и клинического статуса пациента. Американская ассоциация кардиологов и Американская ассоциация сердца приняли систему классификации для пациентов, подвергающихся ЧТКА, основанную на вероятности успешного выполнения процедуры.
| Характеристика поражений типа A, B, и C |
| Тип А (минимально сложный) |
| Дискретный (длина |
| Концентрический |
| Хорошо доступный |
| Отсутствие или изгиб |
| Гладкий контур |
| Небольшой или отсутствие кальциноза |
| Неполностью окклюзирующий |
| Расположенный вне устья |
| Не вовлекающий боковые ветви |
| Отсутствие тромба |
| Тип В (умеренно сложный) |
| Трубчатый (длина 10-20 мм) |
| Эксцентричный |
| Умеренная извилистость проксимального сегмента |
| Умеренный изгиб > 45° |
| Негладкий контур |
| Умеренный или тяжелый кальциноз |
| Окклюзия более 3-х месяцев |
| Локализация в устье |
| Бифуркационный, требующий использования двойного проводника |
| Наличие тромба |
| Тип C (особо сложный) |
| Диффузный (длина > 2 см) |
| Чрезмерная извилистость прокимального сегмента |
| Выраженный изгиб > 90 ° |
| Полная окклюзия более 3-х месяцев и\или наличие коллатералей |
| Невозможность защитить главные боковые ветви |
| Дегенеративные венозные шунты с рыхлыми повреждениями |
Кроме того, Ryan TJ, совместно с Американским комитетом по ЧТКА в 1993 г. предложили выделить следующие факторы, прогнозирующие неблагоприятные исходы чрескожной транслюминальной ангиопластики и стентирования. Факторы, прогнозирующие внезапную окклюзию сосуда, повышающие летальность при чрескожной транслюминальной ангиопластики и стентировании
| До ЧТКА | После ЧТКА |
|---|---|
| Клинические факторы: | Диссекция интимы >10 мм |
| Женский пол | Остаточный стеноз >50% |
| Нестабильная стенокардия | Преходящая окклюзия |
| Инсулин-зависимый диабет | Остаточный трансстенотический градиент 20 мм рт.ст. |
| Неадекватная антиагрегантная терапия | |
| Ангиографические факторы: | |
| Интракоронарный тромб | |
| Стеноз >90% | |
| Длина стеноза в 2 раза > диметра сосуда | |
| Стеноз в области боковой ветви | |
| Стеноз в области изгиба 45° | |
| Стеноз правой коронарной артерии |
О
- ОАА — Отягощённый акушерский анамнез
- ОАА — Общество Анонимных Алкоголиков
- ОАК — Общий анализ крови
- ОАМ — общий анализ мочи
- ОАП — Открытый артериальный проток
- ОБМ — Основной белок миелина
- ОБР — Отпускаемые без рецепта
- ОГ — Ортостатическая гипотония
- ОГН — Острый гломерулонефрит
- ОГП — Органы грудной полости
- ОД — Правый глаз (от OD — oculus dexter)
- ОДН — Острая дыхательная недостаточность
- ОДС — Опорно-двигательная система
- ОЕЛ — Общая ёмкость легких
- ОЖСС — Общая железосвязывающая способность сыворотки крови
- ОЗМ — Острая задержка мочи
- ОИВ — Оплодотворение ин витро
- ОИ — Оба глаза (от OU — oculi utriusque)
- ОИЭ — Острый инфекционный эндокардит
- ОИМ — Острый инфаркт миокарда
- ОК — Оральные контрацептивы — Комбинированные оральные контрацептивы
- ОКН — Острая кишечная непроходимость
- окЛПНП — окисленные Липопротеины низкой плотности
- ОЛД—Отделение лучевой диагностики
- ОЛЛ — Острый лимфоцитарный лейкоз
- ОЛС — Общее лёгочное сопротивление
- ОМЛ — Острый миелоидный лейкоз
- ОМС — Обязательное медицинское страхование
- ОНМК — Острое нарушение мозгового кровообращения — Инсульт
- ООиСБАХП — Остальные органы и системы без актуальной хирургической патологии
- ООЛ — Остаточный объём легких — Спирометрия
- ООО — Открытое овальное окно
- ОПБ — Областная психиатрическая больница
- ОПГ — Общая плетизмография
- ОПН —
- ОПС — Общее периферическое сопротивление
- ОПСС — Общее периферическое сосудистое сопротивление — Артериола
- ОПТ — Общая патогенная терапия
- ОПТП — Отдалённые последствия травматического повреждения
- ОИП — Острая интермиттирующая порфирия
- ОРВИ — Острая респираторная вирусная инфекция
- ОРИТ — Отделение реанимации и интенсивной терапии
- ОРЗ — Острое респираторное заболевание — Острая респираторная вирусная инфекция
- ОРИ — Острые респираторные инфекции
- ОРЛ — Острая ревматическая лихорадка
- ОРЭМ — Острый рассеянный энцефаломиелит
- ОС — Левый глаз (от OS — oculus sinister)
- ОСА — Общая сонная артерия
- ОСМП — Отделение скорой медицинской помощи
- ОСН — Острая сердечная недостаточность
- ОТ — Оптическая томография
- ОТТГ — Оральный тест на толерантность к глюкозе
- ОФВ — Объём форсированного выдоха — Спирометрия
- ОФВ1 — Объём форсированного выдоха за 1 с.
- ОЭКТ (ОФЭКТ) — Однофотонная эмиссионная компьютерная томография
- ОХс — Общий холестерин
- ОЦК — Объём циркулирующей крови
- ОЦП — Одышечно-цианотический приступ
- ОЧМТ — Открытая черепно-мозговая травма