Токсическая дистрофия печени
Содержание:
- Методы лечения недуга
- Диагностика НАЖБП
- Как лечить жировой гепатоз печени?
- Лечение дистрофических изменений поджелудочной железы (липоматоза)
- Причины развития жировой дистрофии печени
- Причины развития жировой дистрофии миокарда
- Жировая дистрофия печени
- Зернистая дистрофия
- Причины гепатоза
- Симптомы заболевания
- Диагностика
- Степени жирового гепатоза
- Лечение
Методы лечения недуга
Липоматоз – нетяжелое поражение ПЖ, но в конечных стадиях нарушает функции органа. Изменения, которые происходят в тканях, необратимы, восстановить утраченные клетки невозможно, следовательно, вылечить уже имеющееся органическое поражение тканей железы нельзя. Поэтому терапия зависит от этиологии заболевания и стадии процесса и направлена:
- на замедление замены клеток ПЖ жировыми,
- на сохранение оставшихся здоровых тканей,
- на коррекцию нарушенной ферментной и гормональной недостаточности.
 Необходимо вовремя выставить правильный диагноз и начать лечение. Если причина известна и ее можно устранить, это поможет уменьшить инфильтрацию жировыми клетками. До настоящего времени специфического лечения липоматоза ПЖ не существует. Комплексная терапия включает:
Необходимо вовремя выставить правильный диагноз и начать лечение. Если причина известна и ее можно устранить, это поможет уменьшить инфильтрацию жировыми клетками. До настоящего времени специфического лечения липоматоза ПЖ не существует. Комплексная терапия включает:
- изменение образа жизни,
- лечебную диету,
- медикаментозное лечение.
В редких случаях применяется оперативное вмешательство, если излечение консервативными методами невозможно.
Диета является частью образа жизни, так же, как и снижение веса, отказ от вредных привычек. Применяется одновременно с другими способами лечения. Изначально определяется примерный срок, в течение которого полностью исключаются некоторые продукты питания. В зависимости от выявленной причины специальное питание может назначаться на всю жизнь.
Вопрос о выборе тактики лечения решается в каждом случае индивидуально в зависимости от имеющихся изменений ПЖ.
Консервативные методы
Поскольку этиологического и патогенетического лечения жировых изменений печени не существует, проводится симптоматическая терапия. Она направлена:
- на купирование симптомов,
- на облегчение состояния,
- на улучшение качества жизни.
 Используется комплексное лечение с применением препаратов нескольких групп:
Используется комплексное лечение с применением препаратов нескольких групп:
- противовоспалительные,
- обезболивающие,
- спазмолитики,
- ферментные,
- гепатопротекторы,
- ИПП (ингибиторы протонной помпы), Н2-блокаторы гистаминовых рецепторов, снижающие выработку соляной кислоты в желудке,
- пеногасители, способствующие снижению газообразования в кишечнике,
- сахароснижающие.
Конкретные препараты, их дозировка и продолжительность приема определяется врачом в зависимости от преобладающих симптомов.
Радикальные вмешательства
Выраженность симптомов не всегда соответствует тяжести основного заболевания. Изменения в виде незначительного локального поражения ткани протекают бессимптомно, не доставляя дискомфорта. Но в случае их локализации в ПЖ вблизи ее протоков может возникнуть их сдавливание и серьезное нарушение пищеварительной функции, а также глубокое поражение тканей органа с развитием некроза. В таких случаях требуется хирургическое лечение.
Показаниями к хирургическому вмешательству являются также:
- большие скопления жировой ткани, приводящие к выраженной компрессии тканей,
- сочетание липоматоза с доброкачественными и злокачественными новообразованиями.
Народные средства
Часто описываются рецепты народной медицины, основанные на различных сборах из лекарственных трав, излечивающих липоматоз. Жировое изменение тканей ПЖ является необратимым процессом, а клинические проявления возникают уже при глубоких изменениях в органе, с чем связана поздняя диагностика. Поэтому народные средства не восстановят утраченные клетки железы и не уберут заместившие их липоциты, но могут простимулировать болезненный процесс или вызвать аллергическую реакцию.
Не рекомендуется заниматься лечением этой сложной патологии без консультации врача.
Диагностика НАЖБП
Диагностика неалкогольной жировой болезни печени включает в себя сбор анамнеза, физикальный осмотр, измерение индекса массы тела, а также лабораторное и инструментальное обследование.
Лабораторные диагностические методы:
- биохимический анализ крови (определение уровня билирубина, АлТ и АсТ, гамма-глутамилтранспептидазы, протромбина, показателей обмена железа, щелочной фосфатазы и белковых фракций, глюкозы);
- анализ на маркеры вирусных гепатитов;
- генетическое обследование (для исключения гемохроматоза, болезни Вильсона);
- фибротест (выявление фиброза печени).
Инструментальная диагностика:
- ультразвуковое исследование;
- КТ или МРТ (для определения степени жировой инфильтрации печени);
- протонная магниторезонансная спектроскопия (для измерения количества жира);
- прицельная биопсия печени (проводится при необходимости проведения дифференциации между неалкогольным стеатозом и другими патологиями печени, а также для оценки эффективности лечения НАЖБП).
Рассчитайте свой ИМТ прямо сейчас!
Рассчитать
Как лечить жировой гепатоз печени?
Учитывая то, что заболевание имеет многофакторную этиологию, лечение жирового гепатоза проводится с учетом возможных причин развития.
В терапевтических целях назначают:
Гепатопротекторы. Предназначены для очистки органа от жиров, токсинов, защиты гепатоцитов от негативного воздействия. Компоненты, входящие в состав гепатопротекторов, встраиваются в клеточные мембраны, выполняя при этом защитные функции. Используются как в терапевтических, так и профилактических целях. В число популярных препаратов входят Гепатрил, Овесол, Карсил, Гепотасан.
Ферментные препараты. Назначаются с целью коррекции уровня ферментов печени, дефицит которых развивается вследствие дисфункции гепатоцидов. При жировом гепатозе назначают препараты Фестал, Креон, Панзинорм, Панкреатин.
Средства для снижения уровня холестерина
При жировом гепатозе важно контролировать уровень холестерина, так как в противном случае он попадает в сосуды, провоцируя атеросклероз и последующие сердечно-сосудистые нарушения. В число медикаментов, нормализующих уровень жировых веществ: Крестор, Вазилип, Аторис.
Антиоксиданты
Используются для снижения интоксикации. В терапевтических целях назначают средства на основе Метионина, Таурина. Такие средства стимулируют выработку фосфолипидов, оказывающих гепатопротекторное действие. Антиоксиданты улучшают кровообращение внутри печени, за счет чего жир выводится быстрее.
Медикаментозный комплекс для лечения жирового гепатоза назначается индивидуально с учетом специфики клинической картины. В период терапии пациенту советуется отказаться от вредных привычек, заниматься лечебной физкультурой, правильно питаться
Важно соблюдать питьевой режим, применять лекарственные средства на растительной основе, способствующие восстановлению органа
Лечение дистрофических изменений поджелудочной железы (липоматоза)
 Липодистрофия поджелудочной железы лечится хирургическим путем или консервативным. Хирургический метод применяют в случае, если жировые клетки занимают большую площадь (более 60%) и работа поджелудочной нарушается. Такие состояния характерны для 3 степени липоматоза.
Липодистрофия поджелудочной железы лечится хирургическим путем или консервативным. Хирургический метод применяют в случае, если жировые клетки занимают большую площадь (более 60%) и работа поджелудочной нарушается. Такие состояния характерны для 3 степени липоматоза.
Во время операции вырезаются крупные участки измененных тканей. Но к такому методу стараются прибегать редко из-за его сложности.
Чаще при дистрофических изменениях поджелудочной железы применяют консервативное лечение. Из-за медленного развития болезни есть шанс повлиять на нее при помощи устранения причин. Больному с жировой дегенерацией назначается диета, при которой запрещено есть жирные и углеводистые продукты. Нельзя жареное, специи, острое и копченое. Система питания предпочтительна частыми и небольшими порциями. Лучше, если 6 раз в день.
Приготовление всех блюд должно быть на пару или отварное. Полезно употреблять минеральную, желательно не газированную, воду. Не рекомендуется есть много фруктов. Вредны при липоматозе поджелудочной железы крепкий кофе, алкоголь и шоколад.
Параллельно назначаются пищеварительные ферменты и инсулин.
При соблюдении диеты и рекомендаций врача угрозы для здоровья нет.
Причины развития жировой дистрофии печени
В норме жировые клетки присутствуют в составе тканей печени у каждого человека, но их общее количество составляет не более 5%. О том, что у человека имеется жировая дистрофия печени можно говорить в том случае, если уровень жировых клеток повышается до 10 % и выше.
В самых запущенных случаях объем жировых клеток может превышать 55%.
Патологическое накопление жира может быть связано с продолжительной интоксикацией организма. В результате этого происходит накопление жировой ткани и ее перерождение в так называемые жировые кисты, которые с течением времени могут лопаться и вызывать тяжелые, опасные для человека осложнения.
Причины жировой дистрофии печени могут быть самыми разнообразными:
- Распространенная причина заболевания – продолжительное употребление спиртосодержащих напитков, приводящее к выраженной интоксикации печени.
- Сильное отравление печени в процессе постоянного употребления некоторых лекарственных средств – противовирусных, антибиотиков, медикаментов для химиотерапии.
- Различные патологии обмена веществ – болезни, поражающие щитовидную железу, гиперфункция коры надпочечников, сахарный диабет, а также ожирение различной степени.
- Одна из самых распространенных причин патологии печени жирового характера – неправильное питание. Частое употребление жирной, мучной еды оказывает повышенную нагрузку на орган, слишком редкие или недостаточные приемы пищи, а также регулярные переедания. Фаст-фуд, сладости, полуфабрикаты с добавлением консервантов также не принесут организму пользы. Кроме того, причиной развития заболевания может стать увлечение строгими монодиетами.
- Немаловажная роль отводится наследственному фактору – установлено, что случаи диагностирования заболеваний печени у членов семьи повышают риск патологии примерно на 90%.
Важно знать!
Причины патологических процессов в печени часто связаны непосредственно с образом жизни – систематическим употреблением алкогольных напитков, наркотиков, недостатком физической активности, малоподвижностью.
Вероятность развития жировой дистрофии печени повышается у людей, чья профессиональная деятельность связана с промышленными предприятиями и различными химическими веществами.
Печеночный патологический процесс развивается следующим образом: происходит поступление жиров в систему пищеварения, которые в норме должны поддаваться расщеплению, но не сопровождается расщеплением.
В случае болезни печени жировая клетка не расщепляется, постепенно накапливается и приводит к патологиям внутреннего органа.
Причины развития жировой дистрофии миокарда
Формирование дистрофических процессов в сердечной мышце связано с такими механизмами:
- увеличенное поступление жиров в клетки;
- нарушенный липидный обмен;
- распад комплексов, состоящих из жира и белка (липопротеины) внутри клеток.
Все эти нарушения возникают при недостаточном питании миокарда. Жирные кислоты, необходимые для обеспечения энергией и построения оболочек, поступают в мышечные волокна с током крови. Они должны быть переработаны клеткой с участием митохондрий. При недостатке кислорода этот процесс останавливается, а из имеющихся кислот образуются нейтральные жиры, заполняющие пространство кардиомиоцита.
Жировая дистрофия миокарда относится к паренхиматозной, то есть поражает главные функционирующие клетки.
Непосредственными причинами таких изменений являются:
- ишемическая болезнь;
- артериальная гипертензия;
- недостаточность кровообращения;
- анемия;
- гиповитаминоз;
- дефицит белка в диете;
- отравления мышьяком, соединениями фосфора, хлороформом;
- дифтерийная инфекция;
- хронический алкоголизм;
- туберкулез и эмфизема легких, обструктивные легочные болезни, астма.
Вначале отложения жира имеют вид очень мелких капель и проявляются пылевидным ожирением. На первых этапах дистрофии ее невозможно обнаружить даже под микроскопом без специальных красителей.
Следующая стадия характеризуется образованием крупных капель. Постепенно они сливаются между собой и полностью заполняют внутреннее пространство. Клеточные структуры при этом погибают. В тканях, взятых при биопсии, видны скопления жира в виде очагов, которые находятся по ходу венул и капилляров.
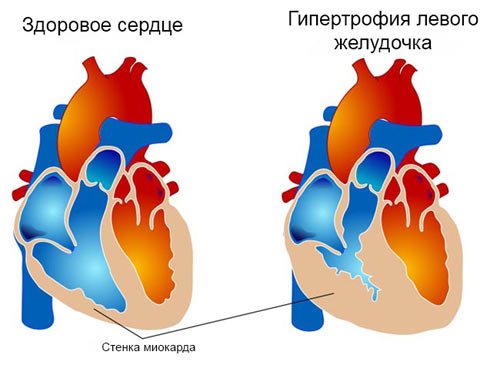
На поздних стадиях сердце увеличивается в размерах, его полости растягиваются, сердечная мышца становится дряблой, заметны полосы желто-белого цвета. Это придает миокарду характерный вид и называется «тигровым сердцем»
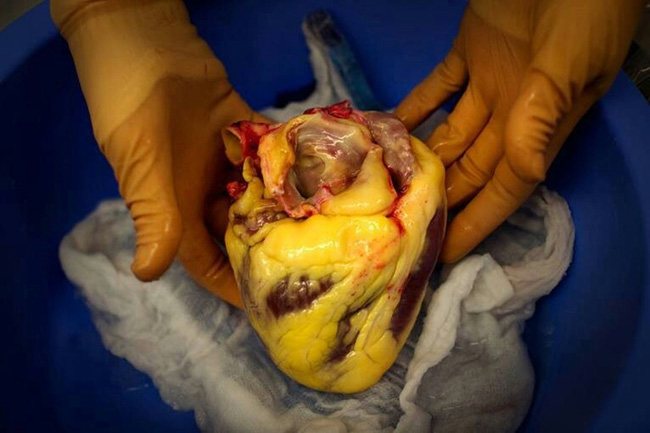
Жировая дистрофия миокарда или «тигровое сердце»
Клиническими эквивалентами таких этапов прогрессирования являются:
- компенсация – нарушения (одышка, тахикардия) возникают только при высоких нагрузках;
- субкомпенсация – общая слабость, утомляемость при обычных нагрузках, дыхание затруднено, сильное сердцебиение, отеки на ногах к концу дня;
- декомпенсация – приступы нехватки воздуха в состоянии покоя, выраженные отеки, синюшность кожи, увеличение печени, кашель, скопление жидкости в брюшной полости, легочной застой.
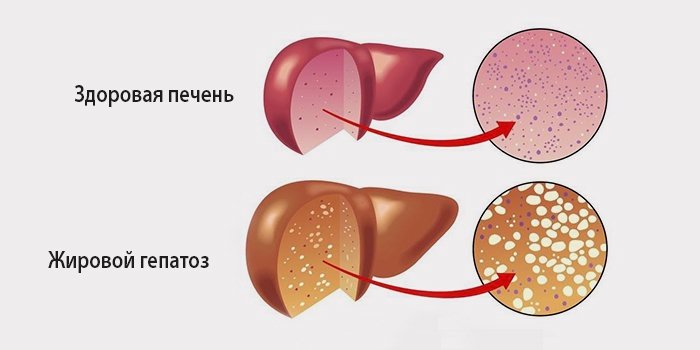
Жировая дистрофия печени
печенижировой гепатозХарактеристика жировой дистрофии на клеточном уровнеметаболизмагепатоцитыгормоновжирных кислот
Неалкогольная жировая дистрофия печени
цирроз печенигепатитпеченочная недостаточностьПричинами первичной жировой дистрофии являются:
- ожирение;
- сахарный диабет 2 типа;
- гиперлипидемия (повышенное содержание липидов в плазме крови).
холестеринатриглицеридовМедикаментами, вызывающими жировую дистрофию, являются:
- амиодарон;
- глюкокортикостероиды;
- синтетические эстрогены;
- метотрексат;
- тетрациклин;
- нестероидные противовоспалительные средства.
Механизм формирования жировой дистрофиистрессаголоданияпеченочной клеткеСтепенями жировой дистрофии являются:
- нулевая степень – в отдельных группах печеночных клеток присутствуют мелкие капельки жира;
- первая степень – в гепатоцитах присутствуют умеренно крупные капли жира;
- вторая степень – отмечается феномен внутриклеточного ожирения, для которого характерно диффузное (распространенное) крупнокапельное отложение жира;
- третья степень – капли жира отлагаются не только в клетке, но и вне ее (внутриклеточное и внеклеточное отложение жира); также характерно формирование жировых кист.
Симптомы жировой дистрофии печени
30 – 40 летСимптомами жировой дистрофии являются:
- боль в правом подреберье;
- диспепсия;
- астеновегетативные расстройства;
- повышение массы тела.
БольБоль в правом бокукак при жировой дистрофииДиспепсиятошнотуАстеновегетативные расстройстваутомляемостьслабостьголовная больвитаминовгиповитаминоз
Повышение массы тела
Алкогольная дистрофия печени
легкихпочкахинтоксикацииМетаболизм алкоголя (этанола)ферментовна 500 миллилитров этанола приходится 1400 калорий
Стадии алкогольной дистрофии печени
восстановительнойСтадиями алкогольной дистрофии печени являются:
- первая стадия – собственно жировая дистрофия печени;
- вторая стадия – алкогольный гепатит печени;
- третья стадия – алкогольный цирроз печени.
Первая стадия алкогольной дистрофиигепатомегалиягоречь во ртупрощупываетсяВторая стадия алкогольной дистрофии печенирвотудиареюпохудениежелтухакожизудлейкоцитовскорость оседания эритроцитовТретья стадия алкогольной дистрофии печениасцитв народе – водянкагинекомастияувеличение молочных желез у мужчин
Лечение жировой дистрофии печени
К группам медикаментов, которые используются в лечении жировой дистрофии, относятся:
- витамины;
- гепатопротекторы;
- кортикостероиды.
Витаминотерапиявнутримышечно или посредством капельницымильгаммаГепатопротекторытиаминцианокобаламинКортикостероидыэнцефалопатиейпреднизолонастероидов
Зернистая дистрофия
Это наиболее распространённый вид белковой ДП. Для зернистой дистрофии печени (ЗДП) характерно нарушение коллоидных свойств цитоплазмы клетки, в которой появляется зерноподобный белок.
ЗДП провоцируют следующие факторы:
- Неполноценное кормление новорожденного.
- Интоксикации.
- Инфекционные заболевания.
- Нарушение кровообращения и лимфообращения.
- Причины, которые провоцируют кислородное голодание тканей.
Со временем при ЗДП изменяется обмен белка в клетках, цитоплазма становится мутной, набухает. Вследствие повреждения печеночной ткани желчеобразующая железа становится дряблой, нарушается её кровоснабжение.
Важно отличить признаки ЗДП от естественных процессов синтеза протеинов в клетках, при которых в белке проявляется зернистость. Эта патология является обратимой, однако она имеет тяжёлое течение
Поэтому существует вероятность перерождения ЗДП во внутриклеточный гиалиноз, водяночную дистрофию или некроз
Эта патология является обратимой, однако она имеет тяжёлое течение. Поэтому существует вероятность перерождения ЗДП во внутриклеточный гиалиноз, водяночную дистрофию или некроз.
Причины гепатоза
Основными причинами гепатозов являются воздействие на печень токсичных веществ, эндокринные нарушения, неправильное питание. Среди токсичых агентов особое место занимает алкоголь. Однако у лиц, злоупотребляющих алкоголем, развитие заболевания связано как непосредственно с действием алкоголя на клетки печени, так и с неправильным питанием. Быстрота развития и выраженность изменений тем выше, чем больше количество употребляемого алкоголя.
Возможно развитие лекарственного гепатита печени, например, при лечении туберкулеза, приеме антибиотиков, главным образом тетрациклинового ряда, гормональных препаратов. В группе эндокринных заболеваний ведущее место среди причин гепатозов занимает сахарный диабет, особенно у лиц пожилого возраста. Возможно развитие «жировой дистрофии печени» при заболеваниях щитовидной железы. Стеатоз также сопутствует ожирению. Определяющим в дисбалансе пищевых факторов является несоответствие между общей калорийностью пищи и содержанием в ней животных белков, а также дефицит витаминов и других веществ. Нарушение питания служит основной причиной развития стеатоза при хронических заболеваниях пищеварительной системы. Например, при хроническом панкреатите он встречается в 25—30% случаев.
Симптомы заболевания
Жировой очаговый гепатоз – заболевание коварное, протекающее на протяжении нескольких лет, никак не проявляясь. Ничего удивительного, ведь рецепторы боли в печени отсутствуют.
При бессимптомном течении патологии человек быстро устает, у него развиваются самые неожиданные аллергические реакции, появляются высыпания необъяснимого происхождения на кожных покровах. Однако данные признаки характерны для многих болезней, поэтому редко настораживают.
Болезнь прогрессирует, жировая ткань оккупирует довольно большие очаги органа и тогда у человека проявляются отчетливые симптомы:
- тупая желудочная боль;
- чувство распирания в боку справа;
- не прекращающая тошнота, доходящая до рвоты;
- нарушения стула: пациент мучается от метеоризма, запоров;
- отсутствие аппетита;
- ослабление координации, зрительных функций;
- речь становится монотонной;
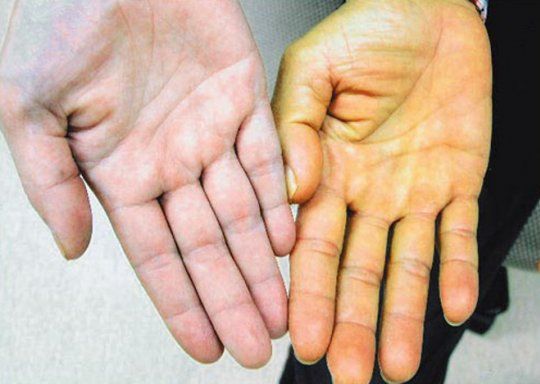
- желтуха.
Особенности очаговой формы жирового гепатоза печени
Очаговое ожирение не вызывает воспалительный процесс. При своевременном обращении к гастроэнтерологу и грамотной терапии – пациент излечивается.
Особенность данной формы гепатоза в том, что жир прилипает к клеткам на отдельных участках печени. Если же болезнь достигла серьезной стадии, когда очаги поражения увеличились, а капли жира скопились в гепатоцитах – требуется длительное интенсивное лечение.
Известно несколько стадий заболевания:
- 0 – жировые капельки поражают небольшие группы гепатоцитов;
- 1 – более крупные жировые капли захватывают целые участки гепатоцитов;
- 2 – ожирение внутриклеточное, смешанное: мелкие, средние, крупные капли жира;
- 3 – на фоне ожирения печени развиваются жировые кисты.
Диагностика
Чем раньше диагностируется очаговый гепатоз, тем меньше вероятность возникновения смертельных осложнений (цирроза, онкопатологии). Из-за слабой выраженности симптомов не всегда удается определить патологию на раннем этапе развития.
Чтобы поставить правильный диагноз применяются следующие исследования:
- УЗИ для выявления участков с эхогенностью выше нормы;
- Компьютерная томография позволяет обнаружить чужеродное вещество (жир) в органе;
- Биопсия.
Диагностика
Исследование проходит в несколько этапов.
- Сбор анамнеза. Это данные, полученные со слов больного или его близких родственников. На их основе врач может предположить диагноз и назначить дальнейшее обследование.
- Общий осмотр. Если болезнь не прогрессирует и находится на начальном этапе, клиническая симптоматика отсутствует. Больной может жаловаться на слабость, усталость. При пальпации может прощупываться незначительно увеличенная печеночная ткань. Если болезнь запущена, врач сразу определяет желтизну кожных покровов и склер.
- Сдача лабораторных тестирований. К ним относится общий анализ крови и мочи, биохимия крови, копрограмма. Выявляется повышение лейкоцитов и СОЭ, что свидетельствует о воспалительном процессе. В биохимическом анализе будут повышены АСТ и АЛТ, которые являются печеночными ферментами, образующимися при патологии органа. Врач-лаборант определит изменение физических данных и мочи, и кала.
- УЗИ. На аппарате будет выявлено воспаление органа, его увеличение. Врач определит накопление в паренхиме посторонних веществ. Будет видно наличие диффузной и зернистой дистрофии печени.
- Биопсия и гистологический анализ. Небольшой кусочек поврежденного органа обследуют под микроскопом. Лаборант выявляет наличие посторонних веществ в виде жира, белковых образований, вакуольной жидкости. Если болезнь запущена, лаборант определит наличие большого количества соединительнотканных волокон. При переходе цирроза в рак под микроскопом будет видно озлокачествление клеток.
- МРТ, КТ. Данные от этих исследований наиболее достоверны. На экране видно увеличение органа, формирование соединительнотканных волокон, очаги воспаления измененных тканей, нарушения в воротной вене.
На основе всех полученных данных терапевт может с точностью поставить диагноз. После его подтверждения начинает экстренное лечение, чтобы не возникло осложнений.
Степени жирового гепатоза
Болезнь развивается длительно. В отличие от других заболеваний печени, жировой гепатоз не возникает остро. Развитие симптомов протекает постепенно. Патологические проявления усиливаются и учащаются по мере прогрессирования болезни.
| Степени | Характеристика |
| Патология не диагностируется путем ультразвукового обследования, так как выраженные эхопризнаки отсутствуют. В печени содержатся мельчайшие частицы жира, которые не визуализируются при помощи УЗИ и других методов. | |
|
I |
Размер жировых образований увеличивается. Возникают отдельные очаги с пораженными гепатоцитами, однако они малы и немногочисленны. |
|
II |
Поражается до 65% клеток печени. Обнаруживаются очаги разного размера. Жировые вещества выявляют непосредственно внутри здоровых клеток. |
|
III |
Липидные капли образуют крупные кистозные опухоли. Гепатоз поражает более 66% тканей печени. |
Лечение
Терапия направлена на устранение причин, вызвавших заболевание, восстановление нарушенных процессов и печеночной ткани.
В первую очередь необходимо избавиться от вредных привычек (если он есть) и поменять рацион питания. Диета должна быть сбалансирована по содержанию жиров, углеводов и белков. Исключают употребление жирной, жареной, копченой пищи, консервы, сдобу, сладости, шоколад, алкоголь, крепкий кофе, газированные напитки. Ограничивают продукты, способствующие повышенному газообразованию (бобовые, редис, репа, белокочанная капуста и т.д.). Пищу готовят на пару, отваривают, тушат. При приготовлении вместо сливочного масло используют растительное. Жирные молочные продукты (цельное молоко, сметана, сыры) заменяют на маложирные (творог, кефир, ряженка).
Медикаментозная терапия включает в себя препараты, улучшающие общий и печеночный метаболизм:
- гепатопротекторы на основе урсодезоксихолевой кислоты (Урсосан) способствуют восстановлению структуры и функции печени, защищают от воздействия токсических веществ, улучшают отток желчи, снижают содержание холестерина в клетках печени;
- антиоксиданты (комплексы витаминов группы А, С и Е) предотвращают образование свободных радикалов и повышают устойчивость клеток к недостатку кислорода;
- статины (Крестор, Розувастатин) для нормализации уровня холестерина, но только в сочетании с УДХК, которая нивелирует негативный эффект статинов.
К методам лечения с доказанной эффективностью относят снижение веса на 10% от исходного. Похудеть позволит лечебная диета Стол №5 и умеренная физическая активность. Лечение жировой болезни печени должно проходить под контролем врача-гастроэнтеролога или гепатолога.?
https://youtube.com/watch?v=kDRY7Ovxhys
Рекомендуем:
Существуют ли безопасные дозы алкоголя?,
Всё, что вам нужно знать о муковисцидозе. Коротко о главном,
Цирроз печени: признаки, лечение, сколько с ним живут,