Тромбоз глубоких вен нижних конечностей (в том числе голени): симптомы, лечение
Содержание:
- Симптомы болезни
- Профилактика закупорки вен
- Что делать?
- Факторы риска и причины развития
- Прогноз лечения
- Разновидности патологии
- Классификация, риски и распространение тромбоза и тромбоэмболии
- Методы лечения тромбофлебита
- Тромбоз глубоких вен
- Специфика образования тромба
- Лечение
- Факторы возникновения
- Прогноз и меры профилактики
- Лечение заболевания
- Тромбоз
- Хирургическое лечение
- Этиология и патогенез
- Массаж
Симптомы болезни
В некоторых случаях тромбоз протекает бессимптомно, но чаще всего сопровождается сразу несколькими признаками:
- наличие сильной мышечной боли в ноге;
- повышенная температура в воспаленном участке;
- покраснение кожи в месте, где расположен тромб;
- отек пораженной ноги, который не проходит даже после ночного отдыха;
- ощущения распирания нихних конечностей.
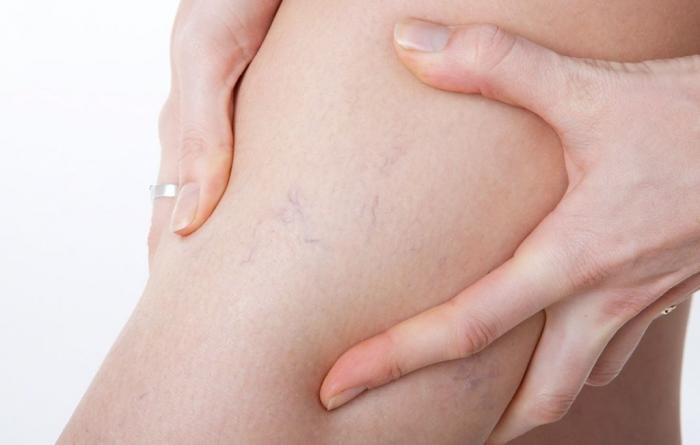
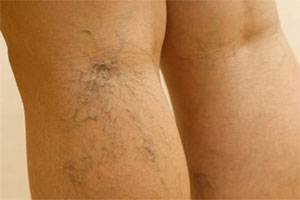
Иногда тромбофлебит голени сопровождается образованием на ноге сетки из вздутых вен. Статистика показывает, что тромбоз голени правой ноги встречается значительно реже по сравнению с левой.
Часто недуг является осложнением варикозной болезни, поэтому ни в коем случае нельзя пренебрежительно относиться к имеющейся проблеме. При появлении первых признаках, следует сразу же обратиться к доктору.
Профилактика закупорки вен
- Для профилактики тромбоза сосудов нельзя допускать, чтобы ноги долго находились в неподвижном состоянии (долго стоять или сидеть в одной позе).
- В жару желательно пить больше жидкости, чтобы не было сгущения крови.
- Послеоперационным и лежачим больным нужны специфические процедуры, чтобы не возник тромбоз.
- Если у больного варикоз вен на ногах – необходимо своевременно проводить оперативное вмешательство.

При проявлении признаков тромбоза (отек, резкая мышечная боль), необходимо быстрее обратиться к врачу-флебологу. Фактор времени играет важную роль. Чем быстрее начнется процесс лечения, тем успешнее его результаты.
Что делать?
Появление симптомов тромбоза глубоких вен нижних конечностей говорит о том, что пациенту следует незамедлительно обратиться к врачу и начать лечение. Специалист оценит расположение и характер тромба и поможет предотвратить его отрыв или полную закупорку сосуда.
Обычно для лечения применяются препараты, разжижающие кровь (гепарин), а также компрессионный трикотаж, который помогает правильному венозному кровотоку. В течение нескольких дней пациенту может быть рекомендован постельный режим, положение ног при этом должно быть немного приподнятым.
Возможно и хирургическое лечение, в ходе которого тромбы удаляются, а в полой вене устанавливается специальный фильтр, улавливающий все движущиеся кровяные сгустки.
Факторы риска и причины развития
Патогенез тромбофлебита нижних конечностей достаточно сложен. В нем одновременно принимает участие несколько факторов:
- повышение вязкости и свертывания крови;
- замедление венозного кровотока;
- повреждение клапанного аппарата или стенки вены;
- присоединение инфекции.
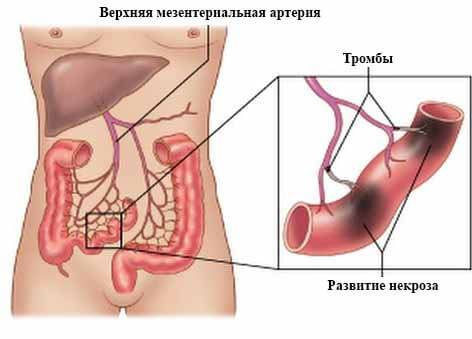
Наиболее опасен тромбофлебит глубоких вен нижних конечностей. Это связано с особенностями формирующегося здесь тромба. Резкое замедление тока крови в системе пораженной вены в сочетании с повышенной свертываемостью крови становится причиной формирования красного тромба, состоящего из эритроцитов, незначительного числа тромбоцитов и нитей фибрина. Тромб одной стороной прикрепляется к венозной стенке, в то время как его второй конец свободно плавает в просвете сосуда. При прогрессировании патологического процесса тромб может достигать значительной длины (20–25 см). Его головка в большинстве случаев зафиксирована возле венозного клапана, а хвост заполняет практически всю ветвь вены. Такой тромб называется флотирующим, т. е. плавающим.
В первые несколько суток от момента начала образования тромба его головка плохо фиксируется к стенке вены, поэтому существует высокий риск его отрыва, что, в свою очередь, может привести к развитию тромбоэмболии легочной артерии или ее крупных ветвей.
Через 5-6 дней от начала тромбообразования в пораженной вене начинается воспалительный процесс, который способствует лучшей адгезии кровяного сгустка к венозной стенке и снижению риска тромбоэмболических (вызванных отрывом тромба) осложнений.
Предрасполагающими факторами к развитию тромбофлебита нижних конечностей являются:
- злокачественные новообразования (рак поджелудочной железы, желудка, легких);
- синдром диссеминированного внутрисосудистого свертывания (ДВС-синдром);
- посттромбофлебитическая болезнь;
- травмы;
- хронические заболевания сердечно-сосудистой системы;
- состояние после аборта или иного хирургического вмешательства;
- длительная катетеризация вен;
- варикозное расширение вен нижних конечностей;
- венозный стаз, обусловленный длительным постельным режимом, опухолями малого таза, беременностью, излишней массой тела;
- местная или системная бактериальная инфекция;
- послеродовой период;
- прием пероральных контрацептивов (в этом случае особенно повышается риск у курящих женщин);
- системные заболевания.
Прогноз лечения
Прогноз при тромбофлебите нижних конечностей серьезен. При отсутствии адекватного лечения в 20% случаев заболевание заканчивается развитием тромбоэмболии легочной артерии, которая становится причиной летального исхода у 15-20% пациентов. В тоже время своевременное назначение антикоагулянтной терапии позволяет снизить смертность более чем в 10 раз.
Полезны при тромбофлебите нижних конечностей вишня и малина. Они содержат природное противовоспалительное вещество – салициловую кислоту, которая снижает активность воспалительного процесса и оказывает некоторое антикоагулянтное действие.
Разновидности патологии
Форма заболевания во многом определяет клиническую картину болезни – поражение крупных вен, расположенных в верхней части обычно протекает более тяжело и приводит к серьёзным осложнениям.
Тромбоз глубоких вен нижних конечностей по МКБ 10 соответствует двум шифрам:
- I1 – при поражении бедренной вены,
- I2 – если тромб вызвал закупорку глубокой вены, расположение которой не удалось уточнить.
Помимо международной классификации различают несколько разновидностей патологии в зависимости от следующих критериев:
- По клиническому течению,
- По области расположения тромбов,
- По изменению цвета кожи.
Согласно клинике различают:
- Острый тромбоз – развивается в первые 2 недели, иногда – в течение нескольких месяцев. Характеризуется быстро нарастающей симптоматикой – пациента беспокоит резкая распирающая боль в ноге, которая сопровождается отёком конечности. Чаще всего кожа приобретает синюшный окрас, сопровождается повышением местной и общей температуры,
- Хронический тромбоз – проявляется постепенно, обычно перед первыми признаками патологии регистрируется период предвестников. Больные отмечают усталость и неприятные ощущения в конечностях, нарушения чувствительности, постепенно переходящие в умеренную боль. Постепенно изменяется цвет кожи, повышается местная температура.
По области расположения тромбов:
- Проксимальный тромбоз – характеризуется закупоркой вен, расположенных в верхней части ноги. Клинически этот вариант наиболее тяжёлый, сложнее поддаётся лечению и приводит к нежелательным последствиям. Клиника сопровождается болью и сильным отёком всей конечности, отмечается цианотичный окрас кожных покровов в результате нарушения оттока крови от ноги,
- Дистальный тромбоз – тромб располагается в нижних отделах ноги. Обычно все симптомы регистрируются в области голени, отёчность и болезненность бедра может присоединяться вторично при отсутствии лечения.
В отдельную группу относятся тромбозы перфорантных вен – это сосуды, соединяющие между собой поверхностные и глубокие магистрали. Данные патологии встречаются редко, характеризуются вялотекущей симптоматикой.
По изменению цвета кожи различают:
- Синюю флегмазию – развивается при закупорке крупных вен, в результате чего нарушается отток крови от всей конечности. Характеризуется синим окрашиванием кожи и ярко выраженными симптомами. Обычно соответствует проксимальному тромбозу, при отсутствии лечения может осложниться тромбоэмболией,
- Белая флегмазия – кожные покровы приобретают бледный окрас, данное поражение чаще всего сочетается со спазмом глубоких артерий.
Рассмотренные виды тромбозов обычно тесно переплетаются между собой (острый тромбоз с проксимальным поражением, синяя флегмазия).
Классификация, риски и распространение тромбоза и тромбоэмболии
| Группа риска | Критерии | Каков риск тромбоза | Каков риск тромбоэмболии |
|---|---|---|---|
| Низкий | — Небольшие операции у пожилых людей (меньше 30 мин.); — Крупные оперативные вмешательства (при возрасте до 40 лет). | Менее 10% | 0,01% |
| Средний | — Обширные операции (возраст старше 40 лет); — Маленькая травма или оперативное вмешательство у больных венотромбозом. | 10 – 40% | 0,1 – 1,0% |
| Высокий | — Обширная абдоминальная операция, травмы суставов, перелом таза; — Обширное оперативное вмешательство у больного венотромбозом; — Ампутация ног. | 40 – 80% | 1 – 10% |
Закупорка глубоких вен нижних конечностей встречается в 160 случаях на 100 000 населения. В России и странах СНГ примерно каждый пятый случай завершается смертельным исходом. Через 8 – 10 лет после начала болезни у больных из-за прогресса тяжелых форм сосудистой недостаточности развивается инвалидизация.
Важное дополнение:
Исследования показали, что если длительное время проводить за рулем, чтобы принять участие в спортивном соревновании, а после опять долго сидеть в машине, то может начаться флеботромбоз. Многие спортсмены пострадали от закупорки вен после спортивных состязаний.
Это происходит потому, что после сильной физической нагрузки напряжение резко падает, функции организма также снижаются. Неподвижное состояние нарушает нормальное течение крови и превращает ее в «гель». Долгое сидение за рулем после этого способствует появлению тромбоза.
Для избежания негативных последствий рекомендуется продолжать движение после окончания соревнований, пить достаточное количество жидкости, прерываться на разминку при долгом сидении за рулем, сразу после состязаний не садиться в машину.
Видео: тромбоз глубоких вен в программе “Жить здорово!”
https://youtube.com/watch?v=4rY6K6I2LEg
2012-2020 sosudinfo.ru
Вывести все публикации с меткой:
- Тромбоз
- Тромбофлебит
Перейти в раздел:
Заболевания сосудов, патология с сосудистым фактором, методы диагностики, лечение и препараты
Рекомендации читателям СосудИнфо дают профессиональные медики с высшим образованием и опытом профильной работы.
На ваш вопрос в форму ниже ответит один из ведущих авторов сайта.
Методы лечения тромбофлебита
Лечение тромбофлебита поверхностных вен
В этом случае специалист может рекомендовать лечение в амбулаторных условиях. В список рекомендаций могут входить препараты:
- оказывающие противовоспалительное действие (нестероидные противовоспалительные средства например: Нимесил, Ибупрофен, Диклофенак, Найз и пр.);
- местные средства (компрессы и мази);
- методы компрессионного воздействия (эластичные бинты или компрессионный трикотаж и пр.);
- флеботонические средства (Детралекс, Флебодия, Антистакс, Вазокет и пр.).
При тромбофлебите поверхностных вен пациент редко нуждается в госпитализации и, при правильном лечении, а также тщательном соблюдении врачебных рекомендаций обычно быстро наступает облегчение.
При прогрессировании поверхностного тромбофлебита (роста границы тромба) может потребоваться хирургическая профилактика тромбоэмболии (отрыва и миграции тромботических масс в сосуды легких) и распространения тромбоза на систему глубоких вен. Оперативное вмешательство в таком случае выполняется по срочным показаниям и чаще всего заключается в перевязке тромбированной поверхностной вены (большой или малой подкожной вены) в месте её впадения в систему глубоких вен и, при такой возможности, удалении варикозных (тромбированных и нетромбированных) вен.
1. Лекарственная терапия
Инъекции разжижающих кровь препаратов — антикоагулянтов (гепарин или его современные аналоги: клексан, фраксипарин, фрагмин). После терапии гепарином может быть назначен длительный прием таблетированной формы другого разжижающего кровь препарата — варфарина. Лечение антикоагулянтами проводится с целью предотвращения роста тромба и профилактики рецидива венозного тромбоза.
Если доктор назначил вам варфарин, строго следуйте рекомендациям по приему препарата и контролю за свертыванием крови.
Варфарин — сильное лекарственное средство, которое может вызвать ряд опасных побочных эффектов в случае несоблюдения врачебных рекомендаций.
2. Компрессионная терапия
Применение эластичных бинтов и подобора индивидуально компрессионного трикотажа — один из основных инструментов лечебного воздействия, а также профилактики при тромбозе глубоких вен. Проконсультируйтесь у специалиста о возможных, в вашем случае, методах компрессионной терапии.
3. Имплантация кава-фильтра
В некоторых случаях, особенно при наличии противопоказаний к разжижающим кровь препаратам или их неэффективности, приспособление кава-фильтр может быть установлено в главной вене тела пациента (нижней полой) для предотвращения миграции оторвавшихся фрагментов тромбов из вен нижних конечностей в сосуды легких. Кава-фильтр действует как ловушка для оторвавшихся тромбов. Фильтр может быть установлен на определенный период времени (3-4 недели) или постоянно. Эта процедура чаще всего выполняется под местной анестезией и не требует длительного пребывания пациента в стационаре.
4. Хирургическое лечение
Тромбэктомия, венозная ангиопластика и венозное шунтирование.
В некоторых случаях может потребоваться выполнение хирургического вмешательства направленного на удаление тромботических масс крупных венозных стволов (тромбэктомия) в области нижних конечностей, таза или живота. Для лечения длительно существующей закупорки иногда выполняется шунтирование или малотравматичное вмешательство (стентирование) пораженного сегмента магистральной вены.
Объем и характер оперативного вмешательства при тромбозе глубоких вен определяется сосудистым хирургом индивидуально.
5. Тромболизис
Растворение тромботических масс с помощью особых препаратов —тромболитиков (урокиназа, актилизе и пр.). Эта процедура может быть выполнена только на ранних стадиях заболевания и имеет ряд особых противопоказаний.
Тромбоз глубоких вен
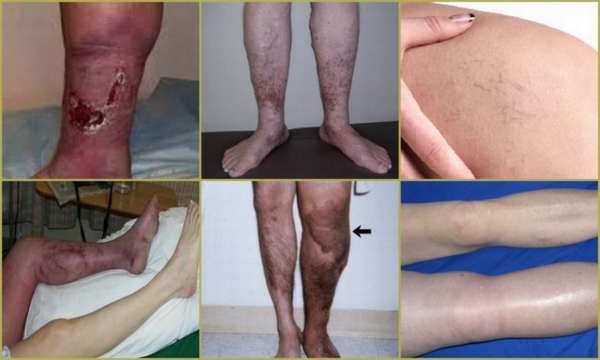
При тромбозе вен голени, расположенных глубоко, общая симптоматика преобладает над местной. Симптомы тромбоза глубоких вен голени выглядят следующим образом:
- Нарушение общего состояния – лихорадка, ломота в теле, состояние утомления;
- Интенсивные боли в ногах распирающего характера;
- Отек и покраснение кожи голеней, сопровождающиеся повышением местной температуры.
Сами измененные сосуды не видны, так как они расположены глубоко под мышцами голени. Тромбоз практически всегда сочетается с тромбофлебитом глубоких вен голени, то есть с воспалительным процессом. Он и вызывает нарушение общего состояния.
На фото человека с тромбозом вен голени видно, что нога увеличена в размере, стопа отечна, кожа бледная. Человек будет жаловаться на повышенную утомляемость, ощущение ползания мурашек, онемения конечности. При ходьбе быстро возникает усталость, боли в ногах.
Глубокий тромбоз может привести к опасному для жизни осложнению. При отрыве тромба от сосудистой стенки он с током крови быстро достигает легочной артерии. Закупорка этого сосуда может привести к смерти в течение 5-10 минут.
Специфика образования тромба
Кровяной сгусток, перекрывающий просвет вены, образуется постепенно. Обычно этому предшествует 3 этапа:
- По разным причинам происходит повреждение внутренней оболочки вены.
- Повышается свертываемость крови. Это происходит из-за повреждения сосудистой стенки. К месту микротравмы направляются тромбоциты, в крови повышается содержание тромбина и тромбопластина.
- При назначении больному постельного режима ток крови замедляется. То же самое происходит и в случае наложения гипса. Если к тому же в венах нижних конечностей есть атеросклеротические бляшки и/или нарушена работа венозных клапанов, процесс образования кровяных сгустков идет ускоренными темпами.
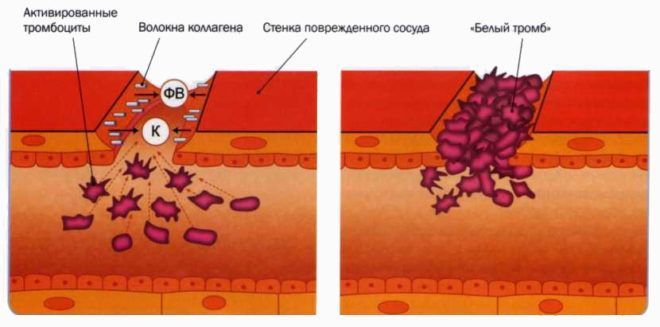
Все это приводит к формированию тромба. Причем скорость процесса зависит от наличия в анамнезе пациента других заболеваний, стимулирующих кровосвертывающую систему к усиленной работе.
Лечение
 Больные лечатся стационарно. Назначают постельный режим с приподнятой больной ногой, антикоагулянты. В самом начале показана тромболитическая терапия. Препараты для растворения тромбов имеют серьёзные побочные эффекты (кровотечение) и назначаются по строгим показаниям.
Больные лечатся стационарно. Назначают постельный режим с приподнятой больной ногой, антикоагулянты. В самом начале показана тромболитическая терапия. Препараты для растворения тромбов имеют серьёзные побочные эффекты (кровотечение) и назначаются по строгим показаниям.
При диагностике флотирующего тромба в вену ставят кава-фильтр, не допускающий его продвижения вверх. При тяжёлом состоянии с риском гангрены делают тромбэктомию – механическое удаление тромба.
Применяют компрессионный трикотаж, уменьшающий вероятность осложнений. После выписки пациентам рекомендуют пожизненную терапию.
Больше о лечении заболевания смотрите на видео:
Факторы возникновения
Тромбофлебит голени обычно развивается из-за трех основных причин:
- Повышенная густота и ускоренная свертываемость крови.
- Нарушение здорового тока крови, нормальный ход которого осуществляется в двух направлениях.
- Повреждение венозного эндотелия в силу варикоза, после инъекционного вмешательства, на фоне травм.
К социальным факторам возникновения тромбозов относятся:
- Варикозное расширение вен на поздних стадиях развития.
- Излишняя масса тела.
- Долгая гормонотерапия, прием контрацептивов.
- Пожилой возраст.
- Операции на сосудах и тканях ног, инъекции, травматические повреждения.
- Тяжелые инфекционные недуги в анамнезе пациента: тиф, туберкулез.
- Онкологические заболевания.
- Длительная гиподинамия.
- Химиотерапия, лучевая терапия.
- Нездоровое питание, предпочтение продуктов, повышающих вязкость крови.
- Привычка к употреблению алкоголя, табачных изделий.
Прогноз и меры профилактики
У пациентов с поверхностным тромбофлебитом в большинстве случаев прогноз благоприятный. Хуже положение больных с невосстановленным кровотоком вен. В этом случае прогрессирует венозная недостаточность, выраженный воспалительный и болевой синдром, трофические язвы, что может привести к полной утрате трудоспособности.
Самым тяжелым следствием болезни является легочная эмболия. Если она случилась в крупной ветви – наступает летальный исход, в небольшой ветви при верном своевременном лечении прогноз может быть благоприятный.
К неспецифическим мерам профилактики относят своевременное лечение недугов, которые осложняются тромбофлебитом, а также восстановление водного баланса в околооперационный период, профилактику дыхательных расстройств и занятия лечебной физкультурой.
Людям, находящимся в группе риска, перенесшим острую форму болезни, или страдающим ею, для борьбы с проблемой венозного оттока рекомендуется постоянная компрессия ног при помощи эластичных бинтов или чулок.
Ноги желательно держать на возвышении и применять медикаменты, корректирующие систему гомеостаза и реологические кровяные свойства. Кроме того, не допускать появление лишнего веса, носить обувь на невысоком каблуке, правильно питаться, употреблять витаминные комплексы, особенно весной. И главное – помнить, что лечиться всегда труднее, чем предупредить заболевание.
Лечение заболевания
От тяжести течения болезни и стадии развития тромбоза зависит лечение. Сначала необходима постановка точного диагноза: выявление расположения кровяного сгустка, уточнение его величины и степени развития тромбоза
Важно установить, как крепко держится тромб и существует ли возможность его отрыва
Существует несколько методов лечения тромбоза сосудов ног. Это операция, тромболизис, лечение при помощи медикаментов и установка кава-фильтра.
Лекарственная:
- Уколы гепарина.
- Капсулы антикоагулянтов (кумадин, варфарин) при контроле анализа крови.
- Если улучшения не наступает, необходима госпитализация для исключения онкологии. Ведь существует печальная статистика – 50% больных онкологическими болезнями погибают от закупорки вен.
Тромболизис
Тромболизисом называется процедура, способствующая тому, что тромбы рассасывались. Делается она врачом-хирургом. В сосуд вводят катетер. Вещество, растворяющее кровяной сгусток, постепенно в него вводится. Тромболизис нечасто назначают, так он способствует кровотечению. Однако есть неоспоримое преимущество тромболизиса – он растворяет тромбы больших размеров.
Оперативное вмешательство
Проводится при осложненных формах закупорки вен (при существовании вероятности отмирания тканей). Ход хирургического вмешательства зависит от места расположения сгустка крови. При лечении тромбоза глубоких вен проводятся аппликации (прошивания) вены, установки артериовенозного шунта и другие вмешательства. При некоторых операциях преследуется цель удаления тромботической массы. До оперативного вмешательства больному нужно находиться в спокойном состоянии, чтобы не произошел отрыв тромба.
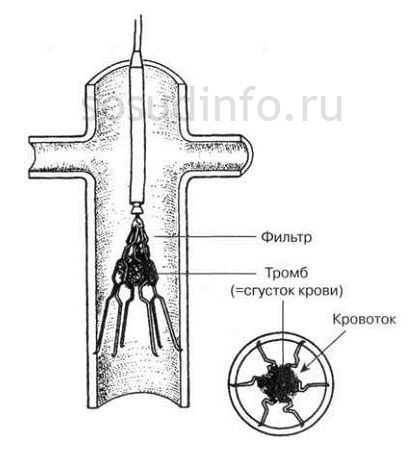
Установка кава (IVC) фильтра при тромбозе
Установка кава-фильтра
Кава-фильтр – это устройство из металла в виде зонтика для улавливания тромбов, которые идут с током крови. Он имплантируется в просвет нижней полой вены посредством эндоваскулярной методики (через венозный сосуд). Поэтому нет необходимости проведения открытого оперативного вмешательства.
Диета при тромбозе
При венозном тромбозе назначается диета с временным исключением из рациона продуктов, которые содержат большое количество витаминов К, С и умеренным потреблением жидкости.
Полезно употреблять продукты, разжижающие кровь при тромбозе. Это перец, чеснок, артишок.
Не рекомендуются алкоголь и раздражающая пища. Вот и вся диета при тромбозе.
Тромбоз
Тромбоз вен нижних конечностей является более опасным состоянием, чем тромбофлебит. При тромбозе в глубоких венах появляются кровяные сгустки (тромбы), которые при создании определенных условий могут попасть в легочную артерию и перекрыть (тромбоэмболия легочной артерии).
Причины появления тромбоза:
- повышенная свертываемость крови;
- травма внутренней стенки кровеносных сосудов;
- замедленный кровоток в результате долгого сидения или лежания человека;
- беременность.
Симптомы тромбоза:
- отек пораженной конечности в результате замедления кровотока;
- посинение кожи ноги;
- потемнение кожи на ноге, которое может даже при небольшой травме привести к образованию трофической язвы;
- неожиданная боль в ноге (при воспалении в кровотоке).
Хирургическое лечение
При отсутствии положительной динамики в процессе проведенной терапии с дальнейшим прогрессированием тромбофлебита и воспаления вен применяют хирургические методы. Хирургическое вмешательство необходимо проводить в достаточно сложных ситуациях развития заболевания, поскольку повышенное тромбообразование может привести к эмболии и летательному исходу.
Как показывает проведенный ретроспективный анализ 25% всех случаев тромбофлебита глубоких сосудов нижних конечностей, при неадекватной терапии приводит к тромбоэмболии.
Достаточно сложным опасным является флеботромбоз поверхностных вен, который развивается в паховой области, поскольку это место где проходит слияние глубоких и поверхностных вен нижних конечностей человека. Сформированные тромбы в верхних венах могут попадать в более крупные глубокие. Именно в глубоких венах в большинстве случаев происходит отрыв тромба от стенки сосуда. Основным методом лечения в данном случае является перевязка пораженных сосудов, что позволяет избежать дальнейшее развитие заболевания. После хирургического вмешательства проводиться перевязка вен. Операция проводится под местной анестезией. После операции пациент может сразу же выписан и вернуться к полноценной жизни, без каких-либо ограничений активности.
Современное техническое оборудование медицинских заведений позволяет очень точно определить место, где развивается тромб. Это позволяет провести щадящее оперативное вмешательство без удаления пораженного сосуда. После стабилизации состояния можно провести дополнительное удаление варикозных узлов, поскольку они могут вызвать повторное развитие заболевания.
Этиология и патогенез
Тромбофлебит глубоких сосудов возникает при изменениях свёртываемости крови, когда повышается риск развития тромбов. В местах повреждения вены, где кровоток замедлен – формируется сгусток, который постепенно увеличивается в размерах и закрывает её просвет.
Важно помнить – чем сильнее тромб закупоривает сосуд, тем больше давление крови. Если не проводить лечение тромбоза глубоких вен ног – тромб может оторваться, спровоцировать тромбоэмболию лёгочной артерии со смертельным исходом
К описанным последствиям часто приводит илеофеморальный тромбоз – самый опасный из всей группы данных заболеваний, когда повреждается участок в верхней трети бедра – в области бедренной или подвздошной вен.
Точных причин развития данной патологии не установлено, но клиницисты выделяют триггерные факторы, которые способны привести к образованию тромбов:
- Наследственность – согласно наблюдениям учёных, существует генетическая предрасположенность ко многим венозным заболеваниям,
- Частые инфекции – некоторые инфекционные болезни оказывают негативное влияние на состояние крови, приводя к повышенному образованию тромбов,
- Гормональные перестройки – на фоне дисбаланса изменяется структура стенки сосудов, а также активность белых кровяных телец,
- Предшествующие травмы – если в жизни больного были повреждения нижних конечностей (перелом со смещением, тяжёлые формы вывихов), то велика вероятность, что повреждались и вены. Последняя ситуация может стать причиной развития тромбоза,
- Повреждения нервов – если травмировался седалищный нерв или его ветви, это обычно приводит к нарушению иннервации вен и застою крови,
- Онкология – опухоли могут сдавливать сосуды, а также изменять активность тромбоцитов. На фоне лечения рака нередко развиваются тромбозы и варикоз.
Перечисленные причины приводят к системным нарушениям, которые влияют на состояние кровяных клеток или изменяют целостность сосудистой стенки. Часто причины носят комплексный характер, оказывают негативное воздействие и запускают все механизмы развития данной патологии.
В группе риска развития внутреннего тромбофлебита:
- Пожилые люди – в старческом возрасте изменяется качественный состав крови, возрастает риск образования тромбов,
- Лица, ведущие малоподвижный образ жизни – длительное отсутствие движения может способствовать венозному застою,
- Профессиональные спортсмены – физкультура полезна, но только в разумных пределах. Если человек перегружает себя – это может привести к развитию тромбоза внутренних вен,
- Люди, страдающие от ожирения – жировая ткань влияет на свёртываемость крови, делая её более густой. Обычной больной избыточной массой тела страдает от сопутствующих заболеваний – варикоза, нарушения обмена веществ. Эти болезни могут спровоцировать тромбоз,
- Курильщики и алкоголики – вредные привычки могут привести к тромбообразованию на стенках глубоких вен конечностей и развитию патологии.
Если человек состоит в группе риска, и у него нет признаков тромбоза глубоких вен – это не означает, что болезнь не начала развиваться. От начала образования тромба до первых симптомов может пройти несколько лет, когда пациент начнёт ощущать боль в конечностях и нарушение их функции.
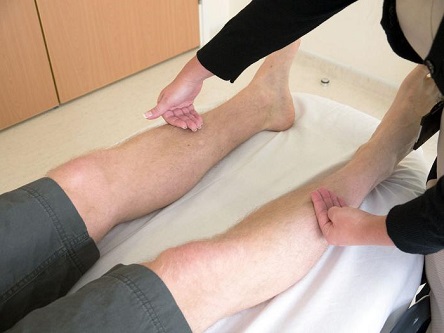
Массаж
Массаж при тромбофлебите нижних конечностей. В острую стадию тромбофлебита или флеботромбоза массаж противопоказан, в связи с риском развития ТЭЛа. Массаж полезен на этапе реабилитации и в качестве профилактики тромбозов. Он оказывает влияние на капилляры крови, улучшает общий лимфо и кровоток. Основные приемы массажа при венозной недостаточности – поглаживание и растирание конечности.
Поглаживание следует выполнять по ходу вены, начиная снизу вверх. Оно способствует усилению кровотока, оказывает тренирующее влияние на сосуды, уменьшает оттек. Вспомогательный элемент поглаживания – растирание также используется по ходу тока лимфы. Выполняются приемы двумя руками, обхватывая конечность с двух сторон в районе голени, постепенно продвигаясь до паховой области.