Жировой гепатоз: причины, симптомы и лечение жировой дистрофии печени
Содержание:
Неалкогольная жировая дистрофия печени
Неалкогольная жировая дистрофия печени (НАЖДП) – это термин, описывающий накопление жиров в гепатоцитах, вызванное различными заболеваниями, за исключением злоупотребления алкоголем. Главной причиной НАЖДП является ожирение.
Стадии
Неалкогольный стеатоз имеет следующие стадии:
- Неалкогольная жировая дистрофия печени – это, в принципе, безвредное накопление жиров в гепатоцитах, которое можно обнаружить лишь с помощью дополнительных методов обследования. При устранении факторов, способствующих развитию стеатоза, печень в этой стадии поражения полностью восстанавливается.
- Неалкогольный стеатогепатит – следующая стадия заболевания, при которой в печени развивается повреждение гепатоцитов и воспаление.
- Фиброз печени – образование соединительной ткани в печени, вызванное постоянным воспалительным процессом.
- Цирроз печени – самая последняя стадия, развивающаяся при выраженном фиброзе. Цирроз – это неизлечимое заболевание, которое может привести к печеночной недостаточности или появлению рака печени.
Симптомы
Симптомы и лечение стеатоза печени зависят от стадии заболевания. В ранних стадиях, как правило, нет никаких признаков болезни. При стеатогепатите или фиброзе некоторые пациенты могут испытывать:
- Боль в правом подреберье.
- Усталость и слабость.
- Необъяснимое снижение веса.
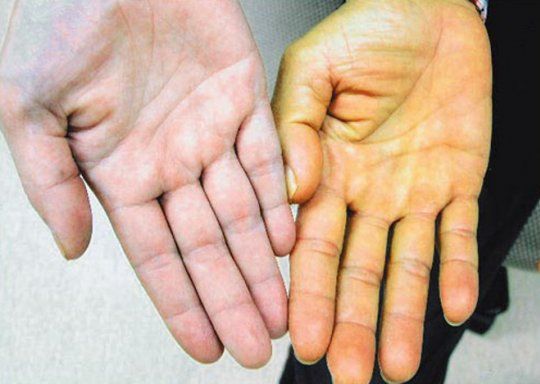
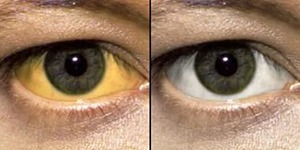
В стадии цирроза у больных наблюдаются более тяжелые симптомы, включая желтуху, кожный зуд, отеки на ногах, асцит.
Диагностика
Диагноз НАЖДП устанавливают на основании клинической картины и дополнительных методов обследования, включающих анализы крови, ультразвуковое исследование, фибросканирование печени, биопсию.
Лечение
В настоящее время специфического лечения неалкогольного стеатоза не существует. Этим пациентам рекомендуют изменить образ жизни и рацион питания, а также проводить терапию основного заболевания (например, повышенного артериального давления, сахарного диабета). При развитии цирроза пациентам может понадобиться пересадка печени.
Профилактика
Предотвращение неалкогольной жировой дистрофии печени состоит в выявлении факторов риска этого заболевания и своевременного их устранения – например, нормализация избыточного веса с помощью рациональной диеты и физических упражнений.
Прогноз
Прогноз зависит от стадии заболевания:
- Неалкогольная жировая дистрофия имеет хороший прогноз при условии снижения веса. Цирроз развивается за 20 лет у 1-2% пациентов.
- Стеатогепатит у 10-12% больных переходит в цирроз в течение 8 лет.
Диета
Диета при стеатозе печени включает:
- Уменьшение количества ненасыщенных жиров.
- Увеличение количества насыщенных жиров.
- Повышение содержания фруктозы.
Поэтому пациентам при стеатозе печени рекомендуют соблюдать сбалансированную диету, меню которой включает большое количество фруктов, овощей, белков и сложных углеводов и небольшое – жиров, сахара и соли. Кроме этого, рекомендуют есть небольшими порциями, но чаще.

Online-консультации врачей
| Консультация диетолога-нутрициониста |
| Консультация гинеколога |
| Консультация сексолога |
| Консультация офтальмолога (окулиста) |
| Консультация репродуктолога (диагностика и лечение бесплодия) |
| Консультация андролога-уролога |
| Консультация радиолога (диагностика МРТ, КТ) |
| Консультация пульмонолога |
| Консультация семейного доктора |
| Консультация инфекциониста |
| Консультация эндоскописта |
| Консультация гастроэнтеролога детского |
| Консультация массажиста |
| Консультация проктолога |
| Консультация дерматолога |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
«Умная перчатка» возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Виды стеатогепатита
По факторам, запустившим воспалительный процесс, выделяются три формы стеатогепатита:
- Алкогольный возникает на фоне регулярного поражения избыточным этанолом, который не успевает полностью утилизироваться. Происходит поражение клеток печени альдегидами – продуктами окисления спирта, взамен им регенерируются клетки соединительной ткани. Болезнь нередко переходит в хроническую форму, доля здоровых клеток с течением времени уменьшается. Алкогольная форма стеатогепатита выявляется у каждого третьего заболевшего. Как правило, у всех наблюдается сформировавшаяся алкогольная зависимость.
- Метаболический стеатогепатит чаще проявляется как вторичное заболевание. Такой вид характерен для:
- больных диабетом; при недостатке инсулина избыточный сахар не расщепляется и не утилизируется, он трансформируется в жир;
- несбалансированного питания, долгого голодания, строгих диет, основанных на полном отказе от жиров, или белков, или углеводов; при нарушении пищевого баланса нарушаются обменные процессы;
- ожирения II и III степени; усиленно разрастается жир, оккупируя, в том числе, печень;
- заболеваний желудочно-кишечного тракта, особенно поджелудочной железы, регулирующей энергетический обмен;
- воспалений толстого кишечника; нарушается процесс всасывания необходимых для реакций обмена веществ;
- при повышенном уровне липидов и липопротеинов, избыточный холестерин закупоривает мелкие кровеносные сосуды, клетки отмирают; развиваются атеросклеротические процессы;
- генетической предрасположенности к перерождению.
Все эти причины связаны с обменными процессами в организме, носят физиологический характер.
Лекарственный возникает на фоне приема препаратов:
- противогрибковых;
- изготовляемых на гормональной основе, в том числе противозачаточные таблетки;
- тетрациклиновых антибиотиков;
- хинолонов, применяемых для лечения аутоиммунных заболеваний;
- снижающих давление блокировкой ионов кальция;
- антиретровирусных, назначаемых при иммунодефиците;
- кроворазжижающих;
- сосудорасширяющих.
На фоне приема таких лекарственных средств нарушаются процессы расщепления жирных кислот, происходит поражение клеток, в тяжелых формах возможен некроз.
Стеатогепатит минимальной активности возникает из-за нездорового образа жизни: гиподинамии, избыточного питания, вкусовых пристрастий к жирной пище. Он проходит без лекарственной терапии, важна умеренность в питании и физичесая активность.
Стеатогепатит минимальной степени активности проявляется повышением в крови инсулина, холестерина, разрушающим клетки, избыточным синтезом жиров, откладывающихся в соединительных тканях, имеющих структуру оболочек. Накапливаясь, жир давит на клетки печени изнутри и снаружи.
Что такое жировой гепатоз?
Известно, что гепатоз – это такое нарушение, при котором здоровые ткани замещаются жировой тканью. Избыточное содержание липидных веществ (более 10% от массы всего органа) приводит к активному образованию свободных радикалов, которые разрушают здоровые клетки.
Жировой гепатоз – это ранняя форма патологических изменений, происходящих в печени при влиянии негативных факторов. В дальнейшем у больных возникает воспалительное поражение. На месте поврежденных клеток растет фиброзная ткань. Постепенно развивается цирроз – необратимый процесс, приводящий к летальному исходу.
Лекарственная форма
Еще одна форма – лекарственный стеатогепатит. Что это такое и почему он возникает? Одно можно утверждать точно: причина кроется не в употреблении алкогольных напитков. Как понятно из названия, данная форма заболевания возникает по причине приёма опасных для печени медикаментозных средств. К подобным относятся тетрациклиновые антибиотики, синтетические эстрогены, «Хлороквин», «Делагил», препараты для лечения вирусного иммунодефицита, антигрибковые средства и другие.
Если принимать лекарства из группы риска длительное время, то может нарушиться функциональность печени. Имеется ввиду нарушение окислительных процессов триглицеридов, что чаще всего формирует ЛСГ (лекарственный стеатогепатит), симптомы которого довольно-таки неприятные и ощутимые. А потому нужно чётко придерживаться курса лечения, так как могут возникнуть осложнения. Самая опасная патология – это омертвение клеток печени разных степеней тяжести.
В группе риска находятся люди, у которых уже наблюдалось нарушение функциональности печени. Принимать подобные медикаментозные средства можно только по рекомендации лечащего врача и под его чутким контролем. Настоятельно рекомендуется одновременно с опасными препаратами принимать гепатопротекторы.
Симптомы заболевания
Хронический гепатоз печени характеризуется отсутствием симптоматики на начальной стадии. Если разрушение печени развивается медленно, то к 40 годам у пациентов только начинается постепенное развитие яркой клинической картины:
- Отрыжка с сильной горечью во рту;
- Хроническая слабость, усталость, вялость;
- Нарушения пищеварения;
- Кожный зуд;
- Желтушность кожных покровов;
- Увеличение печени;
- Ярко выраженные боли.
Чем сильней поврежден орган, тем ярче будут клинические проявления болезни, что сильно ухудшает самочувствие человека. Яркость желтухи зависит от интенсивности разрушительного процесса в печени и вовлечения в процесс желчного пузыря.
Лечение стеатоза печени
Можно ли вылечить стеатоз печени? Когда поставлен диагноз стеатоз печени, то главное, нивелировать или убрать этиологический фактор. Алкогольный стеатоз печени требует отказ от приема алкогольных напитков.
- Необходимо снизить лишний вес, рационально питаться.
- Компенсировать основное заболевание, если оно привело к стеатозу.
- Необходимо исключить приём лекарственных препаратов, вызвавших заболевание.
- Исключить воздействие с токсичных веществ.
При стеатозе печени терапию назначать должен только специалист гастроэнтеролог или гепатолог.
Медикаментозное лечение стеатоза печени
Специфического лечения заболевания нет. Лечение направлено на уменьшение действия этиологического агента, который вызвал болезнь. Цель терапии поддержание компенсированного состояния пациента. Терапия так же направлена на общее укрепление организма пациента.
Цели терапии стеатоза печени:
- Защитить клетки печени от действия факторов их разрушающих.
- Восстановить функции и структуру органа.
- Повысить чувствительность клеток организма к инсулину.
- Снизить уровень липидов.
- Снизит массу тела.
- Защитить клетки от процессов перекисного окисления.
- Повысить устойчивость гепатоцитов к кислородному голоданию.
При лечении применяют следующие группы лекарственных препаратов:
Гепатопротекторы.
- Фосфолипиды (Фосфоглиф, Эссенциале Форте, Антралиф и др.).
- Препараты растительного происхождения (Легалон,Карсил, Аллохол и др.).
- Препараты, содержащие урсодезоксихолевую кислоту (Урдокса, Урсосан и др.).
- Препараты, содержащие аминокислоты (Гепа-мерц, Гептор и др.)
Гипогликемические препараты.
- Статины (Розувастатин, Симвастатин и др.).
- Фибраты (Клофибрат и др.).
Препараты снижающие массу тела.
Антиоксиданты (Витамин А, Витамин Е, Мексидол и др.).
Антигипоксанты ( Актовегин, Карнитин и др.).
Лечение стеатоза печени народными средствами
 Лечение народными методами
Лечение народными методами
Как лечить стеатоз печени народными средствами? При лечении народными средствами применяют:
- отруби запаренные кипятком;
- отвар кукурузных рылец;
- отвар корней одуванчика;
- отвар листьев календулы;
- отвар подорожника;
- отвар девясила;
- отвар чистотела;
- отвар шрота;
- масло расторопши.
Отвары трав при лечении применяют длительно. Курс лечения не меньше года.
Метаболический неалкогольный стеатогепатит
В последние годы наблюдают увеличение заболеваемости неалкогольным стеатогепатитом (НАСГ). По данным морфологических исследований стеатогепатит – чрезмерное накопление триглицеридов в печени, что сопровождается активацией процессов свободно радикального окисления, повреждением клеточных мембран и других органелл гепатоцитов, возникновением воспалительного процесса, стимуляцией фиброзообразования вплоть до цирроза печени.
Причинами возникновения НАСГ считают ожирение, сахарный диабет, дислипидемию, быстрое похудение, недостаток белка в рационе, врожденные дефекты β-окисления жирных кислот, дефицит α-антитрипсина и некоторые другие факторы. НАСГ может быть как самостоятельным заболеванием, так и проявлением других заболеваний. Как правило, течение заболевания скрыто, отмечают повышение активности печеночных трансаминаз, гепатомегалию. У многих пациентов нарушения функции печени выявляют случайно во время обследования по поводу других заболеваний. Течение заболевания, как правило, длительно, с минимальной или умеренно выраженной активностью воспаления в печени, однако без лечения наблюдается переход в цирроз печени.
Обязательной составляющей лечения больных стеатогепатитом является нормализация окисления жирных кислот в митохондриях, улучшение транспорта триглицеридов из печени, уменьшение жировой инфильтрации печени и процессов перекисного окисления липидов (ПОЛ). Чрезмерное количество жира в печени является фактором интенсификации ПОЛ и истощения системы антиоксидантной защиты (АОЗ). В последние годы гиперлипопероксидацию в результате дисбаланса между свободнорадикальным окислением и активностью защитных противорадикальных систем считают универсальным механизмом повреждения при многих патологических процессах. Свободные радикалы вызывают разрушение липидных, белковых компонентов мембран, рецепторов, вызывают нарушение структурно-пространственной организации нуклеиновых кислот.
Диетотерапия является постоянно действующим и безопасным методом лечения болезней печени. Подбирая химический состав рациона в зависимости от потребностей пациента и особенностей заболевания, и назначая продукты, имеющие высокое биологическое и лечебное действие, можно достичь стабилизации процесса, предупредить прогресс заболевания у значительной части больных такими заболеваниями, как стеатоз печени, стеатогепатит, токсичный, вирусный гепатит, в начальных стадиях цирроза печени.
Лечение
Терапия назначается в каждом случае индивидуально. Комплексный подход позволяет устранить симптоматику и наладить работу пораженных органов и систем. Лечение включает такие методики:
- прием медикаментов;
- соблюдение диеты;
- использование народных средств.
На протяжении всего срока лечения пациент периодически посещает гепатолога. Это позволяет контролировать динамику и при необходимости проводить корректировку лечения.
Медикаментозная терапия
Одним из основных способов лечения неалкогольного стеатогепатоза является прием медикаментов. Для этого используют:
- гепатопротекторы – улучшают регенеративные процессы в поврежденных тканях и повышают защиту от внешних негативных факторов;
- антиоксиданты – незаменимые препараты в условиях нарушения работы печени, так как они способствуют выведению токсинов из организма;
- инсулиносенситайзеры – способствуют клеткам органа воспринимать инсулин, что снижает риск возникновения сахарного диабета.
Все препараты назначает врач, опираясь на результаты проведенного обследования и наличие сопутствующих заболеваний. Не рекомендовано заниматься самолечением. Это приведет к осложнениям, избавиться от которых сложно.
Правильное питание
Лечение стеатогепатоза печени начинается со смены стиля жизни и привычек
Важно вести активный образ жизни и соблюдать диету. Такие шаги позволят избавиться от излишнего веса и снизить нагрузку на пораженный орган
Также употребление некоторых продуктов повышает эффективность терапии.
При стеатогепатозе больному назначается диета №5, в основе которой лежит снижение количества потребляемых жиров. В результате риск поражения печени жировыми клетками снижается, а выздоровление ускоряется.
Пациент питается часто небольшими порциями. В день количество приемов составляет 4-6 раз. Предпочтительно употреблять перетертую, а также жидкую пищу, которая готовится на пару.
Немаловажным является и соблюдение питьевого режима. Вместо воды пациенту рекомендовано пить свежевыжатые соки, ягодные морсы и настойки на лекарственных травах. Что касается продуктов, то в рацион включают:
- как можно больше свежих овощей, фруктов и ягод;
- несвежий хлеб;
- бульоны, приготовленные на основе овощей, а не мяса;
- кисломолочные продукты низкой жирности;
- арбуз;
- белковый омлет;
- различные каши.
Помимо этого есть продукты, которые категорически нежелательно употреблять во время диеты:
- блюда с грибами;
- мясо жирных сортов;
- копченые продукты и соленья;
- молочные продукты высокой жирности;
- бобовые;
- шоколад и какао;
- сдобное
- тесто;
- кофе.
Категорически запрещается есть жирную пищу и употреблять алкогольные напитки.
Народные средства
Среди популярных народных рецептов от стеатогепатоза выделяют:
- Настой из шиповника. Для приготовления понадобится 50 г ягод. Залить кипятком и настаивать на протяжении 10 часов. Для этого лучше использовать термос. Настой стоит пить на протяжении дня. Курс терапии 3 дня, после чего делается небольшой перерыв.
- Тыква и мед. Необходимо отрезать верхушку плода и выбрать семена. Налить внутрь мед и накрыть срезанной частью. Поместить тыкву в темное место и настаивать 14 дней. По истечении этого времени мед слить в банку и поставить в холодильник. Средство принимать 3 раза на протяжении дня по 1 ст.л.
- Лимон. 3 цитруса измельчить. Кашицу залить 500 мл кипятка. Настаивать на протяжении 10 часов. Средство пить на протяжении дня. Лечение длится не больше трех дней.
Соблюдая все рекомендации, можно справиться с болезнью за короткое время.
Диагностика и лечение
Обращение к врачу обычно происходит на фоне ощутимого дискомфорта – тошноты, болей, не ассоциированных с приемом пищи, развивающегося зуда и рвоты без особых причин
Иногда больной обращает внимание на симптомы только при развитии желтухи – а это уже наглядное свидетельство, что процесс развивается и в клетках печени. Стеатоз легко определяется на ранней стадии при проведении УЗИ-диагностики
При перманентно присутствующих заболеваниях эндокринной или пищеварительной системы обследование поджелудочной для диагностики изменений рекомендуется врачом ежегодно.
Ультразвуковое исследование показывает эхогенность участков, в которых произошли жировые трансформации. МРТ-диагностика применяется для подтверждения диагноза и обнаружения других негативных изменений. Ввиду сложности проведения исследования ПЖ нередко проводится комплексное исследования брюшной полости, применяется контрастное вещество в ЭРПХГ (эндоскопической ретроградной панкреатоангиографии). Последний метод позволяет исследовать протоки поджелудочной и желчные.
В лечении патологического процесса применяются 2 стандартных метода:
- консервативный – с ликвидацией провоцирующего фактора, диетой и медикаментами;
- оперативный, когда традиционные способы лечения не дают ожидаемых результатов.
На ранних стадиях обнаружения стеатоза поджелудочной железы, когда процесс только запущен или не приобрел масштабного характера, при адекватной терапии его удается приостановить или замедлить. Но даже в этом случае утраченные клетки не приобретают прежнего вида и не восстанавливаются. Основная цель проводимой терапии – предотвращение появления новых жировых вкраплений. Если изменения достигли критического уровня и железа, увеличившись в объеме, сдавливает расположенные рядом органы, проводится эндоскопия. Она выполняется специальной аппаратурой и требует общего наркоза.
В большинстве случаев именно пациент провоцирует старт патологического процесса, предаваясь вредным пристрастиям: алкоголю, курению, злоупотреблению нездоровой пищей или принимая случайные препараты от симптоматических проявлений на постоянной основе. Проведение профилактических обследований позволяет выявить болезнь на начальных этапах и сдерживать ее развитие диетой и правильным питанием.
https://www.youtube.com/watch?v=Y_sT1p_-xCUVideo can’t be loaded because JavaScript is disabled: Стеатоз поджелудочной железы (https://www.youtube.com/watch?v=Y_sT1p_-xCU)
Виды заболевания
По отношению к злоупотреблению алкоголем:
- алкогольный;
- неалкогольный.
Алкогольным считается тот стеатоз, который развивается у больного при злоупотреблении алкоголем.
Неалкогольный стеатоз печени – это липидная трансформация. Она возникает при сопутствующих заболеваниях, дефектах питания, неправильном образе жизни.
По структуре поражения печени выделяют диффузный и очаговый стеатоз:
- Диффузный стеатоз – в этот процесс вовлечены все клетки печени.
- Очаговый стеатоз – жир находится в гепатоцитах на отдельных участках органа.
В свою очередь очаговая форма заболевания подразделяется на:
- Очаговый диссеминированный – небольшое количество гепатоцитов в различных участках печени накапливают липиды. Симптомов поражения нет.
- Выраженный диссеминированный – большое скопление жировых капель во многих отделах органа. Симптомы поражения появляются.
- Зональный – липиды откладываются в гепатоцитах в определённой зоне (дольке).
Выделяют ещё одну форму поражения – фокальный стеатоз. Для него характерно наличие доброкачественных опухолей различной локализации в тканях органа. Его находят случайно при обследованиях. Клинические проявления отсутствуют.
 Перерождение печени в цирроз
Перерождение печени в цирроз
По этиологическим причинам стеатоз печени делят на:
- Первичный – врождённое нарушение метаболизма (обмена веществ).
- Вторичный – нарушение метаболизма, которое является следствием основного заболевания, неправильного питания и образа жизни.
По патологическим изменениям на уровне печеночной клетки выделяют:
- Мелкокапельный стеатоз – происходит накопление мелких капель жира в клетках. Повреждения печеночных клеток нет.
- Крупнокапельный стеатоз – в гепатоцитах происходит накопление крупных капель жира. Происходит повреждение гепатоцитов. В последующем печеночная клетка гибнет.
Классификация заболевания по морфологии:
- 0 степень – небольшие скопления жира в некоторых печёночных клетках.
- Первая степень – появляются очаги клеток с липидными включениями. Они сливаются между собой, повреждая клетки (до 33% изменённых клеток в поле микроскопа).
- Вторая степень – скопления жировых включений распространены диффузно по всей ткани печени (от 33 до 66% от всех гепатоцитов в поле микроскопа).
- Третья степень – жир скапливается не только в пределах клетки, но и во внутриклеточном пространстве. Образуются кисты. Гепатоциты разрушаются и гибнут (до 66% от всех гепатоцитов в поле микроскопа).
Формы
Крайне важно рассмотреть основные разновидности стеатоза печени, чтобы хотя бы примерно понимать, с чем именно приходится иметь дело. Болезнь может по-разному проявляться, поэтому человеку будет полезно рассмотреть особенности каждой формы
Виды:
- Жировой. В этом случае печень значительно увеличивается в размерах, а её клетки постепенно разрушаются. Из-за этого в тканях появляются жировые кисты. Естественные клетки постепенно замещаются соединительной тканью, а сам орган не способен в полной мере функционировать. Это приводит к тому, что организм отравляется, а также нарушаются обменные и пищеварительные процессы.
- Диффузный. Этого диагноз ставят человеку в тех ситуациях, когда жир заполнил более 10% печёночных тканей. При этом вся поверхность органа будет равномерно поражаться жировыми вкраплениями. Если на начальных стадиях вред паренхиме не наносится, то при развитии патологии можно заметить, что ткани постепенно начинают отмирать. Процесс считается необратимым, и он захватывает главные доли печени.
- Алкогольный. Он появляется из-за того, что человек злоупотребляет спиртными напитками. При постоянной интоксикации органа запускается патологический процесс. Из-за него меняется структура печени, а также происходит нарушение липидного обмена. Если человек часто употребляет алкогольные напитки, тогда патологический процесс ускоряется. Происходит перерождение клеток в жировую ткань. При алкоголизме патологический процесс ведёт к тяжёлым последствиям, например, к циррозу или к онкологии. Если же человек сразу откажется от алкоголя и пройдёт курс терапии, тогда постепенно печень восстановится. Следует понимать, что данный орган обладает удивительной способностью к регенерации, поэтому становится возможным его восстановление.
- Хронический стеатоз. В подобной ситуации патолоигческий процесс появляется преимущественно при наличии сопутствующих болезней. К ним можно отнести сахарный диабет, гормональные расстройства, болезни желудочно-кишечного тракта, а также эндокринные заболевания. Также подобная форма патологии может появиться при токсическом воздействии, к примеру, лекарственными препаратами, а также при контактах с химикатами.
Лечение жирового гепатоза потребуется начинать при первых же симптомах патологии. Если этого не сделать, тогда болезнь будет постепенно прогрессировать.
Диагностика
Прежде чем лечить жировой гепатоз требуется обследование. Постановкой диагноза и лечением пациентов занимается гепатолог. Первым этапом обследования является сбор анамнеза. Собирая информацию о симптомах, доктор проводит дифференциальную диагностику с другими заболеваниями. Одновременно проводится визуальный осмотр пациента на предмет внешних проявлений заболевания (отеки, желтуха).
Достоверным диагностическим методом считается пальпация. При жировом поражении отмечается гепатомегалия печени (увеличение в размерах). За счет этого ставится предварительный диагноз.
Для подтверждения диагноза назначается биохимический анализ крови. При обследовании образца крови пациента в лабораторных условиях на микропрепарате обнаруживается повышенное количество специфических белков, говорящих о разрушении клеток печени.
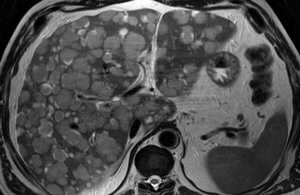
 Жировой гепатоз на УЗИ
Жировой гепатоз на УЗИ
В дальнейшем назначаются вспомогательные методы обследования, необходимые для подтверждения диагноза, определения стадии диффузных изменений печени по типу жирового гепатоза, степени тяжести заболевания.
В диагностических целях назначают такие процедуры:
- Ультразвуковое обследование
- Биопсия
- Магнитно-резонансная томография
- Радионуклидное сканирование
На основании результатовопределяется диагноз и назначается дальнейшее лечение жирового гепатоза.