Симптом пастернацкого (поколачивания). что это такое, положительный, отрицательный, как лечить
Содержание:
- Особенности диагностики
- Отличия от пробы поколачивания
- Сложности с определениями
- Дальнейшая тактика действий врача
- Ценность метода
- Возможные последствия и осложнения
- Раздел 3. Аускультация Аускультация. История вопроса.
- Раздел 3. Аускультация Аускультация. История вопроса.
- Что такое
- Дополнительные методы исследования
Особенности диагностики
На практике врачи различают симптомы Пастернацкого и «поколачивания», когда не прослеживается увеличения количества эритроцитов в моче.
Положительный симптом «поколачивания» может быть при таких патологиях как:
- травмы почечных структур при ушибах, ранениях;
- сосудистой ишемии с отделением некротизированных тканей;
- патологии околопочечной клетчатки (паранефрите);
- болезнях костно-мышечной системы;
- заболеваниях органов пищеварения (особенно кишечника);
- у женщин при хроническом воспалении придатков, кистозно-измененных яичниках.
Заболевания позвоночника тоже дают положительную реакцию на поколачивание
Для подтверждения связи симптома «поколачивания» или Пастернацкого с конкретными заболеваниями необходима углубленная диагностика.
В нее входят:
- полный сбор анамнеза;
- анализ крови общий, биохимические тесты на сахар, белок, азотистые вещества, электролиты, ферменты поджелудочной железы, печени;
- анализы мочи, включая общее исследование, микроскопию осадка, проведение проб по Нечипоренко и Зимницкому, определение белка, сахара, билирубина;
- ультразвуковое сканирование органов брюшной полости и почек;
- рентгенографические методики с обзорными снимками, томограммами, контрастированием мочевыделительных путей;
- цистоскопия;
- магниторезонансное и компьютерное исследование;
- биопсия подозрительных участков тканей для исключения злокачественного разрастания.
Эти исследования оцениваются в совокупности и позволяют получить более достоверную информацию о состоянии почек и других мочевыделительных структур, их функциях, наличии патологии в соседних органах.
Отличия от пробы поколачивания
Отличие симптома Пастернацкого от пробы поколачивания заключается в том, что при последнем не проводится лабораторное исследование мочи и учитываются только болевые ощущения пациента
. Проба поколачивания более распространена, так как этот способ выполняется намного проще, не занимает много времени и не требует специального оборудования, что особенно актуально для работников скорой помощи, участковых терапевтов и амбулаторной службы.
Заболевания, которые выявляются обоими методами:
- острый и хронический пиелонефрит;
- мочекаменная болезнь в стадии обострения;
- гломерулонефрит;
- нефроптоз;
- новообразования почек.
Чтобы подтвердить или опровергнуть заболевание мочевыделительной системы, требуется проведение как минимум общего анализа мочи, биохимических тестов и УЗИ почек с последующей консультацией уролога, нефролога или терапевта.
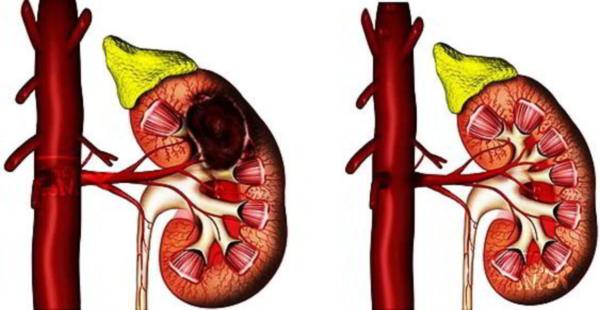
Симптом Пастернацкого – диагностический метод, применяемый для выявления патологии почек, выражающийся в виде болезненных ощущений в поясничной области и кратковременном появлении эритроцитурии. Положительный симптом характеризуется болевым синдромом и позволяет диагностировать хронические и острые стадии заболеваний.
Нередко этот диагностический метод носит название «симптома поколачивания». Но существует отличие: при выполнении симптома Пастернацкого после постукивания по поясничной области пациенту предлагают помочиться, чтобы оценить начилие или отсутствие крови в моче (гематурии). Диагностика при помощи простого поколачивания такого дополнения не требует, достаточно сведений о присутствии или усилении болевых ощущений.
Сложности с определениями
Очень многие люди путают между собой симптом Пастернацкого и симптом поколачивания, но на самом деле каждое из понятий кардинально отличается друг от друга. Оба этих метода проводятся путем выявления болезненных ощущений при механическом воздействии на спину обследуемого, отличие в том, что симптом постукивания не включает в себя анализ мочи.
Если симптом постукивания подтверждается, и пациента беспокоят болезненные ощущения, но эритроциты в моче отсутствуют, это может быть признаком следующих отклонений:
- болезни желудочно-пищеварительного тракта;
- проблемы с кишечником;
- заболевания опорно-двигательного аппарата.
В некоторых случаях боли при подобной диагностике появляются вследствие травмирования ребер, человек при этом также может жаловаться и на дискомфорт в пояснице.
Если пациенту был поставлен диагноз «симптом Пастернацкого отрицательный с обеих сторон», нужно провести дополнительные исследования, такие как рентген, ультразвуковое исследование и сдать ряд лабораторных анализов.
Только после получения всех этих данных можно будет определить, с каким заболеванием столкнулся человек.
При наличии симптома Пастернацкого пациенту необходимо как можно скорее заняться своим здоровьем и обратиться за помощью к квалифицированному специалисту, поскольку такая реакция организма может свидетельствовать о серьезной патологии почек, которая при отсутствии своевременного лечения приведет к самым печальным последствиям.
Источник
Дальнейшая тактика действий врача
После расширенного обследования пациента с положительным симптомом Пастернацкого и установления причины отклонений проводится комплексное лечение. Назначение лечебных мероприятий зависит от диагноза.
- При мочекаменной болезни лечение направлено на использование консервативных методов, включая прием медикаментов, снимающих болезненные спазмы, расширяющих мочеточники, увеличивающих диурез и снимающих воспаление. Если камни уратные — используют средства с растворяющим эффектом. Если камни имеют большие размеры и есть риск закупорки мочеточника — прибегают к эндоскопическим способам удаления и оперативному вмешательству.
- При течении острых катаральных процессов в почках (гнойные формы пиелонефрита) прибегают к внутривенному или внутримышечному вливанию антибиотиков из группы цефалоспоринов или пенициллинов. Если процесс осложняется образованием гнойных полостей — их вскрывают, содержимое удаляют, очаг промывают растворами антисептиков.
- Болезнь часто указывает на почечную недостаточность. Ее лечение сводится к максимально щадящей диете с исключением соли и ограничением белка, нормализации обменных процессов. При тяжелом течении (4-5 стадии) показан гемодиализ для сохранения жизни.
- При онкологических процессах в почках тактика лечения зависит от вида опухоли, стадии и наличия метастазов. Если новообразование доброкачественное, его удаляют. При злокачественных образованиях показано оперативное вмешательство с последующей восстанавливающей терапией.
Симптом Пастернацкого позволяет выявить явные и скрытые патологии почек и мочевыводящих путей, соседних органов. Некоторые медики считают способ устаревшим, однако он не теряет актуальности и в комплексе с более точными диагностическими методами активно применяется для выявления мочекаменной болезни, различных воспалительных заболеваний почек, онкологических процессов.
Симптом Пастернацкого применяется в диагностике заболеваний мочевыводящих органов и служит для определения воспалительного процесса и его локализации. Большинство медицинских работников путают его с симптомом поколачивания из-за схожести обоих методов, которые основаны на анатомических особенностях связочного аппарата почки. Благодаря своей подвижности воспаленный орган реагирует на малейшие колебания выраженной болью и изменением анализа мочи.
Ценность метода
боли в пояснице
Определение симптома Пастернацкого возникло в 19-20 веке, метод назвали по имени российского терапевта врача Ф. И. Пастернацкого. Описание симптома изначально включало в себя боль в области поясницы и наличие в моче эритроцитов, не содержащих гемоглобин.
Ранее совокупность симптомов воспринималась как признак заболеваний почек. В отсутствии дополнительных исследований постановка диагноза основывалась на сборе анамнеза, описания клинической картинки.
Симптом Пастернацкого у детей и взрослых может быть положительным не только при наличии заболеваний почек и мочеполовой системы, положительный результат можно получить и при наличии заболеваний брюшной полости. Но если конкретно говорить о появлении эритроцитов в моче, то сегодня врачи расценивают этот симптом, как признак мочекаменной болезни. Камни в почках наносят органам микроскопические травмы, в результате чего в моче и появляются эритроциты.
На сегодняшний день симптом Пастернацкого определяется методом постукивания и оценки мочи на наличие эритроцитов. Метод актуален до сих пор, несмотря на то, что сегодня существует ряд диагностических методов, которые способны поставить больному более точный диагноз.
Как проводится исследование на данный симптом сегодня:
- пациент находится в сидячем или стоячем положении;
- исследование актуально и для тех больных, которые находятся в лежачем положении;
- мышцы больного должны быть расслаблены.
Затем следует постукивание по пояснице, а после человека отправляют на анализ мочи. Сущность метода с годами существенно не изменилась. Доктор оценивает реакцию больного и на этом основании определяет интенсивность болевого синдрома.
Как правило, после проведения метода диагностики врач отправляет пациента на дополнительное обследование, оно необходимо для постановки точного диагноза. Если говорить о заболеваниях почек, то проводиться;
- УЗИ почек и мочевого пузыря.
- Урография.
Результатов УЗИ будет вполне достаточно, особенно если речь идет о пиелонефрите, мочекаменной болезни и других заболеваниях мочеполовой системы.
Использования метода сегодня позволяет заподозрить наличие у пациента патологий. Впрочем, не стоит считать появление болей в спине однозначным признаком МКБ или пиелонефрита. Для постановки подобного диагноза этого недостаточно.
Не стоит оставлять симптом Пастернацкого без внимания, наличие у пациента соответствующих признаков может восприниматься как тревожный показатель. Если говорить о мужчинах, то у них боль в пояснице способна, появится и в результате заболеваний органов малого таза, то есть в воспалительный процесс могут быть вовлечены не только почки, но и органы половой системы.
Несмотря на то, что симптом этот известен достаточно давно, его используют до сих пор. Самостоятельно поставить себе диагноз, используя постукивание, не получиться, для проведения процедуры необходим доктор.
Возможные последствия и осложнения
При положительном симптоме Пастернацкого вся терапия и прогноз развития болезни зависит от самого недуга.
Так хронические формы заболеваний нуждаются в профилактическом лечении. Начав своевременную терапию при паранефрите и остром пиелонефрите, прогноз на будущее выздоровление будет благоприятным.
Гнойные заболевания и опухоли – главная их терапия — это удаление одной из почек. Именно при таких отклонениях присутствует высокий риск летального исхода.
Зачастую неблагоприятный прогноз имеют стандартные способы лечения мочекаменной болезни, так как камни в своих размерах начинают увеличиваться. Поэтому наиболее эффективным будет их оперативное удаление, что приведет к улучшению состояния больного.
https://youtube.com/watch?v=1bI8Wg-keO8
Обязательный для проверки врачом признак — симптом Пастернацкого. Это появление болезненных ощущений при постукивании по области проекции почек. Он развивается, когда воспалительным процессом поражается мочевыделительная система человека. Изначально возникают болевые ощущения в поясничной области, которые иррадиируют (распространяются) на область таза, ног. Боли носят тянущий характер либо тупой. Этот признак носит имя российского врача Федора Игнатьевича Пастернацкого, который таким образом определял наличие почечной колики, других патологий мочевыделительной системы.
Раздел 3. Аускультация Аускультация. История вопроса.
Аускультация
(от латинського auscultatio – выслушивание) есть
выслушивание явлений в организме,
воспринимаемых нашим ухом или
непосредственно прилагаемым к телу,
или же с помощью инструментов: стетоскопа,
фонендоскопа и т.п. Таким образом,
аускультация занимается звуками, которые
образуются в организме самостоятельно,
в отличие от перкуссии, где врач изучает
звуки, им специально вызванные.
Аускультация
была известна в глубокой древности.
Так, уже Гиппократ слышал шум плеска
при сотрясении грудной клетки – succussio
Hippocratis.
В дальнейшем об аускультации упоминается
в сочинениях греческого врача Аретея;
в XVII
в. ею занимался Гук; однако, впервые
детально и научно разработал этот метод
Рене Лаеннек. Вот почему история
аускультации, как научно обоснованного
клинического метода исследования
человека, ведет свое начало с 1818 г., когда
появилась работа Лаеннека, озаглавленная
“Traite
de
l’auscultation
mediate
et
des
poumons
et
du
coeur”.
Различают
два вида аускультации: непосредственную,
путем приложения уха к телу, и посредственную
– при помощи приборов различного вида
и типа, носящих общее название стетоскопов.
Впервые
стетоскопом стал пользоваться Лаеннек,
причем первой его моделью была трубка
из свернутой бумаги. Сам Лаеннек полагал,
что стетоскоп не только проводит звук,
но и усиливает его. Когда стало известным,
что обыкновенный стетоскоп является
только проводником звука, стали
изготовлять стетоскопы, усиливающие
звук путем резонанса. Такие стетоскопы
с резонаторами в виде полой капсулы с
усиливающей мембраной, которая
прикладывается к телу испытуемого,
получили название фонендоскопы.
Неоднократно
обсуждался вопрос, какой аускультации
отдать предпочтение – посредственной
или непосредственной. Очевидно, необходимо
отдать предпочтение первой, ибо она,
во-первых, гигиеничнее, в частности у
больных заразных и неопрятных; во-вторых,
она дает возможность точно локализовать
аускультативные феномены; наконец, не
все места можно выслушать непосредственно
ухом, как, например, легочные верхушки.
Все чаще пациенты приходят к доктору с жалобами на поясничные боли, которые рефлекторно распространяются на область ног и малого таза. Многие люди по незнанию и неопытности списывают свое состояние на остеохондроз или радикулит и пытаются избавиться от самостоятельно поставленного диагноза, усугубляя ситуацию.
В большинстве случаев неприятные ощущения указывают на заболевания почек. Чтобы правильно поставить диагноз, грамотный доктор обязан провести ряд процедур, в том числе пробу (симптом) Пастернацкого. Болевой синдром в пояснице может быть признаком различных патологий, в частности, близлежащих органов.
Раздел 3. Аускультация Аускультация. История вопроса.
Аускультация (от латинського auscultatio – выслушивание) есть выслушивание явлений в организме, воспринимаемых нашим ухом или непосредственно прилагаемым к телу, или же с помощью инструментов: стетоскопа, фонендоскопа и т.п. Таким образом, аускультация занимается звуками, которые образуются в организме самостоятельно, в отличие от перкуссии, где врач изучает звуки, им специально вызванные.
Аускультация была известна в глубокой древности. Так, уже Гиппократ слышал шум плеска при сотрясении грудной клетки – succussio Hippocratis. В дальнейшем об аускультации упоминается в сочинениях греческого врача Аретея; в XVII в. ею занимался Гук; однако, впервые детально и научно разработал этот метод Рене Лаеннек. Вот почему история аускультации, как научно обоснованного клинического метода исследования человека, ведет свое начало с 1818 г., когда появилась работа Лаеннека, озаглавленная “Traite de l’auscultation mediate et des poumons et du coeur”.
Различают два вида аускультации: непосредственную, путем приложения уха к телу, и посредственную – при помощи приборов различного вида и типа, носящих общее название стетоскопов.
Впервые стетоскопом стал пользоваться Лаеннек, причем первой его моделью была трубка из свернутой бумаги. Сам Лаеннек полагал, что стетоскоп не только проводит звук, но и усиливает его. Когда стало известным, что обыкновенный стетоскоп является только проводником звука, стали изготовлять стетоскопы, усиливающие звук путем резонанса. Такие стетоскопы с резонаторами в виде полой капсулы с усиливающей мембраной, которая прикладывается к телу испытуемого, получили название фонендоскопы.
Неоднократно обсуждался вопрос, какой аускультации отдать предпочтение – посредственной или непосредственной. Очевидно, необходимо отдать предпочтение первой, ибо она, во-первых, гигиеничнее, в частности у больных заразных и неопрятных; во-вторых, она дает возможность точно локализовать аускультативные феномены; наконец, не все места можно выслушать непосредственно ухом, как, например, легочные верхушки.
При выявлении болезней органов мочевыводящей системы и брюшной полости немаловажная роль отводится выявлению симптома Пастернацкого. Название закрепилось после установления терапевтом Пастернацким Ф. И. взаимосвязи между болевыми ощущениями при поколачивании поясничной зоны и появлением эритроцитурии в моче. В современной медицине при проведении обследования лиц с предполагаемыми патологиями почек и брюшины определение симптома Пастернацкого является обязательным.
Существует 3 варианта выявления симптома. Выбор оптимальной техники проведения зависит от состояния здоровья, самочувствия больного и положения, в котором он может находиться:
- если пациент в состоянии сидеть или лежать, техника проведения обследования такова: врач прикладывает ладонь одной руки на зону поясницы, кулаком или боковой частью второй руки делает несколько ударов, без приложения физических усилий;
- если больной в состоянии принять только сидячее положение, техника проведения меняется: врач делает постукивающие движения пальцами в пограничной области между нижними ребрами и мышцами поясницы;
- исследование в лежачем положении: больной лежит на спине, врач подводит руку под зону поясницы и совершает несколько толчков.
После проделанных манипуляций больного просят помочиться в стерильную емкость. Если в урине будут обнаружены выщелоченные (без гемоглобина) эритроциты, это свидетельствует о положительном симптоме Пастернацкого. Для достоверности исследования все манипуляции (постукивание, поколачивание) выполняют с обеих сторон для выявления реакций со стороны правой и левой почки.
При проведении обследования у детей все действия заменяют на легкое постукивание подушечками пальцев. У женщин в период менструальных кровотечений определение симптома Пастернацкого не проводят. Не применяют синдром Пастернацкого и в качестве самостоятельного диагностического метода из-за недостаточной информативности. Однако веское преимущество симптома — в возможности использования у лежащих больных, когда проведение других сложных диагностических процедур затруднено или невозможно.
- https://pochkam.ru/bolezni-pochek/simptom-pasternatskogo.html
- https://simptom.info/nefrologiya/simptom-pasternackogo
- https://flintman.ru/simptom-pasternackogo/
- https://tvoyapochka.ru/prochee/simptom-pasternatskogo
- https://omtu.ru/pasternackogo-otricatelnyi-s-obeih-storon-polozhitelnyi/
Что такое
Синдром Пастернацкого что это такое? Характеризуется фактором нефрологических отклонений, представляющим отклонения в показателях урины и болезненные ощущения в области почек и ребер при легком поколачивании. Назван в честь российского доктора, инициирующего технику пальпации, позволяющей определить ряд заболеваний.
Симптом Пастернацкого отрицательный с обеих сторон характеризует наличие скрытого течения заболевания, поэтому необходима более точная диагностика. Положительный определяется при наличии неприятных ощущений в области ребер и увеличенных коэффициентах лейкоцитов и эритроцитов в биоматериале.
Причины
Синдром определяется при наличии нарушений функциональности мочевыделительной системы. Основными являются:
- затяжной и острый пиелонефрит характеризуются воспалительными процессами в области лоханок, чашечек, паренхимы;
- опухолевые новообразования в почках проявляются в виде кисты, аденомы, карциномы, фибромы, ангиолипомы;
- апостематозный нефрит является гнойным поражением выделительных органов, при инфекционных течениях в организме;
- гломерулонефрит характеризуется воспалительными процессами, затрагивающих почечные клубочки;
- паранефрит является гнойным поражением околопочечной клетчатки;
- травмирования и повреждения выделительных органов;
- почечные колики;
- нефролитиаз – формирование конкрементов в мочевыделительной системе.
Техника диагностирования
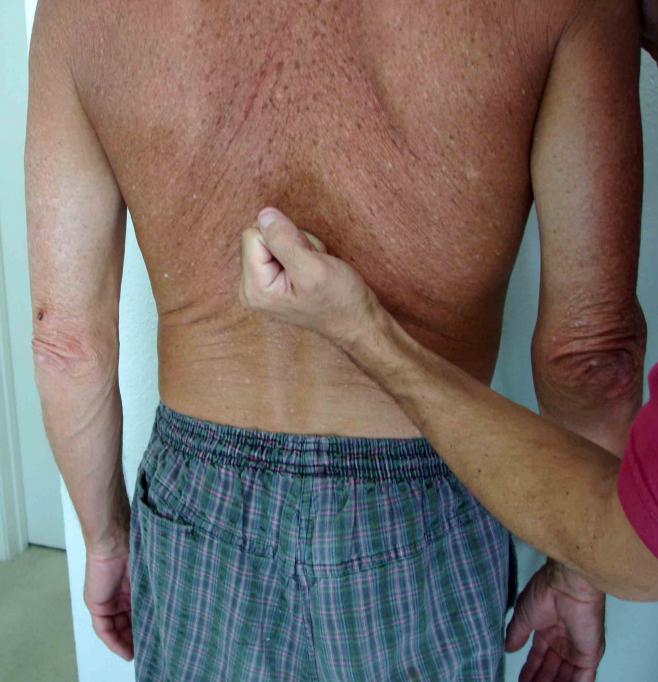
Симптом Пастернацкого выявляется методом легкого постукивания и определенным алгоритмом действий и тремя видами механизмов:
- Пациент находится сидя или стоя. Доктор прикладывает ладонь в область нижней части спины. Кулаком или ребром другой конечности делает легкую перкуссию.
- Проводится в сидячем положении. Врач совершает постукивания в области между ребрами и нижней частью спины.
- Проходит только в положении лежа, при этом уролог кладет руку под поясничную область и совершает несколько толчков вперед.
После манипуляций пациент должен опорожнить мочевой пузырь. При обнаружении в биоматериале эритроцитов ставится диагноз положительного синдрома. Для уточнения и подтверждения диагноза процедуру проводят с двух сторон.
Детям выполнение манипуляций должно осуществляться легкими постукиваниями подушечками пальцев. В период менструации женщинам не проводят процедуру.
Основным отличием от синдрома постукивания является обязательная сдача биоматериала. Наличие кровяных телец сигнализирует о присутствии симптома.
Эффект поколачивания проявляется при исследовании области спины и почек, можно определять, как болезнь и нарушения других органов. Основными расстройствами являются:
- травмирование, повреждения, ушибы селезенки;
- нарушения функциональности и поражения органов пищеварения, холецистит, острый и хронический панкреатит;
- язвенные состояния желудочно-кишечного тракта, гастрит;
- аномальные развития костно-мышечных тканей, остеохондроз, радикулит, миозит;
- сосудистая ишемия с формированием некротических районов поражения;
- хронические затяжные болезни репродуктивной системы, эндометриоз, миома, киста, метроэндометрит, воспаления предстательной железы;
- воспалительные процессы в мочеполовой системе, цистит.
Расшифровка результатов
Результат считается положительным при болезненности справа, слева или с обеих сторон. Интерпретация симптома зависит от интенсивности и области болевых ощущений:
- слабоположительный проявляется при обследовании пациента, когда испытывает незначительные ощущения в области почек;
- положительный характеризуется умеренной болью;
- резко положительный проявляется резкими, сильными неприятными ощущениями, при этом пациент морщится и может вскрикивать;
- положительный с обеих сторон характеризуется сильными болезненными ощущениями справа и слева, что сигнализирует о серьезном воспалительном процессе в органах;
- отрицательный с двух сторон сигнализирует о наличии опущения почек или нарушении функциональности других внутренних органов.
Дополнительные методы исследования
В сомнительных случаях стоит полагаться на лабораторные и инструментальные методы исследования, позволяющие верифицировать источник, вызывающий боль, а также определить стадию заболевания. При посещении врача-нефролога или врача-уролога будет назначен полный спектр высокочувствительных анализов, позволяющих определить болезнь на различных этапах. Из лабораторных методик следует использовать общий и биохимический анализ мочи, анализы по Нечипоренко и Зимницкому, определение скорости клубочковой фильтрации, определение креатинина и мочевины в сыворотке крови. Инструментальная диагностика славится своим многообразием, из которого наибольшее преимущество отдается рентгенографии области поясницы, ультразвуковому исследованию чашечно-лоханочной системы, почечной биопсии, магнитно-резонансной и компьютерной томографии, позволяющим выявить практически все известные заболевания.
При наличии подозрений на почечные заболевания следует немедленно обратиться к специалисту, не занимаясь самолечением. Положительный симптом Пастернацкого может указать на наличие патологии, но не её локализацию, что требует немедленного и тщательного обследования почек.
Симптом Пастернацкого закрепился в названии после выявления особенного признака русским терапевтом Ф. И. Пастернацким при изучении проявлений мочекаменной болезни. Он впервые отметил связь болезненности при поколачивании по пояснице и последующего увеличения числа эритроцитов в моче с почечной коликой.
Современная диагностика включает обязательное определение симптома Пастернацкого в первичного осмотра с предполагаемыми болезнями почек, брюшной полости. Этим методом пользуются врачи в дифференциальной диагностике.
Разумеется, для окончательного диагноза этого способа недостаточно. В полное обследование входят лабораторные и инструментальные, рентгеновские и ультразвуковые, магниторезонансные и даже радиоизотопные исследования. Но в практической деятельности врача нечасто бывает возможность использовать их у постели пациента.
Техника выявления симптома
Они зависят от положения пациента, его общего состояния:
- если больной может стоять или сидеть, то врачу рекомендуется положить ладонь одной руки на поясничную область и провести несколько несильных ударов кулаком или ребром ладони другой руки по тыльной поверхности кисти;
- если пациент только сидит, то врач может постучать пальцами по зоне проекции почек (на границе нижнего ребра и поясничных мышц);
- при положении исследуемого человека на спине доктору следует подвести руку под область поясницы и сделать несколько толчков.
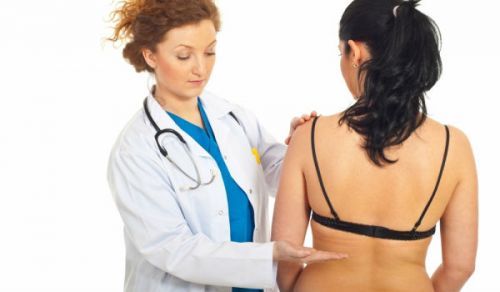 Все варианты включают обязательное двухстороннее применение. Это позволяет выявить отличия в реакции со стороны каждой почки. При осмотре детей поколачивание проводится легким пальцевым постукиванием.
Все варианты включают обязательное двухстороннее применение. Это позволяет выявить отличия в реакции со стороны каждой почки. При осмотре детей поколачивание проводится легким пальцевым постукиванием.
Постукивание можно производить ребром ладони
Трактовка результатов
Положительный симптом Пастернацкого выявляется при появлении болезненных ощущений справа или слева в зоне поколачивания. Резко положительным его считают, если боли значительно усиливаются, провоцируются методом исследования. Такой итог чаще всего встречается при мочекаменной болезни.
Если пациент не чувствует никакого дискомфорта, то симптом считается отрицательным. В медицинской документации обязательно указываются результаты с учетом обеих сторон. Часто допускается обозначение плюсом (+) или минусом (-).
Нельзя забывать о классическом описании процедуры. Это означает, что у пациента необходимо взять анализ мочи до и после манипуляции, провести сравнение содержания эритроцитов. Если обнаруживается рост гематурии, то этот признак засчитывается как положительный симптом.
Важна связь болезненности с усилением гематурии, поскольку боль при поколачивании может возникнуть не только при воспалительном процессе в почке, паранефральной клетчатке, но и в случаях патологии поджелудочной железы, при миозитах, остеохондрозе поясничного отдела позвоночника.
Если симптом Пастернацкого отрицательный с обеих сторон, нельзя успокаиваться и прекращать исследования на почечную патологию. Причиной могут быть аномалии в локализации почек или латентная стадия хронического воспалительного процесса.
В диагностике важно сопоставление жалоб и признаков заболевания