Синусовая брадикардия у собак — аномальный сердечный ритм у собак
Содержание:
- Что такое нормальное сердцебиение?
- Дополнительные методики обследования
- Экг: синусовый ритм
- В детском возрасте
- Основные подходы к лечению
- Может ли произойти остановка пульса
- Профилактика аритмий
- Неравномерный пульс сердца: причины непатологического характера
- Норма пульса у спортсменов
- Почему могут быть различия в показателях
- Прочие типы процедур
- Симптомы аритмии у собак и способы лечения болезней сердца животных
- Литература
- Этиология
- Клинические признаки синусовой аритмии
- Одинаково ли проявляются нарушения ритма сердца?
- Механизм развития аритмии
- Неровный пульс как результат тахикардии
- Причины аритмии
Что такое нормальное сердцебиение?
Синусовый ритм сердца на электрокардиограмме (норма). Частота ритма от 60 до 100 сокращений в минуту.
Наше сердце состоит из четырех камер — двух верхних называемых предсердия, и двух нижних именуемых желудочки. Ритм сердца, как правило, контролируется естественным стимулятором (синусовый узел), расположенным в правом предсердии. Электрический импульс запускает каждый удар сердца.
Из синусового узла, электрические импульсы проходят в предсердия, вызывая сокращение мышц, что позволяет вытолкнуть кровь в желудочки. Затем импульс переходит в, так называемый, атриовентрикулярный узел. Небольшая задержка в этом узле позволяет желудочкам наполниться кровью, после чего сигнал цикл начинается заново.
У абсолютно здорового человека, не страдающего аритмией, частота сокращений сердца находится в пределах от 55 до 90 ударов за одну минуту. Если сердце сокращается равномерно (ритмично), то промежутки между сокращениями не замечаются. Мы замечаем работу нашего сердца только когда специально прислушиваемся или когда имеет место аритмия или какие-либо боли.
При любой физической работе, даже вставании из сидячего положения, наблюдается увеличение частоты сокращений сердца (физиологическую тахикардию) при этом сохраняется правильный ритм. Аналогичную реакцию наблюдают при эмоциональных напряжениях, она является адекватным ответом сердечной мышцы на активизацию нервной системы.
Дополнительные методики обследования
Холтер
Метод долговременного изучения работы сердца, возможный благодаря переносному компактному магнитофону, который способен фиксировать результаты на магнитную пленку. Метод особенно хорош, когда необходимо исследовать периодически возникающие патологии, их частоту и время появления.
Беговая дорожка
В отличие от обычной ЭКГ, записывающейся в состоянии покоя, данный метод основывается на анализе результатов после физической нагрузки. Чаще всего это используется для оценки риска возможных патологий, не выявленных на стандартной ЭКГ, а также при назначении курса реабилитации пациентам, перенесшим инфаркт.
Фонокардиография
 Позволяет анализировать тоны и шумы сердца. Их продолжительность, периодичность и время возникновения соотносятся с фазами сердечной активности, что дает возможность оценить работу клапанов, риски развития эндо- и ревмокардита.
Позволяет анализировать тоны и шумы сердца. Их продолжительность, периодичность и время возникновения соотносятся с фазами сердечной активности, что дает возможность оценить работу клапанов, риски развития эндо- и ревмокардита.
Стандартная ЭКГ представляет собой графическое изображение работы всех отделов сердца. На ее точность могут повлиять множество факторов, поэтому следует соблюдать рекомендации врача.
Обследование выявляет большую часть патологий сердечно-сосудистой системы, однако для точного диагноза могут потребоваться дополнительные анализы.
Напоследок предлагаем посмотреть видео-курс по расшифровке «ЭКГ под силу каждому»:
Экг: синусовый ритм
Показание ЭКГ: синусовый ритм говорит о том, что у человека отсутствуют какие-либо серьезные нарушения в работе сердца.
Если в заключении ЭКГ сердца врач написал «синусовый ритм: нерегулярный», значит стоит задуматься о наличии синусовой брадикардии, характеризующейся низкой частотой сердечных ударов.
Однако эти нарушения имеют совсем иные причины, к которым относятся кардиомиопатия, инфекционный эндокардит, а также физические, психологические и эмоциональные перегрузки.
Факторы, которые учащают синусовый ритм (симпатомиметики, эмоциональные и физические нагрузки), устраняют дыхательную аритмию.

В детском возрасте
Нерегулярный синусовый ритм у ребенка также может быть как проявлением нормы, так и патологии.
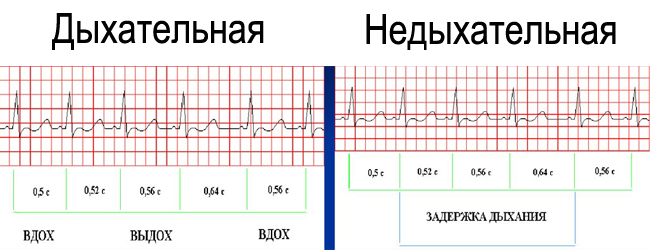
В норме нестабильность синусового ритма сердца может встречаться при чрезмерном эмоциональном волнении. У детей подросткового возраста часто такое изменение ритма встречается как проявление дыхательной аритмии. Диагностировать ее достаточно просто – во время процедуры ЭКГ, после записи стандартной кардиограммы, ребенка просят задержать дыхание. Если при этом ритм нормализуется, врачи говорят о развитии дыхательной аритмии. Если же после задержки дыхания ритм не становится нормальным – необходимо проводить дополнительные исследования.
У маленьких детей нестабильный синусовый ритм может быть одним из проявлений врожденных пороков сердца. У детей старшего возраста изменения синусового ритма могут быть первым проявлением приобретенных пороков сердца, кардиомиопатий, миокардитов. Чтобы исключить данные состояния, необходимо проводить тщательную диагностику.
Любое нарушение ритма требует полноценной диагностики для установления причины его развития. Для того чтобы поставить диагноз физиологической аритмии, необходимо исключить патологические факторы.
Основные подходы к лечению
Лечение должно проводиться только по назначениям врача, все лекарственные препараты принимаются в строго рекомендуемых дозировках и полный курс. Но в обязательном порядке нужно соблюдать и еще некоторые нюансы:
- заниматься простейшей гимнастикой на свежем воздухе или в помещении с открытыми окнами;
- проходить активным шагом каждый день минимум 5 км;
- заняться плаванием (это вообще оптимальный способ укрепления сердечной мышцы);
- в меню включить блюда из говядины, печени и разнообразных овощей, орехи, чернослив и каши;
- исключить алкогольные напитки, кофе и курение;
- употреблять черный шоколад, но только в умеренных количествах – не более 3 квадратиков в день;
- избавиться от лишнего веса, и лучше по этому поводу проконсультироваться с диетологом;
- принимать дважды в день контрастный душ;
- избегать чрезмерных физических нагрузок;
- стабилизировать психоэмоциональный фон.
Неровный пульс не всегда является симптомом патологии сердца или сосудов, но самостоятельно исключить это невозможно. Даже периодическое учащенное сердцебиение, замирание пульса, кратковременные головокружения и быстрая усталость должны стать поводом визита к врачу. Только специалист сможет дать адекватные рекомендации, которые помогут стабилизировать пульс путем простых действий или полноценной терапии основного заболевания.
Может ли произойти остановка пульса
Остановка пульса происходит в случае смерти человека, и это состояние исправить никак нельзя, хотя некоторые реанимационные мероприятия и возвращают пациента к жизни, выводят его из клинической смерти.
Но нередко замирание сердцебиения и пульса происходит на фоне нарушений психоэмоционального характера. Особенно часто состояние наблюдается при сильном стрессе, раздражении, беспокойстве. Если «остановка пульса» отмечается достаточно часто, то стоит обратиться за помощью к кардиологу или терапевту, потому что только специалисты:
- проведут полное обследование пациента;
- исключат патологии сердца и сосудов;
- смогут проверить стабильность гормонального фона.
Если серьезные патологии отсутствуют, то избавиться от замирания пульса помогут настойка пустырника, Корвалол, валериана.
Профилактика аритмий
 Для того чтобы предотвратить развитие нарушений сердечного ритма, следует неукоснительно соблюдать все врачебные рекомендации, касающиеся лечения основного заболевания (гипертонической болезни, тиреотоксикоза, ИБС, атеросклеротического кардиосклероза, врожденных и приобретенных пороков сердца, стеноза митрального клапана и т.д.).
Для того чтобы предотвратить развитие нарушений сердечного ритма, следует неукоснительно соблюдать все врачебные рекомендации, касающиеся лечения основного заболевания (гипертонической болезни, тиреотоксикоза, ИБС, атеросклеротического кардиосклероза, врожденных и приобретенных пороков сердца, стеноза митрального клапана и т.д.).
В целях профилактики мерцательной аритмии пациентам рекомендуется сбалансировать свой пищевой рацион, отказаться от крепкого кофе, чая и спиртных напитков. Немаловажным фактором, предупреждающим и тормозящим развитие заболевания, является умеренная физическая активность, прогулки на свежем воздухе, отказ от вредных привычек, достижение внутреннего спокойствия (прием седативных препаратов, аутотренинги), поддержание массы тела в стабильном состоянии, постоянный контроль уровня сахара и холестерина в крови, полноценный отдых и сон.
{SOURCE}
Неравномерный пульс сердца: причины непатологического характера
Причинами неравномерного пульса сердца могут быть и непатологические факторы:
- низкий уровень сахара в крови;
- употребление кофе в больших количествах;
- нарушения психоэмоционального фона;
- низкий уровень калия в организме.
Чаще всего такие причины выявляются самостоятельно и не требуют медицинского вмешательства для коррекции, но некоторые можно диагностировать только после полноценного обследования человека.
Избыток кофе
Кофе отличается высоким содержанием кофеина – вещества, которое способствует учащению сердцебиения, повышению артериального давления, а следствием будет неравномерность пульса. Если сразу после употребления подобного напитка человек отмечает учащенное сердцебиение, то стоит полностью отказаться от него.
Дополнительно рекомендуется ограничить употребление других напитков и продуктов, в составе которых содержится кофеин – зеленый чай, энергетики, шоколад. При этом нужно отказаться от лекарственных препаратов с кофеином или снизить их дозировку после консультации с лечащим врачом.
Как только частота пульса нормализуется, можно вернуться к употреблению кофе, но в строго ограниченном количестве – не более 1 чашки в 150 мл с утра или до 16-00.
Недостаток сахара
Если патологии сердечно-сосудистого характера исключаются, то неравномерный пульс может быть свидетельством низкого уровня сахара в крови. Обращаться к врачу в таком случае не стоит, но обязательно нужно скорректировать рацион питания:
- в день сделать минимум 5 приемов пищи;
- утром употреблять сложные углеводы – кашу овсяную, гречневую или чечевичную.
Увеличивать количество сахара в напитках и блюдах не нужно – это приводит только к ожирению, но никак не к нормализации частоты и ровности пульса.
Нарушения психоэмоционального фона
Психологические проблемы считаются самыми распространенными причинами неровного пульса, если патологические состояния исключаются после обследования. Стрессы, эмоциональные переживания приводят к тому, что сердце начинает биться слишком учащенно, иногда «замирает».
Восстановить частоту и наполняемость пульса можно седативными препаратами, успокаивающими. Но их применение должно быть согласовано с врачом. Например, Глицин может помочь решить проблему, но для быстрого восстановления стоит принимать препараты типа Глицин форте, Глицисед, которые характеризуются высокой концентрацией основного действующего вещества и наличием комплекса витаминов.
Низкий уровень калия в организме
Калий необходим для укрепления стенок сосудов и нервной системы, это вещество является, буквально, антистрессом. Если его поступает в организм недостаточно, то появляется слишком частое сердцебиение, неровный пульс. Нормализовать состояние достаточно просто, нужно ввести в рацион:
- бананы;
- гречневую кашу;
- абрикосы свежие или замороженные, консервированные;
- рыбу нежирных сортов.
Иногда требуется проведение курса терапии витаминоминеральными комплексами, в составе которых есть калий. Но сначала нужно будет проконсультироваться с терапевтом или кардиологом, чтобы получить назначения в отношении суточной дозировки, названия конкретного препарата и длительности приема.
Норма пульса у спортсменов
Люди, регулярно занимающиеся спортом, имеют более низкую частоту сердечных сокращений.
Пульс в состоянии покоя у спортсменов может составлять менее сорока ударов в минуту против шестидесяти-восьмидесяти у неподготовленного человека. Такая ЧСС необходима для работы сердца во время предельных нагрузок: если естественная частота не превышает сорока ударов в минуту, в моменты стрессового напряжения сердцу не придется разгоняться больше 150-180 ударов.
За год-два активных тренировок пульс спортсмена снижается на 5-10 ударов в минуту. Первое ощутимое снижение частоты сердечных сокращений можно почувствовать уже после трех месяцев регулярных занятий, за это время частота снижается на 3-4 удара.
Почему могут быть различия в показателях
В некоторых случаях, при проведении повторного анализа ЭКГ, выявляются отклонения от ранее полученных результатов. С чем это может быть связано?
Разное время суток. Обычно ЭКГ рекомендуется делать утром или днём, когда организм ещё не успел подвергнуться влиянию стрессовых факторов.
Нагрузки
Очень важно, что бы при записи ЭКГ пациент был спокоен. Выброс гормонов может увеличить ЧСС и исказить показатели
Кроме того, перед обследованием также не рекомендуется заниматься тяжёлым физическим трудом.
Прием пищи. Процессы пищеварения влияют на кровообращение, а спиртные напитки, табак и кофеин могут отразиться на ЧСС и давлении.
Электроды. Неправильное их наложение или случайное смещение могут серьёзно изменить показатели. Поэтому важно не двигаться во время записи и обезжиривать кожу в области наложения электродов (использование кремов и других средств для кожи перед обследованием крайне нежелательно).
Фон. Иногда повлиять на работу электрокардиографа могут посторонние приборы.
Узнайте все про восстановление после инфаркта — как жить, что есть и чем лечиться, чтобы поддержать свое сердце?
Положена ли группа инвалидности после инфаркта и на что рассчитывать в плане работы? Мы расскажем в нашем обзоре.
Редкий, но меткий инфаркт миокарда задней стенки левого желудочка — что это такое и почему опасно?
Прочие типы процедур
Существует и еще несколько методов проведения процедуры. Например, это мониторинг с физической нагрузкой. Отклонения от нормы обычно более выражены на ЭКГ с нагрузкой. Наиболее распространенным способом обеспечить организму необходимую физическую нагрузку является беговая дорожка. Этот способ полезен в тех случаях, когда патологии могут проявляться лишь в случае усиленной работы сердца, например, при подозрении на ишемическую болезнь.
При фонокардиографии записываются не только электрические потенциалы сердца, но и звуки, которые при этом возникают в сердце. Процедура назначается, когда необходимо уточнить возникновение шумов в сердце. Данный метод нередко используется при подозрении на пороки сердца.
Симптомы аритмии у собак и способы лечения болезней сердца животных
Для того, чтобы избавиться от аритмии у собаки, необходимо выполнить следующие действия.
- Проанализировать общее состояние здоровья. Для того, чтобы устранить аритмию, необходимо понять, какое заболевание послужило её причиной.
- Обратиться к ветеринару, который назначит антиаритмические препараты. Эффективность лечения можно проверить с помощью повторных ЭКГ.
Аритмия — достаточно серьезная болезнь для собаки. Тем не менее, тщательное обследование ветеринара, а также правильно подобранное лечение поможет максимально быстро решить эту проблему.
Синусовая аритмия обычно не требует терапии. При сильно выраженной ваготонии назначают атропина сульфат подкожно 0,05-0,07 мг / кг. При сердечных заболеваниях — лечение основного заболевания. см. ДКМП.
Литература
- Аритмии сердца. Механизмы. Диагностика. Лечение. В 3 томах = Cardiac arrhythmias: Their mechanisms, diagnosis, and management / 2nd ed. / Eds. William J. Mandel / Пер. с англ./Под ред. В. Дж. Мандела. — М.: Медицина, 1996. — 10 000 экз. — ISBN 0-397-50561-2.
- Сумин С.А. Неотложные состояния. — Медицинское информационное агентство, 2006. — 800 с. — 4000 экз. — ISBN 5-89481-337-8.
- ↑
- Фундаментальная и клиническая физиология (рус.) / под ред. А. Камкина, А. Каменского. — М.: Academia, 2004. — 1072 с. — ISBN 5-7695-1675-5.
- Руководство по кардиологии. Т. 3: Болезни сердца (рус.) / под ред. Е. И. Чазова. — М.: Медицина, 1982. — 624 с.
- Лекции по кардиологии. В 3-х т. Т.3 (рус.) / под ред. Л. А. Бокерия, Е. З. Голузовой. — М.: Издательство НЦССХ им. А. Н. Бакулева. РАМН, 2001. — 220 с.
- Lown B. Fourteenth Hahnemann Symposium on Mechanism and Therapy of Cardiac Arrhythmias (англ.) / Dreifus L., Likoff W., and Moyer J. (eds.). — New York: Grune & Stratton, 1966. — P. 185.
- Шулутко И. Б., Макаренко С. В. Стандарты диагностики и лечения внутренних болезней (рус.). — 3-е. — СПб.: «Элби-СПб», 2005. — 800 с. — 2000 экз. — ISBN 5-93979-076-3.
Этиология
Наиболее частые причины нарушений сердечного ритма и проводимости:
1. Кардиальные причины:
- ИБС, в том числе инфаркт миокарда и нестабильная стенокардия
- Сердечная недостаточность
- Кардиомиопатия
- Приобретённые пороки сердца
- Врождённые пороки сердца
- Миокардиты
- Пролапс митрального клапана
2. Лекарственные воздействия:
- Сердечные гликозиды
- Антиаритмические препараты (проаритмическое действие)
- Диуретики
- Симпатомиметики
3. Электролитные нарушения:
- Гипокалиемия
- Гиперкалиемия
- Гипомагниемия
- Гиперкальциемия и другие
4. Токсические воздействия:
- Курение
- Наркотические вещества (в том числе алкоголь)
- Тиреотоксикоз
5. Идиопатические аритмии
Клинические признаки синусовой аритмии
Жалобы у домашних животных обычно отсутствуют. Частота сердечных сокращений и пульса то замедляются, то ускоряются. Звучность и сила сердечных тонов не изменяются.
После физических упражнений, применении атропина, психического возбуждения (раздражение симпатического нерва) дыхательная аритмия обычно исчезает. В состоянии сна или покоя (раздражение блуждающего нерва) — наоборот, усиливается.
Электрокардиографические критерии синусовой аритмии
Ведущие электрокардиографические критерии синусовой аритмии:
- ритм желудочков и предсердий одинаковый, но неправильный;
- зубцы Р отрицательные — в aVR, положительные в отведении II;
- интервалы R-R (или Р-Р) неодинаковой продолжительности;
- разница между минимальными и максимальными интервалами R-R превышает 10%;
- по продолжительности интервал P-Q постоянный (рисунок 1).
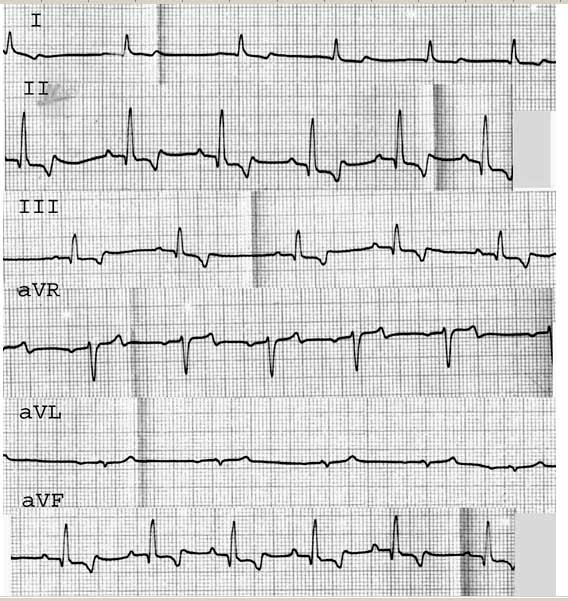
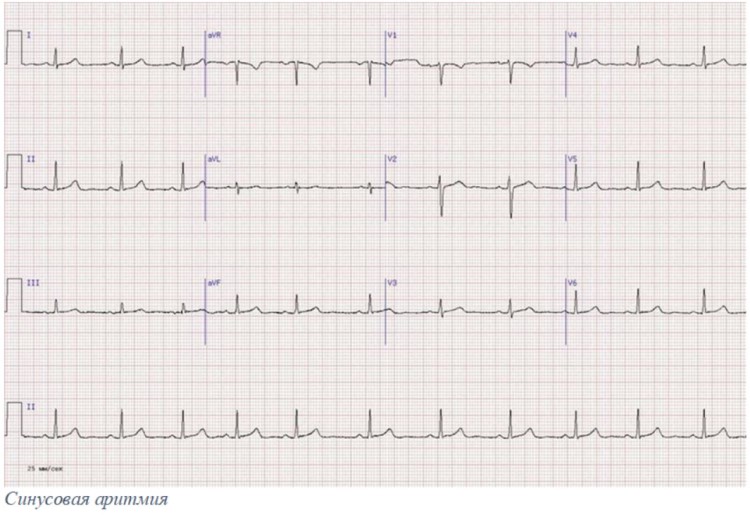
Электрокардиограмма собаки с синусовой аритмией
На рисунке 1 показана электрокардиограмма собаки (доберман-пинчер, 9-летний возраст, кобель, кличка Самсон, вес 37 кг) с синусовой аритмией, которая возникла после пароксизмальной желудочковой тахикардии (основное сердечное заболевание ДКМП). Положительные зубцы Р предшествуют комплексам QRS, конфигурация их постоянная в последовательных отведениях. Продолжительность, зубца Р, интервала P-Q, комплекса QRS, интервалов Q-Т и R-R соответственно достигают значений 0,03; 0,10; 0,04; 0,20 и 0,45-0,55 с, что соответствует нормативам для данного вида животных. Частота сердечных сокращений равна 120 мин-1. Показатель степени аритмии (RRmax — RRmin / RRmax) равен 18,2%.
Одинаково ли проявляются нарушения ритма сердца?
Все нарушения ритма и проводимости клинически проявляют себя по разному у разных пациентов. Часть больных никаких симптомов не ощущает и узнает о патологии только после планового проведения ЭКГ. Эта часть больных незначительна, так как в большинстве случаев пациенты отмечают явную симптоматику.
Так, для нарушений ритма, сопровождающихся учащенным сердцебиением (от 100 до 200 ударов в мин), особенно для пароксизмальных форм, характерно резкое внезапное начало и перебои в сердце, нехватка воздуха, болевой синдром в области грудины.
Некоторые нарушения проводимости, например пучковые блокады, ничем не проявляются и распознаются только на ЭКГ. Синоатриальная и атрио-вентрикулярная блокады первой степени протекают с незначительным урежением пульса (50-55 в мин), из-за чего клинически могут проявляться лишь незначительной слабостью и повышенной утомляемостью.
Блокады 2 и 3 степени проявляются выраженной брадикардией (меньше 30-40 в мин) и характеризуются кратковременными приступами потери сознания.
Кроме этого, любое из перечисленных состояний может сопровождаться общим тяжелым состоянием с холодным потом, с интенсивными болями в левой половине грудной клетки, снижением артериального давления, общей слабостью и с потерей сознания. Эти симптомы обусловлены нарушением сердечной гемодинамики и требуют пристального внимания со стороны врача.
Механизм развития аритмии
Проводящая система сердца, состоящая из специализированных клеток, вырабатывающих и проводящих электрические импульсы, обеспечивает правильную работу органа. В синусовом узле (водителе ритма, расположенном в верхней части правого предсердия) вырабатывается импульсный сигнал, запускающий сокращение сердца. Далее он распространяется на предсердия, а затем – на желудочки, соответственно, вызывая их сокращение. В связи с тем, что каждый кардиомиоцит (клетка проводящей системы) обладает способностью периодически генерировать электрические импульсы, существует вероятность их преобладания над импульсами водителя ритма. Вместе с тем бывают случаи, когда не каждый импульс приводит к сокращению сердца, или же один импульсный сигнал вызывает несколько сокращений. Все эти ситуации становятся причиной различных нарушений сердечного ритма.
Неровный пульс как результат тахикардии
Если неровный пульс является следствием развития тахикардии, то сначала врач должен диагностировать конкретную форму такого нарушения:
- пароксизмальная – периодически пульс становится абсолютно ровным;
- желудочковая – чаще всего провоцируется патологиями сердца (например, ишемической болезнью);
- рецидивирующая – проблемы с пульсом повторяются с четкой периодичностью;
- трепетание предсердий – присуще людям в пожилом и в особенности старческом возрасте;
- фибрилляция предсердий – происходит в возрасте старше 25 лет.
По статистике, 80% случаев диагностирования тахикардии связано со старением организма, в 10% провоцирующим фактором становится нарушение обмена веществ, и в последнем случае неровный пульс может быть выявлен даже у ребенка 10-летнего возраста. Но основными причинами тахикардии считаются:
- миопатия – патология, связанная с трансформацией мышечной ткани в соединительную;
- почечная недостаточность – особенно, если она протекает в тяжелой форме;
- «легочное сердце» — гипертрофия камер органа;
- опухоли с локализацией возле или непосредственно в сердце злокачественного/доброкачественного характера.
Провоцирующим фактором может выступить прием алкогольных напитков, кофе, табакокурение, а также употребление лекарственных средств, стимулирующих центральную нервную систему.
Признаки и симптомы
Симптомы тахикардии:
- сердце бьется с перебоями – «удары пропускаются»;
- сердечный ритм значительно учащается и становится неровным, нестабильным;
- усталость приходит даже при отсутствии физических нагрузок;
- учащается дыхание – иногда возникает одышка, чувство нехватки воздуха.
Если эти признаки не стали поводом визита к врачу, то состояние человека ухудшится и его могут беспокоить:
- периодическое потемнение в глазах;
- регулярные головокружения;
- кратковременные обмороки;
- понижение артериального давления.
Особенно тяжелые случаи сопровождаются выраженными симптомами сердечной недостаточности, возможна остановка сердца.
Лечение
Лечение тахикардии начинается с диагностики: обязательно проверяется гормональный фон пациента, проводят обследования на предмет выявления патологий сердца. По результатам диагностических мероприятий назначается терапевтическое лечение: медикаментозное (успокоительные/седативные, сосудоукрепляющие или направленные на лечение основного заболевания), коррекция рациона питания, отказ от вредных привычек, лечебная физкультура.
Причины аритмии
Основной причиной нарушения ритма сердцебиения являются
кардиологические нарушения, при которых наблюдается изменение структуры сердца,
например, гипотрофия, ишемия, деструкция и другие. Поэтому аритмия зачастую
становится следствием возникновения других заболеваний:
- ИБС;
- кардиальная миопатия;
- воспалительных процессов;
- пролапс митрального клапана;
- врожденных и приобретенных пороков сердца.
Некоторые лекарства также способны приводить к нарушениям
ритма сокращения сердца разной степени выраженности. Подобным действием
отличаются:
- сердечные гликозиды;
- мочегонные препараты;
- симпатомиметики и др.
Иногда к аритмии приводит дефицит или избыток определенных
веществ в организме, в частности калия, магния. Никотин, алкоголь и
наркотические вещества также оказывают весьма пагубное воздействие на состояние
сосудов и сердца, поэтому при наличии пристрастия к ним аритмия, как и другие
кардиологические патологии, возникают значительно чаще.
Сегодня аритмия диагностируется и у взрослых, и у детей,
причем с каждым годом все чаще. Главным образом, увеличение частоты случаев
возникновения заболевания кроется в изменении условий современной жизни и
нарастании количества и выраженности факторов риска, одновременно
воздействующих на человека.

Способствуют нарушению сердечного ритма:
- Наследственная предрасположенность – наличие врожденных аномалий развития является весомым фактором, значительно повышающим риск развития аритмии, а некоторые виды, к примеру, синдром Вольфа-Паркинсона-Уайта, наследуются детьми от родителей.
- Заболевания щитовидной железы – вырабатываемые щитовидной железой гормоны оказывают непосредственное влияние на скорость протекания обменных процессов в организме. Они могут как замедлять, так и ускорять их, что становится причиной повышения или сокращения ЧСС.
- Гипертония – увеличение артериального давления провоцирует развитие ИБС, при которой отмирает часть клеток миокарда. Это соответственно может вызывать развитие аритмии.
- Гипогликемия – снижение уровня сахара (глюкозы) в крови приводит к расстройству сердечной деятельности.
- Ожирение – является одним из важных факторов развития артериальной гипертензии, наличие которой приводит к аритмии. Кроме того, наличие лишнего веса провоцирует увеличение нагрузки на сердце, что еще более усугубляет ситуацию.
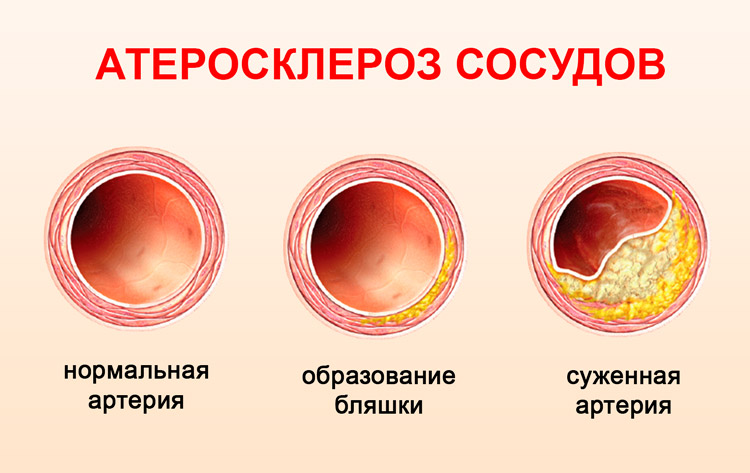
- Повышение уровня холестерина и атеросклероз – отрицательно сказывается на состоянии кровеносных сосудов, сужает их просвет и провоцирует развитие гипертонии, ИБС и, как следствие аритмии.
- Железодефицитная анемия – дефицит железа становится причиной того, что многие клетки человеческого тела испытывают нехватку кислорода. Это со временем может приводить к нарушениям сердечного ритма.
- Нарушения гормонального фона – чаще всего аритмия становится следствием климактерических изменений.
- Остеохондроз – изменение высоты межпозвоночных дисков может приводить к ущемлению нервных волокон. В результате передача импульсов по ним ухудшается, что приводит к нарушениям иннервации сердца и аритмии.
Тем не менее не всегда изменение ЧСС является признаком
патологии. Существуют физиологические факторы, способствующие кратковременному
увеличению или уменьшению частоты сердечных сокращений. Это:
- Кратковременные или длительные стрессовые
ситуации. Переживания провоцируют выброс в кровь катехоламинов и кортизола, что
приводит к активизации всех система организма и его перегрузке. Поэтому
подобное не может не отразиться на качестве работы сердца. У здорового человека
наблюдается увеличение частоты сердечных сокращений (тахикардия), что бесследно
проходит спустя несколько минут после окончания действия отрицательно влияющего
фактора. Но при наличии других кардиологических заболеваний этого бывает
достаточно для развития инфаркта миокарда или инсульта. - Неадекватно большая физическая нагрузка для
конкретного человека. При выполнении слишком тяжелой физической работы, к
которой организм не готов, наблюдается повышенная стимуляция структур сердца,
что приводит сначала к ускорению его работы, а затем замедлению. У физически
неподготовленных людей подобное может привести к кардиогенному шоку. - Интоксикация. Употребление алкоголя,
психостимулирующих веществ, солей тяжелых металлов, передозировка определенными
кардиологическими препаратами отрицательно влияет на состояние сосудов и сердечный
ритм. - Дефицит или избыток жидкости в организме.
Изменение реологических свойств крови может приводить к нарушениям сердечного
ритма разной степени выраженности.