Синусовая брадикардия лечение народными средствами
Содержание:
- Когда необходима операция?
- Операция
- Терапия болезни
- Рецепты народной медицины
- Первая помощь
- Лечение синусоидальной брадикардии
- Диагностика брадикардии
- Клинические рекомендации
- Брадикардия сердца
- Профилактические меры от брадикардии
- Лечение синусовой брадикардии
- Причины возникновения
- Последующее лечение
- Факторы, вызывающие снижение сердечного ритма
- Симптомы брадикардии
- Лечение нейрогенной брадикардии
- Профилактика брадикардии
- Народные методики лечения
- Аритмия сердца: что это такое?
Когда необходима операция?
Для адекватного лечения рассматриваемого недуга доктору нужно определить причину его возникновения. При отсутствии у пациента болезней сердечнососудистой системы, при незначительности проявляемых симптомов брадикардия не нуждается в особом лечении. Если в анамнезе больного имеется болезнь, на фоне которой развилась брадикардия, лечение следует начинать с ликвидации основного недуга.
Медикаментозная терапия будет зависеть от степени тяжести брадикардии, ее характеристик:
при выраженном течении болезни используют инъекции атропина внутривенно. Доза препарата должна составлять 0.5 мг. Если есть надобность, дублируют использование атропина через некоторый промежуток времени. Данный препарат актуально использовать при умеренной брадикардии, которая диагностируется на фоне нарушенного кровообращения
У тех пациентов, которые перенесли инфаркт миокарда, использование атропина производится под особым вниманием доктора: может возникнуть тахикардия, что увеличит объемы повреждений. Если имел место быть факт пересадки сердца в прошлом, использование атропина не является актуальным
Помощь от препарата будет минимальной, риск возникновения отрицательных явлений — велик;
если в ходе мониторинга установлен факт временной остановки дыхания, больному дают бета-адреностимулятор изопреналина (капельно). Указанный препарат стимулирует работоспособность миокарда;
при возникновении брадикардии на фоне приема бета-адреноблокаторов, медикаментов, которые способствуют вымыванию кальция, пациенту назначают глюкагон. Посредством этого лекарства, что по своей сути является аналогом бета-адреноблокаторов, можно наладить сердечный ритм. Доза глюкагона будет зависеть от степени интоксикации антагонистами кальция.
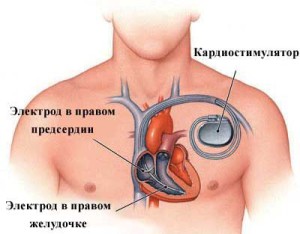 Операционное лечение данного вида недуга связано с имплантацией кардиостимулятора, который будет контролировать сокращение сердечной мышцы. Данное устройство комплектуется генератором электроимпульсов, электродами, микрокомпьютером. Благодаря последней детали, реально подобрать индивидуальную программу для каждого пациента: установить периодичность сердечных сокращений, продолжительность, силу импульса, иные детали его функционирования.
Операционное лечение данного вида недуга связано с имплантацией кардиостимулятора, который будет контролировать сокращение сердечной мышцы. Данное устройство комплектуется генератором электроимпульсов, электродами, микрокомпьютером. Благодаря последней детали, реально подобрать индивидуальную программу для каждого пациента: установить периодичность сердечных сокращений, продолжительность, силу импульса, иные детали его функционирования.
Применять имплантацию кардиостимулятора при брадикардии рекомендуется в таких случаях:
- у пациента имеют место быть регулярные кратковременные обмороки;
- рассматриваемый недуг сочетается с приступами тахикардии, что запрещает использование ряда показательных для брадикардии препаратов;
- имееет место быть сердечная недостаточность, что носит хроническую форму/прогрессирует;
- медикаментозное лечение не было плодотворным;
- брадикардия была спровоцирована приемом лекарственных средств, исключить которые нельзя. Это связано с наличием дополнительной сердечной болезни, чье проявление купируются благодаря приему этих самых препаратов. Консервативное лечение здесь не даст результатов;
- имеют место быть тромбоэмболические обострения.
https://youtube.com/watch?v=wDwJSJRyzOU
Рассматриваемая операция имеет такой алгоритм:
- Пациенту дают наркоз, после чего он засыпает. На время всей манипуляции оперируемый будет находиться в состоянии сна, болезненные ощущения не будут актуальны для него.
- Внедрение электродов в правый желудочек/предсердие производится через вены. Для этих целей хирург производит надрез в районе ключицы. Доктор контролирует этот процесс внедрения при помощи рентгеновского аппарата. Современная медицина предлагает два вида кардиостимуляторов: одно-, двухкамерные. Последний вид устройств более популярен, охватывает сразу две камеры сердца: желудочек, предсердие.
- Прослеживаются параметры функционирования разнообразных участков сердца. Предпочтение для подключения электрода будет отдано области, где зафиксировано минимальное сопротивление.
- Имплантация стимулятора осуществляется через кожный покров после его соединения с электродами. Вариаций размещения блока несколько: под ключицей, в поверхностном жировом слое; в брюшную полость. Последний случай актуальный при фиксировании электрода на сердечной мышце.
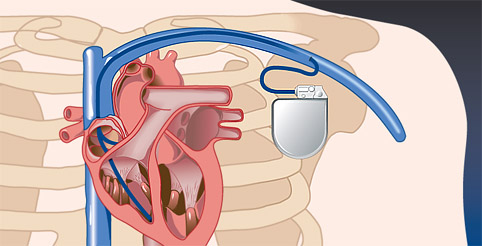
Указанная манипуляция длится 50-60 минут, после чего пациента переводят в палату, где он должен лежать на спине два часа. На этот период движения (особенно левой руки) следует минимизировать. Пребывание в госпитале ограничивается 5 днями.
Через 2 месяца наступает полное выздоровление. Менять кардиостимулятор следует каждые пять лет — это напрямую связано с функционированием батареи устройства, которая обеспечивает его работоспособность.
Операция
К хирургическому лечению при брадикардии прибегают очень редко и лишь в тех случаях, когда снижение ЧСС существенно влияет на гемодинамику. Место и характер оперативного вмешательства определяются причиной, вызвавшей брадикардию. При врожденных аномалиях в развитии сердечных тканей хирургическая коррекция делается по мере возможностей еще в детстве, чтобы обеспечить нормальный рост и развитие ребенка.
В некоторых случаях имеет место выраженная постоянная брадикардия, которая ведет к сердечной недостаточности, но ее причина неизвестна либо ее нельзя устранить. В этих случаях хирургическое лечение будет заключаться в имплантации специального кардиостимулятора. Этот аппарат самостоятельно вырабатывает электрические импульсы и доставляет их в нужные точки миокарда. Таким образом, более низкий ритм синусового узла будет подавлен, а сердце начнет нормально перекачивать кровь. В наши дни существует множество различных типов кардиостимуляторов, которые помогают полностью восстановить трудоспособность и устранить все симптомы, связанные с нарушением сердечного ритма. В каждом конкретном случае модель кардиостимулятора подбирают индивидуально исходя из степени нарушения кровообращения и причин, вызвавших брадикардию.
Терапия болезни
Существует немало способов нетрадиционной медицины, которые способствуют нормализации работы сердца и поддержанию ее в норме. Эффективным считается лечение, применяемое по таким рецептам:
- Трава тысячелистника. Берут 2 ст. л лекарственного растения, заливают 1 ст. кипятка и выдерживают около 15 минут на водяной бане. Затем еще настаивают в течение часа. Готовый отвар принимают порциями — по 1 ст. л., не менее 3-х раз в день. Курс составляет полтора месяца.
- Плоды боярышника. Для лечения брадикардии используют настойку из ягод этого кустарника. Для ее приготовления берут 10 гр высушенных ягод и 100 гр чистого спирта. Соединяют ингредиенты в стеклянной емкости с плотной крышкой и оставляют настаиваться (10 дней). После того как средство будет готово, его употребляют 3 раза в сутки, растворяя 10 капель настойки в 1 ст. л воды. Чтобы усилить эффект, можно соединить настойку боярышника с настойкой валерианы. Принимать по той же схеме, но увеличив разовую дозу до 30 капель.
- Зелень хвои. Лечение брадикардии в домашних условиях возможно и при помощи молодой хвои, которую применяют для изготовления настойки. Используют не только иголки, но и верхушки веточек. Зелень хвои в количестве 50 гр соединяют с 300 гр водки или спирта, плотно закрывают и выдерживают в темном месте на протяжении 2-х недель. После приготовления принимают по 15 капель 3 раза в день. Из молодой хвои делают и отвар, укрепляющий сердце. Потребуется 2 ст. л иголок и верхушек и 1 стакан крутого кипятка. Настаивают в термосе не менее 10 часов и пьют по 1 ст. л. в утреннее, обеденное и вечернее время.
- Церковный «Кагор». Вино справляется со многими недугами, в том числе и с сердечными. Для приготовления лекарственного средства, этот напиток в количестве 1 л заливают в эмалированную емкость и кипятят на медленном огне 10 минут. После этого всыпают в вино семена укропа в количестве 50 гр и снова кипятят в течение 10 минут. Готовую жидкость переливают в стеклянную тару, остужают и помещают в холодильник. Пьют перед употреблением пищи, 3 раза в день по 1 ст. л. Курс терапии — 2 недели, по истечении которых выдерживают перерыв 10 дней и повторяют лечение.
- Чеснок, лимон и мед. Эти три компонента в сочетании очень положительно воздействуют на сердечно-сосудистую систему и устраняют симптомы брадикардии. Готовят средство по рецепту: лимоны (10 шт) заливают кипятком, который сливают через 1 минуту. Из каждого цитруса выжимают сок и соединяют с чесночной кашицей (10 головок) и пчелиным жидким медом (1 л). Перемешав и поместив смесь в стеклянную банку, ее оставляют в темном и прохладном месте на 10 дней. Употребляют по 4 ч. л перед едой 1 раз в день, не запивая. Курс лечения — 3 месяца.
Прежде чем приступить к лечению заболевания, нужно посетить кардиолога, который постановит точный диагноз.
Поскольку брадикардия является симптомом сердечных заболеваний, то для ее излечения необходимо принимать профилактические меры, направленные на укрепление сердца:
- Следить за уровнем холестерина в крови, не допуская его повышения.
- Употреблять в пищу только низкокалорийные продукты.
- Отказаться от курения и алкоголя.
- Выполнять кардиоупражнения.
- Принимать приписанные медикаментозные препараты.
- Регулярно осматриваться у специалиста.
Лечение брадикардии в домашних условиях будет успешным при условии соблюдения рекомендуемых профилактических мер и применении народных средств, поддерживающих и нормализующих функционирование сердечно-сосудистой системы.
Рецепты народной медицины
Как снять аритмию в домашних условиях? Для этого пригодятся следующие рецепты народной медицины, благодаря которым можно быстро избавиться от неприятных симптомов, стабилизировать частоту сердечного ритма и повысить уровень естественных защитных сил организма:
- Свежевыжатый сок из редьки, моркови и свеклы, смешанный в равных пропорциях, принимается ежедневно в первой половине суток. Регулярное употребление подобного средства значительно улучшает общее состояние при всех разновидностях аритмии.
- Цедра лимона с инжиром позволяет понизить интенсивность сердцебиения.
- Отвар из высушенных частей перечной мяты представляет собой весьма универсальный рецепт, спасающий от различных форм тахикардии. Пить его необходимо каждый день на протяжении длительного времени незадолго до первого приема пищи.
Хорошими терапевтическими свойствами обладают: боярышник кроваво-красный, пустырник, свекольный сок с добавлением меда, календула, мелисса, валериана, шишки хмеля, багульник, наперстянка, цветы василька и спаржа. Для взрослых и детей, страдающих от аритмии, весьма полезно будет разнообразить собственный рацион продуктами, богатыми магнием и калием (бананами, гречневой крупой, овсянкой, сухофруктами, молодым картофелем и орехами). Употреблять пищу предпочтительней всего, деля ее на небольшие порции. В противном случае переполненный желудок вызывает раздражение блуждающего нерва, который оказывает давление непосредственно на синусовый узел.
Первая помощь
При резком снижении пульса при брадикардии, когда человек находится в состоянии близком к обмороку или потерял сознание, ему должна быть оказана первая помощь, которая заключается в следующем:
Если больной упал на пол, то его необходимо перевернуть на спину, приподнять ноги, положив под них диванный валик или подушку. Такое положение желательно сохранить до приезда медиков, вызов которых откладывать нельзя. Человека, находящегося в сознании надо также уложить на ровную поверхность и приподнять его ноги.
Освободить дыхание, расстегнув верхнюю пуговицу рубашки и ослабив ремень.
При потере сознания, попытаться привести человека в чувство, похлопав его по щекам. Если это не помогает, сбрызнуть лицо водой.
При глубоком обмороке привести человека в чувство может вдыхание средств с резким запахом (уксус, нашатырный спирт)
Однако следует помнить, что с нашатырем (да и с уксусом) нужно обращаться очень осторожно, поскольку близко поднесенный к носовым ходам, он может вызвать резкий бронхоспазм вплоть до остановки дыхания.
Если обморок затягивается, и ни одно из перечисленных выше средств не помогает, следует позаботиться, чтобы не произошло переохлаждение больного. Для этого его тело обкладывают грелками с теплой водой.
После возвращения больного в сознание, нужно измерить его пульс.
Если вы знаете, какие лекарства он употребляет, то надо дать ему его выпить.
Приехавшей бригаде скорой помощи необходимо в деталях рассказать обо всех произведенных действиях.
Даже имея навыки введения инъекций, лучше не заниматься лечением самостоятельно
Такие препараты, как мезатон, атропин, вызывающие повышение пульса, вряд ли могут присутствовать в домашней аптечке каждого человека, их отпускают только по рецепту. Однако в случае длительного течения заболевания больному их все же иной раз назначают, предварительно информируя родственников о мерах предосторожности.
Лечение синусоидальной брадикардии
В начале приступа оказывается доврачебная помощь в виде проведения несложной физической зарядки, приготовления крепкого чая или кофе, приема теплой ножной ванны. В некоторых случаях принимают капли Зеленина, но лучше подобные и другие препараты согласовывать с лечащим врачом. В случае тяжелого течения болезни совершается вызов скорой помощи и до ее прибытия больного желательно уложить на горизонтальную поверхность с поднятием ног и их укутыванием одеялом. При потере сознания нужно привести человека в чувство с помощью нашатырного спирта, холодной воды. Медицинской бригадой по прибытии вводится, как правило, атропин, изопреналин, глюкагон.
https://youtube.com/watch?v=k-aAqqCiwu8
Диагностика брадикардии
При сборе анамнеза лечащий врач не только измеряет частоту пульса и давление. Он интересуется возрастом пациента, наследственными или генетическими факторами, эмоциональным и физическим состоянием. Назначается электрокардиография — специальный метод диагностического обследования, проводящийся в условиях стационара, позволяющий определить форму заболевания.
Показания электрокардиографа необходимо фиксировать с определенными промежутками времени на протяжении суток. Это поможет врачу выявить причины, провоцирующие понижение пульса, а также определить другие сердечные патологии.
Если подобное обследование не выявило причины заболевания, назначается пищеводное электрофизиологическое обследование, определяющее точный характер брадикардии.
Клинические рекомендации
Существует ряд рекомендаций, которые помогут полноценно жить с заболеванием и минимизировать количество приступов:

- регулярно принимать витамины для поддержания здоровья сердца;
- ограничить жирную пищу в рационе;
- заниматься легкими физическими нагрузками для тренировки сердца: плаванием, ходьбой;
- четко знать необходимые дозы препаратов и всегда иметь лекарства при себе;
- регулярно проходить обследования у кардиолога;
- сохранять спокойствие в стрессовых ситуациях.
Необходимо также строго контролировать ЧСС и давление, записывать все показатели в дневник и отмечать самочувствие. Эта информация поможет врачу построить правильную тактику лечения.
Брадикардия сердца
Сама брадикардия является верхушкой айсберга причин ее вызывающих. Что для одних людей является нормальным, то для других – смертельно опасным. Так спортсмен, с хорошо тренированной мышцей сердца, адаптированный к высоким нагрузкам, которые для него, ввиду их постоянства, представляют нормальный ритм жизни, в покое не нуждается в большом поступлении кислорода в кровь – сердце бьется медленно. Новорожденный же ребенок испытывает колоссальные нагрузки, связанные с адаптацией к внешнему миру, усиленным ростом органов и тканей, поэтому замедление ритма сердца вызывает у его мамы беспокойство и панику. По крайней мере, должно вызывать.
Днем обычно все мы выполняем ту или иную нагрузку, нагружая тем самым сердце работой. Даже, когда кажется, что просто сидим за столом, физически не двигаясь – удерживать тело в определенной позе это тоже работа. Умственная, эмоциональная работа иногда ничуть не меньше по напряжению, чем физическая. И только ночью организм полноценно расслабляется, наступает «царство вагуса» и ритм сердца замедляется. Возможно, что он замедлится в пределах 50-55 ударов. Брадикардия при этом не будет проявлением или симптомом какого-либо заболевания – это норма. Поэтому брадикардия, в зависимости от ситуации, может носить как абсолютный, так и относительный, характер.
Рассматривая важнейшую функцию сердца – способность сокращаться в заданном режиме (автоматизм), а именно за счет нее сердце работает с той или иной частотой, необходимо кратко напомнить о проводящей системе сердца. Проводящая система, или местная электростанция, способна генерировать импульсы с такой частотой, которая в данный момент необходима для адекватной работы организма. На любом серьезном предприятии должен быть директор и его заместители. И здесь все также. Первый центр автоматизма, задающий ритм и подавляющий своим напором всех остальных – это синоаурикулярный узел (CA- узел). Спрятан он в правом предсердии и запускает свои импульсы по специальным дорожкам. Впрочем, теорий на этот счет достаточно много. Сколько путей и есть ли они или импульс диффузно распространяется, ответ, в данном случае не так важен
Важно то, что импульсов так много, что они подавляют любую активность нижележащих клеток. Природа, моделируя наше сердце, позаботилась о том, что при отказе одного водителя ритма, будут работать другие, а генерировать импульс может любая мышечная клетка сердца
CA- узел генерирует импульсы с частотой от 60 в минуту. При повышенной потребности в кислороде организм дает сигналы, и наш «директор» начинает работать быстрее. Или наоборот – внешние сигналы провоцируют его работать не так часто. Когда внешняя регуляция не так совершенна – CA- узел работает не регулярно, то часто, то медленно (аритмично). Это характерно для детей и подростков.
Когда CA-узлел не может больше выполнять свою функцию, его роль берут на себя AV-узел и пучок Гиса. Так как они не такие мощные, то и импульсы из них будут исходить с меньшей частотой, т.е. практически всегда будет брадикардия сердца. Практически всегда, потому что при физических нагрузках или воздействии лекарств ритм может участиться. Рассмотрим причины возникновения брадикардии более подробно.
Профилактические меры от брадикардии
Главной причиной появления брадикардии можно считать слабость сердечной мышцы. Миокард теряет тонус из-за нехватки магния, калия, кальция, мононенасыщенных жиров. Чтобы заболевание предотвратить, нужно включать в рацион:
- кисломолочные продукты,
- жирную рыбу,
- цитрусовые,
- овощи,
- зелень,
- бахчевые культуры,
- томаты,
- бананы,
- орехи и сухофрукты,
- говяжью печень,
- семена подсолнечника и тыквы.
В процессе лечения стоит исключить из рациона:
- кондитерские изделия,
- копчености,
- консервированное мясо и рыбу,
- газированную воду,
- фаст фуд.
Желательно меньше потреблять соли, но при этом нельзя забывать о достаточном потреблении воды. В день нужно выпивать не менее 2 л чистой негазированной воды. Если кардиолог рекомендует, то на ранних стадиях брадикардии можно заниматься плаванием, бегом в умеренном темпе, настольным теннисом, ходьбой.
Лечение синусовой брадикардии
Редко возникающая брадикардия не требует специфического лечения. Уменьшить проявления заболевания могут помочь такие действия, как прием теплой ванны, заваренный крепкий кофе или чай, выполнение специальных физических упражнений (ходьба по лестнице, пробежка или прогулка на свежем воздухе). При брадикардии человек может потерять сознание и тогда нужно проводить искусственное дыхание и непрямой массаж сердца до приезда скорой помощи. Часто возникающая аритмия требует медикаментозного лечения, которое назначается кардиологом. Если оно не дает результатов, тогда имплантируется кардиостимулятор.
Причины возникновения
Всего две основных причины сердечной брадикардии – физиологическая и патологическая. К первой относят:
- брадикардию, регистрирующуюся у тренированных людей, спортсменов. Обычная, бытовая нагрузка не является для них чем-то запредельным, организм начинает подавать сигналы о потребности в большей частоте только при экстремальных нагрузках, тогда и повышается частота сокращений сердца;
- сюда же можно отнести синусовую брадиаритмию детей и подростков;
- врожденную полную AV-блокаду;
- идеопатическую брадикардию.
Пульс при брадикардии, в этих случаях, обязательно возрастет при физической нагрузке, а при синусовой брадиаритмии станет при этом еще и правильным.
К патологической форме брадикардий относят состояния, возникшие из-за:
- поражения головного мозга и/или периферической нервной системы;
- нарушения работы эндокринных желез (например, при гипотиреозе);
- травмы (описан случай пулевого ранения сердца с поражением пучка Гиса);
- ХИБС (хроническая ишемическая болезнь сердца);
- CCCУ (синдром слабости синоаурикулярного узла);
- синоаурикулярной блокады;
- ареста синоаурикулярного узла;
- блокад на уровне AV- узла;
- полной поперечной блокады;
- нарушения ритма по типу мерцательной аритмии (брадиформа) или синдрома Фредерика (сочетание мерцательной аритмии и полной AV блокады);
- передозировке различными лекарствами, в основном противоаритмическими;
- отравления различными кардиотропными ядами и веществами;
- инфаркта сердечной мышцы;
- терминальной формы почечной, печеночной недостаточности;
- электролитных нарушений (избыток калия и/или кальция в крови).
Брадикардия может быть рефлекторной, при воздействии или стимуляции, например, каротидного синуса (при купировании приступа тахикардии или когда нечаянно туго затянем галстук на шее, или оденем тугой воротничок и т.д.), при надавливании на глазные яблоки (используется также при купировании приступа тахикардии).
Брадикардия может быть одним из побочных действий терапии, например при назначении Бета-блокаторов больным ХИБС или с различными нарушениями ритма, пульс может снижаться до 55 ударов в минуту. По уровню частоты сокращений сердца подбирают дозу препарата, не допуская снижения пульса ниже 55 уд. в минуту.
Анализируя причины можно выделить их в три группы:
- Импульс не может вырабатываться с нужной частотой и возбуждать клетки к сокращению;
- Сам импульс вырабатывается с хорошей частотой, а вот в проведении его к клеткам есть препятствия;
- Внешние влияния на сердце не дают полноценно и часто генерировать импульс.
Последующее лечение
Прежде чем предпринимать дальнейшие шаги, нужно определить причину сбоя сердечного ритма. Отказ от каких-то лекарств или лечение сопутствующих заболеваний играет ключевую роль в борьбе с брадикардией. Для этого в больнице проводятся диагностические процедуры.
Если причину выявить не получилось или нужно срочно принимать меры, в стационаре может быть предоставлено медикаментозное лечение или хирургическое вмешательство.
Медикаментозное лечение
Включает в себя введение препаратов атропина. Под контролем врача, если через время пульс не восстанавливается, допустимо ввести 2-3 дозы этого препарата. Могут быть назначены также препараты на основе кофеина. Они имеют краткосрочное действие, их назначают только для того, чтобы снять симптомы в конкретный момент времени. Если была остановка дыхания, врач может назначить капельное введение изопреналина, чтобы стимулировать работу миокарда.
Если брадикардия сочетается с тахикардией (это свойственно для мерцательной аритмии), подбирается другое лечение, направленное на устранение аритмии. Это может быть Гутрон или Кардиодарон. Эти препараты противопоказаны, если понижение пульса вызвано сбоями в работе синусового узла.

Хирургическое вмешательство
Подразумевает установку кардиостимулятора. Ее рекомендуют при упорной брадикардии, которая сопровождается обмороками и не поддаётся консервативному лечению.
Другой случай — когда слишком резкий пульс сменяется слишком частым (тахи- + брадикардия). Это исключает приём некоторых препаратов, которые могут помочь при брадикардии.
Кроме того, установку кардиостимулятора рекомендуют всем достигшим 60 лет пациентам. В этом возрасте происходят изменения сосудов сердца, которые слабо поддаются лечению и вызывают слабость синусового узла.
У новорождённых брадикардия может быть симптомом порока сердца. В этом случае хирургическое вмешательство может быть направлено на устранение порока.
Факторы, вызывающие снижение сердечного ритма
Физиологическая брадикардия может присутствовать у здоровых людей, например, во время сна. Часто замедление ритма отмечается у спортсменов, что объясняется натренированностью сердечной мышцы, позволяющей обеспечивать организм кислородом без усилий. Это считается нормой.
Нарушение ритма может возникнуть вследствие непосредственного поражения сердечной ткани или на фоне заболеваний внутренних органов и систем. Факторы, способствующие развитию брадикардии:
- кардиологические заболевания;
- нарушения со стороны нервной системы;
- эндокринные заболевания;
- болезни внутренних органов – почечная и печеночная недостаточность, язвенная болезнь, гастрит;
- передозировка лекарственных средств;
- патологические процессы в организме – алкоголизм, инфекционные заболевания.
Симптомы брадикардии
Брадикардия выражается в проявлении следующей симптоматики:
- Уменьшение частоты пульса приводит к потере сознание или к возникновению головокружения;
- Брадикардия может стать причиной развития артериальной гипертензии или нестабильно меняющегося артериального давления, которые плохо поддаются лечению;
- Появляется быстрая утомляемость, особенно от физических нагрузок;
- Нарушенное кровообращение по большому и малому кругу при постоянной или приходящей брадикардии; при этом лечение данного заболевания консервативными методами не дает эффекта;
- В сочетании с замедленными ритмами сердца возникает стенокардия напряжения и покоя – при этом, как правило, отсутствуют зафиксированные поражения коронарных артерий;
- Снижение ритмов сердца может привести к инвалидности, заболевание не поддается консервативному терапевтическому вмешательству.
Диагностика брадикардии
Для установления диагноза «брадикардия» требуется сделать электрокардиограмму, холтеровское мониторирование ЭКГ. После первичного осмотра пациента и беседы с ним доктор должен назначить дополнительные исследования, которые конкретизируют диагноз и помогут выработать верные способы борьбы с болезнью.
Лечение нейрогенной брадикардии
Выраженность клинической картины заболевания лежит в основе выбора тактики лечения. Если возможно купирование приступа медикаментами, тогда используется изадрин, алупент, атропин. У некоторых больных имеется непереносимость указанных лекарств, тогда применяется эфедрин. В крайних случаях, когда невозможно медикаментозное лечение, либо его проведение оказалось неэффективным, применяют хирургическое воздействие. Зачастую имплантируется кардиостимулятор, после чего при необходимости приписываются подходящие медикаменты.
https://youtube.com/watch?v=ubVpQpAgsuA
Профилактика брадикардии
Профилактика брадикардии связана с общей профилактикой сердечно-сосудистых заболеваний. Люди с проблемами сердца должны следовать следующим рекомендациям:
- необходимы физическая активность,
- здоровое питание,
- поддержание нормального веса,
- контроль холестерина и давления,
- отказ от курения,
- ограничение потребление алкоголя.
Следует также избегать стрессовых ситуаций, это крайне негативно сказывается на сердце. Каждый день необходимо достаточное количество сна и потребление полезных продуктов. Ваша сердечно-сосудистая система скажет вам «спасибо», если вы исключите из своего рациона свиной жир, жирные сыры, мучные и жареные продукты.
Автор статьи: Валерий Викторов, «Портал Московская медицина»
Отказ от ответственности: Информация, представленная в этой статье про лечение брадикардии народными средствами, предназначена только для информирования читателя. Она не может быть заменой для консультации профессиональным медицинским работником.
Народные методики лечения
К примеру, народные средства на основе кислых ягод либо лимона, при брадикардии иногда провоцируют рост кислотности желудочного сока, что может вызвать недомогание со стороны желудочно-кишечного тракта. Когда ощущается болезненность в печени, животе, появляется аллергическая реакция – нужно сделать перерыв и пройти дополнительное обследование. Не повредит консультация врача и кардиограмма.
Домашние методы лечения:
- Коньяк или бренди. От этого недуга неплохо помогает хороший алкогольный напиток, дозировка – не более двадцати пяти миллилитров. Метод полезен в том случае, если частота сердечных сокращений меньше 40 ударов в минуту.
- Настой тысячелистника – лучшее средство от брадикардии. Помогает ускорить пульс благодаря усилению секреции печени, улучшению аппетита, заметной активации нервной системы. Понадобится 200 миллилитров горячей воды и 15 грамм сушеной травы. Кипятить на паровой бане в течение 15 м, настоять и процедить. Принимать за двадцать минут до трапезы трижды в день, по 1 столовой ложке. Совет кардиолога: нужно правильно питаться, в рационе должно присутствовать достаточно углеводов, их много в сухофруктах и кашах. Тогда терапия будет успешной.
- Орехи от брадикардии. Порубить 0,5 кг орехов грецких, смешать с 250 г сахара и 50 мл масла кунжутных семян. Четыре лимона разрезать на несколько частей, залить литром крутого кипятка. Перелить это к орехам, смешать. Принимать три раза в сутки по столовой ложке до принятия пищи. Курс терапии длится до полного выздоровления. Чтобы брадикардия прошла быстро и без последствий, в рацион вводят оливковое и льняное масло, пыльцу, молочко маточное, водоросли, а также рыбий жир.
- Успокаивающий массаж перед сном. Место обработки – левая рука от предплечья к ладони, используя оливковое масло. Длительность воздействия – 15 минут. Можно массировать область от копчика к шее.
- Настойка веток сосны. Нормализует сердечный ритм при острой брадикардии. Понадобится 300 миллилитров водки и 100 грамм верхушек сосны. Последние измельчить, залить спиртом, десять дней держать в темном месте. Употреблять по 10 капель, запивая водой, трижды в сутки до еды.
Пользуясь советами народной медицины, не забывайте посещать врача для консультации и контроля за своим здоровьем.
Аритмия сердца: что это такое?
В норме количество ударов в минуту сердца здорового человека варьируется в диапазоне от 60 до 90 ударов. Спортсмены и люди пожилого возраста обыкновенно обладают редким пульсом, дети и подростки – более частым. Брадикардия диагностируется в случаях, когда показатели пульсации находятся ниже отметки в 60 ударов в минуту. Под тахикардией понимают сердцебиение от 100 ударов и выше. Пароксизмальная разновидность характеризуется резким началом приступа и высокой частотой сердечного ритма более 145 ударов в минуту. Чтобы установить точную форму патологии, необходимо сделать ЭКГ и сдать ряд дополнительных анализов.
Тахикардия чаще всего бывает спровоцирована:
- ишемической болезнью;
- наследственными факторами;
- дистрофией и другими аномалиями миокарда;
- пороками сердца;
- кардиомиопатией;
- атеросклерозом;
- инфарктом.
Нарушения частоты сокращений сердечной мышцы нередко возникают по причине перенесенных хирургических операций, бесконтрольного приема фармацевтических препаратов, патологических отклонений в работе эндокринной и нервной систем, гормонального дисбаланса, ожирения и различных заболеваний внутренних органов. В группе повышенного риска находятся люди, регулярно подвергающиеся физическому либо умственному перенапряжению, а также злоупотребляющие алкоголем и напитками с высоким содержанием кофеина.