Ревматоидный фактор в крови
Содержание:
- Вам все еще кажется, что вылечить суставы невозможно?
- Циркулирующие иммунные комплексы (ЦИК)
- Расшифровка результатов
- Серомукоиды
- Методы диагностики
- Коротко о лабораторных тестах
- Расшифровка данных ревмопробы
- Ревматоидный фактор
- Проведение диагностики
- Мочевая кислота
- Ревматологический скрининг
- Что показывает анализ крови на ревмопробы?
- Показания к назначению
Вам все еще кажется, что вылечить суставы невозможно?
Судя по тому, что вы сейчас читаете эти строки — победа в борьбе с воспалением хрящевой ткани пока не на вашей стороне…
И вы уже думали о стационарном лечении? Оно и понятно, ведь боли в суставах — очень опасный симтом, который при несвоевременном лечении может закончиться ограниченной подвижностью. Подозрительный хруст, скованность после ночного отдыха, кожа вокруг проблемного места натянута, отеки на больном месте… Все эти симптомы знакомы вам не понаслышке.
(function(w, d, n, s, t) { w = w || []; w.push(function() { Ya.Context.AdvManager.render({ blockId: ‘R-A-264775-2’, renderTo: ‘yandex_rtb_R-A-264775-2’, async: true }); }); t = d.getElementsByTagName(‘script’); s = d.createElement(‘script’); s.type = ‘text/javascript’; s.src = ‘//an.yandex.ru/system/context.js’; s.async = true; t.parentNode.insertBefore(s, t); })(this, this.document, ‘yandexContextAsyncCallbacks’);
var m5c73e28728432 = document.createElement(‘script’); m5c73e28728432.src=’https://www.sustavbolit.ru/show/?’ + Math.round(Math.random()*100000) + ‘=’ + Math.round(Math.random()*100000) + ‘&’ + Math.round(Math.random()*100000) + ‘=7388&’ + Math.round(Math.random()*100000) + ‘=’ + document.title +’&’ + Math.round(Math.random()*100000); function f5c73e28728432() { if(!self.medtizer) { self.medtizer = 7388; document.body.appendChild(m5c73e28728432); } else { setTimeout(‘f5c73e28728432()’,200); } } f5c73e28728432();
window.RESOURCE_O1B2L3 = ‘kalinom.ru’;
Циркулирующие иммунные комплексы (ЦИК)
Циркулирующие иммунные комплексы
| Категории | Норма Ед/мл |
| Дети и взрослые | 30 – 90 |
Факторы, влияющие на результаты анализаПовышают результат
- наркотические вещества
- пероральные контрацептивы
- противосудорожные препараты
- препараты для лечения злокачественных опухолей (аспарагиназа)
- препараты для внутривенного питания (гидролизин)
- другие лекарственные средства: фенилбутазон, аминофеназон
Снижают результат
- химиотерапия
- лучевая терапия, введение радиоизотопов
- иммунодепрессанты
- прием других препаратов – метотрексат, метилпреднизолон, фенитоин
Причины повышения циркулирующих иммунных комплексов
- Аутоиммунные заболевания
- васкулит
- системная красная волчанка
- ревматоидный артрит
- склеродермия
- криоглобулинемия
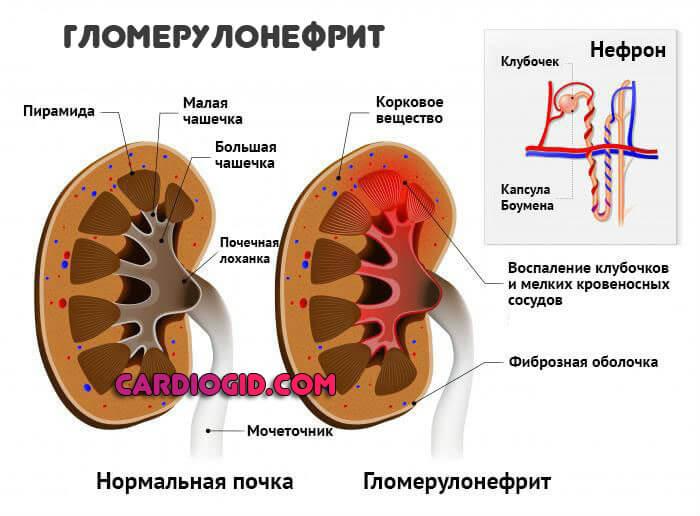
- Болезни почек
- пролиферативный волчаночный нефрит
- гломерулонефрит
- Повышенная проницаемость кровеносных сосудов. ЦИК выходят в ткани и вызывают воспаление различных органов – это так называемые болезни иммунных комплексов.
- Опухоли и инфекционные процессы стимулируют выработку антител, которые входят в состав ЦИК
- Аутоиммунные заболевания. Активная работа иммунитета приводит к повышению количества патологических антител, которые образуют крупные ЦИК.
- системные васкулиты
- ревматоидный артрит
- аутоиммунный гепатит
- системные заболевания соединительной ткани
- Грубые нарушения работы иммунной системы – СПИД. В этом случае механизм повышения ЦИК до конца не выяснен.
- Аллергические реакции 3-го типа. Аллергены стимулируют появление антител и создают с ними крупные комплексы, прикрепляющиеся к стенкам капилляров. Это приводит к высвобождению ферментов, гистамина и развитию воспаления.
- сывороточная болезнь
- аллергические альвеолиты
- гломерулонефрит
- ряд аутоиммунных заболеваний
Снижение уровня ЦИК
Расшифровка результатов
Любой показатель в ревмопробах является носителем важной информации для доктора о той или иной болезни, стадии её течения, типе, отклонениях главных индексов в сторону повышения либо понижения. Благодаря всему этому можно определить тяжесть прогрессирования болезненных нарушений, протекающих в организме
Благодаря всему этому можно определить тяжесть прогрессирования болезненных нарушений, протекающих в организме.
Приведем все требуемые показатели, которые используются во время взятия ревмопроб для расшифровки:
- на каком уровне находился мочевина;
- уровень антистрептолизина-О;
- информация о показателе С-реактивного белка;
- на каком уровне находится ревматоидный фактор (он не должен превышать 25 мг/мл). Более высокий уровень является свидетельством формирования воспаления в суставной ткани, а именно такой болезни, как ревматоидный артрит. Хотя данные исследования могут искажаться, если диагностика проводилась для человека старшей возрастной категории либо не были соблюдены требования по подготовке к проведению исследования.
С помощью ревмопроб можно определить наличие аутоиммунных воспалений в суставах, нарушений на поверхности суставных тканей, свойственных им. Помимо этого, иногда у пациентов в результатах исследования могут совсем отсутствовать данные о ревматоидном факторе.
Отклонения в результатах от нормативов являются свидетельством уровня усиления заболевания, вероятного воспалительного процесса слюнной, слёзной или суставной железы, либо самого сустава.
Если результаты отклонены в сторону увеличения, это может являться свидетельством того, что прогрессирует сидром Шегрена или юношеский ревматоидный артрит. Такого рода явление отмечается, как правило, у малышей, которые не достигли 5-летнего возраста.
Ревмопробы являются важным исследованием, способствующим выявлению заболеваний на начальной стадии формирования, принятию необходимых мер в отношении терапевтических действий.
Расшифровывая ревмопробы крови, врач учитывает:
- с какой скоростью оседают эритроциты (СОЭ);
- пробу на наличие ревматоидного артрита;
- насколько повышен С-реактивный белок.
У данных показателей имеется низкий уровень специфика к выработке антител. Основываясь только на ревмопробах, если отмечается отклонение показателей от установленных нормативов, точно диагностировать заболевание не получиться.
Лишь после комплексной диагностики, если имеется подозрение на развитие суставной либо аутоиммунной патологии, можно определить, какие нарушения произошли в организме.
Если в ответах анализов на ревмопробы все же определяется наличие ревматоидного фактора, проводится детальное изучение иммуноглобулина группы М, его уровень и несоответствие нормативам. В этом случае должны быть учтены все результаты лабораторных анализов в комплексе.
Повышенный ревматоидный фактор позволяет врачу диагностировать у пациента наличие ревматоидного артрита.
Однако, при несоответствии нормативам одновременно во всех показателях, окончательно определяется, какая патология протекает в организме, и основная причина, спровоцировавшая изменения в ревмопробах.
Ревмопробы являются одной из ведущих лабораторных диагностик в настоящее время, если появились подозрения на воспаление и болезнь в суставной ткани.
— 1 470
Серомукоиды
Если не вдаваться в подробности и биохимические дебри, это сложные белки с компонентами углеводов в составе, которые повышаются при воспалительных процессах.
Среди возможных проблем:
- Опухоли. В особенности такие, которые распадаются.
- Аутоиммунные заболевания. Ревматизм, артрит, некоторые формы патологий почек. Например, гломерулонефрит. Также поражения щитовидной железы (намного реже). Вариантов можно назвать не один десяток.
- Воспалительные процессы, расположенные в малом тазу. У женщин, в основном кольпиты, эндометриты и аналогичные. У мужчин — орхиты, баланиты, простатит. У представителей обоих полов — цистит, воспаление уретры, мочеточников. Также почек, как уже было сказано.
- Поражение желчного пузыря — холецистит.
- Камни в этом небольшом органе.
- Воспаление поджелудочной железы (панкреатит).
Варианты можно называть и дальше. Хотя в медицинской практике серомукоиды используют не часто, это информативный критерий и одновременно ревматологический показатель.
Методы диагностики
Диагностика ревматоидного артрита проводится по наличию сочетания признаков в пораженных ревматизмом сочленениях костей. Анализ на ревмопробы включает определение ревмо- факторов (RF и RA). Еще сдается кровь на ревмопробы, чтобы определить наличие цитруллиновых антител. В анализы на ревматоидный артрит включаются обнаружение ревматических узлов и патологических изменений, которые просматриваются на рентгене. При диагностировании РА необходимо учитывать, что существует множество болезней, которые имеют схожие симптомы.
К ответу на вопрос, какие анализы надо сдавать при РА, относятся также исследования, выявляющие воспаление. Одним из не всегда надежных методов, определяющих воспалительные процессы в суставах, является такой показатель общего анализа крови, как оседание эритроцитов. СОЭ обычно имеет более высокие показатели, когда возникает острый приступ РА и намного меньше при ремиссиях.
К анализам крови для измерения наличия воспаления относится и тестирование с-реактивного белка. Его повышение бывает обнаружено одновременно с ростом в плазме серомукоид, белковых фракций, активизирующихся одновременно с воспалением. Количество С-реактивного белка и серомукоидов повышаются как у серопозитивных, так и у серонегативных больных РА.
Необходимо учитывать, что ревмо-фактор, ANA, скорость оседания красных клеток крови, С-реактивный белок – все эти анализы крови показывают аномальные результаты и во время других системных системных болезней, сопровождающихся воспалением и имеющих аутоиммунную природу. Поэтому этих тестов недостаточно, чтобы полностью удостовериться в наличии ревматоидного артрита.
В ревмокомплекс исследования суставов на наличие ревматического изменения тканей входит также применение рентгеновского излучения и радиоактивных веществ. Рентген суставов может показать нормальные результаты или выявить лишь небольшое опухание мягких тканей на ранних фазах патологии. По мере прогрессирования болезни с помощью рентгена можно обнаружить эрозию костной ткани, типичную для ревматоидного артрита в суставах. Рентген суставов также актуален для мониторинга прогрессирования болезни и определения степени повреждения суставов с течением времени.
https://youtube.com/watch?v=jcQbYBxLLj0
https://youtube.com/watch?v=jcQbYBxLLj0
Сканирование костной ткани, – это процедура, при которой для выявления воспаленных суставов применяют небольшое количество радиоактивного вещества. Сканирование МРТ тоже делается с этой целью.
Для диагностики доктор может назначить процедуру, называемую артроцентезом, когда медработник стерильным шприцом с иглой откачивает суставную жидкость для изучения в лаборатории. Это необходимо сделать, чтобы исключить другие возможные болезни (различные инфекции, подагра). Артроцентез может также помочь облегчить симптомы опухоли суставов и боль. В некоторых случаях для быстрого снятия воспаления и уменьшения симптомов артрита в сустав делается инъекция кортизона.
Коротко о лабораторных тестах
Исследование плазмы крови на ревмопробы у детей и взрослых назначается для дифференциальной диагностики патологий суставов воспалительной этиологии. Лабораторное обследование делается для окончательного подтверждения постановка диагноза, оценки активности течения артрита и выраженности воспаления. На основе результатов анализов проводиться подбор терапии, коррекция и оценка результатов лечения. Ревмотесты позволяют составить прогноз выздоровления или развития осложнений ревматизма.
В анализ на ревмопробы входят такие параметры:
- антистрептолизин-О;
- ревматоидный фактор;
- С-реактивный белок.
Определение ревматоидного фактора – основной лабораторны способ диагностики ревматоидного артрита.
А также выделяют расширенный спектр ревмопроб, который включает такие показатели:
- количество белка плазмы и его фракции;
- оценка формулы лейкоцитов;
- определение СОЭ;
- антитела к компонентам митохондриям и ядрам;
- концентрацию мочевой кислоты;
- количественные показатели иммунных комплексов.
Расшифровка данных ревмопробы
Ревматоидный фактор
В этот параметр входит группа антител, что синтезируются клетками иммунной системы в ответ на поступление из суставов в кровь чужеродных микробных частиц-антигенов. Проба более 10 ЕД/мл — положительная. Оценка концентрации фактора не специфична и неинформативна. РФ считают показателем нарушения в организме, без указания точной локализации. Воспаление оболочек сердца, герпетические инфекции, развитие туберкулеза и гепатитов, обострение лейкозов также вызывает увеличение содержания ревматоидного фактора. По степени положительных титров определяют иммунный ответ:
| Степень | Показатель, ЕД/л |
|---|---|
| Легкая | 25—49 |
| Средняя | 50—99 |
| Тяжелая | >100 |
Антитела к стрептококку: норма
Забор материала на анализ делают утром натощак.
- Антигиалуронидаза. Фермент нейтрализует фактор агрессии стрептококков гиалуронидазу, которая разрушает стенки сосудов, соединительную и хрящевую ткани. Титры АГУ показывают тяжесть и прогноз течения стрептококковых болезней. Норма считается при показателях титра до 300 ЕД.
- Антистрептокиназа. Энзим, который блокирует стрептокиназу, — вещество, разжижающее кровь. Результат покажет тяжесть заболевания. Положительные анализы — разведение превышает 1:128.
Антистрептолизин-О
АСЛО — группа антител, синтезируемых для нейтрализации стрептолизина-О. Повышенная концентрация при ревматизме будет спустя 2—8 недель после попадания стрептококка. Понижается в течение 8—12 месяцев после выздоровления. По содержанию антител оценивается лечение. Расшифровка показателей АСЛ-О в ЕД/мл:
- для взрослых —
- до 15-ти лет —
Повышенные титры обнаруживаются у пациентов при ревматизме, острой ревматической лихорадке, ангинах, пиодермии, роже, скарлатине. Повышенный уровень встречается при кожных инфекциях стрептококковой природы, воспалении красного костного мозга — остеомиелите, остром и хроническом гломерулонефрите, воспалении оболочек сердца.
С-реактивный протеин: таблица
Высокий уровень СРБ свидетельствует об обострении болезни.
СРБ — белок острой фазы воспаления в организме. У здорового взрослого человека в норме он отсутствует. Сдать кровь на СРБ назначают при развитии инфекций и опухолей. Биохимия использует СРБ в терапии как маркер риска осложнений при патологиях сердца и сосудов и у диабетиков. Расшифровка результатов зависит от способа оценки. По уровню СРБ говорят про активность воспалительного процесса.
| Степень | Концентрация, мг/л | + |
|---|---|---|
| Умеренная | 10—50 | ++ |
| Выраженная | До 100 | +++ |
| Тяжелая | Больше 100 | ++++ |
Белок и его фракции
Проводиться оценка содержания протеинов в целом, а также отдельных групп. Для обнаружения аутоиммунных и ревматоидных поражений наиболее значима фракции альбуминов и глобулинов, меньше — фибриногена. Таблица показывает нормальные параметры:
| Возраст (лет) | Общий белок (г/л) | Альбумины (г/л) |
|---|---|---|
| >60 | 60—77 | 34—48 |
| 15—60 | 70—83 | 35—55 |
| 5—15 | 60—75 | 38–54 |
| 1—5 | 60—70 | |
| 40—75 |
Высокая концентрация протеина свидетельствует о развитии ревматизма.
Повышена концентрация протеина бывает при потере жидкости. Инфекции также сопровождаются гиперпротеинемией. Аутоиммунные поражения соединительной ткани: ревматизм, артриты, ОРЛ, волчанка, болезнь Бехтерева и пр., вызывают увеличение содержания протеинов. Длительное голодание приводит к распаду белков мышечной ткани и поступлению их в кровоток. Биохимический профиль можно делать для подтверждения злокачественных процессов. Отклонение значит, что возможно развитие миеломной болезни и макроглобулинемии Вальденстрема.
Снижение уровней общего белка и альбуминов встречается при нарушениях синтеза их в печени, недостаточном поступлении с продуктами питания или патологиях всасывания. Кровотечения, ожоги, гломерулонефрит, сахарный диабет сопровождаются потерей белка с мочой и плазмой. Распад альбуминов при длительной изнуряющей лихорадке, тиреотоксикозе, механических травмах, интенсивных тренировках и нагрузках, опухолях истощают запасы.
Серологические реакции
Для определения стрептококков проводиться бакпосев биологического субстрата на питательную среду. Кроме того, определяется чувствительности микроорганизмов к различным антибиотикам. Иммунохроматографические экспресс-тесты проводятся за несколько мин, а чувствительность их достигает 97%. ИХА выявляет в мазках из зева и носа стрептококки группы А, в слепках слизи из влагалища — группы В. Для подтверждения стрептококковой природы заболевания проводят ИФА.
Ревматоидный фактор
Ревматоидный фактор – это антитело к собственным белкам, образуется при аутоиммунных воспалениях, преимущественно при ревматоидном артрите и синдроме Шегрена (сухость глаз, суставные боли). Назначается анализ в крови ревматологом, терапевтом, травматологом при появлении симптомов – утренняя скованность движений, снижение выделения слюны и слезной жидкости, увеличение лимфоузлов. Средняя стоимость анализа – 500 рублей, 230 гривен.
Что это
Ревматоидный фактор – это иммуноглобулин (белок), представляющий собой аутоантитело, то есть фактор агрессии к своим собственным компонентам клеток. В норме антитела вырабатываются для защиты от антигенов (вирусы, микробы, токсины).
Когда происходит сбой иммунной системы, то она распознает свои белки, как чужие, и продуцирует на них антитела. Соединение такого аутоантитела и аутоантигена образует иммунные комплексы. Их наличие в организме сопровождается воспалительным процессом.
Механизм повышения при ревматоидном артрите
Ревматоидный фактор (РФ) появляется при выходе иммуноглобулина М (90%), а также G, A, E (10%) из полости сустава. Потом его синтезируют и лимфоидные клетки в лимфоузлах, селезенке, костном мозге. В крови ревмофактор соединяется с собственными белковыми антигенами. Такие иммунные комплексы оседают на суставной поверхности. Развивается аутоиммунное воспаление.
При ревматоидном артрите в крови не всегда есть ревматоидный фактор. Поэтому выделены 2 формы – серонегативная и серопозитивная. Во втором случае в анализах выявляют существенное повышение белка (больше 100 единиц), а его снижение отражает успешность терапии.
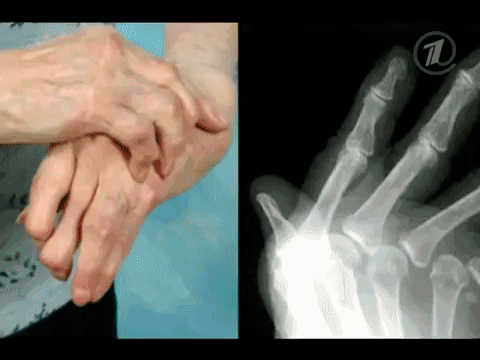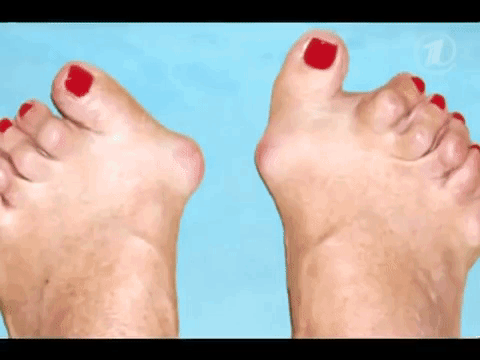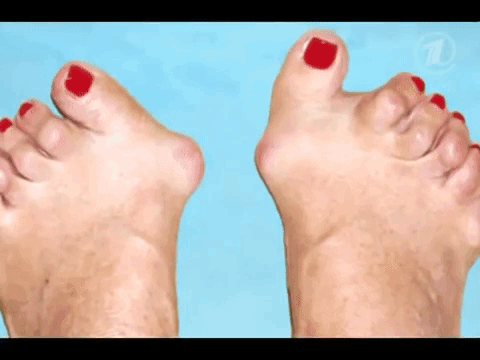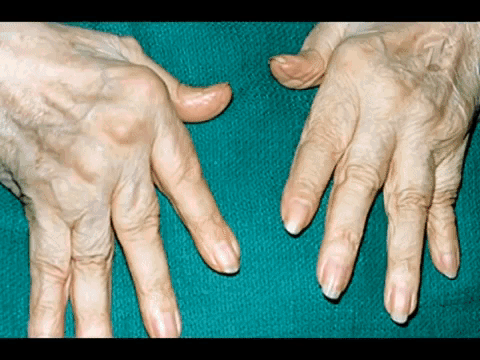
Зачем назначают анализ на ревмофактор
Анализ на ревмофактор назначается при:
- диагностике ревматоидного артрита;
- выявлении болезни Шегрена;
- необходимости оценить степень аутоиммунной реакции (в сочетании с С-реактивным белком, лейкоцитарной формулой, СОЭ, другими ревмопробами);
- трудности отличия (дифференциальной диагностики) артрита при подагре от ревматизма.
Симптомами, при которых нужно пройти анализ, являются:
- скованность, тугоподвижность суставов после ночного сна, опухание окружающих тканей, болезненность при движении;
- продолжительное повышение температуры тела до 37,1-37,3 градусов;
- увеличение размеров лимфатических узлов.
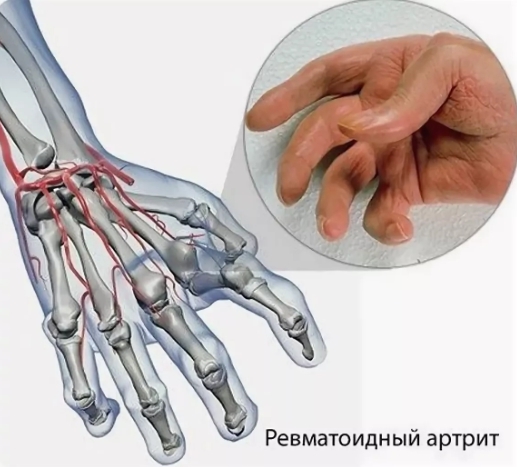
Такая клиническая картина бывает при ревматоидном артрите. Если у больного отмечается сильная сухость глаз и полости рта в сочетании с мышечными и суставными болями, то это может стать подозрением на синдром Шегрена. Он характеризуется тем, что иммунные комплексы накапливаются в мышцах, суставах, железах, выделяющих слезы и слюну.
В анализе крови возникает повышение ревмофактора и при других аутоиммунных болезнях, инфекциях, легочных патологиях и опухолях. Но оно менее выражено и не всегда бывает (у 5-20% пациентов), поэтому для диагностических целей такое обследование не применяется.
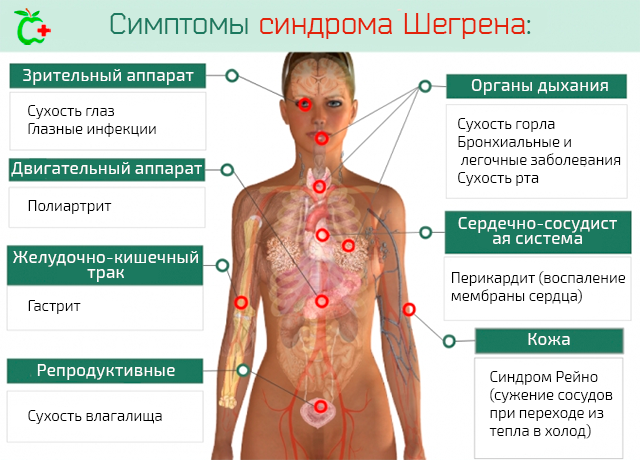 Анализ на ревмофактор назначают для выявления болезни Шегрена
Анализ на ревмофактор назначают для выявления болезни Шегрена
Какой врач назначает
Направить на исследование может врач любой специальности, но чаще всего анализ содержания в крови РФ назначается терапевтом, ревматологом или травматологом, ортопедом. Самостоятельной диагностической ценностью это исследование не обладает.
При расшифровке результата важно учитывать все симптомы болезни, историю их появления и данные других методов обследования. При помощи определения ревмофактора в динамике можно оценить эффективность проведенной терапии
Примерная стоимость
Анализ РФ крови в среднем обойдется в 500 рублей, 230 гривен. Он, как правило, не проводится изолированно, а входит в комплекс лабораторных исследований (общеклинический анализ крови, ревмопробы: антистрептолизин-О, С-реактивный протеин, антинуклеарные антитела). Поэтому общая цена диагностики обычно будет выше.
Проведение диагностики
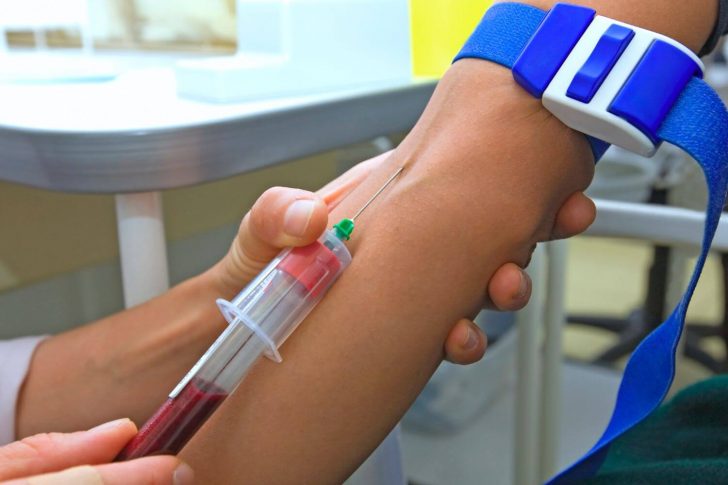
Небольшое количество крови в основном берут из локтевой вены: если же она залегает слишком глубоко или не просматривается вовсе, на помощь придут вены кисти, предплечья, голени или стопы. Но справедливости ради следует отметить, что происходит подобная «рокировка» не так часто. В классическом варианте перед забором биоматериала на нижнюю половину плеча накладывают резиновый жгут или эластичный ремень, затем просят пациента активно сжимать и разжимать кулак для насыщения выбранного сосуда кровью.
После обработки места пункции медицинским спиртом, в вену вводится игла с дальнейшим изменением её угла наклона. Когда взятие пробы завершится, образовавшуюся ранку прижмут стерильным ватным диском и снимут жгут. Рекомендуется 5–10 минут держать руку в согнутом статичном состоянии – это способствует равномерной закупорке сосуда и предотвращает появление подкожной гематомы.
Если кровь на протяжении отведенного времени так и не остановилась, следует обратиться за помощью к врачам. Как правило, ревматологический скрининг проводится в один этап, но если полученные результаты оказались сомнительными или неопределенными, пациенту через несколько дней назначают дополнительный анализ крови. Лабораторная диагностика длится не более суток.
Забор крови из локтевой вены
Когда будет производиться анализ, следует следить за тем, чтобы лаборант осуществлял медицинскую манипуляцию, надев чистые одноразовые перчатки. В худшем случае возникает вероятность занесения в открытую рану инфекции. При резком ухудшении самочувствия во время процедуры, нужно не стесняясь уведомить об этом лаборантов: они окажут необходимую помощь в стенах медицинского учреждения.
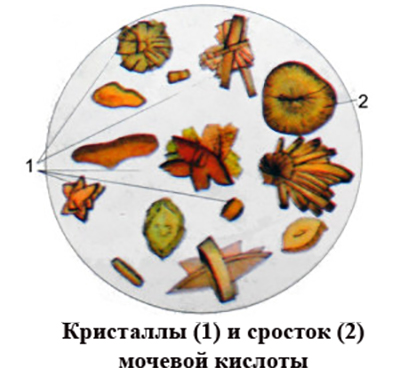
Мочевая кислота
Мочевая кислота
| Категории | Норма мкмоль/л |
| Дети до 1 мес | 80 – 311 |
| 2 – 12 мес | 90 – 372 |
| 1 – 14 лет | 120 – 362 |
| Мужчины | 200 – 480 мкмоль/л |
| Женщины | 140 – 380 мкмоль/л |
Факторы, влияющие на результаты анализаПовышают результат
- избыточное поступление пурина с пищей. Он содержится в мясе, печени, почках, мозгах, языке, бобовых, кофе, шоколаде, пиве.
- голодание
- усиленная физическая нагрузка
- алкоголь
- витамины – никотиновая кислота, аскорбиновая кислота
- мочегонные препараты
- другие лекарственные средства: аспирин, теофиллин, леводопа, метилдопа
- химиотерапия
Снижают результат
- гормоны – кортикостероиды, анаболические стероиды
- рентгеноконтрасные средства
- лекарственные средства – аллопуринол, азатиоприн, клофибрат, маннитол, варфарин, препараты железа
Причины повышения уровня мочевой кислоты
- Врожденный деффект приводящий к перепроизводству мочевой кислоты.
- синдромом Келли- Сигмиллера
- синдромом Леша-Нигана
- Недостаточное выведение мочевой кислоты почками.
- почечная недостаточность
- амилоидоз
- пиелонефрит
- Избыточное поступление мочевой кислоты в кровь при усиленном распаде белков.
- кахексия
- истощение
- злокачественные опухоли
- лихорадочные состояния
- Нарушение обмена веществ
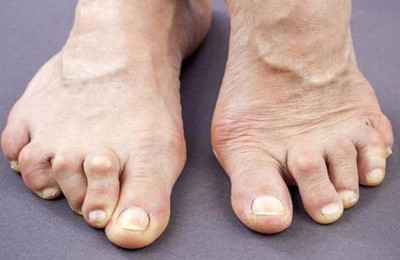
подагра
– увеличение синтеза и уменьшение выведения мочевой кислоты
- Нарушение кровообращения в почках, что приводит к задержке мочевой кислоты
- гидронефроз
- закупорка протоки камнем
Причины снижения мочевой кислоты
- Снижение производства мочевой кислоты
- наследственная ксантинурия
- наследственный дефицит фермента пурин-нуклеозидфосфорилазы
- злокачественные опухоли
- СПИД.
- Активное выведение жидкости и мочевой кислоты почками
сахарный диабет
- Нарушение синтетической функции печени
- лекарственное поражение печени
- гепатит
- цирроз
Ревматологический скрининг
Ревматологический скрининг – активное применение ревмопроб с целью раннего выявления ревматологической патологии.
Для того чтоб чему-то назваться скринингом нужно быть дешевым и показательным в плане постановки диагноза.
Разберемся с ценой. Выводить довольно сложное исследование в ранг массового, на уровень всем известного общего анализа крови – не рационально в материальном плане. Ну, просто дорого при каждом посещении врача кроме стандартных анализа крови, мочи делать еще и иммунологические исследования. Когда будут показание написанные выше – тогда, конечно, пожалуйста.
АСЛО, С-РБ и РФ – высокоспецифические маркеры воспалительного иммунного процесса. Но, ответить на вопрос о месте расположения этого воспаления и характере они не могут. Так что ревмопробы не могут быть скринингом.
Что показывает анализ крови на ревмопробы?
Анализ на белок в ревматоидном исследовании крови позволяет определить концентрацию протеинов в организме. Данное исследование позволяет выявить не только ревматоидные процессы в организме, но и аутоиммунные. Анализ также выявляет концентрацию глобулинов и альбуминов в крови, в некоторых случаях – и фибриногенов.
| Возраст | Общий белок, г/л | Альбумины, г/л |
| Менее года | 40-75 | 38-54 |
| От 1 до 5 лет | 60-70 | 38-54 |
| От 5 до 15 лет | 60-75 | 38-54 |
| От 15 до 60 лет | 70-83 | 35-55 |
| Старше 60 лет | 60-77 | 34-48 |
Снижение уровня белка и альбуминов может говорить о нарушении в работе печени – когда этот орган не может вырабатывать достаточное количество компонентов. Также отклонение от нормы может произойти вследствие несбалансированного питания.
Спровоцировать снижение концентрации белка могут массивные ожоги, сахарный диабет, лихорадка, повреждения кожных покровов, интенсивные физические нагрузки. Исключительно это исследование не имеет никакой диагностической ценности – оно проводится в комплексе с другими исследованиями.
Анализ крови методом ИФА
- сифилис;
- подагра;
- аутоиммунный простатит;
- остеопороз;
- анина;
- болезнь Бехтерева;
- краснуха;
- васкулит;
- рассеянный склероз;
- сепсис;
- ревматическая лихорадка в обостренной форме;
- остеоартрит;
- скарлатина;
- туберкулез;
- цистит;
- лобарная пневмония;
- грипп;
- болезнь Шегрена;
- тиреоденит;
- красная системная волчанка;
- корь;
- гломерулонефрит;
- инфекционный артроз;
- склеродермия;
- синусит;
- тонзиллит в хронической форме;
- полиомиозит;
- Эпштейн-Барр;
- ревматизм;
- гепатит;
- менингит.
Если имеет место развитие лейкоза, меланомы или иной разновидности злокачественной опухоли, результаты биохимического анализа крови укажут на это. Также ревмопроба нередко выявляет скрытую форму инфаркта миокарда.
Ревмопробы помогают увидеть увеличение или снижение СРБ. Благодаря С-реактивному белку из организма выводятся распавшиеся продукты разрушающихся клеток, и происходит стимуляция фагоцитоза лимфоцитов. Чаще всего повышение такого белка в организме говорит о заболеваниях костного аппарата и суставов. В организме белок живет около шести часов. Если человек начинает выздоравливать, то показатели белка резко падают, а при воспалениях буквально в течение четырех часов повышаются.
Если в организме повышена эта
то это говорит о присутствии внутри организма воспаления любой этиологии. Значимым признаком острого воспалительного процесса является С-реактивный белок. Например, при онкологии, ревматическом поражении он резко увеличивается.
Ревмопробы показывают увеличение СРБ в системе крови при ревматических заболеваниях, онкологии, менингите, туберкулезе.
Анализ на ревмопробы – что это? Многие люди задаются таким вопросом после назначения врачом этого анализа. Главное, нужно уяснить, что исследование проводится для диагностирования воспалительных заболеваний и обнаружения белка, это и называется ревмопробы. Расшифровка анализа показывает также количество белковых фракций.
Когда возникают различные инфекционные заболевания, к ним формируются антитела, вследствие чего увеличивается белок в плазме крови. Следовательно, выявление увеличения численности глобулинов может свидетельствовать о возникновении в организме воспалительных заболеваний. Также он может возникать из-за аутоиммунного поражения.
Если изменяется соотношение определенных белков в крови, то это позволяет специалисту обладать полной информацией. Ревмопробы могут сообщить о снижении белка у беременной женщины, кормящей грудью, и у курящих людей. Повышение белка происходит из-за обезвоживания и уменьшения количества жидкости в организме.
Ревмопробы, свидетельствующие о снижении белка, служат поводом для специалиста подозревать болезни печени, кишечника, инфекции, сердечную недостаточность, злокачественные опухоли и даже передозировку лекарственными препаратами. Пониженный белок является следствием голодания и приемов препаратов (эстрогенов, контрацептивов, гормонов).
Показания к назначению
Диагностика крови, в первую очередь, показана лицам, у которых выявлены следующие симптомы:
- отечность нижних конечностей;
- регулярные суставные или головные боли;
- подагра;
- метеочувствительность, сопровождающаяся ломотой всего тела;
- болевые ощущения в области поясницы;
- нарушенная подвижность суставов;
- снижение эластичности сухожилий и связок;
- появление асимметричности тела;
- хруст в костях при движении.
В случае наличия у человека генетической предрасположенности к онкологии следует обязательно сдавать кровь на ревмопробы, особенно если дают о себе знать вышеперечисленные физиологические отклонения.

Систематическое повышение температуры до 37–38 °C на протяжении более 2 недель является срочным поводом для проведения процедуры
Так как заболевания воспалительного характера все чаще проявляются у молодого поколения, в целях профилактики рекомендуется проходить гематологическое исследование после 26–28 лет. Если специалист подозревает у ребенка диатез, то, скорее всего, для подтверждения или опровержения предполагаемого диагноза придется сдать биоматериал на ревмопробы.
Небольшое количество крови в основном берут из локтевой вены: если же она залегает слишком глубоко или не просматривается вовсе, на помощь придут вены кисти, предплечья, голени или стопы. Но справедливости ради следует отметить, что происходит подобная «рокировка» не так часто. В классическом варианте перед забором биоматериала на нижнюю половину плеча накладывают резиновый жгут или эластичный ремень, затем просят пациента активно сжимать и разжимать кулак для насыщения выбранного сосуда кровью.
После обработки места пункции медицинским спиртом, в вену вводится игла с дальнейшим изменением её угла наклона. Когда взятие пробы завершится, образовавшуюся ранку прижмут стерильным ватным диском и снимут жгут. Рекомендуется 5–10 минут держать руку в согнутом статичном состоянии – это способствует равномерной закупорке сосуда и предотвращает появление подкожной гематомы.
Если кровь на протяжении отведенного времени так и не остановилась, следует обратиться за помощью к врачам. Как правило, ревматологический скрининг проводится в один этап, но если полученные результаты оказались сомнительными или неопределенными, пациенту через несколько дней назначают дополнительный анализ крови. Лабораторная диагностика длится не более суток.
Забор крови из локтевой вены
Когда будет производиться анализ, следует следить за тем, чтобы лаборант осуществлял медицинскую манипуляцию, надев чистые одноразовые перчатки. В худшем случае возникает вероятность занесения в открытую рану инфекции. При резком ухудшении самочувствия во время процедуры, нужно не стесняясь уведомить об этом лаборантов: они окажут необходимую помощь в стенах медицинского учреждения.
Кроме того, данное исследование проводится при наличии следующих заболеваний:
- Ревматизм, артрит реактивный или ревматоидного характера;
- Красная волчанка или гломерулонефрит аутоиммунного характера;
- Первый тип сахарного диабета, рассеянный склероз;
- Аутоиммунный тиреоидит и другие заболевания щитовидной железы;
- Сидром Шегрена, склеродермия;
- Аутоиммунный простатит, полимиозит.
Кроме того, лечащий врач может отправить вас на анализ крови на ревмопробы при наличии подозрений на развитие данных заболеваний. Основная цель анализа заключается в определении специфических маркеров и антител в крови человека, по которым можно выявить различные патологии. Кроме того, эти показатели способны отразить состояние организма человека при наличии этих недугов.
С помощью исследования удается определить состояние организма человека, а также эффективность схемы лечения.
Нередко на анализ на ревмопробы отправляют пациентов при наличии следующих показаний:
- Болезненные ощущения в суставах;
- Дискомфорт в нижней части спины;
- Ограниченная подвижность и отечность суставов;
- Нередкие приступы повышения температуры тела;
- Нарушение функционирования связочного аппарата;
- Нарушения со стороны костно-мышечной системы;
- Приступы головной боли, от которых не удается избавиться спазмолитиками;
- Заболевания соединительной ткани.
Кровь на ревмопробы рекомендуется сдать в таких случаях:
- жалобы на боли в суставах у взрослого или ребенка;
- дискомфорт в спине, особенно в пояснице;
- неясная лихорадка более 2-х недель;
- подозрение на васкулиты;
- патологии, вызванные стрептококком (рожа, отит, скарлатина);
- осложнения стрептококковых инфекций (ревматизм, гломерулонефрит, миокардит);
- длительное хроническое течение воспалительных болезней;
- аутоиммунные поражения.