Предсердные тахикардии
Содержание:
Лечение
Диагноз в большинстве случаев ставят случайно, в ходе профилактического обследования. Но ухудшение состояния пациента и повышение частоты сокращений во время приступов, может привести к увеличению размеров полостей сердца.
Поэтому после диагностических процедур, врач назначает необходимые медикаменты. Терапия проводится с помощью:
- Бета-блокаторов и блокаторов кальциевых каналов. Они необходимы для контроля желудочкового ритма во время приступа тахикардии. Они способствуют задержке электрической проводимости в атриовентрикулярном узле. Препараты могут назначаться для перорального или внутривенного введения. Они также помогают предотвратить развитие приступов или облегчить их течение.
- Антиаритмических препаратов. Они необходимы для поддержки синусового ритма, методом замедления электрической проводимости. Такие препараты помогают многим пациентам устранить приступ тахикардии. Но такие медикаменты достаточно опасны, так как могут вызвать другие патологические процессы, поэтому назначать их могут только при серьезных показаниях.
Ток к сердцу подводят специальным катетером, который вводят в бедренную или лучевую артерию. Под воздействием высокочастотного тока происходит разрушение эктопического очага и нарушение проводимости по пучку Гиса.
В большинстве случаев патология не требует специальной терапии. Если ЧСС увеличивается, а качество жизни пациента из-за неправильной работы сердца ухудшается, подбирается курс медикаментозного лечения. Назначают следующие группы препаратов:
Бета-блокаторы и блокаторы кальциевых каналов. Контролируют желудочковый ритм, задерживают электрическую проводимость. Улучшают состояние во время приступов, предупреждают их возникновение.
Антиаритмические препараты. Поддерживают синусовый ритм, замедляют электропроводимость
Применяются с осторожностью, так как могут спровоцировать развитие других болезней сердца.
Схема лечения пароксизмальной тахикардии зависит от:
- формы аритмии (желудочковая, предсердная, атриовентрикулярная);
- причин, вызвавших заболевание;
- длительности и частоты пароксизмов;
- наличия/отсутствия осложнений.
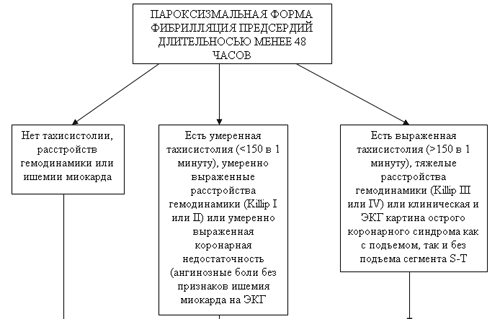
Приступы пароксизмальной тахикардии требуют экстренной госпитализации (за исключением идиопатических вариантов с доброкачественным течением, которые легко купируются путем введения кого-либо антиаритмического лекарственного средства).
Для лечения наджелудочковой формы, осложненной сердечно-сосудистой или сердечной недостаточностью, больных госпитализируют в кардиологическое отделение. Плановая госпитализация проводится, если приступы повторяются чаще, чем 2-3 раза в месяц. Тогда решается вопрос об актуальности хирургического вмешательства.
Неотложная помощь при пароксизмальной тахикардии включает внутривенное введение антиаритмических препаратов (Пропранолол, Аймалин, Ритмодан, Хинидин, Этмозин, Кордарон, Изоптин и др.). Если приступ длительный и не купируется лекарственными препаратами, проводится электроимпульсная терапия.
Врачи для купирования пароксизма тахикардии нередко используют вагусные маневры — приемы, которые оказывают выраженное механическое воздействие на блуждающий нерв. К ним относятся:
- натуживание;
- проба Ашнера (умеренное и равномерное надавливание на внутренний верхний угол глазного яблока);
- проба Вальсальвы (энергичный выдох при закрытой ротовой полости и носовой щели);
- раздражение корня языка, чтобы вызвать рвотный рефлекс;
- проба Чермака-Геринга (равномерное надавливание на каротидные синусы в области сонной артерии).
Если приступы пароксизмальной тахикардии возникают несколько раз в месяц, пациенту назначается длительная противорецидивная терапия:
- препаратами хинидина (Дизопирамидом, Кинилентин, Амиодарон, Верапомил и др.);
- сердечными гликозидами (Целанид, Дигоксин).
Хирургическое лечение пароксизмальной тахикардии используется только, если болезнь протекает тяжело и не поддается купированию лекарственными препаратами. Среди наиболее распространенных хирургических методов:
- механическая, лазерная, электрическая, криогенная, химическая деструкции дополнительных путей проведения импульса либо эктопических очагов автоматизма;
- РЧА;
- вживление электрокардиостимулятора;
- имплантация электрического дефибриллятора.
Если пациент хочет провести лечение пароксизмальной тахикардии народными методами, ему предварительно следует проконсультироваться с кардиологом, так как отказ от приема назначенных антиаритмических лекарств может привести к серьезным осложнениям.
Предсердная тахикардия с антероградной AB блокадой II степени
Впервые описанная Т. Lewis (1909), она стала интенсивно изучаться после того, как В. Lown и Н. Levine (1958) обнаружили ее связь с дигиталисной интоксикацией. Дигиталис был причиной 82 из 112 (73%) эпизодов тахикардии, наблюдавшихся этими авторами.
Среди других патологических состояний, осложняющихся подобным нарушением сердечного ритма, следует упомянуть легочное сердце, эмболию легочной артерии, острую потерю ионов К+, гипоксию при врожденных пороках сердца, ИБО, включая перенесенный инфаркт миокарда .
Мы зарегистрировали такую тахикардию у нескольких молодых людей, не имевших видимых признаков повреждения сердца. Тахикардия начинается как в ранней, так и в поздней фазе диастолы синусового цикла. Иногда можно видеть период «разогрева», т. е.
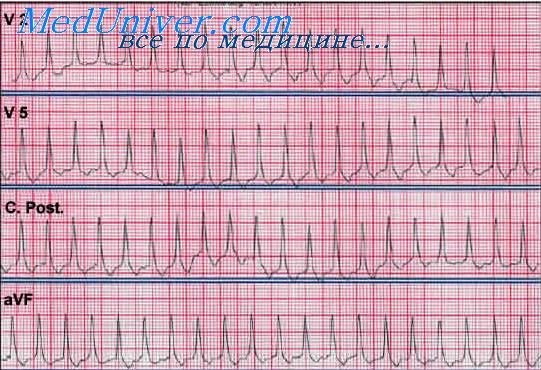
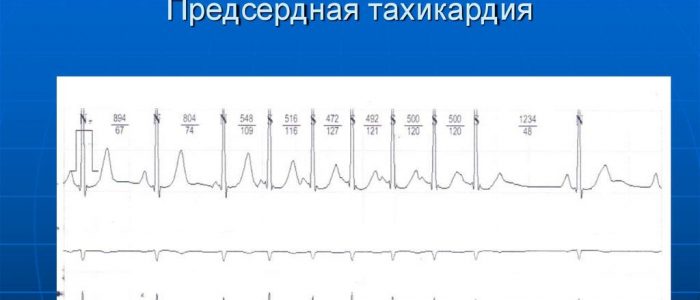
постепенное’ нарастание частоты ритма, которая в разгаре тахикардии колеблется у разных больных от величины >100 до 150—200 в 1 мин. В большинстве случаев она меньше 200 в 1 мин. Полярность мономорфных эктопических зубцов Р обычно бывает положительной в отведениях II, III, aVF; реже встречаются нижнепредсердные тахикардии с инверсией зубцов Р в этих отведениях.
В половине случаев предсердный ритм нерегулярен, иногда это зависит от блокады выхода из эктопического центра . Возможны также чередования длинных и коротких интервалов Р—Р, причем интервал Р—Р, заключающий комплекс QRS, бывает короче свободного интервала Р—Р, как при вентрикулофазной синусовой аритмии.
Такая вариабельность признаков этой тахикардии, вероятно, связана с тем, что существуют две ее разновидности: реципрокная (re-entry) и очаговая (триггерная) тахикардия с АВ блокадой II степени.
Все это отличает данную форму тахикардии от других предсердных тахикардии, при которых тоже иногда развивается АВ блокада II степени, однако в последнем случае этот признак не является ни обязательным, ни характерным.
Своеобразие рассматриваемого наии варианта предсердной тахикардии состоит, следовательно, в том, что те же факторы, которые вызывают эктопическую активность, нарушают одновременно проведение импульса в АВ узле. Только таких больных (10) мы включили в нашу статистическую таблицу под этой рубрикой.
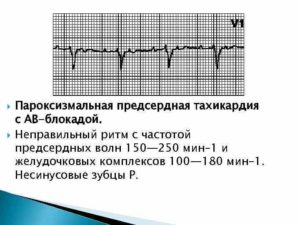
Выраженность антероградной АВ узловой блокады варьирует от периодики Венкебаха 3 : 2, 4: 3 до блокады 2:1 — 4: 1 и т. д. (рис. 85, 86). Нередко уже первый эктопический зубец Р оказывается блокированным (рис 87). При значительной АВ блокаде число желудочковых комплексов становится небольшим. Массаж синокаротидной области усиливает АВ блокаду, не оказывая влияния на предсердные зубцы Р У больных с дигиталисной интоксикацией не следует прибегать к сипокаротидному массажу. Предсердная тахикардия с АВ блокадой II степени имеет склонность закрепляться, т. е. приобретать хроническое или интермиттирующее течение.
Важной клинико-электрокардиографической проблемой является разграничение этой формы тахикардии от ТП В случае предсердной тахикардии с АВ блокадой II степени, вызванной передозировкой сердечного гликозида, диагностическая ошибка (т
е. диагноз ТП) и, как ее следствие, — продолжение дигитализации грозят летальным исходом. Вместе с тем дигиталис может быть незаменим при лечении истинного приступа ТП. Дифференциальная диагностика основывается на следующих критериях Прежде всего учитывают форму интервалов Р—Р и Т—Р При предсердной тахикардии эти интервалы изоэлектрические. В большинстве случаев ТП вместо изоэлектрическои линии регистрируется пилообразная либо волнистая линия
Далее принимают во внимание частоту предсердных импульсов. Для предсердной тахикардии более характерна частота импульсов менее 200 в 1 мин; ТП отличается числом волн Б порядка 250—350 в 1 мин
Наконец, очень важно, что при ТП волны Б приходят строго регулярно, тогда как при предсердной тахикардии с АВ блокадой эта регулярность часто нарушается. Рис
85
Рис. 85.
Предсердная тахикардия с АВ блокадой II степени
(2 :1). Частота возбуждений предсердий около 200 в 1 мин, желудочков — около 100 в ] мин, больной 55 лет, перенес инфаркт миокарда
Рис. 86.
Предсердная тахикардия с АВ блокадой II степени
(3 : 2). Больной 31 года с тетрадой Фалло (не оперирован). Частота возбуждений предсердий 230 в 1 мин, желудочковый ритм неправильный (143—187 в 1 мин).
Рис. 87.
Три варианта (а, б, в) очаговой предсердной тахикардии с АВ блокадой II степени
. Видны различия интервалов Р’—Р’ и блокирование уже первых зубцов Р’.
Способствует окончанию приступа внутривенное капельное вливание раствора калия хлорида (0,8— 1 г на вливание) или фенотоина по 50—100 мг каждые 5 мин до 1 г.
Иногда калия хлорид только замедляет частоту тахикардического ритма до уровня
Лечение тахикардии
Как лечить тахикардию? Лечение тахикардии начинается прежде всего с тщательной диагностики пациента и выявления причины учащенного сердцебиения.
Лечение тахикардии обычно включает в себя следующие пункты терапии:
1. Устранение внешних факторов повышенного сердцебиения (см. «Причины тахикардии»); 2. Медикаментозное лечение (лекарства от тахикардии); 3. Хирургическое лечение.
Первая помощь при аритмии
1. Устранение внешних факторов повышенного сердцебиения
Во многих случаях, особенно при синусовой тахикардии, удаление первопричины нормализует ЧСС и применение консервативной терапии остается невостребованным. Первопричиной учащенного сердцебиения могут употребление кофе, крепкого чая, алкоголя, шоколада, некоторых лекарственных препаратов, или же частые стрессы, страхи, большие физические нагрузки и другие причины, о которых мы писали в начале статьи, в соответствующем пункте.
2. Медикаментозное лечение (лекарства от тахикардии)
Важно! Перед применением лекарственных препаратов обязательно проконсультируйтесь с лечащим врачом!
При неврологических расстройствах назначают седативные (успокаивающие нервную систему) препараты — «Валериана», «Диазепам», «Люминал», «Персен», «Седуксен», «Тенотен», а также транквилизаторы — «Транквилан», «Реланиум».
При расстройствах психической системы (психозы и др.) назначают нейролептики: «Промазин», «Левомепромазин».
Во многих случаях лечения тахикардии применяется антиаритмическое средство – «Лидокаин», которое вводится в виде инъекций (1 мг на 1 кг массы тела больного) и капельниц. Если лидокаин не понизил ЧСС, при желудочковой тахикардии применяются «Новокаинамид» или «Аймалин».
При синусовой тахикардии на фоне тиреотоксикоза назначают β-адреноблокаторы: «Тразикор», «Практолол», «Приндолол».
При противопоказаниях к приему β-адреноблокаторов, применяются антагонисты кальция негидропиридинового ряда: «Дилтиазем», «Верапамил».
При синусовой тахикардии на фоне сердечной недостаточности, совместно с β-адреноблокаторами назначают дополнительный прием сердечных гликозидов: «Дигоксин».
При параксизмальной тахикардии на фоне повышенного тонуса блуждающего нерва применяется специальный массаж, основанный на надавливании на глазные яблоки. Если этот метод терапии не привел к успеху, тогда назначают внутривенное введение антиаритмического средства: «Верапамил, «Кордарон».
При параксизмальной желудочковой тахикардии пациента необходимо срочно доставить в медицинское учреждение, а также провести противорецидивную антиаритмическую терапию.
При падении артериального давления до низких отметок, его необходимо поднять до 100-110 мм рт. ст., для чего внутривенно вводят норадреналин или другие прессорные амины. Если результат не достигнут, и артериальное давление по-прежнему очень низкое, применяется электроимпульсная терапия.
3. Хирургическое лечение тахикардии
Хирургический метод терапии применяют в исключительных случаях:
Радиочастотная аблация (РЧА) – является малоинвазивным рентгенохирургическим методом лечения аритмий с помощью установки эндоваскулярного катетера, который проводит токи высокой частоты. С помощью тока нормализуется сердечный ритм работы сердца.
Установка электрокардиостимулятора (ЭКС), который искусственно поддерживает ритм частоты сердечных сокращений.
Прогноз
Наиболее благоприятным прогнозом на полное выздоровление является синусовая тахикардия, но при условии своевременного обращения к кардиологу и соблюдения всех предписаний врача.
Тахикардия на фоне заболеваний сердца менее благоприятна, но тем не менее, шансы на выздоровление есть всегда.
Прогноз на выздоровление больных с желудочковым типом тахикардии на фоне инфаркта миокарда считается неблагоприятным, что связано с тяжелым поражением сердечной мышцы. Ситуация усугубляется, если параллельно развиваются сердечная недостаточность и артериальная гипотония.
Прогноз на выздоровление при идиопатической тахикардии (неизвестной этиологии) также может быть весьма положителен, т.к. обращение человека в молитве к Богу часто приводит к исцелению и в более серьезных ситуациях, например, при раке. Свидетельства по этому поводу можно посмотреть на форуме.
Проведение диагностики
Наиболее информативным методом диагностики и выявления предсердной тахикардии следует считать проведение электрокардиограммы. При ее расшифровки становятся хорошо видны периоды повышенной активности сердечной мышцы, которые провоцируются большим количеством нервных и электрических импульсов. Также применяются такие диагностические методы, как:
- УЗИ сердечной мышцы, которое позволяет выявить наличие сопутствующих органических изменений в работе сердца.
- ЭхоКГ — данный метод позволяет оценить весь процесс функционирования сердца, обнаружить нарушения в работе его клапанной системы.
- Проведение лабораторных исследования анализов крови и мочи. С их помощью имеется возможность получения данных о показателе гемоглобина, количестве эритроцитов, а также выявить перечень продуктов распада адреналина. Это дает возможность исключить наличие таких патологий, как лейкемия, анемия, иные поражения крови.
Диагностировать ПТ можно стандартными методами:
- Электрокардиограмма по методу Холтера. Позволяет определить заболевание достаточно точно, так как диагностика проходит в течение 1-2 суток. На это время на пациента вешают специальный монитор, который считывает работу сердца в периоды разной нагрузки. Полученную информацию отправляют на компьютер, который и делает анализ.
- Эхокардиограмма. Обязательный метод диагностики, который позволяет увидеть работу сердечной мышцы и сердечных клапанов.
- Ультразвуковое исследование. Предсердная тахикардия зачастую является сопутствующей патологией сердца, поэтому этот метод помогает определить хронические заболевания сердечной мышцы и других органов.
- Анализ мочи и крови. Исследование проводят для получения показателей адреналина, гемоглобина и количества эритроцитов. В комплексе эти вещества помогают исключить развитие заболеваний крови.
Пароксизмальную тахикардию распознают по типичности приступа (внезапное начало и внезапное окончание) и данным, полученным в результате исследования сердца. Наджелудочковая и желудочковая формы различаются по степени учащения сердечного ритма:
- при желудочковой тахикардии частота сердечных сокращения составляет до 180 уд./мин, пробы с возбуждением блуждающего нерва отрицательные;
- при наджелудочковой тахикардии частота сердечных сокращений составляет около 220-250 уд./мин, приступ легко купируется с помощью возбуждения блуждающего нерва.
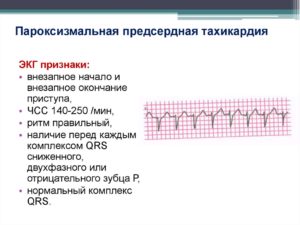
Так, ЭКГ при предсердной пароксизмальной тахикардии показывает расположение положительного/отрицательного зубца Р перед комплексом QRS. Если пароксизм исходит из предсердно-желудочкового соединения, фиксируется отрицательный зубец Р, находящийся позади/сливающийся с комплексом QRS.
Пароксизм тахикардии не всегда удается зафиксировать с помощью ЭКГ. Тогда кардиологи прибегают к суточному мониторированию ЭКГ, позволяющему наблюдать короткие эпизоды приступов, субъективно не ощущаемых больным.
В ряде случаев осуществляется запись эндокардиальной электрокардиограммы путем введения электродов в сердце.
Что такое трепетание предсердий и как оно лечится?
Так как трепетание предсердий нарушение непостоянного характера точно сказать, сколько людей столкнулось с этой проблемой, нельзя. Достоверно известно только что это нарушение сердечного ритма возникает в десятки раз меньше чем аритмия. Как часто наступают приступы тоже сказать нельзя, но известно, что они происходят все чаще с возрастом и преимущественно у мужчин
Кратковременные приступы могут нанести непоправимый вред здоровью, поэтому важно вовремя диагностировать и лечить недуг
Что это такое?
Трепетанием предсердия называют частое сокращение предсердий до 400 в минуту при этом, правильный регулярный ритм сохраняется. Частые импульсы сопровождаются частичной блокадой предсердно — желудочковой области, они и приводят к редкому ритму желудочков.
https://www.youtube.com/watch?v=q9ddORshGYo
Приступ трепетания предсердий представляет собой пароксизмы длительностью от нескольких секунд до нескольких дней. Из-за неустойчивости ритма происходит переход в синусовый ритм или в мерцательную аритмию, что происходит чаще. У больного наблюдаются все три явления по очереди, но редко может развиться устойчивая или постоянная форма заболевания.
Трепетание предсердий можно обнаружить только путем сложной диагностики и после длительного наблюдения за состоянием больного. Симптомы в большинстве случаев отсутствуют.
Виды трепетаний

Типичное проявление трепетания предсердия происходит при ускоренном движении электрического импульса вокруг клапана правого предсердия. Устранить патологию можно только проведя абляцию. Процедура не сложная, но требует профессионализма и опыта от специалиста.
Причин появления трепетания предсердий немало и не все связаны напрямую с работой сердечнососудистой системы. В некоторых случаях у человека не бывает других заболеваний, а приступ трепетания возникает. Это касается наследственного фактора, если в семейном анамнезе были заболевания сердца, тогда риск возникновения увеличивается в несколько раз.
- различные пороки сердца;
- ишемия;
- артериальная гипертензия;
- воспалительные процессы оболочек сердца;
- сердечная недостаточность;
- открытые операции на сердце.
Кроме, заболеваний сердца трепетания предсердий могут вызвать другие серьезные нарушения:
- эндокринные заболевания, в частности, сахарный диабет и тиреотоксикоз;
- избыточный вес;
- хронические нарушения работы легких.
Симптоматика
Признаки заболевания зависят от формы ее течения. Каждая из них имеет свои отличия и проявляется по-разному, но и в какой-то степени очень схожи.
Пароксизмальная предсердная тахикардия
Пароксизмальная предсердная тахикардия — приступ регулярного учащенного (от 160 до 200 ударов в минуту) сердцебиения, который характеризуется внезапным началом и внезапным окончанием.
Клиническая картина
При длительном приступе возникает недостаточность кровообращения. Приступ пароксизмальной тахикардии может сопровождаться значительным расстройством гемодинамики. Происходит укорочение диастолы, возникает неудовлетворительное наполнение желудочков, ослабляется пульс. Длительная тахикардия переутомляет сердечную мышцу, вызывает недостаточное кровообращение, застой в малом и большом кругах кровообращения. Во время приступа число сердечных сокращений достигает 160–240 ударов в минуту . Длительность приступа может составлять от нескольких минут до нескольких часов и даже до нескольких дней. При изменении положения тела больного частота пульса обычно не изменяется. При пальпации пульса и аускультации выявляется частый правильный ритм. Субъективно больным ощущается сильное сердцебиение и стеснение в груди. Пульс становится слабым, нитевидным. Стирается различие между систолой и диастолой. При аускультации I тон приобретает хлопающий характер (из-за недостаточного наполнения желудочков), II тон ослаблен. Систолическое давление падает, а диастолическое — несколько повышается. Кожа и видимые слизистые оболочки бледны, нередко появляются тошнота и рвота. Если приступ заканчивается, то больным ощущается общая слабость, сонливость, отмечается усиленное выделение светлой мочи. Во время приступа на ЭКГ регистрируется длинный ряд следующих одна за другой экстрасистол. По месту происхождения импульсов различают синусовую, предсердную, атриовентрикулярную (узловую) и желудочковую формы пароксизмальной тахикардии. При предсердной форме желудочковый комплекс нормальный, изменен зубец Р. В случаях атриовентрикулярной пароксизмальной тахикардии зубец Р становится отрицательным и зависит от импульса, возникающего в соответствующей части атриовентрикулярного узла (верхней, средней и нижней), и в зависимости от этого располагается по отношению к комплексу QRS. Желудочковый комплекс неизменен. В некоторых случаях, когда зубец Р наслаивается на зубцы Т предшествующего комплекса QRS, разграничить предсердную, атриовентрикулярную и синусовую формы пароксизмальной тахикардии невозможно, говорят о суправентрикулярной форме. Синусовая форма встречается редко, учащение ритма до 130–160 в минуту, на ЭКГ зубец Р или желудочковый комплекс не изменены. При желудочковой форме регистрируются резко уширенные, деформированные и нередко увеличенные комплексы.
Диагностика
Пароксизмальная тахикардия может быть диагностирована по типичности приступа с внезапным началом и окончанием, а также данным исследования частоты сердечных сокращений. Суправентрикулярная и желудочковая формы тахикардии различаются по степени учащения ритма. При желудочковой форме тахикардии ЧСС обычно не превышает 180 уд. в минуту, а пробы с возбуждением блуждающего нерва дают отрицательные результаты, тогда как при суправентрикулярной тахикардии ЧСС достигает 220-250 уд. в минуту, и пароксизм купируется с помощью вагусного маневра. При регистрации ЭКГ во время приступа определяются характерные изменения формы и полярности зубца Р, а также его расположения относительно желудочкового комплекса QRS, позволяющие различить форму пароксизмальной тахикардии. Для предсердной формы типично расположение зубца Р (положительного или отрицательного) перед комплексом QRS. При пароксизме, исходящем из предсердно-желудочкового соединения, регистрируется отрицательный зубец Р, расположенный позади комплекса QRS или сливающийся с ним. Для желудочковой формы характерна деформация и расширение комплекса QRS, напоминающего желудочковые экстрасистолы; может регистрироваться обычный, неизмененный зубец Р. Если пароксизм тахикардии не удается зафиксировать при электрокардиографии, прибегают к проведению суточного ЭКГ-мониторирования, регистрирующего короткие эпизоды пароксизмальной тахикардии (от 3 до 5 желудочковых комплексов), субъективно не ощущаемые пациентами. В ряде случаев при пароксизмальной тахикардии проводится запись эндокардиальной электрокардиограммы путем внутрисердечного введения электродов.