Перикард: фото, строение, функции, заболевания, лечение. перикард — это
Содержание:
- Какую функцию в организме человека выполняет сердечная мышца?
- Перегородки и борозды сердца
- 2Углубляемся в наружный слой
- Диагностика
- Углубляемся в наружный слой
- Методы детализации состояния пациента
- Какие основные угрозы жизни пациента?
- Особенности строения мышцы верхних сердечных камер
- Миокардит
- Что отвечает за работу сердца?
- Ревматические (ревматоидные) и неревматические миокардиты
- Фазы работы сердца
- 5Укол в сердце или перикардиальная пункция
- Анатомия
Какую функцию в организме человека выполняет сердечная мышца?
Сердце является одним из главных жизненно важных органов человека. Орган располагается в грудной полости, при этом имеет смещение в левую сторону. Точное месторасположение и масса мышцы зависит от нескольких факторов.
К ним относятся телосложение человека, половое различие, возрастные особенности и форма грудной клетки. Средняя масса органа для женщин составляет примерно 250 г, для мужчин показатели немного выше, достигают 300 г. Сердце является мышцей, поэтому способно увеличиваться в ходе различных тренировок.
Поэтому у спортсменов и людей, активно занимающихся физическим трудом, мышца растет и увеличивается в объемах.
Особенности строения сердечной мышцы
Сердце представляет собой группу мышечных волокон, имеющих полое пространство внутри. Внутри органа находятся четыре полости:
- Правое предсердие;
- Левое предсердие;
- Правый желудочек;
- Левый желудочек.
Строение сердечной мышцы включает три вида слоев стенок. К первому относится внутренний эндотелиальный слой совместно с клапанами, имеющий название эндокард. Далее располагается средний слой — миокард. Следом наружный слой — эпикард, который имеет покрытие однослойным эпителием.
Все сердце снаружи покрыто околосердечной сумкой — перикардом. К особенностям строения относится также серозная жидкость, расположенная между перикардом и эпикардом. Данная жидкость необходима для того, чтобы снизить трение тканей во время сокращения мышечных волокон при биении.
Строение сердечной мышцы также включает клапана. Первый располагается в левой стороне между желудочком и предсердием. В медицине данный клапан классифицируется как митральный или двухстворчатый. С правой стороны находится второй клапан, называющийся трехстворчатым.
Миокард является поперечно — полосатой мышцей, которая в свою очередь имеет целый ряд отличительных особенностей. Кардиомиоциты очень плотно прилегают друг к другу, и образуют единую тканевую структуру — синцитий.
Именно благодаря такой особенности строения сердечной мышцы обеспечивается очень быстрое возбуждение и одновременное сокращение всего сердца.
Свойства миокарда и функциональная нагрузка
Благодаря особенностям строения миокарда, его клеткам, данная группа мышцы обладает целым рядом характерных особенностей:
- автоматия (функция генерирует различные импульсы, направленные от внешних воздействий);
- проводимость (способность органа к передаче возбуждения);
- возбудимость (клетки сердца возбуждаются от импульсных сигналов, исходящих от проводящей системы органа);
- сократимость (возможность сокращаться в итоге получения импульса).
Импульсные сигналы возникают в пейсмейкере, расположенном в правом предсердие в устье полых вен.
Строение и свойства сердечной мышцы главным образом направлено на сокращение органа, обеспечение кровоснабжения всех тканей в организме кислородом и питательными веществами. Сократительная функция должна работать правильно и четко.
В случае нарушения налаженной работы возникают различные проблемы со здоровьем не только самого органа, но и всего тела человека.
Основные заболевания органа
Любое отклонение в работе сердца приводит к патологическим процессам. К самым распространенным заболеваниям относятся следующие болезни:
- Миокардит. Это воспалительный процесс, локализующийся в органе. Причиной становится бактериальная или вирусная инфекция. В ряде случаев развивается дистрофия миокарда;
- Кардиомиопатия. Чаще всего причиной становится злоупотребление алкогольными напитками;
- Тахикардия. Проявляется учащенным сердцебиением, повышенной пульсацией;
- Аритмия. Неправильное сокращение сердечной мышцы. В ряде случаев может полностью излечиваться. В других требуется регулярного и систематического лечения.
Одышка, нехватка кислорода, болевые ощущения к грудной клетке, под лопаткой или подреберье указывают на различные заболевания органа. В этом случае требуется обследование у специалистов.
Для предупреждения патологических процессов необходимо регулярно тренировать мышцу и не злоупотреблять вредными привычками. В профилактических целях рекомендуется употреблять витаминные комплексы, включающие С, В6, Е, F витамины.
Среди медицинских препаратов хорошо зарекомендовали себя такие средства, как Аспаркам, Рибоксин, а также Родиола розовая. Все медикаменты рекомендуется употреблять только с разрешения лечащего врача.
Перегородки и борозды сердца
Левый и правый желудочки разделяются толстой мышечной стенкой. Эта стенка называется межжелудочковая перегородка (septum interventriculare).
Межжелудочковая перегородка располагается внутри сердца. Но её расположение соответствует межжелудочковым бороздам, которые вы можете увидеть снаружи. На грудинно-рёберной поверхности сердца располагается передняя межжелудочковая борозда (sulcus interventricularis anterior). Эту борозду я выделил зелёным цветом на рисунке.
На диафрагмальной поверхности сердца располагается задняя межжелудочковая борозда (sulcus interventricularis posterior). Она выделена зелёным и на неё указывает цифра 13.
Левое и правое предсердие разделяются междпредсердной перегородкой (septum interatriale), она также выделена зелёным цветом.
С внешней части сердца желудочки от предсердий отделяются венечной бороздой (sulcus coronarius). На рисунке ниже вы можете увидеть венечную борозду на диафрагмальной, то есть задней поверхности сердца. Эта борозда является важным ориентиром для определения крупных сосудов сердца, о которых мы будем говорить далее.
Большой
Мощный, крупный левый желудочек запускает артериальную кровь в аорту — с этого начинается большой круг кровообращения. Он выглядит так: кровь выбрасывается левым желудочком в аорту, которая ветвится на органные артерии. Затем калибр сосудов становится всё меньше вплоть до самых маленьких артериол, подходящим к капиллярам.
В капиллярах происходит газообмен, и кровь, уже насыщенная углекислым газом и продуктами распада, стремится обратно к сердцу по венам. После капилляров это мелкие венулы, затем более крупные органные вены, которые впадают в нижнюю полую вену (если речь идёт о туловище и нижних конечностях) и в верхнюю полую вену (если речь идёт о голове, шее и верхних конечностях).
На этом рисунке я выделил анатомические образования, которыми завершается большой круг кровообращения. Верхняя полая вена (зелёный цвет, цифра 1) и нижняя полая вена (оранжевый цвет, цифра 3) впадают в правое предсердие (пурпурный цвет, цифра 2). Место, в котором полые вены впадают в правое предсердие, называется синусом полых вен (sinus venarum cavarum).
Таким образом, большой круг начинается левым желудочком и заканчивается правым предсердием:
Левый желудочек → Аорта → Крупные магистральные артерии → Органные артерии → Мелкие артериолы → Капилляры (зона газообмена) → Мелкие венулы → Органные вены → Нижняя полая вена/Верхняя полая вена → Правое предсердие.
Когда я готовил эту статью, я нашёл схему, которую рисовал на втором курсе. Вероятно, она нагляднее покажет вам большой круг кровообращения:
Малый
Малый (лёгочный) круг кровообращения начинается с правого желудочка, который отправляет венозную кровь в лёгочный ствол. Венозная кровь (будьте внимательны, здесь именно венозная кровь!) отправляется по лёгочному стволу, который делится на две лёгочные артерии. Соответственно долям и сегментам лёгких, лёгочные артерии (помним, что несут венозную кровь) делятся на долевые, сегментарные и субсегментарные лёгочные артерии. В конечном счёте, ветви субсегментарных лёгочных артерий распадаются на капилляры, подходящие к альвеолам.
В капиллярах снова происходит газообмен. Венозная кровь, насыщенная углекислым газом, избавляется от этого балласта и насыщается живительным кислородом. Когда кровь насыщается кислородом, она становится артериальной. После этого насыщения свеженькая артериальная кровь бежит по лёгочным венулам, субсегментарным и сегментарным венам, которые впадают в крупные лёгочные вены. Лёгочные вены впадают в левое предсердие.
Здесь я выделил начало малого круга кровообращения — полость правого желудочка (жёлтый цвет) и лёгочный ствол (зелёный цвет), который выходит из сердца и делится на правую и левую лёгочную артерии.
На этой схеме вы можете увидеть лёгочные вены (зелёный цвет), впадающие в полость левого предсердия (пурпурный цвет) — именно этими анатомическими образованиями завершается малый круг кровообращения.
Схема малого круга кровообращения:
Правый желудочек → Лёгочный ствол → Лёгочные артерии (правая и левая) с венозной кровью → Долевые артерии каждого лёгкого → Сегментарные артерии каждого лёгкого → Субсегментарные артерии каждого лёгкого → Лёгочные капилляры (оплетают альвеолы, зона газообмена) → Субсегментарные/сегментарные/долевые вены (с артериальной кровью) → Лёгочные вены ( с артериальной кровью) → Левое предсердие
2Углубляемся в наружный слой
Строение стенки сердца
Итак, перикард — это вовсе не единый наружный слой сердца, а слой, состоящий из нескольких пластинок: фиброзной и серозной. Фиброзный перикард плотный, наружный. Он выполняет в большей степени защитную функцию и функцию некой фиксации органа в грудной полости. А внутренний, серозный слой плотно прилегает непосредственно к миокарду, этот внутренний слой называется эпикардом. Представьте себе мешок с двойным дном? Примерно так выглядят наружный и внутренний перикардиальные листки.
Щель между ними — это перикардиальная полость, в норме она содержит от 2 до 35 миллилитров серозной жидкости. Жидкость нужна для более мягкого трения слоёв друг о друга. Эпикард плотно покрывает наружный слой миокарда, а также начальные отделы крупнейших сосудов сердца, его другое название висцеральный перикард (по-латыни viscera- органы, внутренности), т.е. это слой, выстилающий непосредственно сердце. А уже париетальный перикард — самый что ни на есть наружный слой из всех сердечных оболочек.
Выделяют следующие отделы или стенки в поверхностном перикардиальном слое, их название зависит непосредственно от органов и участков, к которым прилежит оболочка. Стенки перикарда:
- Передняя стенка перикарда. Прилежит к грудной стенке
- Диафрагмальная стенка. Непосредственно сращена с диафрагмой данная стенка оболочки.
- Боковые или плевральные. Выделяют по бокам средостения, прилежат к лёгочной плевре.
- Задняя. Граничит с пищеводом, нисходящей аортой.
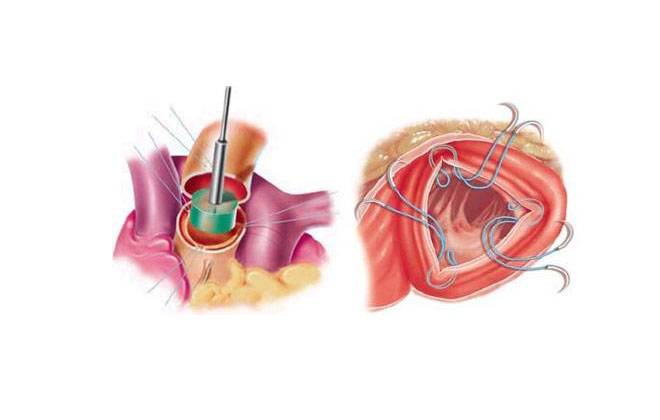
Анатомическое строение данной оболочки сердца непростое, ведь помимо стенок, в перикарде имеются ещё и пазухи. Это такие физиологические полости, углубляться в их строение мы не будем. Достаточно лишь знать, что между грудиной и диафрагмой расположена одна из таких перикардиальных пазух — передненижняя. Именно её, при патологических состояниях, прокалывают или пунктируют медработники. Эта диагностическая манипуляция высокотехнологична и сложна, проводится специально обученным персоналом, нередко под УЗИ-контролем.
Диагностика
Для диагностики заболеваний перикарда используют весь имеющийся арсенал средств:
- Опрос и общий осмотр пациента. Врач тщательно собирает анамнез заболевания и жалобы. Выслушивает патологические шумы, нарушения ритма, ощупывает грудную клетку.
- Затем в ход идут лабораторные исследования: анализы крови (общий и биохимический).
- Следующий этап – инструментальные исследования. Начинается все с электрокардиограммы и рентгена, если на них проявляются патологические изменения, то пациента отправляют на ультразвуковую диагностику. Пункция перикарда необходима в случае кист и паразитарных инвазий, а также скопления крови. Жидкость подвергается цитологическому и гистологическому исследованию. В ней могут обнаружиться атипичные клетки, фрагменты гельминтов или бактерии.
Врач суммирует все результаты и делает самый вероятный вывод о причине болезни пациента.
Сердце заключено в плотную сумку со сложной послойной конструкцией, которая обволакивает его со всех сторон и называется перикардом. Поскольку основная функция органа – насосная (а выполняют ее кардиомиоциты), то наличие «чехла» на миокарде не кажется таким уж важным элементом. В этой статье мы рассмотрим, какие структуры помогают околосердечной сумке выполнять ее функции и чем грозит их поломка. Может ли «рубашка» сердца убить человека?
Углубляемся в наружный слой
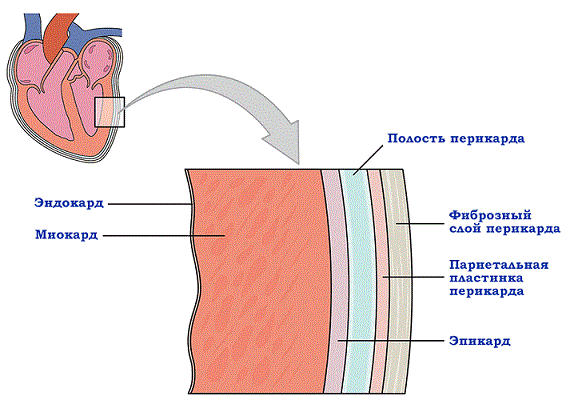
Строение стенки сердца
Итак, перикард — это вовсе не единый наружный слой сердца, а слой, состоящий из нескольких пластинок: фиброзной и серозной. Фиброзный перикард плотный, наружный. Он выполняет в большей степени защитную функцию и функцию некой фиксации органа в грудной полости. А внутренний, серозный слой плотно прилегает непосредственно к миокарду, этот внутренний слой называется эпикардом. Представьте себе мешок с двойным дном? Примерно так выглядят наружный и внутренний перикардиальные листки.
Щель между ними — это перикардиальная полость, в норме она содержит от 2 до 35 миллилитров серозной жидкости. Жидкость нужна для более мягкого трения слоёв друг о друга. Эпикард плотно покрывает наружный слой миокарда, а также начальные отделы крупнейших сосудов сердца, его другое название висцеральный перикард (по-латыни viscera- органы, внутренности), т.е. это слой, выстилающий непосредственно сердце. А уже париетальный перикард — самый что ни на есть наружный слой из всех сердечных оболочек.
Выделяют следующие отделы или стенки в поверхностном перикардиальном слое, их название зависит непосредственно от органов и участков, к которым прилежит оболочка. Стенки перикарда:
- Передняя стенка перикарда. Прилежит к грудной стенке
- Диафрагмальная стенка. Непосредственно сращена с диафрагмой данная стенка оболочки.
- Боковые или плевральные. Выделяют по бокам средостения, прилежат к лёгочной плевре.
- Задняя. Граничит с пищеводом, нисходящей аортой.
Анатомическое строение данной оболочки сердца непростое, ведь помимо стенок, в перикарде имеются ещё и пазухи. Это такие физиологические полости, углубляться в их строение мы не будем. Достаточно лишь знать, что между грудиной и диафрагмой расположена одна из таких перикардиальных пазух — передненижняя. Именно её, при патологических состояниях, прокалывают или пунктируют медработники. Эта диагностическая манипуляция высокотехнологична и сложна, проводится специально обученным персоналом, нередко под УЗИ-контролем.
Методы детализации состояния пациента
Жидкость в перикарде заподозрить довольно трудно, так как явные признаки патологического состояния могут быть скрыты проявлениями основного заболевания. Натолкнут на мысль о наличии выпота в околосердечной сумке следующие симптомы:
- одышка;
- слабость;
- быстрая утомляемость;
- частое сердцебиение;
- затрудненное глотание (дисфагия), что возникает при сдавлении пищевода;
- сухой кашель из-за раздражения бронхов;
- осиплость голоса.
После детального сбора анамнеза следует осмотр пациента. Объективно обнаруживаются:
- набухание шейных вен;
- расширение границ сердца во все стороны при перкуссии;
- притупление перкуторного звука с усилением голосового дрожания;
- ослабление звучности тонов;
- отечные стопы, голени, лодыжки, иногда – генерализированные отеки.
Следующим обязательным этапом детализации состояния больного является лабораторная и инструментальная диагностика.
- клинические анализы мочи и крови, биохимический анализ крови позволяют определить нарушения работы почек, воспалительные процессы, что также необходимо для постановки правильного диагноза и подбора рациональной терапии;
- измерение центрального венозного давления (характерно его увеличение);
- электрокардиография обычно имеет неспецифические изменения;
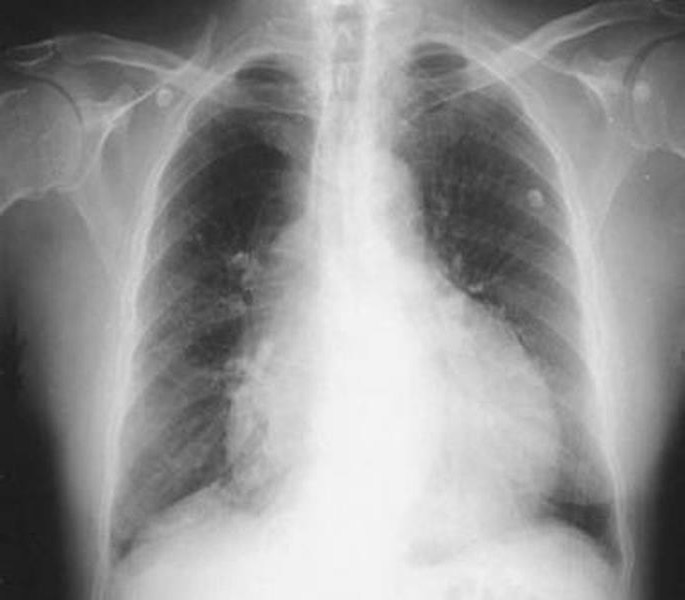
- рентгенография грудной клетки отображает расширение тени сердца во всех направлениях, орган приобретает вид сферы;
- эхо-КГ – это высокочувствительный метод, который позволяет рассчитать количество жидкости между сепарированными листками перикарда, измерить размеры сердца, оценить его насосную и сократительную способность, а также выявить возможную причину гидроперикарда (например, онкологию).
- МРТ и КТ органов грудной клетки.
Какие основные угрозы жизни пациента?
Характеристика опасностей, которые таят в себе заболевания перикарда:
| Заболевание | Подвиды | Суть | Опасность для жизни |
|---|---|---|---|
| Выпот в перикарде | Серозный (неинфекционный) | Избыточное накопление жидкости разного характера (до 500 мл) в полости перикарда | Основная угроза – тампонада (сдавливание извне, не дающее набраться во время расслабления желудочков достаточному количеству крови), которая приводит к падению сердечного выброса и смерти пациента. Непрямой массаж сердца неэффективен |
| Гнойный (когда в перикардиальную щель и пазухи попадает возбудитель) | |||
| Фибринозный | Выпадает много фибрина на листки, образуются спайки (сращения и уплотнения) | ||
| Гемоперикард | В результате ранения миокарда и открывшегося кровотечения сердце выталкивает кровь не в аорту, а в полость перикарда, сжимая ею само себя | ||
| Панцирное сердце |
|
Вместо жидкости в щели образуется грануляционная ткань, которая во время созревания «съеживается» и сжимает сердце. Затем откладывается кальций, что приводит к еще большему уплотнению | Прорастание не только перикарда, но и миокарда спайками и падение насосной функции органа |
| Опухоли |
|
Конгломерат измененных клеток | Прорастание жизненно важных органов (например, крупных сосудов) спровоцирует нарушение их функции |
| Кисты | Наиболее часто встречаемые – целомические | Тонкостенное мешкообразное выпячивание перикарда | Разрыв образования ведет к развитию плевропульмонального шока, рефлекторную остановку сердцебиения и дыхания |
Особенности строения мышцы верхних сердечных камер
Строение мышцы сердца
Верхние камеры или предсердия обладают меньшей толщиной сердечной мышцы по сравнению с нижними. Миокард верхних «этажей» сложноустроенного «здания» — сердца, имеет 2 слоя. Наружный слой — общий для обеих предсердий, его волокна идут горизонтально и окутывают две камеры сразу. Внутренний слой включает в себя продольно расположенные волокна, они уже являются раздельными для правой и левой верхней камеры. Следует отметить, что мышечная ткань предсердий и желудочков не связана между собой, волокна данных структур не переплетаются, благодаря чему обеспечивается возможность раздельного их сокращения.
Миокардит
Для этого заболевания характерно воспаление миокарда, далее развиваются различного рода нарушения в работе сердца. Ухудшается способность органа сокращаться. Чаще всего такой недуг является осложнением перенесенных инфекционных болезней, отравлений. К основным симптомам относят:
- гипертермию;
- ухудшение аппетита;
- развитие тахикардии или экстрасистолии;
- учащение пульса;
- повышение артериального давления;
- учащенное дыхание;
- посинение слизистых оболочек и носогубного треугольника;
- отечность в разных частях тела.
При развитии этого патологического процесса нарушаются функции иных внутренних органов. Терапия обусловлена тяжестью недуга. Первоначально следует избавиться от причины, которая спровоцировала его появление. Заболевшее животное нужно перевести в чистое и сухое, теплое помещение. Давать пищу в небольших порциях, поить теплой водой. Врачом назначаются препараты для снижения воспалительного процесса и уменьшения возбуждения сердечных мышц.
Что отвечает за работу сердца?
Как известно, функционирование сердечной мышцы не является произвольным актом. Орган остается активным непрерывно, даже когда человек находится в состоянии глубокого сна
Вряд ли существуют люди, которые обращают внимание на частоту сердечных сокращений в процессе деятельности. А ведь это достигается за счет особой структуры, встроенной в саму сердечную мышцу – системы генерации биологических импульсов
Примечательно, что формирование указанного механизма происходит еще в первые недели внутриутробного зарождения плода. В последующем система генерации импульсов не позволяет сердцу останавливаться на протяжении всей жизни.
Ревматические (ревматоидные) и неревматические миокардиты
называется еще ревмокардитК формам ревмокардита относятся:
- узелковый или гранулематозный миокардит;
- диффузный миокардит;
- очаговый миокардит.
гранулемгипотонияснижение артериального давлениябрадикардия
Симптомы ревматического миокардита
поражен только один участоквоспаление затронуло несколько сегментов миокардаПроявления диффузного ревматического миокардиталомотулейкоцитовмаркера воспалительного процесса
отекать ногиголовокруженияПризнаки очагового ревматического миокардитаэкстрасистолия
Неревматический миокардит
Клинические проявления неревматического миокардитаНеревматический миокардит обладает следующими клиническими проявлениями:
- Нарушение общего состояния. Немотивированная слабость, снижение трудоспособности, сонливость – эти симптомы относятся к числу первых и наблюдаются у большинства пациентов с неревматическим миокардитом. Также может присутствовать раздражительность, частые смены настроения.
- Изменение физиологических показателей. Незначительное повышение температуры тела характерно для миокардитов инфекционного типа. Также эта форма заболевания может проявляться непостоянными изменениями показателей артериального давления в меньшую сторону.
- Дискомфорт в области сердца. Боли в груди испытывает больше половины пациентов с неревматическим воспалением миокарда. Болевой синдром носит разный характер (резкий, тупой, сдавливающий) и возникает без влияния внешних факторов (усталости, физических нагрузок).
- Нарушение сердечной деятельности. Отклонения в сердечной деятельности могут быть как в сторону увеличения частоты сокращений (тахикардия), так и в сторону уменьшения (брадикардия). Также при неревматическом миокардите может присутствовать экстрасистолия, которая проявляется появлением внеочередных сердечных импульсов.
- Изменение оттенка кожи. У некоторых больных отмечается побледнение кожи вследствие ухудшения кровообращения. Также может присутствовать посинение дермы (кожи) в зоне носа и губ, на кончиках пальцев.
Диагностика неревматического миокардитаВ диагностике неревматического миокардита используются следующие методы:
- Электрокардиограмма (ЭКГ). Во время процедуры на грудную клетку пациента крепятся электроды, передающие сердечные импульсы на специальное оборудование, которое обрабатывает данные и формирует из них графическое изображение. С помощью ЭКГ можно выявить признаки тахикардии, экстрасистолии и других нарушений сердечного ритма.
- Эхокардиография (ультразвуковое исследование сердца). Эта процедура может проводиться поверхностным (через грудную клетку) или внутренним (датчик вводится через пищевод) методом. Исследование показывает изменение нормальной структуры миокарда, размеры сердечных клапанов и их функциональность, толщину сердечной стенки и другие данные.
- Анализ крови (общий, биохимический, иммунологический). Лабораторные анализы крови определяют объем лейкоцитов (разновидности кровяных клеток), присутствие антител и другие показатели, которые могут указывать на воспаление.
- Посев крови. Проводится, для того чтобы определить характер патогенных микроорганизмов, спровоцировавших бактериальный миокардит. Также посев крови выявляет чувствительность микробов к антибиотикам.
- Сцинтиграфия. При этом исследовании в организм пациента вводится радиоактивная жидкость, затем делается снимок, позволяющий определить движение этого вещества в миокарде. Данные сцинтиграфии показывают наличие и локализацию патологических процессов в сердечной мышце.
- Биопсия миокарда. Сложная процедура, которая заключается в изъятии тканей миокарда для их последующего изучения. Доступ к сердечной мышце осуществляется через вену (бедренную, подключичную).
Виды неревматического миокардита
кардиологаК неревматическим миокардитам относятся:
- вирусный миокардит;
- алкогольный миокардит;
- септический миокардит;
- токсический миокардит;
- идиопатический миокардит;
- аутоиммунный миокардит.
Миокардит Абрамова-Фидлера (идиопатический миокардит)
дилатациядословно — увеличенное сердцеСимптомами миокардита Абрамова-Фидлера являются:
- внутрижелудочковые и атриовентрикулярные блокады;
- экстрасистолы (внеочередные сердечные сокращения);
- тромбоэмболии;
- кардиогенный шок.
Аутоиммунный миокардит
Аутоиммунные заболевания, сочетающиеся с аутоиммунным миокардитом:
- системная красная волчанка;
- дерматомиозит;
- ревматоидный артрит.
тахикардияомертвения ткани
Фазы работы сердца
Выделяют несколько отдельных фаз сокращения сердечной мышцы:
- В начале происходит сокращение предсердий. Затем, с некоторым замедлением, стартует сокращение желудочков. В ходе протекания данного процесса кровь естественным образом стремится заполнить камеры с пониженным давлением. Почему после этого не происходит обратный ее отток в предсердия? Дело в том, что крови преграждают путь желудочные клапаны. Поэтому ей остается лишь перемещаться в направлении аорты, а также сосудов легочного ствола.
- Вторая фаза — расслабление желудочков и предсердий. Процесс характеризуется кратковременным снижением тонуса мышечных структур, из которых сформированы эти камеры. Процесс вызывает уменьшение давления в желудочках. Таким образом, кровь начинает перемещаться в обратном направлении. Однако этому препятствуют закрывающиеся легочный и артериальный клапаны. В ходе расслабления желудочки наполняются кровью, которая поступает из предсердий. Напротив, предсердия заполняются телесной жидкостью из большого и
5Укол в сердце или перикардиальная пункция
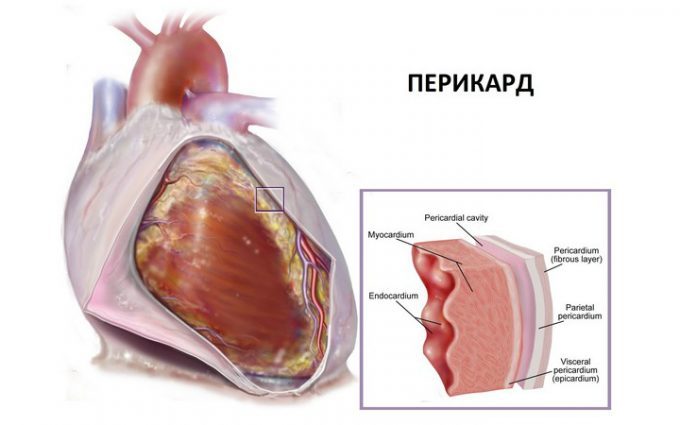
Перикард и его строение
Наш главный» мотор» организма требует чрезвычайно бережного к себе отношения и заботы. Наверное, с этой целью природа облачила сердце в сумку — перикард. Прежде всего он выполняет функцию защиты, бережно укутывая сердце в свои оболочки. Также околосердечная сумка фиксирует, закрепляет наш «мотор» в средостении, препятствуя смещению при движениях. Это возможно благодаря прочной фиксации поверхности сердца с помощью связок к диафрагме, грудине, позвонкам.
Следует отметить роль перикарда в качестве барьера для сердечных тканей от различных инфекций. Перикард «отгораживает» наш «мотор» от других органов грудной клетки, чётко определяя позицию сердца и помогая сердечным камерам лучше наполняться кровью. В то же время поверхностный слой препятствует чрезмерному расширению органа из-за внезапных перегрузок. Предотвращение перерастяжения камер — ещё одна важная роль наружной стенки сердца.
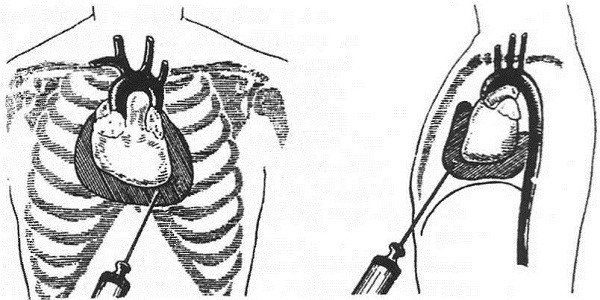
Пункция сердца
Эта манипуляция может проводится как с диагностической целью, так и с лечебной. Врач проводит пункцию при угрозе тампонады, при значительном выпоте, когда необходимо откачать жидкость из сердечной сумке, тем самым обеспечив органу возможность к сокращению. С диагностической целью пункция выполняется для уточнения этиологии или причины воспаления. Данная манипуляция весьма сложна и требует высокой квалификации доктора, поскольку при её проведении есть риск повреждения сердца.
Анатомия
Перикард – это защитная оболочка вокруг сердца, располагающаяся в переднем отделе средостенья, ограниченном диафрагмой, плеврой, стенками грудной клетки, позвоночным столбом и расположенными рядом органами.
В полости груди по отношению к сагиттальной плоскости сердце, вместе с перикардом, расположено несимметрично. Большая часть его находится слева, а где-то около трети органа – справа.
Перикард — это околосердечная сумка, имеющая у детей округлую форму, а у взрослых – конусообразную. Такие изменения связаны с тем, что сразу после рождения сердце шарообразное и располагается практически по центру средостенья, но со временем, по мере роста человека и его внутренних органов, оно смещается и приобретает каплевидную форму.
В норме между листками перикарда может находиться до тридцати миллилитров жидкости. Она уменьшает трение между тканями и оказывает амортизирующее действие.