Признаки гепатита c у женщин: причины и лечение заболевания
Содержание:
- Как определяют гепатит С?
- Способы заражения гепатитом С
- Отличительные симптомы прединфаркта
- Особенности лечения гепатита C у женщин
- Лечение
- Предвестники инфаркта миокарда
- Особенности проявления недуга на разных стадиях заболевания
- Симптомы инфаркта у женщин: первые признаки, характерные особенности
- Симптомы предшествующего состояния
- Симптомы гепатита б у женщин
- Механизм передачи вируса гепатита С
- Последствия некроза
- Причины развития инфаркта
Как определяют гепатит С?
Чаще всего для диагностики используется анализ крови. Он позволяет ответить на вопросы:
— Есть ли у Вас гепатит С?
— Какой тип вируса обнаружен?
— Какое лечение будет наиболее эффективным?
Диагностика или выявление гепатита С достаточно простая процедура, необходимо всего лишь сдать анализ крови на определение антител к вирусу гепатита С. Этот анализ крайне редко дает ложные результаты. Поскольку гепатит С заболевание хроническое, а не экстренное и не требует неотложной моментальной диагностики, вопрос об анализах упирается в основном во время. Так, бесплатный анализ можно сделать в поликлинике по месту жительства, получив направление от участкового терапевта или гастроэнтеролога. Но скорее всего это будет не быстро. Сдавая анализ за свои собственные деньги, вы получите результат в удобное для вас время.
Спорных вопросов в диагностике вирусного гепатита С нет.
Если результат анализа отрицательный, вопрос закрывается. А вот если положительный, придется пройти дополнительную диагностику. Большинство лабораторий при положительном результате анализа, сразу же переделывают его другим подтверждающим методом из того же образца крови. А где-то придется сдавать кровь еще раз.
Кроме этого доктор может назначить дополнительные обследования, включающие определение других параметров крови, обследование печени с помощью ультразвука и компьютерной томографии, биопсию печени и другие.
Анализ крови
Диагноз гепатита С устанавливают по анализу крови. В большинстве случаев используется так называемый скрининговый тест (определение специальных антител к вирусу). Его проводят, если есть один или более факторов риск быть инфицированным.
— контакт с кровью больного гепатитом С
— перед медицинскими процедурами
— при выявлении заболеваний печени
— при обнаружении СПИДа
— если предыдущий половой партнер обнаружил гепатит С
— после внутривенного введение наркотиков
— после применения гемодиализа (при лечении заболеваний почек)
— переливание крови до 1992 года
Менее часто скрининговый тест используется при появлении симптомов гепатита, таких как снижение аппетита, тошнота, симптомы, похожие на грипп, желтуха, боли в животе справа (в области печени).
Если скрининговый тест на гепатит С положительный, требуется дальнейшее обследование для подтверждения наличия вируса в организме. Результаты этого теста также используются для определения вида лечения.
— РНК вируса гепатита С позволяет определить количество вируса в циркулирующей крови. Она определяется в крови через интервал времени от нескольких дней до 8 недель после возможного заражения
— Генотип вируса гепатита С позволяет определить специфический тип вируса. У больных гепатитом С в России 1 генотип является наиболее частым. Также встречается 2 и 3 генотип вируса.
Способы заражения гепатитом С
Механизм передачи инфекции – гематогенный. Возбудитель гепатита С из инфицированной крови попадает в кровоток здорового человека и поражает печень.
До 90-х годов XX в., когда инфекция гепатита С еще не была известна, происходило массовое заражение инфицированной донорской кровью.
Сегодня передача ВГС происходит в первую очередь:
при внутривенном введении наркотиков – 40% случаев;
- при половых контактах (во время менструаций; в нетрадиционных связях) – 5%;
- от больных мам при родах и кормлении детей грудью – 5%.
Но 40% носителей HCV не знают, когда и как они заразились. Вирус ГС можно «поймать» в больнице во время переливания крови, хирургической операции или гемодиализа (внепочечной фильтрации крови).
На приеме у стоматолога, гинеколога, в парикмахерских и салонах красоты (маникюр, татуаж, пирсинг) источником инфекции становятся плохо обработанные инструменты.
В высохшей крови вирус живет до 6 недель, во внешней среде сохраняет устойчивость до 7 суток; в течение часа он выдерживает горячую воду (60°), в кипятке погибает за 5 минут. Мгновенно уничтожают ВГС антисептики и ультрафиолетовые лучи.
В быту заражение происходит при контакте с предметами, на которых была кровь носителя инфекции.
Оно возможно, если на коже и слизистых оболочках здорового человека имеются микротравмы. Опасно пользоваться чужими бритвами, зубными щетками, маникюрными приборами. Первые признаки заражения появятся спустя месяцы – и такая мелочь, как маникюр у знакомой подружки, забудется, но сыграет роковую для здоровья роль.
Отличительные симптомы прединфаркта
Первые признаки инфаркта у женщин могут возникать задолго до самого приступа. Предынфарктное состояние характеризуется беспричинной утомляемостью.
Дополнительными признаками являются:
- Бессонница.
- Холодный пот.
- Храп.
- Остановка дыхания во сне.
- Нарушения работы ЖКТ.
- Давящие боли в груди, отдающие в руку и плечо.
- Частые позывы к мочеиспусканию.
- Головные боли.
- Кровоточивость десен.
Все эти симптомы у женщин развиваются на фоне недостаточного кровообращения. Помимо этого у женщин может наблюдаться повышенное давление и отеки нижних конечностей. Чаще всего женщины не сразу обращаются к врачу. Это обусловлено тем, что они более терпеливы к болевым ощущениям и вызывают скорую помощь уже в момент острого приступа.
Особенности лечения гепатита C у женщин
При возникновении первых симптомов болезни нужно обратиться к врачу, сделать анализы, подтвердить диагноз. Лечение назначают с учетом индивидуальных особенностей пациентки. Учитываются стадия, общее состояние, возможные осложнения. При неосложненном течении терапию проводят амбулаторно. Тяжелые печеночные проявления, интоксикация билирубином, другие патологические состояния – показания для госпитализации.
Лечение направлено на поддержку печени, восстановление полноценной функциональности. Проводится противовирусная терапия, предусматривающая прием медикаментов прямого и непрямого действия. Классический способ лечения – одновременный прием Рибавирина и Интерферона. Средняя длительность курса составляет 12 недель.
Для лечения гепатита используют инновационные противовирусные препараты. Их действие направлено на устранение способности вируса размножаться. Концентрация патогенных микроорганизмов падает, происходит постепенное восстановление органа.
Лечение предполагает соблюдение строгой диеты. Из рациона исключают жирную пищу, жареное, острое, соленое. Запрещено есть мясные, рыбные консервы, колбасы, копчености, употреблять алкоголь. Повседневный рацион основывается на легкоусвояемых продуктах с низким показателем жирности. Предусмотрены дробный режим питания, обильное питье.
Лечение
Лечение вирусной инфекции острой формы необходимо проводить под наблюдением врача в условиях стационара. При улучшении состояния больного возможно продолжение приема лекарств в домашних условиях.
Медикаментозная терапия включает:
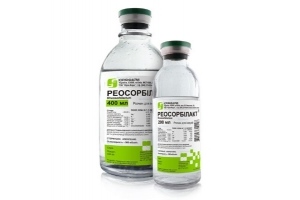
Медикаментозная терапия включает Реосорбилакт капельным введением
- глюкозу внутривенно капельницей;
- Реосорбилакт капельным введением;
- энтеросорбенты;
- аминокислотные препараты;
- средства, которые содержат Апротинин;
- слабительные;
- медикаменты для улучшения пищеварения.
Лечение хронической стадии выбирают в зависимости от генотипа, но основными препаратами терапии являются:
- Интерферон альфа;
- Рибавирин.
Только совместное применение Интерферона и Рибавирина способствует положительной динамике и скорейшему выздоровлению, приём этих средств поодиночке не принесет нужного эффекта. Порядок и продолжительность приёма назначается врачом. При этом необходимо регулярно проводить анализ крови, печёночные пробы, УЗИ, анализы на HCV. Необходимо постоянно контролировать показатели щитовидной железы, ввиду наличия побочных действий от применения препаратов.
Хроническое заболевание не излечивается полностью, но приём лекарственных средств способствует подавлению основных симптомов и прекращению размножения. После медикаментозной терапии следы заражения могут не обнаруживаться в анализах крови.
Отсутствие терапии ведёт к негативным последствиям в нарушении работы печени с развитием цирроза или рака.
Чем раньше начать принимать лекарства, тем выше возможность полного выздоровление, которая наступает более чем у 60% заразившихся. Эффективность терапии зависит от:

Лишний вес замедляет процесс выздоровления
- массы тела (лишний вес замедляет процесс выздоровления);
- возраста (молодые люди проще справляются с вирусом, но детьми заболевание переносится тяжелее);
- общего состояния иммунной системы (чем больше вирусной нагрузки в организме, тем сложнее побороть болезнь);
- пола (женщинам легче подавить болезнь, чем мужчинам);
- степени поражения печени в момент выявления болезни;
- стиля жизни (курение и употребление алкогольных напитков приводит к более тяжёлой форме заболевания).
Встречаются случаи, когда вирус подавляется организмом самостоятельно имеющимся сильным иммунитетом, и тогда дальнейшее развитие инфекции совершенно исключается.
Предвестники инфаркта миокарда
Как распознать высокий риск развития инфаркта задолго до его появления?
Существует ряд клинических признаков, благодаря которым можно определить приближение сердечно-сосудистой катастрофы.
У большинства женщин, перенесших острый инфаркт миокарда, примерно за 25–30 дней до приступа проявлялись предвестники заболевания:
- синдром хронической усталости – повышенная утомляемость, нехватка энергии, которую не снимает даже продолжительный отдых. Со временем беспричинная усталость утомляемость становится сильнее;
- поверхностный или прерывистый сон, бессонница;
- храп во сне, апноэ;
- отеки голеней, ступней и кистей рук, вызванные нарушением кровотока и слабой сердечной деятельностью. Онемение или покалывание конечностей;
- боли в желудке, частые расстройства желудочно-кишечного тракта без видимых причин – этот признак объясняется тем, что диафрагма и органы пищеварения находятся близко к сердечной мышце. Таким образом, при поражении нижних отделов задней стенки желудочка сердца болевые ощущения отдают именно в эту область;
- непродолжительные приступы необъяснимой тревоги;
- частые головные боли, эпизоды нарушений зрения;
- кровоточивость и болезненность десен, вызванная нарушением кровоснабжения периферических сосудов;
- затруднение при попытке сделать глубокий вдох или одышка при незначительной физической нагрузке. Ощущение затрудненного дыхания проходит после отдыха;
- учащенное сердцебиение, аритмия – последствия развития сердечной недостаточности или поражения коронарной артерии;
- учащенные позывы к мочеиспусканию в ночное время;
- дискомфорт в груди, в области сердца – у больных возникает чувство, похожее на растяжение мышц.
Предвестники возможного инфаркта обычно носят скоротечный характер, они проявляются и исчезают самостоятельно.
Особенности проявления недуга на разных стадиях заболевания
Вирус гепатита очень стойкий. Попав в организм, он начинает активно размножаться и внедряться в клетки печени. На начальном этапе у женщин болезнь сопровождается такими общими симптомами, как:
- слабость;
- тошнота;
- рвота;
- повышение температуры.
Вначале симптоматика может напоминать ОРЗ, грипп или пищевое отравление.
Заражение гепатитом В может иметь и дополнительные признаки:
- сыпь на коже;
- головные боли;
- ломота в суставах.
Также гепатит В может вообще не иметь явных признаков. Эта ситуация для женщины наиболее опасная, так как не зная о своей болезни, она не принимает никаких мер и тем самым позволяет вирусу укрепиться и размножиться в организме. Так гепатит из острой стадии может перейти в хроническую.
Обычно гепатит типа В проходит несколько стадий развития. Каждая из них имеет свои симптомы:
- Инкубация вируса. Длится минимум 3 недели. Иногда продолжается до 6 месяцев. Происходит размножение вируса в организме. Протекает без симптомов.
- Преджелтушная стадия. Симптомы гепатита начинают активно себя проявлять. Больную знобит, у нее повышается температура, чувствуется слабость, тошнота, возникают признаки дискомфорта в области правого подреберья.
- Желтушная стадия. Происходит интоксикация, что видно по анализам крови. Самый яркий признак – желтуха, когда у женщины кожа и белки глаз окрашиваются в желтоватый цвет.
- Стадия реконвалесценции. Состояние больной улучшается. Печень к этому периоду уже увеличена.
Болезнь протекает в 2 формах:
- Острая. Наступает вскоре после заражения. У женщин нарушается цикл менструаций, повышается температура, появляется озноб, тошнота, а кожа приобретает желтоватый оттенок (желтуха). Может протекать и без желтушного симптома. Такое состояние длится до 2 мес., после чего или наступает выздоровление (формируется естественный иммунитет), или гепатит В переходит в хроническую форму.
- Хроническая. Может прогрессировать с разной скоростью (чем медленнее, тем лучше). Усугубляет ситуацию употребление больной алкоголя. Тогда рак или цирроз могут развиться на фоне гепатита довольно быстро.
Имеет заболевание и специфические признаки для мужчин и женщин. Для представительниц женского пола – это:
- нарушение менструального цикла;
- потеря веса;
- маточные кровотечения;
- обильные высыпания на коже.
По статистике, женщины больше подвержены заболеванию.
Вирусом гепатита они могут заразиться в таких случаях:
- во время процедуры маникюра и педикюра (вирус может оставаться на маникюрных приборах);
- при незащищенных половых связях с инфицированным партнером (попадает в организм половым путем, передаваясь через семенную жидкость);
- на осмотре у гинеколога, при условии использования неодноразовых инструментов;
- при лечении зубов;
- в быту от больного гепатитом при совместном использовании средств личной гигиены;
- при переливании крови;
- во время проведения пирсинга инструментами, которые не прошли дезинфекцию;
- при пользовании одной иглой (среди наркозависимых).
Симптомы инфаркта у женщин: первые признаки, характерные особенности
Инфаркт миокарда у женщин не всегда имеет классическую симптоматику. Из этой статьи вы узнаете: какие первые признаки говорят о начале заболевания, и какие симптомы инфаркта у женщин служат поводом для срочного обращения за медицинской помощью (в скорую помощь или в больницу).
Автор статьи: Ячная Алина , хирург-онколог, высшее медицинское образование по специальности «Лечебное дело».
Классический признак, позволяющий идентифицировать инфаркт миокарда – острая боль в груди. Этот симптом имеет название ангинозного статуса, и проявляет себя в 95% случаев у больных до 60 лет. Но эта статистика больше распространяется на мужчин. Женщины в основном подвержены инфаркту миокарда уже после 60 лет. До этого возраста они застрахованы от этого заболевания благодаря высокому уровню эстрогенов.
Эстрогены предотвращают развитие инфаркта, препятствуя образованию атеросклеротических бляшек и снижая сократимость стенки коронарных сосудов. Таким образом, нивелируются две возможные причины возникновения заболевания: необратимое спазмирование коронарной артерии и ее закупорка холестериновыми бляшками.
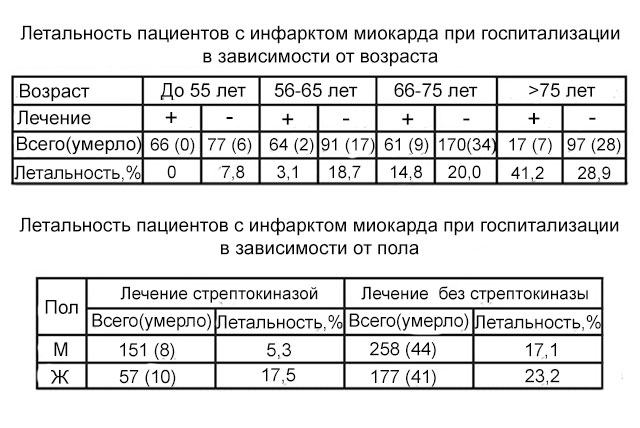
В период постменопаузы, по мере угнетения синтеза эстрогенов, у женщин вырастает вероятность развития инфаркта миокарда. Но к этому возрасту они приходят с багажом других хронических болезней: артериальная гипертензия, аритмия, и ряд других патологий, не связанных с деятельностью сердечной мышцы. Совокупность этих заболеваний вместе с особенностями локализации пораженного участка сердца далеко не всегда дают классическую симптоматику инфаркта. В 25–40% случаев у женщин регистрируют атипичные формы инфаркта миокарда, что значительно усложняет диагностику.
Инфаркт миокарда опасен не только потенциальной инвалидностью, но и достаточно высокой смертностью. Своевременно полученная консультация кардиолога минимизирует риск его развития. Поэтому женщинам необходимо знать, какие симптомы являются первыми признаками необратимой патологии.
Симптомы предшествующего состояния
Признаки, которые указывают на вероятное приближение инфаркта в ближайшем будущем, возникают, примерно, на 2-3 месяца.
Астенические моменты
Проявляется слабостью, сонливостью. Почему так происходит? Инфаркт миокарда развивается на фоне коронарной недостаточности, когда кардиальные структуры недополучают питательных веществ и кислорода.
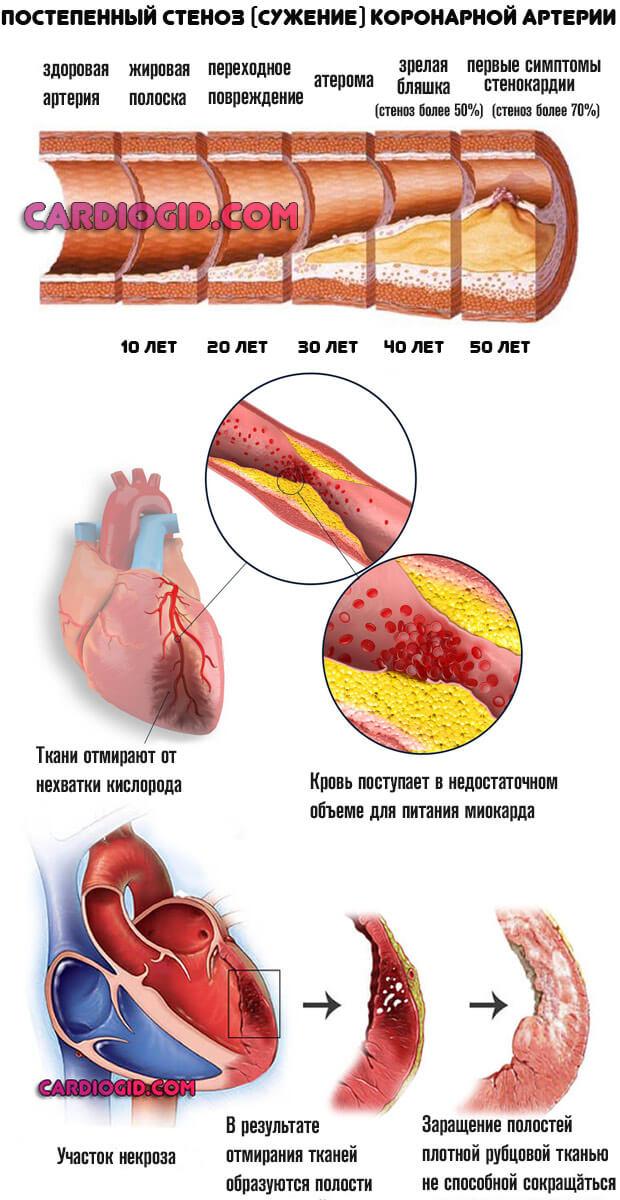
Процесс двигается постепенно, стремительного прогрессирования как правило нет. Из-за снижения сократительной способности сердца возникает недостаток кровообращения в головном мозгу. Отсюда повышенная утомляемость.
Другой момент — слабое снабжение питательными веществами и кислородом мышечных волокон. Обменные процессы тормозятся.
Этого недостаточно для атрофии, но хватает чтобы сделать пациента вялым. Те же моменты наблюдаются и в реабилитационный период.
Нарушения сна
Форм существует множество. Классические выглядят так.
Пациентка ложится, готовится к ночному отдыху. Спустя 10-15 минут наступает пробуждение, дальше лежать уже невозможно, развивается неприятное давящее ощущение ложной бодрости.
Спустя еще полчаса вновь накатывает усталость. Но толку опять нет, заснуть невозможно. И так всю ночь.
Другой вариант — частые пробуждения в течение отдыха.
Оба состояния крайне мучительны, приводят к астении, постоянной усталости. Полноценной «перезагрузки» мозга не происходит. К тому же длительный режим подобного рода приводит к дисбалансу мелатонина в организме.
Это чревато нарушением репродуктивной функции, снижением либидо, повышением тонуса сосудов, ранним старением. Тело в буквальном смысле работает на износ.
Никтурия
Проще говоря, избыточное мочеиспускание в ночное время суток. У здорового человека дневной диурез преобладает, объем составляет до 80-90% от всего количества урины.
Изменение баланса указывает на поражение почек или компенсаторный механизм. Тело стремится вывести избыток жидкости, ему не хватает времени в течение дневного периода.
Чтобы снизить нагрузку, уменьшить количество циркулирующей крови, выделительная система работает активнее. Это тревожный признак.
Хотя возможны совпадения, следует пройти диагностику. Как минимум, ЭКГ, ЭХО, измерение давления и частоты сердечных сокращений. УЗИ почек.
Психические расстройства, эмоциональная лабильность
Нарушения связываются с недостаточным кровообращением в головном мозге. Снижается выработка серотонина, дофамина, нейромедиаторов.
На субъективном уровне это проявляется выраженными депрессивными состояниями. Женщина становится раздражительной, злой, плаксивой. Вывести из себя могут незначительные моменты. Купирование признаков не дает полного эффекта, требуется выявление первопричины.
Эмоционально-психические расстройства — неспецифический симптом инфаркта миокарда. Необходима дифференциальная диагностика.
Аритмии
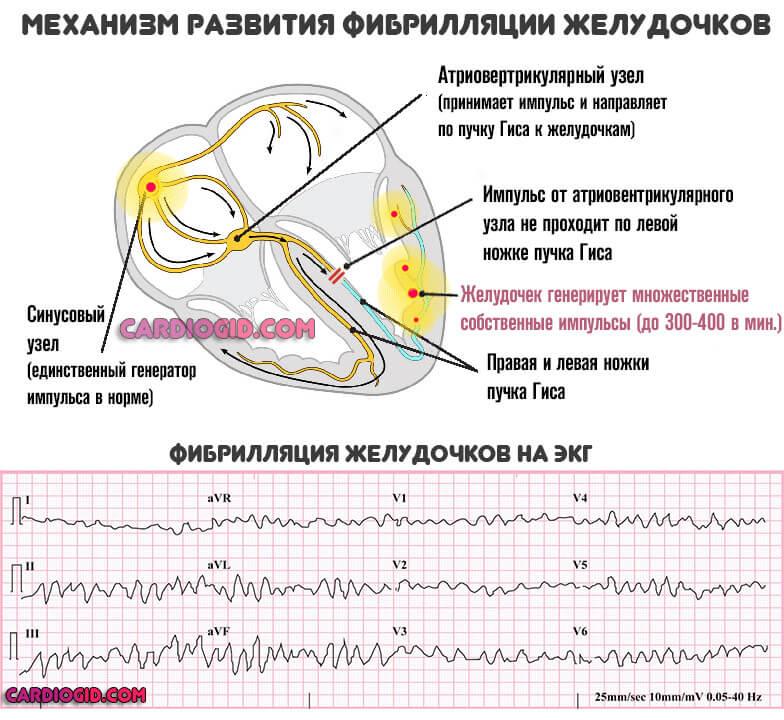
Нарушения частоты сердечных сокращений разных типов. Представлены не только классическими и хорошо известными «широкой публике» синусовой тахикардией и обратным явлением, но и экстрасистолией, фибрилляцией желудочков (мерцанием, трепетанием предсердий).
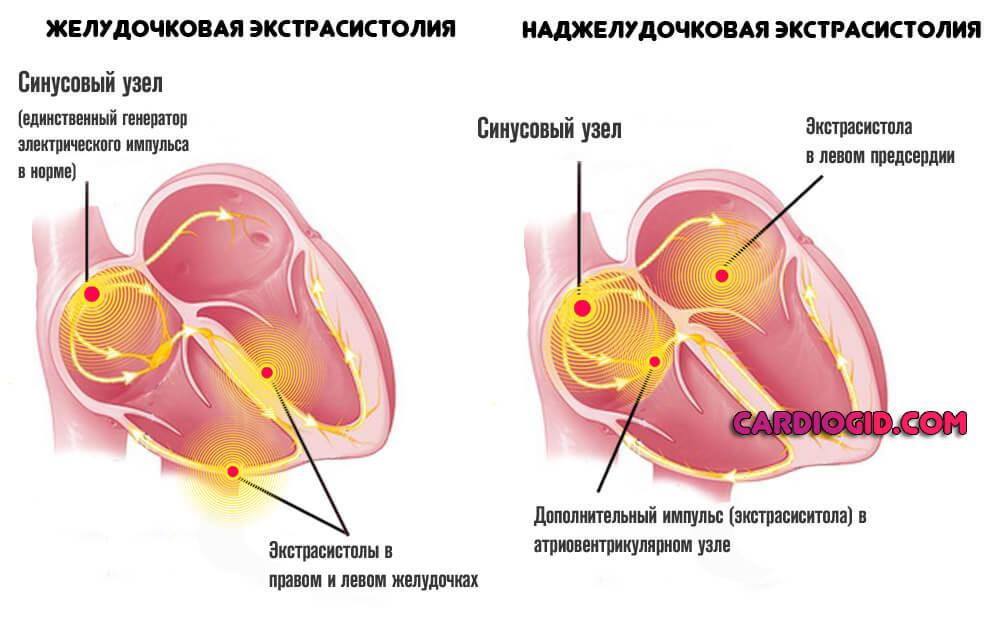
Развитие подобных симптомов не всегда предшествует нарушению питания кардиальных структур. Возможно, причина кроется в блокировании ножек пучка Гиса. Проверка с помощью ЭКГ дает больше информации о состоянии пациентки.
Кровотечения, нарушения реологических свойств крови
В основном наблюдается выход жидкой соединительной ткани из десен. Подобные отклонения также не имеют очевидной связи с сердечными проблемами. Но это только на первый взгляд.
На деле же изменение текучести, повышение проницаемости сосудов сказывается на общем положении. Симптом предынфаркта у женщин возникает в 25% случаев.
Отеки конечностей
Периферические. Страдают ноги, лодыжки. Признак появляется в результате недостаточной работы почек.
Возникает избыточная нагрузка на сердце. Объем циркулирующей крови резко растет, развивается нарушение нормальной деятельности кардиальных структур. ЧСС поднимается, артериальное давление тоже.
Требуется срочная помощь. Как минимум назначаются мягкие диуретики. Сберегающие калий и магний, чтобы не вызвать еще большего усугубления ситуации.
Одышка
Характеризуется невозможностью нормального газообмена, даже в состоянии незначительной физической активности.
Сопровождается проявление головокружением, но не всегда. По мере прогрессирования и приближения процесса к критической точке, признак развивается в состоянии покоя. Это тревожный момент. Необходима срочная диагностика.
Симптомы гепатита б у женщин
Хронический гепатит Б у женщин протекает со слабо выраженной симптоматикой, которая ярко проявляется в период обострения болезни. Большая часть симптомов начинает напоминать о себе спустя два-три месяца после появления вируса в организме. Главными симптомами для обнаружения гепатита Б у женщин на ранних стадиях с читаются:
- Постоянная слабость. Если сохраняется привычная продолжительность сна в аналогичных предыдущим условиях, однако после пробуждения девушка чувствует себя уставшей и не выспавшейся, это является признаком ношения в организме вируса или иного заболевания.
- Плохая работоспособность. Так как на борьбу с инфекцией уходит много сил, человек практически не способен выполнять сложную работу. Выполнение привычных процессов, как: прогулки, работа за компьютером, работа по дому требуют частых перерывов для того, чтобы восстановить силы. Также спад энергии может являться следствием плохого сна или полной бессонницы, вызванной присутствием вируса гепатита класса Б.
- Рвота или тошнота. Когда вирус активизируется и начинает разрастаться, он затрагивает всё больше и больше печеночной ткани. Печень перестает выводить токсины из организма, что пагубно сказывается на всех органах ЖКТ. Желудку становится тяжело переваривать обычную пищу, установленную в диете человека. Часто на фоне прогрессирующего гепатита Б у женщин наблюдается полное отсутствие аппетита.
- Постоянная боль в суставах и связках. Когда иммунитет направляет все силы на борьбу с вирусом, происходит резкое падение уровня кальция в организме. Это оказывает влияние на работу суставов, связок, костей. Человек может чувствовать либо постоянную ноющую боль, либо резкие болевые ощущения при подъеме со стула или кровати, приседаниях, подъеме или спуске по лестнице.
- Покалывание или неприятные ощущения, появляющиеся под правым ребром. Данный симптом гепатита Б у женщин характерен для запущенной формы вируса. Когда недуг достигает наивысшей точки своего развития, он уже разрушил большую часть клеток печени, что и вызывает боль или покалывания.
- Интоксикация. Проявляется в целом комплексе побочных эффектов, заключается в общей слабости, рвоте, наличии частого жидкого стула, полной или частичной потере работоспособности. Данный симптом характерен для последней стадии развития и указывает на образование печеночной недостаточности.
Механизм передачи вируса гепатита С
Источник гепатита С – больной острой или хронической формой заболевания, а также бессимптомный носитель вируса гепатита С.
Передача вируса гепатита С осуществляется парентеральным и половым механизмами.
Пути заражения гепатитом С могут быть следующими:
- заражение происходит во время маникюра, педикюра, эпиляции, стрижки, бритья, перманентного макияжа, нанесения татуировки, инъекций красоты. Вирус заносится в организм с плохо продезинфицированных маникюрных принадлежностей, ножниц, бритв, игл, которыми случайно повредили кожу;
- вирус гепатита С может попасть в организм при операциях, инвазивных диагностических процедурах и гинекологическом осмотре, если инструменты были плохо простерилизован;
- при гемотрансфузиях крови и ее компонентов, которая содержит вирус гепатита С, а также при трансплантации зараженных органов и тканей;
- во время стоматологических манипуляций через некачественно обработанные инструменты;
- при многоразовом общем использовании одноразовых шприцов и игл лицами, употребляющими инъекционные наркотики;
- при частой смене половых партнеров без использования барьерных методов контрацепции (презервативов).
Важно! Гепатит С не передается бытовым и воздушно-капельным путем. Не возможно заразится при объятиях, рукопожатиях или через посуду
Последствия некроза
Заметить последствия удается практически сразу. Они в значительной степени влияют на ухудшение развитие патологии, оказывая отрицательное влияние на общее состояние организма пациента.
Осложнения инфаркта миокарда 1 период
Первые 72 часа характеризуются развитием аритмий: мерцание желудочков – самое опасное последствие инфаркта, способное привести к летальному исходу. Нарушение ритма сердца в поздний период характерна для 40%. При этом в ранней стадии это происходит в ста процентах случаев.
- Сердечная недостаточность левого желудочка характеризуется хрипами, астмой сердечного происхождения, вероятностью развития легочного отека. Наиболее существенное последствие – кардиогенный шок, вызывающий гибель пациента. Давление в этом случае снижается до 80 мм ртутного столба и ниже. Больной склонен к потере сознания, у него возникает цианоз, тахикардия. Развитие острой сердечной недостаточности характерно для 50% случаев в раннем периоде.
- В область перикарда способна изливаться кровь – к этому ведет разрыв мышечных волокон в зоне инфарктного некроза. Эта патология именуется тампонадой сердца.
- Малый (от двух до трех) процент пациентов страдает от тромбоза легочной артерии. Это крайне опасное осложнение, ведущее к неожиданной смерти.
- Восемь процентов инфарктов оканчивается психическими расстройствами.
- Для перенесенных инфарктов характерно формирование язв кишечника и желудка. Это возможно в 5% ситуаций.
- Острая сердечная аневризма. При переходе в хроническую стадию вероятно развитие сердечной недостаточности в 12% случаев.

Причины развития инфаркта
В целом, инфаркт может развиваться по различным причинам, но чаще всего это происходит в результате тромботической окклюзии артерий, подвергшихся склеротическим преобразованиям. Инфаркт, вызванный этой причиной, является острой формой ишемией сердца. Тромбы образуются благодаря повышенной вязкости крови.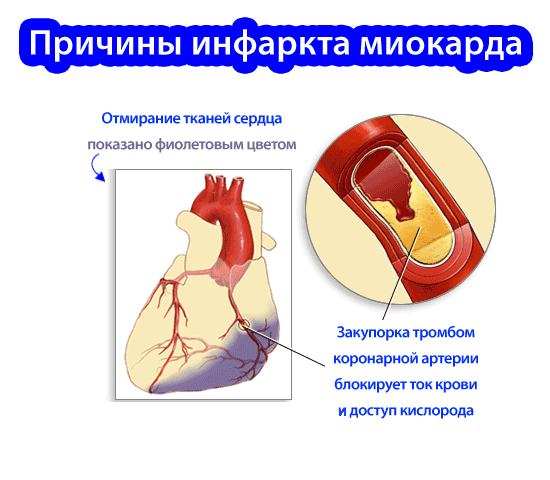
Причины инфаркта миокарда
Остальные причины развития инфаркта обусловлены осложнениями сторонних патологий и заболеваний. Наиболее распространены следующие из них:
- нарушения развития коронарной артерии;
- различные инфекции сосудов, отвечающих за насыщение сердечной мышцы – порыв или сужение артерий, аневризма, нарушенные функции эндотелия, болезнь Бюргера;
- непроходимость артерий, вызванная закупоркой частями тромбов различной этиологии, участками опухолей и вегетациями;
- ДВС-синдром, который происходит одновременно с возникновением тромба в главной сердечной артерии. Вызвать появление синдрома могут инфекции, лейкоз, опухоли, отравления, тромбоцитоз и т.п.;
- внесердечные опухоли, прорастающие и метастазирующие в артерии, могут привести к инфаркту;
- злокачественное образование на сердце. Инфаркт происходит в результате некротизации, вызванной опухолью сердечной мышцы, или благодаря закупорке артерии ее кусочками;
- в некоторых ситуациях инфаркт является результатом спазмов венечных артерий, к которым приводит злоупотреблением наркотиками;
- инфаркт может стать результатом удара электричеством; механическим ударом; травмах артерий, вызванных хирургическим вмешательством;
- гипертония, лишний вес, диабет, табакокурение, алкогольная зависимость, физическое и нервное перенапряжение. Любой из этих факторов способен привести к инфаркту.